Дужки крестцового отдела позвоночника
Незаращение дужек позвонков нельзя назвать редким диагнозом в медицине. Особенно это касается первой степени заболевания. Патология способна приводить как к быстрой смерти пациента, так и к тому, что в течение долгого времени можно вообще не замечать ее проявлений. Поэтому важно иметь представление о том, что такое незаращение дужек, как это лечить и какие методы профилактики существуют.
Что такое незаращение дужек позвонков
Название заболевания полностью отражает его суть. При данной патологии происходит незаращение тела позвонка с его дужками, что ведет к формированию щели, через которую наружу выходят различные части спинного мозга. От степени выхода данной структуры зависят симптоматика заболевания и его прогноз.
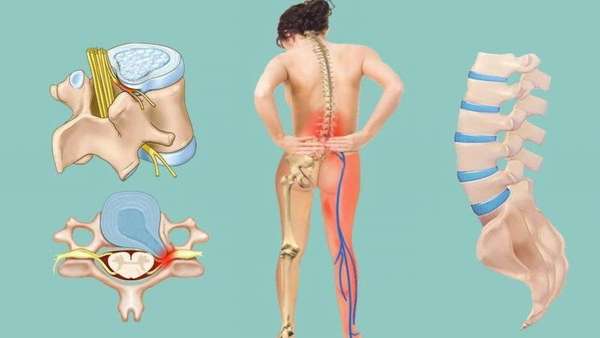
Классификация незаращений
Выделяется 5 степеней данного патологического состояния.
Первая носит название spina bifida и представляет собой самое легкое проявление незаращения. Иногда ее также называют скрытым расщеплением дужек, поскольку спинномозговых грыж не формируется, но, несмотря на это, тело позвонка и дужки соединяются между собой хрящевой тканью.
Другие степени заболевания выглядят следующим образом:
- При 2 степени дужки также не зарастают, но происходит формирование щели, через которую снаружи формируется грыжа, состоящая из самой оболочки спинного мозга и его жидкости.
- На 3 стадии дужки расщепляются и в грыжевом выпячивании присутствует сам мозг, можно также рассмотреть нервные окончания в мешке.
- 4 степень характеризуется незаращением дужек, при котором ликвор накапливается в центральном спинномозговом канале. Клиническое течение очень тяжелое.
- Пятая, степень имеет в основе полное незаращение позвоночного столба, при котором происходит обнажение спинного мозга снаружи. Такие пациенты нежизнеспособны и практически сразу погибают.
Важно! Наличие полного незаращения дужки первого крестцового позвонка и пятого поясничного у детей в возрасте до 10 лет патологией не считается. Речь идет о разновидности spina bifida, которая постепенно проходит, костные структуры срастаются, и все приходит в норму.
Причины
Необходимо знать, что такое незаращение дужки L5 (и других) позвонка и от чего это появляется. Причины возникновения неполного сращения до конца не выяснены.
Предполагается, что появление данного заболевания связано с генетическими мутациями в организме, которые происходят в результате воздействия неблагоприятных факторов внешней среды – физических, химических, биологических.
Вследствие мутаций происходит процесс формирования костной ткани, что приводит к недостаточному сращению тела и дужек позвонков. Они соединяются между собой не костной тканью, а хрящевой. Это грозит их расщеплением, что приводит к выходу спинного мозга наружу. Данные патологические механизмы имеют различную степень выраженности и клиническую симптоматику. Подробнее об этом – ниже.
Симптомы
Спектр клинических проявлений данного заболевания очень широк. Нередко патология обнаруживается у взрослых людей, но при этом имеются ее разновидности, при которых младенец сразу же погибает.
Spina bifida проявляется наличием углубления с повышенным ростом волос в зоне незаращения. Также можно выявить пигментное пятно в этой области.

При 2 степени (или менингоцеле) имеется наружное выпячивание. Клинически патология проявляется слабостью в нижних конечностях, сниженным мышечным тонусом и в некоторых случаях нарушением функции тазовых органов.
Как принимать препарат Мидокалм?
Узнайте, какие есть препараты с кальцием.
Незаращение 3 степени (миеломенингоцеле) характеризуется выраженным нижним парапарезом, гидроцефалией, нарушением функции органов таза и не только. Оперативное вмешательство не позволяет полностью избавиться от симптоматики.
Самые тяжело протекающие стадии заболевания – 4 (миелоцистоцеле) и 5 (рахишизис). При 4 степени наблюдаются нарушение функции тазовых органов в виде недержания мочи и кала, паралич и недоразвитие нижних конечностей, а также нарастающая гидроцефалия. Такие пациенты быстро погибают. При 5 стадии заболевания сразу же происходит развитие гнойного менингита и смерть больного.
Что касается взрослых пациентов, то у них быстрее, чем у людей без данной аномалии, возникают дегенеративные процессы в позвоночнике. Изначально это проявляется повышенной утомляемостью, чувством дискомфорта в зоне поражения. Может наблюдаться появление деформаций позвоночного столба в виде сколиоза различной степени.
По мере прогрессирования заболевания к указанной симптоматике присоединяется болевой синдром в области поясницы, с периодическими прострелами в нижние конечности. Пациенты могут предъявлять жалобы на онемение и слабость в ногах (вплоть до парезов и параличей). При обследовании больных можно обнаружить снижение или отсутствие коленных и ахилловых рефлексов.
В особо тяжелых ситуациях может происходить нарушение функции тазовых органов в виде недержания мочи и кала. При значительно выраженных сколиотических деформациях наблюдается нарушение дыхательной и сердечно-сосудистой функций организма.
Диагностика
Аномалию можно диагностировать в период беременности во время проведения ультразвуковой диагностики. Выявление патологии на данной стадии имеет важное значение, поскольку позволяет поставить вопрос о проведении пренатального оперативного вмешательства.
Оно позволяет устранить дефект в период вынашивания, тем самым сохранив жизнь и здоровье ребенка. Подобная тактика характерна для зарубежных стран. Что касается отечественной медицины, то практикуют родоразрешение путем кесарева сечения, после которого проводят операцию по устранению незаращения.
Важно! Дефекты можно выявить путем проведения анализа крови беременной женщины на уровень альфа-фетопротеина либо при проведении амниоцентеза, который позволяет исследовать спинномозговую жидкость плода.
После родоразрешения можно обнаружить наличие неврологического дефицита в виде парезов и параличей, недержания мочи и каловых масс. При 2, 3, 4 и 5 степенях имеется так называемая спинномозговая грыжа.
Поскольку имеется несколько стадий незаращения дужек позвонков, то они далеко не всегда проявляются в детском периоде. Симптомы патологии могут начинать беспокоить пациентов во взрослом возрасте, обычно до 30-35 лет.
В таких ситуациях требуется внимательный неврологический осмотр с проведением следующих исследований: рентгенография, электронейромиография, пункция спинномозговой жидкости. Наиболее полную картину дает компьютерная или магнитно-резонансная томография, на основе результатов которой определяют тактику лечения пациента.
Лечение
При диагностировании данного дефекта в период беременности рекомендовано кесарево сечение, поскольку родоразрешение через половые пути не представляется возможным.
После производят хирургическое закрытие дефекта с последующим восстановлением функций нижних конечностей, мочевого пузыря и кишечника. Как уже указывалось, помочь это может только при 2 и 3 стадиях заболевания (при 3 не полностью, остаточные симптомы будут сопровождать человека всю жизнь).
При лечении незаращения дужки позвонка S1 и других позвонков важно не допустить инфицирования мочевых путей. С этой целью в период лечения проводят промывание этой зоны растворами антисептиков (подойдет «Фурацилин»).
В дальнейшем необходимо укреплять мышцы спины, чтобы удерживать позвоночник в правильном положении. Таким пациентам подойдет занятие плаванием, также рекомендована лечебная физкультура, массаж, физиопроцедуры. Тактика терапии всегда индивидуальна.
Что касается лекарственных средств, то используются препараты, улучшающие передачу нервного импульса («Прозерин», «Ипидакрин») и кровоток («Трентал»), витамины группы В («Нейромед форте», «Неуробекс»). При болевом синдроме рекомендуется принимать средства из группы НПВС («Декскетопрофен», «Мелоксикам»).
Узнайте, какими лекарствами лечить остеохондроз.
Что такое никотиновая кислота?
Профилактика
Что касается профилактики, то необходим прием фолиевой кислоты в период вынашивания ребенка. Большое значение это имеет на ранних сроках, во время которых происходит формирование нервной трубки. Также важно вести здоровый образ жизни, выполнять все рекомендации врача, пройти медико-генетическое консультирование.
Заключение
Каждой женщине, планирующей беременность, следует знать, что такое незаращение задних дужек крестцовых (и других) позвонков. Необходимо иметь представление о том, как заболевание возникает, как проявляется и методы лечения.
Особое внимание стоит уделить профилактике и планированию беременности, ведь это является главным аспектом рождения здорового ребенка.
Источник
Спинальный дисрафизм (расщепление дужек позвоноков)
Закрытое расщепление дужек позвонков (spina bifida occulta) – врожденное отсутствие остистого отростка и различной части дужки. Отсутствие контакта мозговых оболочек или нервной ткани с внешней поверхностью
Два других состояния объединяют под названием открытое расщепление дужек позвонков (spina bifida aperta) или кистозное расщепление дужек позвонков (spina bifida cystica).
Менингоцеле – врожденный дефект дужек позвонков с кистозным расширением оболочек, но без аномалии нервной ткани. В 1/3 случаев имеется некоторый неврологический дефицит
Миеломенингоцеле – врожденный дефект дужек позвонков с кистозным расширением мозговых оболочек и структурными или функциональными нарушениями СМ или конского хвоста.
Закрытое расщепление дужек позвонков
Встречается у ∼20-30% жителей Северной Америки. Часто является случайной находкой, обычно не имеющей клинического значения, когда она наблюдается изолированно. Однако, в некоторых случаях она может быть связана с диастематомиелией, фиксированным СМ, липомой или дермоидной опухолью.
При наличии симптоматики, вызванной одним из сопутствующих состояний, проявления соответствуют фиксированному СМ (нарушения походки, слабость ног и атрофия, нарушения мочеиспускания, деформации стопы и др. Дефект может определяться пальпаторно; над ним могут быть кожные изменения (см. Кожные признаки дисрафизма в табл. 6-16).
Миеломенингоцеле
Эпидемиология/генетика
Частота расщепления дужек позвонков с менингоцеле или миеломенингоцеле (ММЦ) составляет 1-2/1000 живых новорожденных (0,1-0,2%). Риск возрастает до 2-3% в тех случаях, когда у одного, родившегося до этого ребенка, было ММЦ и до 6-8%, если у двух. Также риск повышен в тех семьях, в которых у близких родственников (братьев или сестер) рождались дети с ММЦ, особенно по материнской линии. Частота может увеличиваться во время войн, голода и экономических потрясений, но потом она постепенно снижается. Передача осуществляется не в соответствии с менделевскими законами, и, вероятно, является многофакторной.
Гидроцефалия при миеломенингоцеле
ГЦФ развивается у 65-85% пациентов с ММЦ. 5-10% пациентов с ММЦ имеют явную ГЦФ при рождении. У более чем 80% пациентов с ММЦ, у которых возникнет ГЦФ, это произойдет до достижения ими возраста 6 мес. Большинство пациентов с ММЦ имеют сопутствующую мальформации Киари 2 типа. Закрытие дефекта ММЦ может перевести латентную ГЦФ в активную за счет ликвидации пути оттока для ЦСЖ.
Табл. 6-14. Находки при миеломенингоцеле разных уровней
Исходы
Без всякого лечения могут выжить только 14-30% новорожденных; обычно это наименее пораженные пациенты. Из них 70% будут иметь нормальный индекс интеллектуального развития, 50% будут иметь возможность двигаться.
При современном лечении выживает ∼85% новорожденных с ММЦ. Наиболее частой причиной ранних смертельных исходов являются осложнения, связанные с мальформацией Киари (остановка дыхания, аспирация и т.д.). Поздние смертельные исходы обусловлены нарушениями функционирования шунтов. 80% пациентов имеют нормальные показатели индекса интеллектуального развития. Задержка умственного развития наиболее тесно связана с инфицированием, обусловленным шунтами. 40-85% пациентов могут перемещаться в корсетах, однако, большинство предпочитают передвигаться в кресле, т.к. это для них проще. 3-10% пациентов могут сами контролировать мочеиспускание, но в большинстве случаев для того, чтобы обеспечить сухое состояние кожи пациента, приходится производить периодические катетеризации.
Липомиелошизис
Дуральный спинальный дисрафизм с липомой. Описано 6 форм, следующие 3 клинически важны, как возможные причины прогрессирующих неврологических дисфункций в результате фиксации СМ и/или компрессии:
1. (интра)дуральная липома
2. липомиеломенингоцеле
3. фибролипома терминальной нити
Липомиеломенингоцеле
Подкожная липома, которая проходит через срединный дефект люмбо-сакральной фасции, дужку позвонка, ТМО и соединяется с ненормально низко фиксированным СМ. Соединение может быть терминальным, дорсальным или переходным (между предыдущими двумя формами).
Интрадуральная жировая опухоль также носит название липомы конского хвоста. В дополнение к тому, что конус СМ расположен ненормально низко, он расщеплен по средней линии по задней поверхности обычно на том же уровне, где имеет место расщепление дужек позвонков. Этот дорсальный миелошизис может продолжаться вверх под интактными дужками. Имеется толстая фибро-васкулярная связка, которая соединяется с наиболее ростральной расщепленной дужкой. Эта связка сдавливает мешок менингоцеле и нервную ткань, вызывая перегиб верхней поверхности менингоцеле.
На уровне дорсального миелошизиса ТМО имеет дефект, открывающий плакод. Липома проникает через этот дефект и прикрепляется к дорсальной поверхности плакода; она может распространяться вверх под нормальными дужками и может проникать в центральный канал выше уровня дорсального миелошизиса. Липома отличается от нормальной эпидуральной жировой клетчатки, которая является более рыхлой. САП обычно имеет выпячивание на стороне, противоположной липоме.
Клинические проявления
В серии наблюдений у детей в 56% случаев липома проявлялась в виде бокового объемного образования, в 32% случаев – нарушениями мочеиспускания, в 10% случаев – деформациями стопы, парализацией или болью в ноге.
Клинический осмотр
Практически все пациенты имеют кожные стигмы, которые сочетаются с расщеплением позвоночника: подкожные жировые комки (расположенные по средней линии и обычно распространяющиеся асимметрично в одну сторону) с/или без ямочек, родимые пятна, участки ненормального оволосения, открытый дермальный синус или кожные подвески. Может быть косолапость стопы.
50% больных могут иметь нормальный неврологический статус (большинство имеют только кожные проявления). Наиболее частым неврологическим нарушением является снижение чувствительности в сакральных дерматомах.
Диагностика
Обзорные спондилограммы пояснично-крестцового отдела в большинстве случаев показывают расщепление дужек (по определению должно быть практически во всех случаях, но в некоторых случаях вместо этого имеет место сегментирование). Также могут быть обнаружены аномальные соединения позвонков и дефекты крестца.
КТ/миелография или МРТ могут выявить ненормально низко расположенный конус. МРТ также показывает жировое объемное образование (высокий сигнал в режиме Т1, низкий в режиме Т2).
Всем пациентам перед операцией необходимо осуществить урологическое обследование для документирования возможных нарушений.
Дермальный синус
Тракт, начинающийся на кожной поверхности, выстланный эпителием. Обычно располагается на любом из концов нервной трубки: ростральном или каудальном. Наиболее частая локализация – люмбо-сакральная. Вероятно возникает в результате нарушения разделения кожной эктодермы с нервной эктодермой в период закрытия нервной бороздки.
Спинальный дермальный синус
Может проявляться в виде ямочки или синуса с/или без волос, обычно близко к средней линии, с внешним отверстием порядка 1-2 мм. Окружающая кожа может быть нормальной, пигментированной (цвета портвейна) или измененной в результате подлежащего образования.
Синус может заканчиваться поверхностно, может сообщаться с копчиком или может проходить между нормальными или расщепленными дужками позвонков к дуральному мешку. По своему ходу может иметь в любом месте расширение с образованием кисты. Киста называется эпидермоидной, если она выстлана слоистым ороговевающим эпителием и содержит только кератин от слущенного эпителия; либо дермоидной, если она выстлана дермой (имеет такие кожные придатки, как волосяные фолликулы и сальные железы) и содержит кожное сало и волосы.
Хотя внешне синус может быть мало заметен, он представляет угрозу проникновения инфекции в интрадуральное пространство с развитием менингита (иногда повторяющегося) и/или эндолюмбального абсцесса. В менее серьезных случаях может быть только поверхностная инфекция. Кожная выстилка содержит нормальные кожные придатки, которые могут приводить к тому, что внутри хода будут находиться волосы, кожное сало, слущенный эпителий и холестерол. В результате содержимое синусного хода становится раздражателем и может вызывать стерильный (химический) менингит с возможным отсроченным арахноидитом, если возникает сообщение с дуральным пространством.
Частота предполагаемого сакрального синуса (ямочка, дно которой не видно при разведении кожи): 1,2% от всех новорожденных.
Дермальный синус похож, но отличается от пилонидальной кисты, которая тоже может быть врожденной (хотя некоторые авторы считают ее приобретенной). Она содержит волосы, располагается поверхностнее постсакральной фасции и может инфицироваться.
Если ход продолжается интратекально и там формируется киста, то ее проявления могут быть похожи на фиксированный СМ или интрадуральную опухоль. Обычно первым проявлением в этом случае является нарушение функции мочевого пузыря.
Ход спинального дермального синуса по мере углубления всегда имеет направление в сторону головы. Окципитальный синус может проникать в череп и сообщаться с дермоидными кистами, расположенными в мозжечке или IV-ом желудочке.
Диагностика
Эти ходы нельзя зондировать или контрастировать, т.к. этим можно спровоцировать инфекцию или вызвать стерильный менингит.
Обследование направлено на выявление нарушений функций сфинктеров (анального и мочеиспускательного), люмбо-сакральных рефлексов, чувствительности и движений нижних конечностей.
Рентгенологическая диагностика
Если синус обнаружен при рождении, то лучшим способом определения расщепления дужек позвонков и наличия интрадурального объемного образования является УЗИ.
Если синус обнаружен уже после рождения, следует произвести МРТ. На сагиттальных изображениях можно увидеть ход и место его прикрепления. МРТ также является оптимальным методом, который показывает объемные образования (липомы, эпидермоиды и т.д.) внутри канала.
Узкие ходы, которые могут существовать между кожей и ТМО, нельзя увидеть на обзорных спондилограммах и КТ.
Обзорные спондилограммы показаны при подготовке к операции для возможности осуществления полной ламинэктомии.
Краниальный дермальный синус
Ход начинается с ямочки в затылочной или носовой области. Могут быть кожные признаки гемангиомы, подкожной дермоидной кисты, ненормального оволосения. Затылочный синус продолжается в каудальном направлении, и если он проникает в череп, то может достигать места стока венозных синусов. Проявлениями могут быть повторные бактериальные (обычно золотистый стафилококк) или асептические менингиты. Диагностика должна включать МРТ для выявления интракраниального распрстранения и сопутствующих аномалий, включая интракраниальные дермоидные кисты.
Гринберг. Нейрохирургия
Источник
