Если грыжа на позвоночнике можно ли делать эпидуральную анестезию

Источник
Наткнулась на хорошую статью остеопата Владимира Животова про сон грудничка. Я к нему водила двух детей, успешно, поэтому считаю его мнение достаточно авторитетным. Может, кому-то поможет разобраться в причинах. Особенно рекомендую сторонникам остеопатии.
Когда дети не спят?
Наверное, каждая беременная женщина не раз слышала совет: «Высыпайся! Родится ребёнок — забудешь про сон». Знакомо, правда? Это ожидание бессонных ночей изначально настраивает нас на мысль, что неспящий и кричащий по ночам младенец — это нормально. Но важны причины его бессонницы. Если малыш просыпается, чтобы поесть, в этом нет ничего тревожного. Дети до полугода могут есть каждые три часа, а дети, находящиеся на грудном вскармливании, и вовсе воспринимают грудь как нечто большее: при лёгком пробуждении она помогает им удостовериться, что мама рядом, и уснуть. До трех недель у ребенка нет интервалов бодрствования. К сорока дням период непрерывного бодрствования должен составлять не более 20 минут, к двум месяцам — 1 час, к концу третьего месяца — 1.5-2 часа.
Вполне понятны нарушения ночного сна, если у ребёнка режутся зубки. Попробуйте сами мирно спать 12 часов, если вас терзает зубная боль. Когда зуб начинает прорезать десну, ребёнок может вскрикивать во сне и громко плакать. Облегчение наступает, когда мама намажет десны гелем, но многим детям не помогают никакие средства. Иногда дёсны малыша при этом не сколько болят, сколько зудят и ноют. Это доставляет младенцу огромный дискомфорт. При этом ребенок может и не плакать, но уснуть тоже не получается: он активно прыгает, ползает и тащит всё в рот. Важно понимать, что зубная боль может стать причиной плохого сна, только если ребёнок старше 5-6 месяцев. До этого такие ночные истерики обычно имеют совершенно иные причины. Но многим родителям проще всё списывать на зубы.
Когда детям нужна помощь?
Малыш до месяца спит почти 24 часа в сутки. От 1 до 5 месяцев ребенок должен спать 17-18 часов. С полугода до года 14-15 часов. Обычно с полутора лет дети переходят на один дневной сон, который длится от 1,5до 2,5 часов. Ночной сон при этом длится 10-11 часов. Посчитайте, высыпается ли ваш ребёнок. Конечно, все дети разные, но если ребёнок не спит днём или полночи бодрствует без видимых на то причин, это не потому что «он такой, ему хватает». Причина кроется в проблемах со здоровьем, которые необходимо решать. Ведь такая излишняя энергичность и недосып в итоге приводят к сильному перенапряжению и психоэмоциональной неустойчивости.
Выше мы рассмотрели причины, которые естественно заставляют малыша проснуться: голод, зубная боль, желание сходить по-большому, желание удостовериться, что мама рядом. Всё это вполне нормально для здорового ребёнка. Если же животик в норме, зубов не предвидится, но сон не ладится, необходимо искать боле серьёзную причину. Самые распространенные жалобы мам:
ребёнок тяжело и долго засыпает,
часто просыпается среди ночи и плачет,
кричит и «заходится», при этом невозможно успокоить,
когда плачет, закидывает голову назад,
во время ночных истерик отказывается от груди или любимой соски,
при большом количестве молока, ребёнок всю ночь «висит» на груди и не разрешает её забрать ни через полчаса, ни через час,
начинает плакать в одно и то же время вечером, как по расписанию.
Всё перечисленное явно указывает на то, что малыш испытывает сильный дискомфорт и пытается с ним справиться. Долгие непрерывные сосания во сне не позволяют ребёнку перейти в глубокую фазу сна, а значит — полноценно отдохнуть. Но без груди он плачет, потому что она немного облегчает его состояние. Когда же становится совсем нестерпимо, ребёнок отказывается от нее и просто плачет.
Одна единственная косточка черепа, сместившись на долю миллиметра, нарушает процесс кровоснабжения мозга и приводит к значительному дискомфорту. Прежде всего, нарушается отток крови и спинномозговой жидкости, повышается внутричерепное давление и новорожденного беспокоят сильные головные боли. Новорождённый с родовой травмой напоминает взрослого, который надел на голову неимоверно узкую шапку. Она давит, вызывает головные боли, вспышки гнева, раздражение, проблемы со зрением, но снять её не получается. Представили? Для ребёнка такой дискомфорт невыносим. Именно поэтому многие дети так не любят, когда на них надевают шапочки и чепчики. Плач и сосание для младенца — — это единственные способы хоть в небольшой степень раздвинуть зажатые в процессе родов швы черепа. Поэтому дети с родовой травмой часто могут непрерывно сосать или кричать.
Все эти симптомы говорят о родовой травме. Возможно, эта травма очевидная и тогда вы, наверняка, в курсе дела. Но это достаточно редкий случай. Довольно часто о наличии родовой травмы у ребенка мамы даже не знают. Они убеждены, что роды прошли хорошо. Но при разговоре с ними выясняется, что роды вызвали раньше их естественного начала, они были затяжными или наоборот стремительными, плодный пузырь вскрыли в самом начале родов, схватки стимулировали окситоцином, применяли эпидуральную анестезию, применяли вакуум-экстракцию плода, давили на живот, просили сдерживать потуги, потужной период длился очень долго (более получаса) и т. д. Все эти особенности течения родов однозначно приводят к родовой травме.
Многие мамы, дети которых появились на свет путём кесарева сечения, убеждены, что уж их-то дети абсолютно здоровы: они избежали этих сплющиваний и сдавливаний, а значит, ничего не могло их травмировать. Однако это заблуждение. Природу не обманешь: именно естественные роды помогают малышу появиться на свет наиболее щадящим образом. В процессе схваток мышцы мамы воздействуют на скелет ребенка, обеспечивая мягкое растягивание позвоночника, из легких выдавливается избыточное количество жидкости, новорожденный может сделать полноценный первый вдох. Родовой стресс благодаря мощному гормональному всплеску включает в работу определенные зоны мозга, отвечающие за адаптацию к внешней среде. Ребёнок, извлечённый из мамы хирургическим путём, лишился этой возможности. Кроме того, он испытал колоссальный перепад давления, когда его извлекли. Все кесарята по умолчанию имеют родовую травму.
Как лечить родовую травму?
С родовой травмой работает остеопатия. Неврологи и ортопеды занимаются её следствием: возбудимостью, кривошеей, энцефалопатией, гиперактивностью, дисплазией тазобедренных суставов, внутричерепным давлением, задержкой двигательного и психического развития, гипо- и гипертонусом мышц, пупочной грыжей, застоем слёзной жидкости и т. д. Логично, что если мы устраним причину, то избавимся и от диагнозов. Однако здесь важно, когда началось лечение. Чем раньше вы покажете малыша остеопату (идеально — через месяц после родов), тем больше шансов свести на нет даже такие серьёзные диагнозы как ДЦП или посттравматическая гидроцефалия. Чем меньше вреда нанесла травма, тем больше вероятность полного излечения.
С родовой травмой можно работать в любом возрасте, но, естественно, чем раньше начато лечение, тем лучше результаты. Остеопатия позволит значительно улучшить самочувствие ребёнка независимо от того, сколько времени прошло от момента родов. Есть три этапа, на которых родовая травма сильнее закрепляется в теле. Первый — когда ребенок встает на ножки, второй — в возрасте 7-8 лет, когда окостеневает основание черепа, и третий — когда происходит сопутствующий половому созреванию скачок роста, у девочек это бывает в 10-12 лет, у мальчиков примерно на 2 года позже. Хороший возраст для начала лечения — это один месяц.
На сеансе я восстанавливаю правильное положение костей и тогда нормализуется отток от черепа. Ребенок получает быстрое облегчение. Обычно уже после первого сеанса малыш начинает лучше спать. Приехав домой, многие младенцы погружаются в глубокий сон на 5-7 часов, даже пропуская кормления. Это хороший признак: таким образом их организм восстанавливается и навёрстывает упущенное. После снятия зажимов и выравнивания костей черепа мозг младенца впервые за всю жизнь начинает получать полноценное питание. Это обязательно приводит к улучшению самочувствия, снятию возбудимости и, разумеется, налаживанию ночного и дневного сна.
Источник
Иногда жизнь заболевшего человека складывается таким образом, что ему ставят серьезный диагноз, например, «грыжа межпозвоночных дисков». В таком случае предстоит хирургическое вмешательство, иногда бывает так, что иного способа победить болезнь, к сожалению, нет.
Наркоз и его разновидности
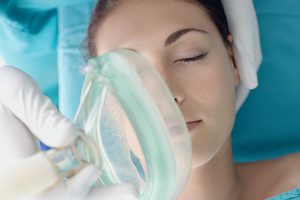
Состояние больного перед операцией всегда волнительно, в его мыслях возникает масса вопросов.
Как и что ему будут делать, будет ли он испытывать болевые ощущения, насколько длительным будет период реабилитации после работы хирургов. Среди возникающих вопросов далеко не последнее место занимает тема наркоза.
С общей анестезией всем все более или менее понятно, время операции пациент проведет в состоянии сна, с местным обезболиванием возможны разные варианты.
Чаще всего суть местного наркоза сводится к полному перекрыванию болевых ощущений в пораженном участке тела, с которым будут работать оперирующие врачи. Правильный подбор вида анестезии, ее дозы и уровня воздействия лежит в поле компетентности врачей-анестезиологов.
Любому пациенту не стоит оставаться наедине со своими волнениями и проблемами, подробное обследование, осмотр пораженной области врачами-ортопедами, вертебрологами, нейрохирургами позволит подобрать оптимальный способ лечения грыжи и технологию проведения будущей операции.
Особенности метода

Одним из способов обезболивания местного характера является спинальная анестезия. Основным отличием местной анестезии от общего наркоза является прежде всего то, что пациент во время операции остается в сознании, но не испытывает при этом никаких неприятных ощущений.
Спинальная методика точечного воздействия на больное место заключается в отключении чувствительности определенных нервов. Достигается этот эффект введением обезболивающего препарата в точно определенный микроскопический участок тела, расположенный около конкретных нервных окончаний.
При введении лекарства больной ничего не чувствует, так как уколу предшествует обязательная предварительная подготовка с обезболиванием точки попадания иглы.
Манипуляции с местной анестезией проводятся в одном из 2-х положений человеческого тела. Больной может сидеть или лежать на боку, в зависимости от места предполагаемого укола.
Перед началом любого хирургического вмешательства пациент проходит консультативный прием у врача-анестезиолога, в ходе которого врач-специалист подробно рассказывает больному обо всех этапах проведения анестезии.
Регионарный метод обезболивания
Наш позвоночник подвержен различным видам заболеваний: остеохондроз, протрузия, межпозвоночная грыжа.

Отдельные формы дегенеративных изменений состояния позвонковых дисков становятся необратимыми, патологические нарушения приводят к снижению подвижности конечностей, грыжа не оставляет пациенту другого выбора, кроме хирургического вмешательства.
Какой вид наркоза предпочтительнее при грыже межпозвоночных дисков? Окончательное решение в выборе между общей или спинальной анестезией, безусловно, останется за врачом-анестезиологом, но общее мнение специалистов в этой области уже существует.
Приоритетным вариантом хирурги считают регионарный метод обезболивания, т.е. наркоз по спинальному типу. При грыже, особенно у людей старше 50-ти лет, местный наркоз не вызовет осложнений в области сердечно-сосудистой системы и не навредит системе дыхания.
Временная утрата подвижности низа живота, области паха и нижних конечностей после введения лекарственного препарата обычно восстанавливается в период от 1 до 4 часов.
Статистика показывает, что спинальная анестезия является наиболее безопасной и чаще востребованной именно при операциях по поводу грыжи дисков хребтового ствола.

Если у вас возникают сомнения по поводу того, что вмешательство в виде уколов в область нервных окончаний спинного мозга может навредить уже и без того больной спине, не стесняйтесь лишний раз проконсультироваться с лечащим врачом.
Спинальные виды анестезии подбираются для каждого пациента в индивидуальном порядке с учетом всех особенностей конкретного человеческого организма. Врачи-анестезиологи обязательно обратят внимание на все противопоказания, выявленные в ходе предоперационного медицинского обследования, и подберут наиболее щадящий режим местного обезболивания.
В награду за все волнения и испытания, перенесенные в ходе операции, вы получите новую радость свободных движений без боли и ограничений, а также возможность вернуться к активному образу жизни.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Источник
Для проведения ряда медицинских процедур необходимым условием является проведение особенного вида анестезии – эпидуральной. Такая методика обезболивания используется часто в гинекологии, при проведении косметических или пластических операций. Нередко у пациентов болит позвоночник после эпидуральной анестезии, что может быть вызвано разными факторами, к примеру, опытом анестезиолога, индивидуальными особенностями организма, реакцией на препарат. С показаниями и противопоказаниями к проведению процедуры, правилами исполнения вы сможете ознакомиться ниже.
Что такое эпидуральная анестезия
Во время разного рода хирургического вмешательства используется эпидуральная анестезия – это методика местного обезболивания органов малого таза или позвоночника, которая состоит во введении в межпозвонковую полость анестезирующего препарата с использованием катетера. Проведение процедуры оказывает сразу два эффекта: снижение или полная потеря болезненных ощущений, снижение чувствительности или расслабление мышц. После введения анестезирующего препарата, блокируются нервные окончания и все возникающие болевые импульсы в организме.
Процедура эпидуральной анестезии не совсем безопасна и неправильное ее проведение может привести к необратимым последствиям. Соглашаясь на такого рода обезболивание, нужно быть стопроцентно уверенным в квалифицированности специалиста, поскольку повреждение мозговой оболочки может спровоцировать сильную боль в позвоночнике, что мешает нормальной жизнедеятельности.
Показания к процедуре обезболивания
Эпидуральное обезболивание может использоваться при конкретных хирургических операциях. Часто анестезия применяется во время оперативного вмешательства для решения гинекологических, урологических проблем, удаления грыжи и других операций. В любом случае перед началом операции, врач должен предложить альтернативный вариант, указать все нюансы использования того или другого варианта обезболивания и только получив согласие (устное и письменное) приступать к процедуре. К основным показаниям к проведению относятся:
- Родоразрешение путем кесарева сечения (на ребенка, как правило, такое обезболивание не оказывает влияния).
- Длительные или преждевременные роды, низкий болевой порог женщины.
- Повышенное кровяное давление.
- Болезни сердечно-сосудистой системы (снижает нагрузку на сердечную мышцу).
- Сахарный диабет, когда в большинстве случаев противопоказан общий наркоз.
- Вынашивание многоплодной беременности.
- Операция на позвоночнике.
- Проведение косметических мини-операций, к примеру, удаление варикозных вен.
- Грыжа поясничного отдела позвоночника.
Причины боли после эпидуральной анестезии
У многих пациентов болит позвоночник после проведения эпидуральной анестезии, что вызывает недовольство больных, мешает нормальной жизнедеятельности и нарушает привычный образ жизни. Недовольные клиенты обвиняют в болях неправильное выбранное место прокола, неточное введение иглы, низкую квалификацию специалиста и малый опыт по проведению процедуры, но часто боли возникают по независящим от врачей факторов. Рассмотрим причины и природу возникновения болезненных ощущений после проведения эпидурального обезболивания:
- Периодические боли, которые носят кратковременный характер и возникают в месте укола из-за механического воздействия иглы, нахождения катетера, раздражающего окружающие ткани.
- Развитие инфекционных процессов могут провоцировать боль, к примеру, гнойный эпидурит.
- Обострять боль (особенно в области поясницы) может наличие межпозвонковой грыжи.
- Возникновение боли вызвано раздражением нерва препаратом.
- Ошибка анестезиолога при проколе межпозвоночного пространства может спровоцировать развитие длительного болевого синдрома.
- Повреждение нервных окончаний может повлечь разного рода проблемы со здоровьем и спровоцировать боль в позвоночнике и спине. Локализация и характер болевых ощущений зависит от места прокола.
- Случайное повреждение связок позвоночника.
- Развитие болевого синдрома в результате психологического самовнушения, что часто встречается у чрезмерно мнительных людей.
Противопоказания
Проведение процедуры эпидуральной анестезии крайне сложное, поскольку есть большой риск повреждения спинного мозга, при малом опыте врача-анестезиолога и не всегда достоверно известно воздействие препарата на организм человека, установить достоверную реакцию. Кроме возможных последствий проведения обезболивания, существует ряд противопоказаний, когда проведение анестезии категорически противопоказано:
- Наличие аллергической реакции на препарат в целом или на один из составляющих. Это происходит из-за неправильно проведенного или неполноценного обследования.
- Протекание воспалительного процесса в организме.
- Заболевание спинного мозга и периферической нервной системы.
- Плохая, медленная свертываемость крови.
- Наличие бактерий в крови пациента.
- Развитие заболеваний кожных покровов в местах, где необходимо делать укол, поскольку с инъекционным проколом инфекция может попасть к позвоночнику и спровоцировать сложное заболевание.
- Заболевание позвоночника, которое приводит к его деформации или искривлению, к примеру, сколиоз.
- Повышенное давление внутричерепное пациента.
Последствия
В большинстве случаев проведение процедуры обезболивания не имеет негативных последствий, слабые болезненные ощущения проходят через несколько дней. У некоторых часто болит позвоночник после ведения эпидуральной анестезии, связано это с физическим проколом кожи и межпозвоночного пространства. Крайне редко встречаются случаи, когда обезболивание не оказывает ожидаемого эффекта, вызвано это может быть эпидуральной гематомой. В результате неудачно проведенной анестезии или объективных факторов, процесс обезболивания может повлечь такие последствия:
- Головные боли, которые возникают из-за попадания цереброспинальной жидкости в эпидуральную область.
- Внесение инфекции через место прокола для введения эпидуральной анестезии, что может спровоцировать боль в спине. Причиной этого может длительное нахождение катетера в спине и несоблюдение медицинским персоналом санитарно-гигиенических норм.
- Усиление болезненных ощущений после эпидуральной анестезии возможно, если есть позвоночная грыжа у пациента.
- Непредсказуемая реакция организма на лекарство.
- Боль в позвоночнике, как результат неправильного проведения процедуры, лечения или реабилитации.
- Порой случаются ситуации, когда больного мучает фантомная боль, которая возникает в результате самовнушения, психологического состояния.
Стоимость
Во многих клиниках и медицинских центрах Санкт-Петербурга и Москвы во время родов, кесарева сечения или хирургического вмешательства пациентам предлагают воспользоваться эпидуральной анестезией. Как правило, это практикуется врачами в хирургии, гинекологии и косметологии. Цена на такую услугу весьма высокая и нередко это становится причиной отказа от эпидуральной анестезии. На стоимость влияет причина и область использования, количество анестезирующего препарата, которое вводится в организм.
Где можно сделать и сколько стоит эпидуральная анестезия в Москве:
Название клиники | Адрес клиники | Стоимость процедуры в рублях |
Роддом 29 | Госпитальная пл., 2 | 6900 |
Центральная клиническая больница №2 им.Н.А.Семашко | Будайская ул., д.2 | 7000-22000 (зависит от вида проводимой операции) |
Городская клиническая больница № 68 Родильный дом | Самаркандский б-р, 3 | 8000 |
ФГУ «Научный центр акушерства, гинекологии и перинатологии им.В.И. Кулакова» | ул. Академика Опарина, 4, стр.1 | 10000 |
«Первая хирургия» | ул. Щукинская, д. 2 см.м. Сокол | 12000 |
Видео
Техника проведения эпидуральной анестезии при операциях любого рода проводится одинаково и требует выполнения определенные действий в четкой последовательности. Для регионального обезболивания необходимо, прежде всего, уложить человека на бок, обработать поверхность кожи антисептиком. При помощи пальпации определить расположение третьего и четвертого позвонка, ввести анестетик для обезболивания кожи, после чего специальной иглой делается прокол для введения анестезии. Посмотрите видео, что более подробно ознакомиться с процедурой эпидуральной анестезии:
Отзывы
Анастасия, 33 года, Воронеж: «У меня были очень тяжелые роды, после почти суток мучения, на консилиуме врачей было принято решение проводить кесарево сечение. Доктора предоставили на выбор общий наркоз или эпидуральную анестезию, я выбрала второй вариант. Анестезиолог оказался очень опытным, и я практически не ощутила прокалывания, тем более что боль была гораздо меньше, чем во время схваток. После операции несколько дней были несильные болезненные ощущения в области позвоночника, но они быстро прошли».
Кирилл, 48 лет, Москва: «Полгода назад у меня обнаружили позвоночную грыжу, которая мешала нормальной жизни, работе и нарушала мой привычный жизненный ритм. Врачи порекомендовали не откладывать, а тут же провести операцию. Я согласился на эпидуральную анестезию для хирургического вмешательства и не пожалел. После укола сразу пропала вся чувствительность, но светлость мыслей сохранялась, и я мог заочно следить за ходом операции. По окончанию хирургического вмешательства были небольшие дискомфортные ощущения в позвоночнике, но спустя пару недель они совсем прошли».
Ксения, 29 лет, Санкт Петербург: «После родов у меня развилось варикозное расширение вен, через полгода ситуация была катастрофической и я решилась на операцию по удалению поврежденных участков. Хирург-флеболог предложил сделать местную эпидуральную анестезию. Во время укола было ужасно больно, а потом вся чувствительность пропала. После операции меня подкосили ужасные боли в позвоночнике, справится с которыми, я смогла только с помощью профессионалов. В следующий раз вряд ли бы я согласилась на такое обезболивание».
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.
Источник

Совсем по теме может не скажу — у меня нет такой поблемы. Но со мной в реанимации после кесарева лежала женщина, у которой были межпозвонковые грыжи. Ей делали кесарево со спиналкой. Она жутко этого не хотела, хотела общий, но анастезиолог сказал что грыжи не противопоказание к спиналке. В итоге сделали спиналку — у нее в миг упало сильно давление, пошло полное отслоение плвценты, жутчайшее кровотечение, у ребенка асфиксия, маму еле с того света вытащили. Доношеный ребенок, а лежал без движения в реанимации, так и не знаю о их судьбе дальнейшей. И денщину еде выходили, несколько вливаний крови было.
Вряд ли эти грыжи являются противопоказанием к естественным родам, но если вдруг понадобится кесарево — только общий наркоз!!!! Анастезиолгои просто неотят с общим заморачиваться, потому как спиналка проще для них. Но вам потом дальщше жить и растить свое дитя. Пусть будет все хорошо.
У меня перед гдазами, так сказать, плохой пример, которого можно было избежать, если бы женщина настояла бы на своем, послушала бы себя. У вас будет все хорошо.
Послушаю. Тоже имеются грыжи и ПДР 19 ноября. Мне говорили что это не показатель к КС, но если все же КС то наркоз спинальный (эпидуральный) противопоказан.
Перед проведением ЭКО, я получила заключение от невролога именно с противопоказанием спинального наркоза, т.к. пункция проводится под наркозом — чтобы не вкололи.
ola-la78@mail.ru,тоже читала что противопоказан.мне его и не хочется если честно
kaktuss,да уж…вообще нельзя нам такие уколы делать
У меня 2 грыжи в поясничном отделе и несколько протрузий. 2 беременности и родов.
Первые роды-ЕР, все хорошо
Вторые роды-ЭКС
Сначала ставили ПКС, тк было тазовое.наркоз сказали, что будет спинальный ( вообще, при КС спинальный считается самым лучшим, на втором месте-эпидуралка, ну а общий на 3) Направили на консультацию к анастазиологу. Он посмотрел мои снимки МРТ, задал вопросы, медсестра мне взяла анализ крови, проверяли реакцию на этот наркоз, как я поняла. Сказали, что противопоказаний нет.
В 38 недель, положение детей изменилось и мне сказали, что будет ЕР. На схватках поставили эпидуралку, тк двойня, сказали, что будет лучше пере страховаться и заранее поставить эпидуралку, правда предупредили, что из-за грыжи она может подействовать не на 100%. Я все подписала. В итоге-ЭКС, тк при полном раскрытии первый малыш повернулся лицом и выставил руку вперед. Экстренно добавили еще эпидуралки и в операционную.. Во время КС немного чувствовала боль, но терпимо и все быстро забылось. Врач потом сказал, что со спинальной было бы намного лучше.
А Вам советую перед родами сходить на консультацию к анастезиологу со снимками. Легких родов!
1
Котильда ❤️,спасибо большое вот в понедельник пойду на прием.Правда мой врач в отпуске,но сидит медсестра.Надеюсь что-нибудь скажет
Подруга с двумя годами рожала сама, роды прошли отлично. Кс не предлагали даже.
Единственное, на последних недельках спина сильно у нее болела.
Есть и протрузии, и состояние позвоночника после операции по удалению грыжи, думаю еще и грыжи есть. Рожала сама. Сказали не показание к КС. И хирург то же сказал рожать лучше самой если нет других показаний.
у меня грыж нет ттт. но у меня остеохондроз (какая-то там легкая форма). при кс (у меня первое уже на раскрытии, а второе — плановое из-за тазового) после того анестезиолог узнал диагноз, сказали, что будет общий наркоз, я и сама была согласна, так как с позвоночником даже в здоровом состоянии все манипуляции рискованные, а тут пусть и не самый серьезный, но все же диагноз. пы сы — во 2 раз планировались ер, я осознанно шла на полностью естественные роды вообще без анестезии в том числе и из-за хондроза.
Ближе к родам тоже со снимками пойду в роддом, подстрахуюсь.