Гнойный спондилит шейного отдела позвоночника

Гнойный спондилит или остеомиелит позвоночника – заболевание редкое, но тяжелое. Поражая все элементы позвоночника, вплоть до костного мозга, недуг диагностируется чаще всего у мужчин после 50 лет. Чтобы избежать серьезных необратимых изменений в организме, важно вовремя распознать признаки болезни и остановить развитие патологического процесса.
Что такое гнойный спондилит?
 Остеомиелит относится к инфекционным заболеваниям. Гнойная инфекция, попадая в организм человека, локализуется в позвонках, запуская воспалительные реакции. В 50% случаев местом своего обитания вредная бактерия выбирает поясничный отдел позвоночника, реже – грудной или шейный.
Остеомиелит относится к инфекционным заболеваниям. Гнойная инфекция, попадая в организм человека, локализуется в позвонках, запуская воспалительные реакции. В 50% случаев местом своего обитания вредная бактерия выбирает поясничный отдел позвоночника, реже – грудной или шейный.
Разрушение позвоночного столба начинается с костной ткани (дуг и отростков), затем в зону риска попадают межпозвоночные диски, связочно-мышечный аппарат, нервные корешки и спинной мозг. Дальнейшее развитие недуга приводит к деформации позвоночника, интоксикации всего организма и сопровождается сильным болевым синдромом.
Причины возникновения
Возбудителем становятся пиогенные бактерии, образовывающие гной. В большинстве случаев это золотистый стафилококк. Ячмени, фурункулы, карбункулы – это 100% золотистый стафилококк. Любой гнойный очаг на коже или слизистой активизирует деятельность этих патогенных микроорганизмов, устойчивых к внешнему воздействию и провоцирующих воспалительные процессы. Кроме того, стафилококки вырабатывают сильнейшие яды, усугубляющие протекание болезни.
Исходя из этого, к факторам, способствующим проникновению бактерий в организм, можно отнести:
- внутривенные инъекции,
- венозный катетер,
- хирургические вмешательства или инструментальные манипуляции,
- сепсис,
- проникающие ножевые или огнестрельные ранения.
Источником спинальных инфекции нередко выступают хронические заболевания мочеполовой системы, сахарный диабет, тонзиллит, туберкулез, цирроз печени, злокачественные образования, варикозная болезнь вен, атеросклероз сосудов.
Слабая иммунная защита организма также благоприятствует размножению и бурной деятельности бактерий. Противостать стафилококку и предупредить возникновение болезни затруднительно людям в возрасте, хроническим алкоголикам, носителям ВИЧ-инфекции, наркоманам.
Врач-ортопед, стаж работы 12 летСтрептококки и стафилококки вызывают гнойный спондилит не у всех, кто имеет определенные проблемы со здоровьем. Поводом для обращения к врачу должны стать не предпосылки к инфекции, а симптомы болезни.
Классификация заболевания

Пиогенные бактерии и другие патогенные микробы, поражающие позвоночник, провоцируют развитие неспецифического остеомиелита. Специфический возникает как результат осложнения тяжелых инфекционных заболеваний: сифилиса, брюшного тифа, гонореи, туберкулеза.
Классической формой принято считать гематогенно-гнойный спондилит, при котором возбудители заболевания переносятся из источников инфицирования в позвоночник током крови. Два других пути: через лимфу или открытую рану (перелом) позвонка.
Различают острую и хроническую форму заболевания с периодами ремиссии и обострения. Классификация по характеру распространения инфекции за пределы тела позвонка включает очаговый, диффузно-очаговый и разлитой типы заболевания.
Симптомы остеомиелита позвоночника
Острая форма дает о себе знать уже через пару дней после начала воспалительного процесса. Высокая температура (38-39 градусов), слабость, сонливость, озноб, боль в мышцах и голове – все эти типичные для многих заболеваний признаки не сразу позволяют определить развитие опасной патологии. Ее характерными проявлениями становятся отеки мягких тканей спины, красная горящая кожа и болевые ощущения при прикосновении к месту поражения.
Шейный и грудной отделы
Локализация бактерий в позвонках шеи и в области грудной клетки позволит обнаружить их по таким симптомам:
- рвота, тошнота,
- расстройство зрения, слуха,
- вкусовые нарушения,
- судороги и онемение конечностей,
- нарушение сознания, галлюцинации,
- сухой кашель и боль в груди,
- запрокинутая назад или вбок голова.
Поясничная часть позвонка
Распространение инфекции в поясничном отделе кроме болевого синдрома проявится следующими признаками:
- онемение, отек или парез конечностей,
- задержка мочи,
- скованность движений,
- спазмы и напряжение мышц спины,
- выпрямление физиологического лордоза.
В дальнейшем картина дополняется постоянной слабостью, снижением артериального давления, воспалением близлежащих суставов, потерей веса, стойкой ноющей болью в спине. На коже появляются абсцессы.
Врач-ортопед, стаж работы 12 летБолезнь может развиваться постепенно, без выраженных симптомов, что затрудняет своевременную диагностику.
Методы диагностики
Чтобы определиться с постановкой диагноза, врач изучает анамнез пациента: пол, возраст, условия проживания, медицинские вмешательства, симптомы заболевания. Наличие гнойных ранок на коже и боль при надавливании на остистые отростки не всегда являются признаки остеомиелита, что диктует необходимость проведения дополнительных методов исследования.
Лабораторный
Общий анализ крови и мочи покажет повышенный уровень лейкоцитов, лимфоцитов, СОЭ, кроме этого будут выявлены С- реактивный белок и частички эпителия. Иммунологические и бактериологические исследования крови фиксируют воспалительный процесс и распространение патологии в организме. Наибольшую информативность несет пункционная биопсия очага поражения. Она позволяет обнаружить инфекционный агент у 50-70% пациентов.
Инструментальный
Рентгенография позвоночного столба только спустя 1-3 месяца от начала инфицирования способна показать наличие явных дистрофических изменений в его структуре:
- сужение дискового пространства,
- разрушение и сдавливание тела позвоночника,
- плотные костные новообразования на позвонках,
- размытый контур внутренних мышц таза.
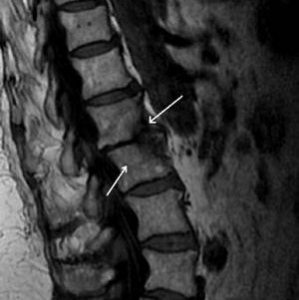
К более точным и эффективным методам относятся компьютерная и магнитно-резонансная томография. Уже на ранних стадиях заболевания (2-4 недели) они дают четкую картину расположения абсцессов вдоль позвоночника, выявляют очаги поражения, позволяют оценить состояние спинного мозга.
Уточнить диагноз помогает сцинтиграфия. Радиоизотопное сканирование позвоночника с помощью гамма-томографа основано на введении в кровь установленного количества радиоактивных изотопов. Препарат проникает в ткани и начинает излучать лучи, которые поставляют нужные сведения о патологических процессах в организме и их динамике.
Микробиологический
«Золотой стандарт» исследования всех инфекционных заболеваний – микробиологический метод. Он основан на выделении из крови или пункции микроба и изучения его под микроскопом. Анализ помогает точно определиться с типов возбудителя, его спецификой и чувствительностью к антибактериальной терапии.
Виды лечения
Острая фаза недуга предполагает соблюдение постельного режима в течение 3-4 месяцев. Рекомендуется использовать специальные гипсовые кровати и корсеты, фиксирующие положение тела и предотвращающие деформацию позвоночника. Консервативные методы успешно применяются в большинстве случаев заболевания и включают в себя медикаментозное и физиотерапевтическое лечение.
Медикаментозное
Антибактериальная терапия позволяет бороться с возбудителем инфекции. Как правило, это пенициллин, а также антибиотики из класса фторхинолонов и цефалоспоринов III-IV поколения, обладающие высокой активностью против бактерий. Их применение желательно уже с первых дней начала заболевания.

Важное место в лечении занимает антисептическая обработка ран, дезинтоксикация организма, прием иммуностимуляторов и средств, корректирующих объем, микроциркуляцию и состав крови.
В схему лечения входят и противовоспалительные нестероидные препараты, обладающие обезболивающим эффектом.
Хирургическое
Хирургическое вмешательство требуется в 10-20% всех случаев заболевания, при появлении серьезных осложнений и неврологических нарушений. Зачастую необходимость в нем возникает в запущенных стадиях, когда консервативные методы не смогли дать положительный результат.
Операция проводится под общим наркозом. Ее цель , вскрытие воспалительных очагов, очищение их от гноя, удаление пораженных тканей. Восстановление целостности позвоночника осуществляется за счет установки стабилизирующих металлоконструкций и аутотрансплантации.
Физиотерапевтическое
 Физиотерапия дополняет основное лечение и применяется после купирования воспалительного процесса и стабилизации состояния пациента. Она включает в себя массаж спины, электрофорез, УВЧ. Такие процедуры ускоряют регенерацию тканей, нормализуют кровообращение, снижают болевые ощущения.
Физиотерапия дополняет основное лечение и применяется после купирования воспалительного процесса и стабилизации состояния пациента. Она включает в себя массаж спины, электрофорез, УВЧ. Такие процедуры ускоряют регенерацию тканей, нормализуют кровообращение, снижают болевые ощущения.
В более поздний период (через 1-2 месяца после выздоровления) желательно начать ежедневные занятия лечебной физкультурой, по возможности пройти санаторно-курортное лечение.
Гнойный спондилит не лечится народными средствами и в домашних условиях. Этот тяжелый недуг в своей острой фазе требует постоянного наблюдения врачей, контролирующих его протекание.
Врач-ортопед, стаж работы 12 летДо конца ХIХ века от гнойного спондилита по всему миру умирало 35-60% от общего числа людей, зараженных этой болезнью. С развитием медицины и разработкой антибиотиков статистика значительно улучшилась: только 2-4% от всех видов инфекционного поражения костного скелета приходятся на долю спондилита.
Осложнения и последствия
 Несвоевременная диагностика и неправильное лечение чревато рядом опасных для жизни осложнений и последствий. Гнойные абсцессы переходят на другие внутренние органы, а их вскрытие приводит к сепсису и образованию внутренних свищей в бронхах, прямой кишке, вагине.
Несвоевременная диагностика и неправильное лечение чревато рядом опасных для жизни осложнений и последствий. Гнойные абсцессы переходят на другие внутренние органы, а их вскрытие приводит к сепсису и образованию внутренних свищей в бронхах, прямой кишке, вагине.
Воспалительный процесс затрагивает спинной мозг и поражает нервные окончания. Прорыв гноя в спиномозговой канал приводит к сдавливанию нервной ткани, содержащейся в нем, что чревато утратой двигательной и осязательной функции, рефлекторной деятельности, нарушением работы органов малого таза. Грозное осложнение остеомиелита – гнойный менингит.
Не остановленный во время патологический процесс, станет виновником необратимой деформации позвоночника и дегенерации костной ткани. Как результат – паралич конечностей и инвалидность.
Профилактика
Учитывая то, что основным виновником болезни выступает стафилококк, важно поддерживать и укреплять иммунную систему, способную дать достойный отпор этому опасному микробу. Отказ от вредных привычек, регулярная двигательная активность, здоровое питание не допустят появление болезненных факторов, защитят организм и предотвратят возникновение болезни.
Важно вовремя выявлять и лечить острые и хронические заболевания, следить за состоянием кожи, не пренебрегать профилактическими методами.
Лечение, начатое на ранних стадиях заболевания, дает благоприятные прогнозы. Спустя 0,5-1,5 года возможно полное выздоровление, но для этого потребуется длительная и трудоемкая терапия. Достичь положительного стойкого результата, избежать нежелательных рецидивов, можно на основании комплексного подхода в лечении, которое включает в себя обязательное выполнение всех назначений и рекомендаций специалиста.
Источник
Содержание:
 Спондилит шейного отдела позвоночника – заболевание, которое развивается в результате длительно текущего воспаления при отсутствии лечения. В основе его – развитие очага инфекции между позвонками либо в районе хрящевой ткани.
Спондилит шейного отдела позвоночника – заболевание, которое развивается в результате длительно текущего воспаления при отсутствии лечения. В основе его – развитие очага инфекции между позвонками либо в районе хрящевой ткани.
Каких-либо визуальных изменений нет, но симптомы бывают самыми разными. При отсутствии лечения шея постепенно наклоняется вперёд, при этом поворачивать её в разные стороны становится невозможно.
Причины
Спондилит позвоночника редко появляется сам по себе. Чаще всего это осложнение другой патологии спины. Среди основных провоцирующих факторов можно назвать:
- Туберкулёз костей.
- Наследственность.
- Наличие гнойного очага инфекции в другом органе – например, кариес или хронический тонзиллит, или ринит, который также может протекать хронически.
- Болезнь Бехтерева.
Ещё один важный фактор – травма. Область шеи травмируется чаще всего. Но это не говорит о том, что спондилит должен возникать каждый раз после этого. Для развития заболевания, кроме травмы, должны присутствовать и другие факторы, например, раны.
Как проявляется
Спондилит шейного отдела может проявлять себя по-разному, но основным симптомом следует считать боль, и появляется она именно в месте воспаления. Её характер бывает разным – тянущим, резким, ноющим.
Скованность появляется не всегда. Обычно она является первоначальным признаком болезни Бехтерева. Причём оба эти симптома могут быть как едва выраженными, так и проявляться очень сильно.
Второй важный признак – чувство скованности мышц. Это особенно заметно при поворотах головы в сторону. Данный признак очень важен и о нём обязательно надо сообщить врачу. Боль может появиться и при неправильном положении тела, а также при длительном сидении при работе за компьютером. Сюда же можно отнести и наклоны головы вниз.
Третий признак – затруднения при поворотах головы в стороны, а также при попытке поднять или опустить голову.
Нарушения осанки – это явный симптом развития воспаления. При этом голова всегда наклонена вниз, плечи опущены, может появиться даже небольшой горб. Нормальное положение можно принять только при усилии со стороны человека, причём удерживать голову в таком положении становится всё труднее и труднее.
К другим симптомам спондилита шейного отдела позвоночника можно отнести слабость, боль в мышцах, повышение температуры тела, ноющие боли в руках, снижение иммунитета.
Диагностика
Диагностировать заболевание можно при помощи различных методов. В первую очередь это рентгенография, которая позволит увидеть все изменения в костной ткани. Компьютерная томография и МРТ необходимы для определения точной локализации воспаления. Без этих методов понять, где расположен очаг, невозможно.
При необходимости проводится пункция поражённой области, для того, чтобы узнать, какие именно микроорганизмы оказались виновны в развитии воспаления. Это очень важно для назначения правильного лечения, в котором главную роль играют антибиотики.
И, наконец, пациент обязательно должен сдать анализ крови и мочи, а также биохимический анализ крови. Здесь могут быть повышены такие показатели, как СОЭ и лимфоциты.
Как избавиться
 Лечение будет зависеть от причин, которые вызвали воспаление. Если это оказался асептический спондилит шейного отдела позвоночника, то никакие антибиотики оказываются не нужны, так как причина здесь – трение позвонков друг об друга при наличии шейного остеохондроза.
Лечение будет зависеть от причин, которые вызвали воспаление. Если это оказался асептический спондилит шейного отдела позвоночника, то никакие антибиотики оказываются не нужны, так как причина здесь – трение позвонков друг об друга при наличии шейного остеохондроза.
При наличии септической формы обязательно используются антибиотики, и чем быстрее будет начат их приём от момента начала болезни, тем меньше шансов получить всевозможные осложнения.
Но лечение обязательно должно быть комплексным. Среди препаратов назначаются те, что относятся к группе НПВС – ортофен, диклофенак, индометацин и многие другие.
При тяжёлом течении обязательно используются кортикостероиды, которые обладают способностью приостанавливать воспаление и снимать отёк. Но принимать эти препараты можно только по назначению врача, так как у них немало побочных эффектов. Самым популярным средством из этой группы на сегодняшний день является преднизолон.
Физиотерапия помогает снять воспалительный процесс и уменьшить мышечную скованность. Но не рекомендуется проходить полный курс при наличии острого периода. Лучше всего провести лечение в стадии выздоровления.
При правильном и своевременном лечении прогноз обычно благоприятный, если, конечно, удалось установить и полностью устранить причину болезни.
Источник
Воспалительные заболевания позвоночника (остеомиелит, спондилит)
Спондилит — воспалительное заболевание позвоночника, характерным признаком которого является первичное разрушение тел позвонков с последующей деформацией позвоночника.
По этиологии спондилит разделяют на специфические и неспецифические. К специфическим спондилитам относится туберкулез позвоночника, значительно реже встречаются актиномикотический, бруцеллезный, гонорейный, сифилитический, тифозный и некоторые другие виды спондилита. К неспецифическим спондилитам относятся поражения позвоночника гноеродной флорой (гематогенный гнойный спондилит), а также ревматоидный спондилит.
Остеомиелит позвонка — воспалительное поражение костного мозга с последующим распространением процесса на все элементы костной ткани.
Хотя остеомиелит могут вызывать микроорганизмы многих видов, включая вирусы и грибки, обычно он имеет бактериальное происхождение. Микроорганизмы попадают в кости одним из трех путей: гематогенным, из рядом расположенного очага инфекции и путем непосредственного внедрения в кость при травмах, в том числе хирургических.
ЭТИОПАТОГЕНЕЗ
В связи с тем, что тела позвонков хорошо кровоснабжаются, микроорганизмы сравнительно легко проникают в них по артериям позвоночника, через межпозвоночную поверхность быстро попадают в межпозвоночный диск, а затем — в тело соседнего позвонка. Инфекция может попадать в позвоночник из мочевых путей через предстательное венозное сплетение, что особенно часто встречается у пожилых. Другими причинами бактериемии могут быть эндокардит, инфекция мягких тканей и венозный катетер. При этом источник инфекции, как правило, легко обнаружить. Риск остеомиелита позвоночника повышен у больных сахарным диабетом, у находящихся на гемодиализе и у инъекционных наркоманов. Проникающие ранения и хирургические вмешательства на позвоночнике могут служить причиной негематогенного остеомиелита или приводить к воспалению межпозвоночного диска .
Наиболее тяжелым острым заболеванием позвоночника является острый гнойный остеомиелит позвоночника, гнойный спондилит. Это инфекционный воспалительный процесс, поражающий все элементы костной ткани. Возбудителями острого остеомиелита являются гноеродные микробы (стафилококк, стрептококк и др.). Микробы могут попадать в тело позвонка через кровеносное русло (гематогенным путем) из различных очагов воспаления (фурункул, гнойник, ангина и др.), но чаще при сепсисе — гематогенный остеомиелит. Помимо этого, остеомиелит позвоночника может развиваться при его травме (огнестрельной и др.) — травматический остеомиелит.
КЛИНИЧЕСКАЯ КАРТИНА
Остеомиелит позвоночника чаще всего проявляется болью в шее или болью в спине, в 15% случаев отмечается боль в груди, боль в животе или боль в конечностях , связанная с раздражением спинномозговых корешков. При воспалении, вызванном гноеродными бактериями, чаще поражается поясничный отдел позвоночника (50% случаев), затем следует грудной (35%) и шейный. Напротив, при туберкулезном спондилите (болезни Потта), как правило, поражается грудной отдел. Характерны для остеомиелита боли в спине, более выраженные на уровне пораженного позвонка, крестце и даже конечностях. Боли могут носить пульсирующий характер.
Уровень поражения устанавливается при поколачивании по позвонкам и остистым отросткам (симптом «звонка»). Пораженный позвонок болезнен при перкуссии. При физикальном исследовании могут отмечаться напряжение глубоких мышц спины и ограничение движений. Более чем в половине случаев заболевание протекает подостро, проявляясь нечеткой тупой болью в спине, которая постепенно нарастает в течение 2-3 месяцев. Лихорадка незначительная или отсутствует, количество лейкоцитов в пределах нормы. Острые проявления — высокая температура и другие признаки интоксикации — встречаются реже и указывают на бактериемию. Тяжелым осложнением гнойного спондилита является прорыв гнойника в просвет спинномозгового канала. Если излечить острый остеомиелит не удается, болезнь может перейти в хроническую форму, обычно с приступами болей, постоянным или перемежающимся выделением гноя через свищи или инфицированием соседних мягких тканей. В случае закрытия свищей отток гноя затрудняется, возможно значительное усиление болей и развитие подкожных абсцессов. Иногда остеомиелит может протекать незаметно в течение нескольких месяцев и даже лет.
ТУБЕРКУЛЕЗНЫЙ СПОНДИЛИТ
Наиболее распространенным является туберкулезный остеомиелит позвоночника (туберкулезный спондилит) При этом заболевании нередко поражаются ни один, а несколько позвонков. При туберкулезе сначала в теле позвонка возникают туберкулезные бугорки, а затем возникает творожистый некроз (омертвение) с образованием видимого на глаз крупного очага. В последующем в центре происходит секвестрация (отделение мертвых тканей от окружающих) и распад пораженного тела позвонка. Переход патологического очага из пораженного позвоночника в окружающие образования приводит к появлению натечного гнойника спереди или сбоку от него. Могут поражаться дужки и отростки. Поражение тел позвонков называется передним спондилитом, а поражение дужек и отростков называется задним спондилитом. При туберкулезном спондилите нередко возникает отек спинного мозга и сдавление его казеозными массами и разрушенными телами позвонков. Поражаются и корешки спинного мозга. Развитие тяжелых патологических изменений в телах позвонков обычно приводит к искривлению позвоночного столба и образованию горба. Наиболее ранним проявлением туберкулезного спондилита являются боли, роль которых сохраняется и в поздних периодах болезни. Боли в начале нередко проявляются неопределенными ощущениями в области позвоночника без ясной локализации. Иногда они возникают по ночам, и больной нередко вскрикивает. Особенно характерны отраженные, иррадиирующие боли в верхние и нижние конечности, по типу невритов, межреберной невралгии, люмбаго, ишиалгии. Весьма характерны для начальной стадии межлопаточные боли и отраженные боли во внутренних органах, симулирующие язвенную болезнь желудка и двенадцатиперстной кишки, желчную и почечную колику, аппендицит, аднексит и др. Боли увеличиваются при нагрузке и движениях позвоночника, а также при давлении на пораженные позвонки.
ДРУГИЕ CПЕЦИФИЧЕСКТЕ СПОНДИЛИТЫ
Люэтический спондилит. Является осложнением вторичного или третичного сифилиса. Дифференциальные рентгенологические признаки заключаются в выраженном остеосклерозе, дефектах соседних пластинок пораженных позвонков, остеофитах (без анкилоза). Люэтический характер процесса следует предполагать в случае рецидивирующих менингитов, менингоэнцефалитов, повторных инсультов (особенно в молодом возрасте), спонтанных субарахноидальных кровоизлияний. Для подтверждения диагноза проводят исследования крови и спинномозговой жидкости — реакции Вассермана и иммобилизации бледных трепонем (РИБТ).
Бруцеллезный спондилит. Этиологию заболевания связывают с волнообразной лихорадкой с размашистыми подъемами температуры (больные их переносят относительно легко), профузными потоотделениями, артралгиями и миалгиями, лимфаденитом с преимущественным увеличением шейных и реже — паховых лимфоузлов. Диагноз подтверждается серологическими реакциями Райта и Хеддельсона.
Брюшнотифозный спондилит. Возникает на фоне длительного периода мнимого выздоровления. Диагноз подтверждается серологической реакцией Видаля.
Дизентерийный спондилит. Диагноз подтверждается результатами посевов кишечного содержимого в остром периоде дизентерии.
Ревматический спондилит. Иногда осложняет течение ревматизма, который характерен для молодого возраста и сопровождается рецидивами, изменениями со стороны сердца, полиартритом с поражением крупных суставов. Если добавляется бактериальный эндокардит, то в этом случае имеют место лихорадка, лейкоцитоз, сдвиг формулы крови влево, резкое повышение СОЭ. Для подтверждения диагноза проводят ревмопробы, повторные посевы крови, ЭКГ, эхокардиографию.
ДИАГНОСТИКА
Диагноз остеомиелита устанавливается при выявлении локальной боли в позвоночном столбе, наличии указанных симптомов, рентгенологическом, КТ и МРТ исследовании.
Полноценное обследование и лечение гнойного остеомиелита проводится в специализированных отделениях. При первом обращении, как правило, отмечается повышение СОЭ. На обзорных рентгенограммах видны неправильной формы дефекты тел смежных позвонков, межпозвоночных поверхностей и сужение межпозвоночного диска в виде эрозирования субхондральных костных пластинок, сужения межпозвоночных промежутков и деструкции тела позвонка с уменьшением его высоты. Такая картина почти полностью подтверждает диагноз бактериальной инфекции, поскольку при других (в частности — опухолевых) поражениях позвонков процесс редко распространяется через межпозвоночный диск. С помощью КТ и МРТ можно обнаружить абсцессы, источником которых служат очаги остеомиелита в позвоночнике, — эпидуральный, паравертебральный, заглоточный, забрюшинный, а также абсцесс средостения и псоас-абсцесс. Эпидуральный абсцесс может развиться внезапно либо постепенно, в течение нескольких недель. Вначале появляется боль в спине, затем — корешковая боль и парезы. Недиагностированный эпидуральный абсцесс может закончиться необратимым параличом. Также КТ может быть полезна тем, что выявляет костную деструкцию тогда, когда на обычных снимках картина не вполне ясна, более точно определяет границы костных изменений. МРТ при остром остеомиелите позволяет продемонстрировать локальные изменения интенсивности сигналов в костном мозге, но не дает возможности достоверно отличить изменения, вызванные инфекцией, от последствий травмы.
Особенно сложна диагностика остеомиелита позвонков в течение первых недель заболевания. При неспецифическом процессе на 2-й неделе в ряде случаев можно выявить лишь незначительное снижение высоты межпозвоночного диска. Через 4-5 недель эти изменения становятся отчетливыми, появляются признаки деструкции субхондральных отделов смежных позвонков. В дальнейшем может сохраниться малодеструктивная форма по типу дисцита. Чаще встречаются более выраженные формы с контактным разрушением тел позвонков в пределах 1/3 их высоты с отдельными более глубокими очагами деструкции. Склеротические изменения появляются обычно на 5-8-й неделе заболевания. Чаще это склеротический вал вокруг очага деструкции, реже распространенное уплотнение. В течение первых трех месяцев, как правило, формируются скобкообразные тени костной плотности между пораженными позвонками. Истинный костный блок образуется лишь в части случаев. Абсцессы выявляются у большинства больных при любой локализации процесса, они имеют плоскую форму и незначительно выступают по ширине за пределы поперечных отростков. Секвестры формируются сравнительно рано, но, как правило, имеют небольшие размеры.
Диагностика туберкулезного спондилита вначале основывается на данных рентгенологического исследования позвоночника и других органов. Первый рентгенологический признак — сужение межпозвонкового диска. Затем в теле позвонка появляются локальный остеопороз, костная каверна, краевые деструкции, клиновидная деформация и, наконец, натечные абсцессы. Прорыв казеозных масс под заднюю продольную связку в эпидуральное пространство обычно сопровождается компрессией одного или нескольких корешков, иногда — спинного мозга с развитием нижнего парапареза.
Источник
