Исследование позвоночника в движении
Объем движений позвоночника
Объем движений позвоночника в разных отделах различный,наибольший он в шейном и поясничном, наименьший в грудном отделе. Он также зависит от возраста, пола, тренированности, профессии. Особенно заметно ограничение подвижности у лиц пожилого возраста, у гиперстеников, полных людей.
Объем движений в шейном отделе позиоиочника
Объем движений в шейном отделе позвоночника определяется наклоном головы вперед, назад, в стороны (рис. 181).
Рис. 181. Определение объема движений в шейном отделе позиоиочника с помощью наклонов (оловы в стороны, вперед, назад. Боль и ограничение подвижности указывает на патологию позвоночника, мышц и нервных стволов.
У здорового человека при наклоне головы вперед подбородок должен коснуться грудины, допускается зазор до 2 см (ширина пальца).
Сгибание шеи вперед достигает 45°. При разгибании шеи назад затылок принимает горизонтальное положение (разгибание возможно до 50—60°). При наклоне головы в сторону ухо может коснуться плеча или быть выше ею на 1—2 пальца (наклон до 40°).
Ротационные движения в шейном отделе позвоночника возможны в пределах 60—80° в каждую сторону.
Движения позвоночника в грудном отделе у здорового человека возможны лишь в небольшом объеме и преимущественно вперед (сгибание — 40°, разгибание — (Г, наклоны в стороны — 20°, ротация — 30°).
Объем движений в грудном и поясничном отделах позиоиочника
Объективным критерием достаточности сгибания позвоночника вперед является прием Отта (рис. 182).

Рис. 182. Определение подвижности в грудном и поясничном отделах позвоночника с помощью приемов Отто и Шобера.
Сантиметровой лентой в вертикальном положении исследуемого от VII шейного позвонка отмеряется 30 см вниз и делается отметка на коже. Затем исследуемому предлагается максимально согнуть спину вперед. У здорового человека это расстояние увеличивается до 34—38 см.
Ротационные движения в грудном отделе позвоночника исследуются в положении пациента сидя на стуле, чтобы исключить движения в тазобедренных суставах, возникающих при поворотах в вертикальном положении (рис. 183).
Рис. 183. Исследование ротационных движений в грудном отделе позвоночника.
В положении сидя таз фиксирован и ротационные движения осуществляются только за счет грудного отдела позвоночника. Исследуемый делает максимальные повороты головы и шеи в одну, затем в другую сторону.
Врачу лучше за движениями наблюдать сверху. В поясничном отделе позвоночника обьем движений небольшой и преимущественно вперед. У здорового человека при наклоне вперед поясничный отдел делет небольшую дугу, которая оценивается ориентировочно на глаз или лучше с помощью приема Шобера (см рис. 182). Надо лишь учитывать, что наклон туловища вперед осуществляется не только за счем сгибания позвоночника, но и зa счем движения в тазобедренном суставе. Прием Шобера: от V поясничного позвонка отмеряется 10 см вверх и делается отметка на коже. При максимальном наклоне вперед у здорового человека это расстояние увеличивается на 4—6 см.
Разгибание в поясничном отделе незначительное и оценивался врачом на глаз (рис. 184).

Рис. 184. Исследование объема движений в поясничном отделе позвоночника наклоном вперед, разгибанием назад, наклоном в стороны.
Во время разгибания врач придерживает исследуемого, так как возможно нарушение равновесия и падение. Наклоны туловища в стороны преимущественно отражают движения в поясничном отделе позвоночника. Исследование проводится в вертикальном положении, руки пациента при наклоне должны скользить по швам, но при этом наклон туловища вперед недопустим. Величина наклона у здоровых около 20°.
Любые ограничения объема движений в любом отделе позвоночника или появление боли при движении являются безусловными признаками патологии (воспаление, травма, дистрофия) с возможной заинтересованностью мышц, позвонков, дисков, связок, нервных корешков.
Осмотр пояснично-крестцового сочленения
Пояснично-крестцовое сочленение — место соединения V поясничного и I крестцового позвонков при исследовании позвоночника заслуживает особого внимания из-за частого вовлечения в патологический процесс.
Осмотр области сочленения проводится в вертикальном и горизонтальном положении пациента, а также при наклонах туловища вперед, в стороны, назад. Обращается внимание на конфигурацию позвоночника, напряжение мышц спины, участие поясничного отдела в движении.
У здоровых при осмотре имеется плавный лордотический переход поясничного отдела в крестцовый, мышцы поясничного отдела контурируются умеренно.
Наклоны туловища вперед, в стороны совершаются при незначительных движениях в пояснично-крестцовом сочленении и совершенно безболезненные.
На патологию указывает выраженный поясничный лордоз или его исчезновение, значительное напряжение мышц, ограничение или отсутствие подвижности и боль в покое или при наклонах.
Пальпация пояснично-крестцового сочленения
Пальпация пояснично-крестцового сочленения проводится в положении исследуемого лежа с хорошо расслабленной мускулатурой. Вначале совершается легкое скользящее движение пальцами сверху вниз по сторонам от остистых отростков для оценки тонуса мышц спины, затем кончиком указательного пальца исследуется высота стояния остистых отростков и величина межостистых промежутков, места прикрепления мышц спины к крестцу. Этим же выявляется наличие или отсутствие болезненности.
У здоровых мышцы нормотоничны, безболезненны, глубина межостистого промежутка между L5 и S1 может быть чуть больше, чем между LI—L4, пальпация его безболезненная. «Провал» остистого отростка L5 указывает на смещение позвонка вперед или о его разрушении.
При исследовании остистых отростков также используется компрессия большим пальцем, перкуссия пальцем или неврологическим молоточком.
Пояснично-крестцовое сочленение можно пропальпировать со стороны живота с помощью глубокой пальпации. Исследуемый лежит на спине. Пальцы врача укладываются в нижней части живота на уровне мыса параллельно наружному краю прямой мышцы живота, а при мягкой брюшной стенке — на белую линию живота.
По общим принципам глубокой пальпации живота пальцы врача погружаются на выдохе до соприкосновения с мысом (промонториумом, рис. 185).

Рис. 185. Пальпация пояснично-крестцового сочленения через брюшную стенку. У здорового человека такая пальпация безболезненная, имеются лишь неудобства в связи с глубиной погружения пальцев.
Возникновение боли при соприкосновении с мысом указывает на вовлечение его в патологический процесс. Прием не очень надежен, так как сама глубокая пальпация у некоторых лиц может сопровождаться болезненностью, а развитые мышцы, обилие жира препятствуют исследованию.
Источник
Алгоритм обследования позвоночника и спинного мозга — Европейские рекомендации
Первоначальная оценка пациентов с заболеваниями позвоночника или спинного мозга включает сбор анамнеза и физикальное исследование. Важно определить основные серьезные патологические состояния, такие как переломы, опухоли, инфекции или синдром конского хвоста, при которых необходимы немедленное обследование и лечение.
а) Осмотр и пальпация. Обследование должно начинаться с тщательного осмотра пациента: телосложение (спортивное, пикническое), рубцы (предыдущие операции), припухлости (абсцесс, опухоль, спазм мышц), придаточные пазухи носа и волосистый покров (открытый или закрытый дизрафизм). Следует отметить наличие сколиоза (боковое искривление с вращательной деформацией тел позвонков), кифоза и лордоза, круглую спину. Разница в длине ног исключается при проверке уровня подвздошных гребней. Способность двигаться и степень активных и пассивных движений позвоночника вперед, назад и в бок могут подтвердить серьезность жалоб. Постоянно полусогнутая в коленном суставе нога при положении стоя может указывать на натяжение корешков нервов, а сгибание в колене уменьшает натяжение.
При пальпации можно оценить болезненность, напряжение и выявить костные выступы или деформацию. Обратите внимание на остистые отростки.
б) Специальное неврологическое исследование:
1. Симптомы натяжения корешков:
• Симптом Ласега: тест с подниманием прямой ноги отличает пояснично-крестцовый радикулит (L5 и SI, L4 в меньшей степени) от болей в бедре, связанных с другими заболеваниями. Тест положительный, если боль или парастезии, появляются на уровне менее 60°. Сгибание в голеностопном суставе обычно усиливает боль.
• Симптом скрещенных прямых ног: движение контрлатеральной (безболезненной) ноги вызывает боль в ипсилатеральной (болезненной) ноге.
• Симптом Тренделенбурга: ипсилатеральный наклон таза из-за слабости контрлатеральных приводящих мышц бедра (L5), если пациент стоя поднимает одну ногу.
2. Оценка двигательной функции. В норме мышечная сила должна быть почти равной с каждой стороны, в проксимальных и дистальных отделах верхних и нижних конечностей.
Обследование. Основные группы мышц верхних и нижних конечностей должны быть примерно одинаково развиты с обеих сторон тела. Развитие должно также соответствовать возрасту, полу и уровню активности. Пальпация не должна вызывать болезненные ощущения. При пальпации мышц должно появляться ощущение объемной массы. Обратите внимание на асимметрию. Спонтанные сокращения мышц конечности в состоянии покоя называются фасцикуляциями.
Мышечный тонус. Когда мышцы расслаблены, нужно сгибать/раз-гибать конечность в суставе в диапазоне ее нормального движения. При движении не должно ощущаться напряженности. Проверьте наличие клонусов внезапным сгибанием в голеностопном суставе.
Мышечная сила. Для оценки мышечной силы используют шкалу оценки мышечной силы Британского совета медицинских исследований (0-5):
— 0/5 Отсутствие движения
— 1/5 Слабое сокращение мышц
— 2/5 Движения только в горизонтальной плоскости
— 3/5 Произвольное движение позволяет преодолеть силу тяжести, но не применяемое сопротивление
— 4/5 Способность поднимать конечность против небольшого сопротивления
— 5/5 Нормальная сила.
3. Оценка чувствительности. Нужно оценить каждый вид чувствительности у пациента с закрытыми глазами. Сравнить чувствительность с разных сторон.
Спиноталамический тракт. Эти нервы обеспечивают болевую, температурную и глубокую тактильную чувствительность.
• Тестирование болевой чувствительности: используя любой острый инструмент (например, сломанный шпатель, иглу) и альтернативный инструмент с тупым кончиком, попросить пациента описать ощущения.
Задние столбы. Эти нервы обеспечивают чувство положения (известное как проприоцепция), вибрационную и поверхностную тактильную чувствительность.
• Тестирование проприоцепции: сгибайте или разгибайте конечности, пальцы и спрашивайте у пациента положение его конечности при закрытых глазах.
• Оценка вибрационной чувствительности: используйте камертон и начинайте с пальцев.
• Тестирование дискриминационной чувствительности: в норме различается одновременное прикосновение двух предметов, отделенных промежутком не менее 5 мм.
Чувствительность может быть снижена в порядке распределения ее по дерматомам. По жалобам пациента и симптомам обследование должно быть нацелено на верхние или на нижние конечности.
4. Оценка рефлексов. Исследование рефлексов включает оценку функции и взаимодействия чувствительных и двигательных путей. Тем не менее, оценка является субъективной и интерпретация сводится к определению: отсутствуют, нормальные, повышенные, сниженные.
Оценка должна включать в себя двуглавую мышцу плеча (С5, С6, кожно-мышечный нерв), плечелучевую (С5, С6, лучевой нерв) и трехглавую мышцу плеча (С7, С8, лучевой нерв) рефлексы на верхних конечностях, а также рефлексы с надколенника (L3, L4, бедренный нерв) и ахиллового сухожилия (S1, S2, седалищный нерв).
Дополнительные рефлексы, которые могут дать информацию о уровне поражения на протяжении всего позвоночника — это брюшные рефлексы (Т7-Т12), кремастер-рефлекс (L1) и рефлекс анального сфинктера (S4 и S5).
— Патологические рефлексы: симптом Бабинского служит для оценки патологических изменений верхнего двигательного нейрона. Положительным результатом считается сгибание большого пальца после нанесения раздражения на боковую поверхность стопы.
5. Оценка походки. Информация о неврологических (и других) расстройствах может быть получена при простом наблюдении за стоянием и ходьбой пациента. Обратите внимание на передвижение пациента по кабинету. Нестабильность при ходьбе называется атаксией, которая может быть вызвана компрессией задних столбов.
6. Оценка координации движения. Проверьте возможность пациента провести пяткой одной ноги по противоположной голени от колена до большого пальца.
7. Нарушение функции тазовых органов (недержание мочи и кала). В комплексе синдрома конского хвоста возможна, к примеру, двусторонняя компрессия поясничных крестцовых корешков (например, сзади грыжа межпозвонкового диска или опухоль). В этом случае из-за дисфункции мотонейронов крестцовых корешков нарушено мочевыведение, так как импульс к мочевому пузырю не может быть передан. Пациент также не ощущает, что его мочевой пузырь переполнен.
Будет снижен тонус анального сфинктера, определяемый при ректальном исследовании. Снижается чувствительность в области промежности (седловидное распределение чувствительности).
в) Лучевые методы обследования позвоночника и спинного мозга. Оценка заболеваний позвоночника и спинного мозга требует применения различных методов нейровизуализации в зависимости от характера заболевания. Обычная рентгенография, как правило, является первым методом, но далее необходимы дополнительные методы, такие как компьютерная томография (КТ), магнитно-резонансная томография (МРТ), миелография, дискография и спинальная ангиография.
Боль в спине при наличии или отсутствии неврологических симптомов является наиболее частой ситуацией, которая требует применения нейровизуализационных методов исследования. Американский колледж радиологии (АКР) разработал на основе многочисленных исследований конкретный перечень рекомендаций для использования различных методов нейровизуализации позвоночника в зависимости от характера жалоб. Например, неосложненная боль в спине, как правило, не требует применения нейровизуализации, но у пожилых пациентов, с травмой в анамнезе, остеопорозом, раком или риском инфекционного поражения такие исследования показаны.
Первоначально может быть выполнена обычная рентгенография, но при наличии неврологических симптомов (радикулопатия, миелопатия, синдром конского хвоста и т.д.) или признаков инфекции, МРТ является более эффективным методом исследования.
КТ следует выполнять при подозрении на изменение костной структуры. Внутривенное контрастирование полезно в основном в послеоперационном периоде, при опухолевом процессе, инфекционных и воспалительных заболеваниях (миелит).
После принятия решения о проведении исследования очень важно обозначить сроки его выполнения (в экстренном или плановом порядке). Во всех случаях это зависит от клинического состояния пациента. Экстренное исследование необходимо, если планируется неотложное хирургическое вмешательство или лучевая терапия, но обычно исследования позвоночника проводятся в плановом порядке.
Не все методы нейровизуализации доступны в стационарах. Именно поэтому необходимо знать, какую информацию и в какой ситуации можно получить с помощью того или иного метода.
Обычная простая рентгенография продолжает оставаться полезным методом обследования, несмотря на достижения нейровизуализации. Метод доступен, быстр и дешев. Нет необходимости в последующей сложной доработке, а полученные изображения легко интерпретируются. Рентгенография весьма информативна при травме позвоночника и при дегенеративных заболеваниях, и позволяет выявлять или исключать патологические изменения и делать выводы о тяжести заболевания.
Компьютерная томография и МРТ дают дополнительную информацию для оценки позвоночника; как уже говорилось, с помощью КТ лучше изучать детали костного поражения, а МРТ целесообразнее для оценки мягких тканей (диски, связки, нервы, мышцы, жир, ликвор и спинной мозг). Но оба метода имеют некоторые недостатки. При КТ используется ионизирующее излучение, что приводит к появлению артефактов изображения при наличии металлических материалов в исследуемой области, и КТ не в состоянии различать некоторые ткани в позвоночнике.
МРТ не может проводиться пациентам с ферромагнитным материалом (некоторые ортопедические протезы и винты), с кардиостимуляторами и некоторыми катетерами; пациенты с клаустрофобией не способны пройти это исследование (даже после приема лекарственных препаратов), наконец может быть выделена группа нестабильных пациентов, которым может потребоваться медицинская помощь, несовместимая с магнитными полями томографа.
1. Специальные характеристики изображений. При КТ используется ионизирующее излучение для получения изображений в результате разного поглощения рентгеновских лучей разными тканями. КТ позволяет получить изображения позвоночника с очень широким диапазоном оттенков серого.
Существуют различные единицы измерения для КТ. Наиболее часто используемая шкала основана на единицах Хаунсфилда (HU), ее значения колеблется от -1000 до +1000. Значение воды равно нулю, жировой ткани примерно -80, а значение для костей выше чем +60. КТ является превосходным исследованием для дифференцировки костей и воды, жира и мягких тканей, но одна из главных проблем заключается в плохой диффе-ренцировке мягких тканей.
КТ позвоночника прекрасно визуализирует тела позвонков, содержащие губчатую кость, и окружающий их сверхплотный кортикальный слой. В отличие от КТ, МРТ отображает кортикальную костную ткань как зону низкой интенсивности (черный), поэтому она не отличается от связок (также черный) или спинномозговой жидкости на Т1-взвешенных изображениях (Т1-режим).
Миелография и миело-КТ долгие годы были важными методами диагностики заболеваний спинного мозга. Они проводятся интратекальным введением иодированного контрастного вещества. Большие успехи МРТ в нейровизуализации свели использование этих методов к очень ограниченному числу случаев, в основном у пациентов с противопоказаниями к МРТ из-за клаустрофобии или кардиостимуляторов. Другими показаниями для миелографии могут быть ликворея или недиагностические случаи МРТ.
При МРТ в процессе создания изображения активную роль играют все ткани. Медицинский магнитный резонанс основан на релаксационных свойствах возбужденных ядер водорода в воде и липидах в постоянном магнитном поле. Ядра водорода производят сигнал, который позволяет получать диагностические изображения.
Сканеры использующиеся в медицине имеют стандартную напряженность магнитного поля от 0,2 до 3 Тл.
Интенсивность сигнала нормального позвонка меняется с возрастом. Гемопоэтический (красный) мозг гипоинтенсивен в Т1 -режиме, и становится гиперинтенсивным с переходом красного костного мозга в желтый (8-12 лет).
Межпозвоночные диски также меняют интенсивность сигнала с возрастом. У детей и молодых людей диски гиперинтенсивные на Т2-ВИ, но с прогрессирующей потерей воды становятся гипоинтенсивными в Т2-режиме. Дегенерации диска, обезвоживание и изменения формы обычно появляются после второго десятилетия жизни. При помощи МРТ можно также может отличить студенистое ядро от фиброзного кольца. Ядро имеет гиперинтенсивный сигнал в Т2-режиме, а фиброзное кольцо проявляется в периферийной области с более низкой интенсивностью сигнала в Т2-режиме.
На КТ межпозвонковые диски однородны и имеют плотность, как у мягких тканей (50-100 ед. Хаунсфилда). В отличие от МРТ, при КТ нельзя дифференцировать внутреннюю структуру диска.

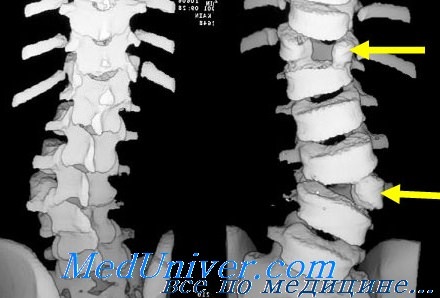
Компьютерная томография позвоночника
— Также рекомендуем «Показания для обычной рентгенографии позвоночника»
Оглавление темы «Нейрохирургия позвоночника.»:
- Хирургическая анатомия позвоночника
- Хирургическая анатомия спинного мозга
- Причины дегенеративных заболеваний межпозвонкового диска (остеохондроза)
- Причины стеноза позвоночного канала
- Алгоритм обследования позвоночника и спинного мозга — Европейские рекомендации
- Показания для обычной рентгенографии позвоночника
- Показания для компьютерной томографии позвоночника
Источник
