История болезни компрессионного перелома позвоночника
Æàëîáû ïàöèåíòà ïðè ïîñòóïëåíèè íà ëå÷åíèå, àíàìíåç è îáùåå ñîñòîÿíèå îðãàíîâ. Íåâðîëîãè÷åñêèé ñòàòóñ áîëüíîãî. Äèôôåðåíöèàëüíûé äèàãíîç — ñïèíàëüíàÿ îïóõîëü. Äîïîëíèòåëüíûå ìåòîäû èññëåäîâàíèÿ. Âûñòàâëåíèå êëèíè÷åñêîãî äèàãíîçà íà îñíîâàíèè îáñëåäîâàíèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÑòÃÌÓ
Êàôåäðà íåâðîëîãèè
Çàâ. êàôåäðîé: ê.ì.í., ïðîôåññîð Êàðïîâ Ñ.Ì.
Ðóêîâîäèòåëü: ïðîôåññîð Ñòàðîäóáöåâ À.È.
Èñòîðèÿ áîëåçíè
Êëèíè÷åñêèé äèàãíîç: Êîìïðåññèîííûé ïåðåëîì Th7 — Th8 ïîçâîíêîâ
Ñîïóòñòâóþùèå çàáîëåâàíèÿ: —
Îñëîæíåíèÿ: —
Ëå÷åáíûé ôàêóëüòåò
Êóðàòîð: ñòóäåíò 407 «Á» ãðóïïû
Æóìåô À.Ñ.
Ñòàâðîïîëü, 2016
Ïàñïîðòíàÿ ÷àñòü
Ô.È.Î.
Äàòà ðîæäåíèÿ: 11.03.1986 ã
Âîçðàñò: 30 ëåò
Ïîë: ìóæñêîé
Äîìàøíèé àäðåñ:
Ìåñòî ðàáîòû è äîëæíîñòü: íå ðàáîòàåò
Êëèíè÷åñêèé äèàãíîç: Êîìïðåññèîííûé ïåðåëîì Th7 — Th8 ïîçâîíêîâ .
Æàëîáû íà : áîëè â ñïèíå, ðàñïðîñòðàíåíèå áîëè ïî âñåé ãðóäíîé êëåòêå, áûñòðóþ óòîìëÿåìîñòü, äèñêîìôîðò â ïîëîæåíèè ëåæà íà ñïèíå.
Anamnesmorbi
7 àâãóñòà 2014 ã. Ïîïàë â ÄÒÏ, â ðåçóëüòàòå ïîëó÷èëà òðàâìó. Áûë ãîñïèòàëèçèðîâàí â ÃÊÁ ÑÌÏ ¹1 ã. Ñòàâðîïîëü. Áûëà ñäåëàíà îïåðàöèÿ, â ðåçóëüòàòå êîòîðîé ñêîáàìè ôèêñèðîâàëè ïîçâîíêè. Ïîñëå ÷åãî, ñîñòîÿíèå óëó÷øèëîñü.  ôåâðàëå 2016ã ãîñïèòàëèçèðîâàíà â 4 ÃÊÁÑÌÏ íà ñòàöèîíàðíîå ëå÷åíèå ñ ïðîôèëàêòè÷åñêîé öåëüþ.
Anamnesisvitae
Ðîäèëñÿ â ã. Ñòàâðîïîëü, ðîäû áåç îòÿãîùåíèÿ. Íà÷àë õîäèòü â ãîä, ðàçãîâàðèâàòü â 1,5 ãîäà. Ðîñ â íîðìàëüíûõ óñëîâèÿõ, õîäèë â ñàäèê, â øêîëå ó÷èëñÿ õîðîøî. Ðîñò 171 ñì, âåñ 68 êã. Ïîëîâîå ñîçðåâàíèå â 15 ëåò. Áåðåìåííîñòè íå áûëî. Òóáåðêóëåç, âèðóñíûé ãåïàòèò, âåíåðè÷åñêèå çàáîëåâàíèÿ îòðèöàåò. Àëëåðãèè è ëåêàðñòâåííîé íåïåðåíîñèìîñòè íå âûÿâëåíî. Íàñëåäñòâåííîñòü íå îòÿãîùåíà. Âðåäíûõ ïðèâû÷åê íåò.
Statuspraesensobjectivus
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ïðàâèëüíîãî òåëîñëîæåíèÿ.
Ïîëîæåíèå àêòèâíîå.
Òåëîñëîæåíèå íîðìîñòåíè÷åñêîå.
Êîæíûå ïîêðîâû: ÷èñòûå, öâåò áëåäíî-ðîçîâûé, ýëàñòè÷íîñòü íîðìàëüíàÿ, ñòåïåíü âëàæíîñòè íîðìàëüíàÿ; çóäà íåò; ðóáöîâ-íåò.
Âèäèìûå ñëèçèñòûå: áëåäíî-ðîçîâîãî öâåòà, âûñûïàíèé, ýððîçèé, òðåùèí íåò.
Îðãàíû äûõàíèÿ: äûõàíèå â ëåãêèõ âåçèêóëÿðíîå, õðèïîâ íåò. Îäûøêè è êàøëÿ íåò. Ïåðêóòîðíî ëåãêèå â ïðåäåëàõ íîðìû
Íèæíÿÿ ãðàíèöà ïðàâîãî ëåãêîãî | Íèæíÿÿ ãðàíèöà ëåâîãî ëåãêîãî | |
Ñðåäèííî-êëþ÷è÷íàÿ | VI ðåáðî | — |
Ïåðåäíÿÿ ïîäìûøå÷íàÿ | VII ðåáðî | VII ðåáðî |
Ñðåäíÿÿ ïîäìûøå÷íàÿ | VIII ðåáðî | IX ðåáðî |
Çàäíÿÿ ïîäìûøå÷íàÿ | IX ðåáðî | IX ðåáðî |
Ëîïàòî÷íàÿ | X ðåáðî | X ðåáðî |
Îêîëîïîçâîíî÷íàÿ | Îñòèñòûé îòðîñòîê XI ãðóäíîãî ïîçâîíêà |
Îðãàíû êðîâîîáðàùåíèÿ: Òîíû ðèòìè÷íûå, ïîáî÷íûõ øóìîâ íåò. Ïóëüñ 70 â ìèíóòó, ðèòìè÷íûé, ñèíõðîííûé, íîðìàëüíîãî íàïîëíåíèÿ è íàïðÿæåíèÿ, ÀÄ — 110/70 ìì ðò.ñò. Ïåðêóòîðíî â ïðåäåëàõ íîðìû.
Àáäîìèíàëüíîå îáñëåäîâàíèÿ: Ïðè ïîâåðõíîñòíîé ïàëüïàöèè æèâîò áåçáîëåçíåííûé, ìÿãêèé, íàïðÿæåíèÿ ìûøö ïåðåäíåé áðþøíîé ñòåíêè íå îòìå÷àåòñÿ; îïóõîëåé, ãðûæ, ðàñõîæäåíèé ïðÿìûõ ìûøö æèâîòà íåò. Ïðè ãëóáîêîé ïàëüïàöèè îðãàíû áðþøíîé ïîëîñòè áåçáîëåçíåííû, ìÿãêîé êîíñèñòåíöèè, íå óâåëè÷åíû. Íèæíÿÿ ãðàíèöà ïå÷åíè ïðîõîäèò ïî êðàþ ïðàâîé ðåáåðíîé äóãè. Ïåðêóòîðíî ãðàíèöû ïå÷åíè íå èçìåíåíû.
Ìî÷åâûäåëèòåëüíàÿ ñèñòåìà: Ìî÷åèñïóñêàíèå ñâîáîäíîå, áåçáîëåçíåííîå, ñòóë íîðìàëüíûé.
Íåâðîëîãè÷åñêèé ñòàòóñ
Îáùåå ñîñòîÿíèå
óäîâëåòâîðèòåëüíîå, ñàìî÷óâñòâèå õîðîøåå. Ñîçíàíèå ÿñíîå. Âûðàæåíèå ëèöà îñìûñëåííîå.
Îáùåìîçãîâûå ñèìïòîìû: ãîëîâíàÿ áîëü, ãîëîâîêðóæåíèå, ðâîòà — íå ìó÷àþò.
Ìåíèíãèàëüíûå ñèìïòîìû: ðèãèäíîñòüìûøö çàòûëêà íå îòìå÷àåòñÿ, ñèìòîìû Êåðíèãà è Áðóäçèíñêîãî îòðèöàòåëüíû.
Î÷àãîâûå ñèìïòîìû(×ÌÍ)
I ïàðà — n. olfactorius (îáîíÿòåëüíûé íåðâ)
Çàïàõè ðàçëè÷àåò õîðîøî, îäèíàêîâî îáåèìè ïîëîâèíàìè íîñà.
Îáîíÿòåëüíûõ ãàëëþöèíàöèé íåò.
II ïàðà — n. opticus (çðèòåëüíûé íåðâ)
visus OD = 1; visus OS = 1. Öâåòîîùóùåíèå íå ñòðàäàåò. Âûïàäåíèé ïîëåé çðåíèÿ íåò. Çðèòåëüíûõ ãàëëþöèíàöèé íåò.
III,IV,VIïàðû — n.n. oculomotorius, trochlearis, abducens
(ãëàçîäâèãàòåëüíûé, áëîêîâîé, îòâîäÿùèé)
Øèðèíà ãëàçíûõ ùåëåé äîñòàòî÷íàÿ, D=S. Ïòîçà, êîñîãëàçèÿ, ýêçî- è ýíäîôòàëüìà, áëåôàðîñïàçìà íåò.Îòìå÷àåòñÿ äèïëîïèÿ. Çðà÷êè îêðóãëîé ôîðìû, äèàìåòð 3 ìì, ðàâíîìåðíûå (D=S), ðåàêöèÿ íà ñâåò æèâàÿ, ðåàêöèÿ íà àêêîìîäàöèþ è êîíâåðãåíöèþ íå íàðóøåíà.
V ïàðà — n. trigeminus (òðîéíè÷íûé)
Áîëåé è ïàðåñòåçèé â ëèöå íå îòìå÷àåòñÿ. Òðèãåìèíàëüíûå òî÷êè ïðè ïàëüïàöèè áåçáîëåçíåííû. ×óâñòâèòåëüíîñòü ëèöà íå íàðóøåíà.
Êîðíåàëüíûé è íèæíå÷åëþñòíîé ðåôëåêñû ñîõðàíåíû, íå íàðóøåíû.
Çàòðóäíåíèé ïðè æåâàíèè íå èñïûòûâàåò, ïðèçíàêîâ àòðîôèè æåâàòåëüíîé è âèñî÷íîé ìûøö íåò, ïðè îòêðûâàíèè ðòà íèæíÿÿ ÷åëþñòü íå îòêëîíÿåòñÿ îò ñðåäèííîé ëèíèè. Ñèëà è íàïðÿæåíèå æåâàòåëüíûõ ìûøö äîñòàòî÷íûå, D=S.
VII ïàðà — n. facialis (ëèöåâîé)
Ëèöî â ïîêîå ñèììåòðè÷íî. Íîñîãóáíûå ñêëàäêè îäèíàêîâû ñ îáåèõ ñòîðîí, (D=S). Ëàãîôòàëüì è ãèïåðàêóçèÿ îòñóòñòâóþò, ñèìïòîì Áåëëà îòðèöàòåëüíûé. Ñëåçîîòäåëèòåëüíàÿ ôóíêöèÿ íå íàðóøåíà. Âêóñ íà ïåðåäíèõ 2/3 ÿçûêà íå íàðóøåí (ñëàäêîå è êèñëîå ðàçëè÷àåò).
VIII ïàðà — n. vestibulocochlearis (ïðåääâåðíî-óëèòêîâûé)
Ñëóõîâàÿ ïîðöèÿ.
Øåïîòíóþ ðå÷ü ðàçëè÷àåò ñïðàâà è ñëåâà íà ðàññòîÿíèè 6 ì. Øóìà, çâîíà â óøàõ è ñëóõîâûõ ãàëëþöèíàöèé íå îòìå÷àåò.
Âåñòèáóëÿðíàÿ ïîðöèÿ.
Ãîëîâîêðóæåíèÿ, íèñòàãìà, àòàêñèè íå íàáëþäàåòñÿ.
IX,X ïàðû — n.n. glossopharingeusetvagus (ÿçûêîãëîòî÷íûé èáëóæäàþùèé)
Ãîëîñ çâó÷íûé, ãëîòàíèå ñâîáîäíîå, ïîïåðõèâàíèÿ íåò. Ìÿãêîå íåáî è ÿçû÷îê â ïîêîå íå ïðîâèñàþò, ïðè ôîíàöèè íåáíàÿ çàíàâåñêà ïîäòÿãèâàåòñÿ ðàâíîìåðíî. Íåáíûé è ãëîòî÷íûé ðåôëåêñû íå ñíèæåíû.
Ñîëåíîå è ãîðüêîå íå çàäíåé òðåòè ÿçûêà ðàçëè÷àåò. Íàðóøåíèé ñåðäå÷íîãî ðèòìà è ðàññòðîéñòâ äûõàíèÿ íå îòìå÷àåò.
XI ïàðà — n. accessorius (äîáàâî÷íûé)
Ãîëîâà íå îòêëîíåíà îò ñðåäèííîé ëèíèè. Ïîâîðîòû è íàêëîíû ãîëîâû, ïîäíÿòèÿ íàäïëå÷èé, ñáëèæåíèå ëîïàòîê îñóùåñòâëÿåò â ïîëíîì îáúåìå.
Ñèëà ãðóäèííî-êëþ÷è÷íî-ñîñöåâèäíîé, à òàêæå òðàïåöèåâèäíîé ìûøöû îöåíåíà â 5 áàëëîâ. Àòðîôèÿ, ôèáðèëëÿðíûå è ôàñöèêóëÿðíûå ïîäåðãèâàíèÿ îòñóòñòâóþò.
XII ïàðà — n. hypoglossus (ïîäúÿçû÷íûé)
ßçûê ïðè âûñîâûâàíèè ðàñïîëîæåí ïî ñðåäèííîé ëèíèè. Àòðîôèè, ôèáðèëëÿðíûõ è ôàñöèêóëÿðíûõ ïîäåðãèâàíèé íå íàáëþäàåòñÿ.
Äâèãàòåëüíàÿ ñèñòåìà
Ìûøå÷íàÿ ñèñòåìà óìåðåííî ðàçâèòà. Ïðè îñìîòðå ìóñêóëàòóðû êîíå÷íîñòåé è òóëîâèùà àòðîôèé, ãèïåðòðîôèé, ôèáðèëëÿðíûõ è ôàñöèêóëÿðíûõ ïîäåðãèâàíèé íå âûÿâëåíî.Îáúåì àêòèâíûõ è ïàññèâíûõ äâèæåíèé â ñóñòàâàõ íîã ñíèæåí. Ñèëà ìûøö â ïðàâîé íîãå îöåíèâàåòñÿ â 4áàëëà, â ëåâîé íîãå — 4áàëëà, â ðóêàõ — 5 áàëëîâ.
Ðåôëåêòîðíàÿ ñôåðà: Ñóõîæèëüíûå, ïåðèîñòàëüíûå è ïîâåðõíîñòíûå ðåôëåêñû ñïðàâà è ñëåâà æèâûå.D=S, êîëåííûé ðåôëåêñ ïîâûøåí.Ñèíåðãèè è ïàòîëîãè÷åñêèõ ñèíêèíåçèé íåò.
Ïàòîëîãè÷åñêèå ðåôëåêñû: íå îòìå÷àþòñÿ. Êëîíóñîâ íåò. Òðåìîð íå îòìå÷àåòñÿ.
Êîîðäèíàöèÿ äâèæåíèé
 ïîçå Ðîìáåðãà — óñòîé÷èâà. Ïàëüöå — íîñîâóþ è êîëåíî — ïÿòî÷íóþ ïðîáû âûïîëíÿåò íåóâåðåííî. Ïðîáû íà àñèíåðãèþ (Áàáèíñêîãî è Ñòþàðòà-Õîëìñà) îòðèöàòåëüíû. Àäèàäîõîêèíåçà íå îòìå÷åíî.
×óâñòâèòåëüíàÿ ñôåðà
Ïàðåñòåçèè, áîëåé íå îòìå÷àåò. Ñèìïòîìû Ëàñåãà, Âàññåðìàíà, Íåðè îòðèöàòåëüíûå.
Ïîâåðõíîñòíàÿ, òåìïåðàòóðíàÿ è òàêòèëüíàÿ ÷óâñòâèòåëüíîñòü íå èçìåíåíû.
Ãëóáîêàÿ ÷óâñòâèòåëüíîñòü (ìûøå÷íî-ñóñòàâíîå, âèáðàöèîííîå, ÷óâñòâî äàâëåíèÿ, âåñà) íå íàðóøåíà.Ñëîæíàÿ ÷óâñòâèòåëüíîñòü (êèíåñòåòè÷åñêàÿ, äèñêðèìèíàöèîíàÿ, äâóìåðíî-ïðîñòðàíñòâåííàÿ, ÷óâñòâî ëîêàëèçàöèè) íå íàðóøåíà. Ñòåðåîàíåñòåçèè íåò.
Âûñøèå ïñèõè÷åñêèå ôóíêöèè
Ðå÷ü. Óñòíóþ ðå÷ü ïîíèìàåò, ñïîñîáåí îñìûñëåííî âûñêàçûâàòüñÿ â âèäå àêòèâíîé óñòíîé ðå÷è. Ðå÷åâàÿ àêòèâíîñòü íå íàðóøåíà.
×òåíèå. Ïðåäëîæåííûé òåêñò ÷èòàåò, ïðî÷èòàííîå ïðîíèìàåò.
Ïèñüìî. Ñïèñûâàåò ïðåäëîæåííûé òåêñò, ñïîñîáíîñòü ïèñàòü ïîä äèêòîâêó íå óòðà÷åíà. Ñ÷åò. Ñ÷åòíûå îïåðàöèè ïðîèçâîäèò íà óðîâíå ïîëó÷åííîãî îáðàçîâàíèÿ. Ïðàêñèñ. Ñïîñîáíîñòü âûïîëíÿòü ïîñëåäîâàòåëüíûå êîìïëåêñû äâèæåíèé è ñîâåðøàòü öåëåíàïðàâëåííûå äåéñòâèÿ ïî âûðàáîòàííîìó ïëàíó íå íàðóøåíà. Ãíîçèñ. Ñïîñîáíîñòü óçíàâàòü èçâåñòíûå áîëüíîìó ïðåäìåòû ïî ÷óâñòâèòåëüíûì âîñïðèÿòèÿì íå íàðóøåíà. Ïàìÿòü íå íàðóøåíà.
Ïñèõè÷åñêàÿ ñôåðà
Îðèåíòèðóåòñÿ â ïðîñòðàíñòâå, âî âðåìåíè, ñîáñòâåííîé ëè÷íîñòè, îêðóæàþùèõ ïðåäìåòàõ è ëèöàõ. Ñ îêðóæàþùèìè õîðîøî êîíòàêòèðóåò, êðèòè÷åñêè îöåíèâàåò ñîñòîÿíèå ñîáñòâåííîãî çäîðîâüÿ. Ìûøëåíèå, ïàìÿòü, âíèìàíèå, èíòåëëåêò ñîîòâåòñòâóþò âîçðàñòó, îáðàçîâàíèþ è ñîöèàëüíîìó ïîëîæåíèþ. Ëè÷íîñòü áîëüíîãî ñîõðàíåíà. Ïîâåäåíèå àäåêâàòíîå. Çàñûïàåò áûñòðî, ñîí ãëóáîêèé è ïðîäîëæèòåëüíûé. Ïîñëå ïðîáóæäåíèÿ ÷óâñòâóåò ñåáÿ õîðîøî.
Äèôôåðåíöèàëüíûé äèàãíîç
Ñïèíàëüíàÿ îïóõîëü
Êëèíè÷åñêàÿ êàðòèíà ëþáîé îïóõîëè ñïèííîãî ìîçãà ïðîÿâëÿåòñÿ:
— íàðóøåíèÿìè ÷óâñòâèòåëüíîñòè
— äâèãàòåëüíûìè íàðóøåíèÿìè,
— íàðóøåíèÿìè ôóíêöèè òàçîâûõ îðãàíîâ,
— íàðóøåíèÿìè òðîôèêè.
Ïîñëåäíèå äâà ïðèçíàêà îáû÷íî ïîÿâëÿþòñÿ â ôèíàëå áîëåçíè.
 êëèíè÷åñêîì òå÷åíèè ýêñòðàìåäóëëÿðíûõ ÎÑÌ ïðèíÿòî ðàçëè÷àòü 3 ñòàäèè: êîðåøêîâóþ, áðîóíñåêàðîâñêóþ (ïîëîâèííîå ïîðàæåíèå ñïèííîãî ìîçãà) è ïàðàïëåãè÷åñêóþ.
Êîðåøêîâàÿ ñòàäèÿ õàðàêòåðèçóåòñÿ èíòåíñèâíûìè áîëÿìè â çîíå èííåðâàöèè òåõ èëè èíûõ êîðåøêîâ. Íàèáîëåå ÿðêèé áîëåâîé ñèíäðîì îòìå÷àåòñÿ ïðè îïóõîëÿõ êîíñêîãî õâîñòà è øåéíîãî óòîëùåíèÿ ñïèííîãî ìîçãà. Ïðè îáúåêòèâíîì èññëåäîâàíèè âûÿâëÿþòñÿ ïðèçíàêè ðàçäðàæåíèÿ ëèáî âûêëþ÷åíèÿ ôóíêöèè êîðåøêîâ.  ýòîé ñòàäèè ïðîöåíò äèàãíîñòè÷åñêèõ îøèáîê íàèáîëåå âûñîê. Äèàãíîñòèðóþò ïëåâðèò, õîëåöèñòèò, àïïåíäèöèò, ðàäèêóëèò, îñòåîõîíäðîç ïîçâîíî÷íèêà è ò.ï. Ñëåäóåò îòìåòèòü, ÷òî èíòåíñèâíîñòü áîëåâîãî ñèíäðîìà çàâèñèò îò ïîëîæåíèÿ ïàöèåíòà. Áîëè óñèëèâàþòñÿ â ëåæà÷åì ïîëîæåíèè, â íî÷íîå âðåìÿ. Íåêîòîðûå áîëüíûå âûíóæäåíû ñïàòü ñèäÿ. Îòìå÷àåòñÿ áîëåçíåííîñòü ïðè ïåðêóññèè îñòèñòûõ îòðîñòêîâ ïîçâîíêîâ íà óðîâíå îïóõîëè — ñèìïòîì Ðàçäîëüñêîãî. Õàðàêòåðåí ñèìïòîì ëèêâîðíîãî òîë÷êà: âîçíèêíîâåíèå èëè óñèëåíèå áîëè ïðè ñäàâëåíèè ÿðåìíûõ âåí.
Áðîóíñåêàðîâñêàÿ ñòàäèÿ ðàçâèâàåòñÿ ïî ìåðå ðîñòà ÎÑÌ: íàñòóïàåò ïîëîâèííîå ïîðàæåíèå ñïèííîãî ìîçãà — âûÿâëÿåòñÿ ñèíäðîì Áðîóí-Ñåêàðà (öåíòðàëüíûé ïàðåç è íàðóøåíèå ãëóáîêîìûøå÷íîãî ÷óâñòâà íà ñòîðîíå îïóõîëè è âûïàäåíèå áîëåâîé è òåìïåðàòóðíîé ÷óâñòâèòåëüíîñòè ñ ïðîòèâîïîëîæíîé ñòîðîíû). Íà÷èíàþò ïðîÿâëÿòüñÿ ëåãêèå íàðóøåíèÿ ôóíêöèè òàçîâûõ îðãàíîâ. Ñëåäóåò îòìåòèòü, ÷òî ñèíäðîì Áðîóí-Ñåêàðà â êëàññè÷åñêîì âèäå âñòðå÷àåòñÿ ðåäêî è îáû÷íî íåïðîäîëæèòåëåí. Îäíàêî âåðîÿòíîñòü òî÷íîé äèàãíîñòèêè â ýòîì ïåðèîäå çíà÷èòåëüíî âûøå, ÷åì â êîðåøêîâîì. Òîòàëüíîå óäàëåíèå ÎÑÌ â ýòîé ñòàäèè ÷àùå âñåãî âåäåò ê ïîëíîìó âîññòàíîâëåíèþ óòðà÷åííûõ ôóíêöèé.
 ðÿäå íàáëþäåíèé, îñîáåííî ïðè âåíòðîëàòåðàëüíîé êîìïðåññèè ñïèííîãî ìîçãà, âûÿâëÿåòñÿ «ðàñùåïëåíèå» êëàññè÷åñêèõ ïðèçíàêîâ (íèçêèé ìûøå÷íûé òîíóñ è ãèïåððåôëåêñèÿ ëèáî îáðàòíîå ñîîòíîøåíèå). Ïîðîé ïðè ëîêàëèçàöèè íîâîîáðàçîâàíèÿ â ãðóäíîì îòäåëå îòìå÷àåòñÿ èñòèííîå íåäåðæàíèå ìî÷è, à ïðè îïóõîëÿõ êîíñêîãî õâîñòà — ïèðàìèäíàÿ ñèìïòîìàòèêà. Ïîäîáíàÿ äèññîöèàöèÿ íåâðîëîãè÷åñêèõ ôåíîìåíîâ ìîæåò áûòü îáúÿñíåíà âòîðè÷íîé ñïèíàëüíîé äèçãåìèåé, ñîïóòñòâóþùèì âîñïàëèòåëüíûì ïðîöåññîì îáîëî÷åê.
Íåóêëîííîå ïðîãðåññèðîâàíèå çàáîëåâàíèÿ ïðèâîäèò ê ïîëíîìó ïîïåðå÷íîìó ïîðàæåíèþ ñïèííîãî ìîçãà. Íàñòóïàåò ïàðàïëåãè÷åñêàÿ ñòàäèÿ, êîòîðàÿ ÿâëÿåòñÿ íàèáîëåå ïðîäîëæèòåëüíîé. Ó áîëüíûõ êîíñòàòèðóåòñÿ ïàðà- èëè òåòðàïëåãèÿ, íàðóøåíèå âñåõ âèäîâ ÷óâñòâèòåëüíîñòè ïî ïðîâîäíèêîâîìó òèïó. Íàñòóïàåò çàäåðæêà (íåäåðæàíèå) ìî÷è è ñòóëà, ðàçâèâàþòñÿ âåãåòàòèâíî-òðîôè÷åñêèå ðàññòðîéñòâà.
Èíòðàìåäóëëÿðíûå ÎÑÌ ñîñòàâëÿþò îêîëî 15% âñåõ íîâîîáðàçîâàíèé. Íàèáîëåå ÷àñòî âñòðå÷àþòñÿ ýïåíäèìîìû, ñïîíãèîáëàñòîìû, ðåæå — ìåäóëëîáëàñòîìû, àñòðîöèòîìû. ÎÑÌ ìîãóò áûòü îãðàíè÷åííûå, äèôôóçíûå, êèñòîçíîïåðåðîæäåííûå. Ãëèîìû îáíàðóæèâàþò òåíäåíöèþ ê ðîñòó â âåðòèêàëüíîì íàïðàâëåíèè è çàõâàòûâàþò 4-8 ñåãìåíòîâ. Íî îíè ìîãóò ðàñòè è â ñòîðîíû äî ïîâåðõíîñòè ñïèííîãî ìîçãà è ðàñïðîñòðàíÿòüñÿ ïî ñóáàðàõíîèäàëüíîìó ïðîñòðàíñòâó. Íàèáîëåå ÷àñòî èíòðàìåäóëëÿðíûå ÎÑÌ âñòðå÷àþòñÿ â øåéíîì è âåðõíåãðóäíîì îòäåëàõ. Ñïèííîé ìîçã â îáëàñòè ðàñïîëîæåíèÿ ÎÑÌ óòîëùåí, êàê áû âçäóò è ìîæåò ïîëíîñòüþ çàïîëíÿòü ñóáàðàõíîèäàëüíîå ïðîñòðàíñòâî. Íà÷àëüíûå ïðîÿâëåíèÿ — ïàðåñòåçèè, ÷óâñòâî õîëîäà, òåïëà, ææåíèÿ â ñîîòâåòñòâóþùèõ ñåãìåíòàõ. Êîðåøêîâûå áîëè îòñóòñòâóþò. Ñòàäèÿ Áðîóí-Ñåêàðà íå õàðàêòåðíà. Êàê ïðàâèëî, íàáëþäàåòñÿ äèññîöèèðîâàííûé òèï ðàññòðîéñòâà ÷óâñòâèòåëüíîñòè ïî ñåãìåíòàðíîìó âàðèàíòó. Çàòåì ïî ìåðå íàðàñòàíèÿ ïðîöåññà è ïîðàæåíèÿ ïåðåäíèõ ðîãîâ ïîÿâëÿþòñÿ âÿëûå ïàðåçû. Ïîçäíåå ïðèñîåäèíÿþòñÿ ïðîâîäíèêîâûå íàðóøåíèÿ: ñïàñòè÷åñêèå ïàðåçû è ïàðàëè÷è, ïðîâîäíèêîâûå ðàññòðîéñòâà ÷óâñòâèòåëüíîñòè, òàçîâûå íàðóøåíèÿ.
ïàöèåíò îáñëåäîâàíèå íåâðîëîãè÷åñêèé äèàãíîç
Äîïîëíèòåëüíûå ìåòîäûèññëåäîâàíèÿ
1. Àíàëèç êðîâè êëèíè÷åñêèé
2. Àíàëèç ìî÷è îáùèé
3. Àíàëèç ëèêâîðà
4. Áèîõèìè÷åñêîå èññëåäîâàíèå êðîâè
5. ÌÐÒ
1.Êëèíè÷åñêèé àíàëèç êðîâè.
Ýðèòðîöèòû 4,1 × 1012/ë,
ãåìîãëîáèí 120 ã/ë, ÖÏ 0,9,
ëåéêîöèòû 8,7 × 109/ë,
áàçîôèëû 1%,
ýîçèíîôèëû 2 %,
ïàëî÷êîÿäåðíûå 4 %,
ñåãìåíòîÿäåðíûå 67 %,
ëèìôîöèòû 23 %,
ìîíîöèòû 3 %, ÑÎÝ 5 ìì/÷.
Çàêëþ÷åíèå: ïàòîëîãèè íå âûÿâëåíî
2.Îáùèé àíàëèç ìî÷è.
Îáú¸ì ìî÷è — 75 ìë.
Öâåò — ñâåòëî — æåëòûé,
ðåàêöèÿ — íåéòðàëüíàÿ,
óäåëüíûé âåñ — 1017,
áåëîê, ñàõàð, ñëèçü — íå îáíàðóæåíû,
ëåéêîöèòû — 1 — 2 â ï/ç,
ýðèòðîöèòû — 0 — 1 â ï/ç.
Çàêëþ÷åíèå: ïàòîëîãèè íå âûÿâëåíî
3.Àíàëèç ëèêâîðà
Ïàòîëîãèè íå âûÿâëåíî
4.Áèîõèìè÷åñêîå èññëåäîâàíèå êðîâè.
· Bi îáùèé — 8 ìêìîëü/ë;
· Bi ïðÿìîé — 0 ìêìîëü/ë;
· Bi íåïðÿìîé — 8 ìêìîëü/ë;
· Õîëåñòåðèí îáùèé — 4,5 ììîëü/ë;
· Õîëåñòåðèí ñâîáîäíûé — 2,2 ììîëü/ë;
· ËÏÂÏ — 1,2 ììîëü/ë;
· ËÏÍÏ — 3,0 ììîëü/ë;
· Ùåëî÷íàÿôîñôîòàçà — 1,0 ììîëü/ë/÷àñ;
· Nà+- 139 ììîëü/ë/÷àñ;
· Ê+- 3,5 ììîëü/ë/÷àñ.
Çàêëþ÷åíèå: ïàòîëîãèè íå âûÿâëåíî
5. ÌÐÒ. Çàêëþ÷åíèå: ïåðåëîì òåë Th7 — Th8 ïîçâîíêîâ.
Òîïè÷åñêèé äèàãíîç
íà îñíîâàíèè äàííûõ îáñëåäîâàíèÿ âûÿâèëè ïàòîëîãè÷åñêèé ïðîöåññ â ïîçâîíî÷íèêå.
Êëèíè÷åñêèé äèàãíîç
Íà îñíîâàíèè ïðåäâàðèòåëüíîãî äèàãíîçà è äàííûõ äîïîëíèòåëüíûõ ìåòîäîâ îáñëåäîâàíèÿ — ÌÐÒ: ïåðåëîì Th7 — Th8 ïîçâîíêîâ — ìîæíî âûñòàâèòü êëèíè÷åñêèé äèàãíîç: Êîìïðåññèîííûé ïåðåëîì Th 7 — Th8 ïîçâîíêîâ.
Ðàçìåùåíî íà Allbest.ru
…
Источник
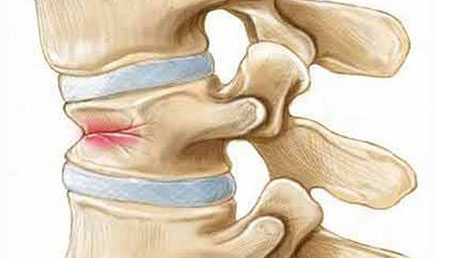
Компрессионным переломом позвоночника называют такой вид повреждения одного или нескольких позвонков, при котором высота их тел уменьшается, но при этом не происходит смещения назад или вперед относительно самого позвоночного столба. Пострадавший позвонок деформируется и принимает форму клина. Такой вид переломов возникает при большой нагрузке, направленной вертикально по оси позвоночника, и является довольно распространенным. Каковы причины, симптомы компрессионного перелома позвоночника, последствия и прогноз выздоровления?
Причины травмы
Наиболее часто подобное воздействие на позвоночный столб оказывается во время падения с высоты, когда приземление происходит на вытянутые ноги или ягодицы, поэтому часто компрессионный перелом тел позвонков может возникать у детей в связи с их большой активностью и повышенной возбудимостью.
Опасность получения травмы существует:
- при нырянии в воду;
- во время производственных травм;
- в случае автомобильных аварий;
- во время ударов по голове.
Анатомическое строение позвоночника, при условии, что он здоров, позволяет выдерживать значительное давление и гасить импульсы, возникающие во время удара. Однако благодаря возрастным изменениям или некоторым заболеваниям, способствующим уменьшению плотности костной ткани, эта способность значительно уменьшается, и вероятность компрессионных переломов увеличивается.
Медицинская статистика свидетельствует, что виновником таких травм у людей старше 50 лет чаще всего является остеопороз.

Так как остеопороз является системным заболеванием, ослабление костных тканей происходит постепенно, и со временем даже незначительной нагрузки (прыжка на месте, соскока с небольшой высоты, легкого наклона) достаточно, чтобы произошел компрессионно-оскольчатый перелом позвоночника.
Раковые заболевания, если локализация метастазов находится в позвоночнике, тоже могут стать причиной такого рода переломов. Патологическая ткань, разрастаясь, разрушает нормальную структуру органа, ослабляет кость и вызывает повреждение позвонков.
В большинстве случаев компрессионных переломов страдают 11-й и 12-й позвонки грудного отдела и 1-й позвонок поясничного отдела позвоночника. Но другие локализации тоже возможны. У людей от 20 до 50 лет, которые активно занимаются спортом и любят быструю езду на автомобиле, часто встречаются компрессионные переломы в шейном отделе позвоночника.
Симптомы компрессионного перелома позвоночника
Неосложненные компрессионные переломы нередко остаются не диагностированными. Симптомы такого рода травм слабо выраженные, позвоночник продолжает нормально функционировать. Многие предпочитают в этом случае не обращаться к врачу, надеясь, что боль пройдет сама. Однако даже минимальные повреждения позвоночника имеют свои негативные последствия и опасны для здоровья.
Если причина возникновение перелома травма – пострадавший чувствует сильную боль. Если же разрушение позвонка происходит медленно и постепенно, боль возникает не сразу, нарастает тоже постепенно, возникает чаще после физических нагрузок. Это приводит к тому, что пациент обращается к медикам уже тогда, когда появляются более серьезные симптомы – мышечная слабость или онемение конечностей.
Среди признаков, позволяющих говорить о наличии компрессионного перелома позвоночника, называют следующие:
- Резкая боль в спине. Чаще всего она возникает в области поврежденного позвонка, но в отдельных случаях болезненные ощущения могут возникать и в животе.
- Усиление боли, если пациент ходит или стоит, и ее уменьшение, если он принимает положение лежа.
- Затруднение поворотов и наклонов туловища, постоянное напряжение мышц спины.
- Нарушения дыхания. Чаще возникают при локализации в грудном отделе.
- Головная боль и рвота, слабость в руках и ногах, потеря их чувствительности. Это признаки тяжелых повреждений, которые затрагивают нервные корешки и приводят к сужению спинномозгового канала.
Явными симптомами перелома являются также уменьшение роста пациента, изменение нормальной анатомической формы спины – возникновение горба или неестественного изгиба.
Первая помощь при переломе позвоночника
Во время несчастного случая или при получении травм заподозрить компрессионный перелом позвоночника у пострадавшего позволяет наличие одного или сразу нескольких симптомов, перечисленных выше.
Оказание доврачебной помощи поможет предупредить некоторые негативные последствия такого повреждения, а в некоторых случаях и спасти жизнь травмированного человека.
Первое, что нужно сделать – обеспечить полный покой пострадавшему.
Для этого его необходимо уложить на ровную твердую поверхность (доски, снятую с петель дверь и т.д.) и надежно зафиксировать, полностью обездвиживая.

Последнее делается для того, чтобы движения здоровых отделов позвоночника не вызывало смещений в деформированном позвонке и не усугубляло травму. Для того, чтобы зафиксировать шею, можно использовать лист картона, сложенный в несколько раз и обмотанный тканью, или мешочек с песком.
Если для транспортировки больного может выполняться только на мягких носилках, его следует положить на живот, поместив под грудь мягкий валик из свернутой одежды или подушку. Таким же образом выполняется перемещение пострадавшего с повреждениями в области копчика. Перекладывать человека с компрессионным переломом позвоночника, нужно поддерживая за голову, плечи, поясницу и бедра.
Обеспечив пострадавшему покой, необходимо сразу же вызвать медиков.
В отдельных случаях повреждения позвоночника могут вызывать нарушение глотательного рефлекса. Поэтому не рекомендуется предлагать больному лекарства, которые принимаются перорально (через рот). Это чревато удушьем.
Диагностика
Диагностические процедуры всегда предваряет сбор жалоб и анамнеза (истории болезни). На этом этапе самое важное – определить, нет ли других причин возникновения симптомов, кроме перелома, чтобы правильно спланировать диагностику. Если повреждение позвоночника – результат травмы, важно установить этот факт. Постепенное нарастание боли и дискомфорта говорит о деформации позвонка, возникшей на фоне остеопороза.
Для постановки точного диагноза и выбора необходимой тактики лечения врач может назначить:
- Рентгенографию позвоночника.
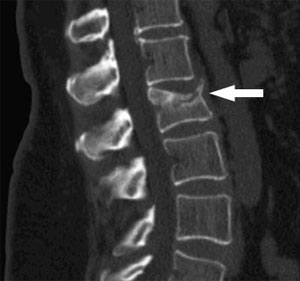
Она выполняется в прямой и боковой проекциях и точно указывает на деформированный позвонок. - Компьютерную томографию.
Она позволяет изучить структуру пострадавшего позвонка во всех деталях. - Миелографию.
С ее помощью производится оценка состояния спинного мозга в месте перелома. - Магнитно-резонансную томографию.
Ее проводят, если возникает подозрение, что повреждены нервные структуры позвоночника и мягкие ткани. - Денситометрию.
Это особый способ рентгеновского исследования, который помогает определить плотность костной ткани. Его обязательно включают в алгоритм диагностики для женщин после 50 лет для выявления остеопороза.
Помимо инструментального обследования с пациентом проводит работу специалист-невропатолог. Его задачи: проверка функций спинного мозга, центральной и периферической нервных систем. Это позволяет выбрать оптимальную схему лечения.
Наряду с подтверждением диагноза во время диагностики происходит и выявление степени компрессионного перелома позвоночника, которая определяется в зависимости от того, насколько снизилась высота тела позвонка:
- 1 степень – снижение менее, чем на 50% высоты;
- 2 степень – на 50%;
- 3 степень – более, чем на 50%.
Методы лечения
Как лечить компрессионный перелом позвоночника? Существуют следующие виды лечения:
- медикаментозное;
- хирургическое;
- ортопедическое;
- физиотерапевтическое.
Различные их комбинации применяются в зависимости от степени повреждений и наличии сопутствующих осложнений. Но, какая бы схема лечения не была выбрана, есть общие рекомендации для пациентов: снижение активности и сон на специально подобранной ортопедической поверхности.
Медикаментозное лечение
Если речь идет о несложном переломе, то медикаменты применяются чаще для снятия боли. Также могут назначаться препараты, содержащие витамины, микроэлементы и хондропротекторы, которые позволяют укрепить костную ткань, улучшить кровоснабжение позвоночника и ускорить заживление травмы.
В более тяжелых случаях, когда страдают нервные корешки, сосуды, мышцы, врач назначает:
- лекарства для восстановления функций центральной нервной системы;
- мочегонные препараты для снятия отеков в травмированной области и снижения артериального давления;
- препараты, подавляющие воспалительные процессы и рост бактерий, чтобы исключить риск инфицирования пострадавшего позвонка и окружающих его тканей.
Лечебная физкультура и физиотерапия
ЛФК при компрессионном переломе позвоночника и физиолечение при незначительных переломах могут применяться уже через полтора-два месяца после травмы. Проводятся они под непосредственным контролем лечащего врача.

Примерная схема:
- Первая неделя занятий посвящается самым простым упражнениям, направленным на улучшение работы внутренних органов и предупреждает снижение мышечной силы.
- Следующие 7-8 недель выполняются упражнения, направленные на укрепление мышечного корсета. Они подготавливают пациента к усилению двигательной активности.
- Этап подготовки к вертикальным нагрузкам. Используются упражнения с отягощением и сопротивлением. Его длительность определяется для каждого пациента отдельно.
- Переход к вертикальным нагрузкам. Его сроки подбираются индивидуально.
Ортопедическое лечение
Наиболее часто в период лечения и реабилитации после компрессионного перелома позвоночника применяется ношение ортопедического корсета. Он берет на себя большую часть нагрузки, избавляя от нее позвоночник. Таким образом, ускоряется процесс заживления. То, как долго больному придется носить корсет при компрессионном переломе позвоночника, определяет только врач, исходя из индивидуальных показателей.
Хирургические методы лечения
Они показаны пациентам, у которых диагностируется:
- неврологические нарушения;
- выпадение позвонков в сторону;
- вращение позвонков вокруг своей оси.
Чаще всего используют:
- Декомпрессию, когда костные фрагменты, которые нарушают функционирование спинного мозга и нервных корешков, извлекают из тела.
- Внедрение имплантантов, которые обездвиживают и стабилизируют позвонки.
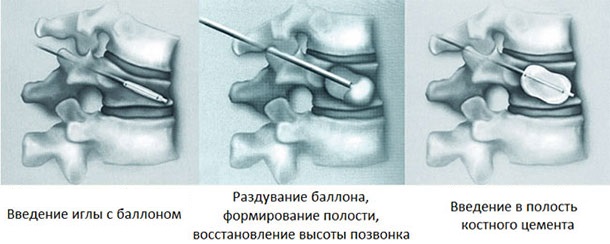
- Вертебропластику, при которой в тело деформированного позвонка вводят медицинский цемент, который препятствует его дальнейшему разрушению.
- Кифопластику, т.е. введение специальной воздушной капсулы, которая поднимает позвонок на его анатомическую высоту и позволяет зафиксировать его медицинским цементом в этом положении.

Возможные последствия компрессионного перелома позвоночника
Несвоевременное и некачественное лечение компрессионного перелома приводит к нестабильности позвонков в травмированном отделе позвоночника.
На этом месте могут возникать разные деформации: искривления, горбы. Усугубляется остеохондроз, возникает радикулит и другие неврологические расстройства. Не исключено появление хронического болевого синдрома.
Однако современная медицина достаточно развита, чтобы успешно справляться с такими травмами, как компрессионный перелом позвоночника и их последствиями. Если пациент вовремя обратился за помощью и строго придерживался всех рекомендаций, после выздоровления качество его жизни не ухудшится.
Об авторе:
Невский Эдуард Максимович, хирург, травматолог, ортопед. Стаж 18 лет.
Источник
