Измененный мр сигнал позвоночника
Дифференциальная магнитно-резонансная диагностика доброкачественных и злокачественных поражений позвоночника
Сергеев Н.И., Котляров П.М., Солодкий В.А. , ФГУ «Российский научный центр рентгенорадиологии Росмедтехнологий», г. Москва
Введение
Внедрение магнитно-резонансной томографии в клиническую практику существенно повысило возможности лучевой диагностики очаговой патологии позвоночника при уточнении природы изменений, степени компрессии позвонков, воздействия на дуральный мешок, спинной мозг и нервные корешки, а так же для определения распространенности процесса на окружающие паравертебральные мягкие ткани. Следует отметить, что МР-визуализация преимущественно отображает состояние желтого и красного костного мозга, содержащегося между костными балками; оценивать деструкцию костных балок при МРТ как таковую затруднительно, т.к. метод МРТ малочувствителен к минеральным компонентам костей (исключение составляет кортикальный слой кости, который хорошо визуализируется на МР-изображениях в виде полосы гипоинтенсивного сигнала во всех последовательностях)[1, 2, 3, 4, 10]. Именно на этом основано раннее выявление очагов при магнитно-резонансной томографии, т.к. разрастание злокачественной ткани между костными балками губчатого вещества еще не свидетельствует однозначно о том, что имеет место их деструкция, которая позже визуализируется при рентгенографии и компьютерной томографии [5, 6, 7, 11, 12].
Цели и задачи
Целью данной работы явилось изучение и оценка возможностей МРТ в дифференциальной диагностике изменений позвоночника доброкачественной и злокачественной природы
Материалы и методы
Проведен анализ данных МРТ позвоночника 138 больных с изменениями различной этиологии: из них 71 метастатического происхождения, при множественной миеломе – 5, с гемангиомами – 10, с трабекулярным отеком – 17, с остеопорозом – 24, со спондилитами – 6 и при травме – 5. При этом у 49 из них была выявлена компрессия тел позвонков: у 23 злокачественной природы, у 11 на фоне остеопороза, у 5 при травматическом повреждении. Магнитно-резонансная томография выполнялась на высокопольном томографе «Signa» с напряженностью магнитного поля 1.5 тесла. Сканирование выполнялось в положении больного лежа на спине по стандартной программе с получением Т1, Т2 взвешенных изображений в последовательностях FSEв аксиальной, сагиттальной, фронтальной проекциях, толщиной среза и межсрезовым промежутком 5 мм. Исследование обязательно дополнялось программой с подавлением сигнала от жировой ткани (STIR). В некоторых случаях для уточнения диагноза и получения дополнительной диагностической информации больному внутривенно вводились высокие дозы парамагнетика (40-60 мл).
Результаты и обсуждение
По характеру роста и развития метастатического поражения кости можно выделить 3 типа метастазов: остеолитические, остеобластические и смешанные [8, 9]. Анализ данных МРТ показал, что для остеолитического метастатического поражения костей характерен гиперинтенсивный сигнал от костного мозга в Т2ВИ, STIR. Зона поражения имела гипоинтенсивный сигнал в Т1ВИ. Склеротические метастазы обычно характеризуются сниженным сигналом и в Т2ВИ, и в Т1ВИ, однако в последовательности с подавлением жировой ткани очаги могут быть как гипер- так и гипоинтенсивными, часто гиперинтенсивные. Отмечается характерная внутренняя неоднородность МР-сигнала при метастатических изменениях, наблюдаемых в Т2ВИ. При распространении процесса на окружающие ткани также имеет место гиперинтенсивный сигнал от злокачественной ткани. При компрессионных переломах часто определяется смешанный костно-мягкотканный компонент за счет пролабирования опухолевых масс вместе с разрушенной костной тканью. При метастатической природе перелома часто имеется несоответствие сниженной высоты тела и выраженности мягкотканого компонента, что свидетельствует о наличии дополнительного опухолевого компонента «плюс-ткань». Следует отметить, что процесс может развиваться как в соседних позвонках, так и в разных отделах позвоночника, костях таза (Рис.1, Рис. 2)
А)
Б)
Рис. 1. Рак левой молочной железы, метастатическое поражение грудного отдела позвоночника, магнитно-резонансная томография. А) Т1ВИ определяется тотальное метастатическое поражение Th7 позвонка с наличием мягкотканого компонента в позвоночном канале, очаговое поражение Th8 позвонка. Б) Т2ВИ -распространение процесса на правую дужку, начальные отделы правого поперечного отростка.
А)
Б)
В)
Рис. 2. Рак предстательной железы, метастатическое поражение пояснично-крестцового отдела позвоночника, магнитно-резонансная томография.
На томограммах в режимах Т2ВИ (А), STIR(Б), Т1ВИ (В) определяется тотальное поражение L1 позвонка с наличием на этом фоне компрессионного патологического перелома. Так же отмечается множественное метастатическое поражение L2-S2 позвонков.
Плазмоцитома(миелома) – новообразование ретикулярных плазматических клеток, пролиферация которых часто происходит в костном мозге. Эти клетки продуцируют белок, часто определяющийся в крови или (и) моче. Большинство очагов имеют диффузно неоднородный гиперинтенсивный в Т2ВИ и гипоинтенсивный в Т1ВИ МР-сигнал. Характерной особенностью поражения позвонков при миеломной болезни – значительный мягкотканый компонент, муфтообразно охватывающий позвонок и переходящий на эпидуральное пространство или распространяющийся в окружающие паравертебральные ткани.
У больных с онкопатологией при остеосцинтиграфии происходит гиперфиксация радионуклида в зонах воспалительных изменений ( например, при спондилитах), что требует проведение дифференциального диагноза с метастатическим поражением позвоночника. При спондилитах характер сигнала от пораженных позвонков сходен с таковым при метастазах в виду отека костного мозга, воспалительных изменений и некроза костной ткани, однако, процесс практически всегда локализуется в смежных позвонках и начинается вблизи межпозвонковых дисков, которые вовлекаются в процесс на начальных стадиях, при этом всегда снижается высота м/п диска, имеется поверхностная деструкция замыкательных пластин за счет их воспалительного поражения. Нередко имеет место воспалительная экссудация в мягких паравертебральных тканях за счет формирования гнойных натечников, имеющих относительно четкие контуры и неоднородное яркое свечение в Т2ВИ, соответствующее гнойному расплавлению тканей. При неспецифическом спондилите натечники редко выходят за пределы одного сегмента. Высказываться о типе возбудителя по данным МРТ на ранних этапах поражения достаточно затруднительно. Однако, в дальнейшем развитие паравертебральных абсцессов (псоас-абсцессы) и поражение нескольких позвонков может указывать на вероятность туберкулезного происхождения остеомиелита, который чаще всего поражает грудной и поясничный отделы позвоночника. При стихании процесса сигнал от костного мозга нормализуется или становится гипоинтенсивным за счет остеосклероза (Рис. 3).
А)
Б)
В)
Рис. 3. Спондилит грудного отдела позвоночника, магнитно-резонансная томография. На томограмах в режимах Т1ВИ (А), Т2ВИ (Б), STIR(В) визуализируется изменение МР-сигнала от Th6-Th7 позвонков, с наличием перелома Th6, расплавлением м/п диска Th6-Th7, воспалительной реакцией мягких тканей в позвоночном канале.
Следует отметить, что в основе дифференциальной диагностики между спондилитами и злокачественными поражениями лежит анамнез, указывающий на длительный воспалительный процесс, и динамика изменений (смена фаз заболевания происходит достаточно быстро, в течение недель) и, нередко, относительно молодой возраст пациентов. Введение парамагнетика при дифференциальной диагностике спондилитов и метастазов малоэффективно, т.к. и в том, и в другом случае отмечается накопление контрастного препарата в ткани пораженного позвонка; зоны гипернакопления чередовались с гипонакопленеим, зоны распада характеризовались отсутствием накопления парамагнетика.
Отек костного мозга тела позвонка. В основном отмечена локализация в пояснично-крестцовом отделе позвоночника, по периферии грыжи Шморля или в участках телах позвонков, прилегающих к поврежденному межпозвонковому диску (например, при м/п грыже). На МР-томограммах определяется зона гиперинтенсивного МР-сигнала в Т2ВИ, STIR, при сравнении со вторичным поражением менее размытыми контурами, более однородной интенсивности. Размеры зоны изменений варьируют от “полосы”, толщиной 5-6 мм до появления в ряде случаев зоны отека занимающей 50% и более тела позвонка. Отек не распространялся на дужки, остистые отростки, но почти всегда сопровождался аналогичным гиперинтенсивным сигналом от мышечно-связочного аппарата соответствующего сегмента позвоночника. Отсутствовали признаки распространения на позвоночный канал (Рис. 4).
А)
Б)
Рис. 4. Выраженный остеохондроз пояснично-крестцового отдела позвоночника с наличием трабекулярного отека, магнитно-резонансная томография. На серии томограмм в режимах Т2ВИ (А), STIR(Б) на уровне L4-L5 вдоль соответствующего м/п диска визуализируются зоны гиперинтенсивного МР-сигнала в Т2ВИ и в режиме подавления сигнала от жировой ткани.
Важным элементом МР-диагностики при исследовании позвоночника является выполнение последовательностей с подавлением сигнала от жировой ткани. В ситуациях, когда речь идет о дифференциальном диагнозе между жировой инволюцией костного мозга и трабекулярным отеком, ведущую роль играет режим FS(от англ. fatsuppression- подавление жира). Участки трабекулярного отека и зоны замены красного костного мозга желтым на Т2ВИ будут иметь сходный гиперинтенсивный сигнал. В режиме FSзона отека будет так же иметь повышенный МР-сигнал, в то время как сигнал от желтого костного мозга «подавится», т.е. будет иметь сниженную или аналогичную интенсивность по сравнению с окружающей костной тканью. Полученная информация может иметь важное диагностическое значение и вызывать настороженность в ситуациях, когда имеется подозрение на вторичное поражение позвонка, т.к. появление отека может являться начальным проявлением метастатического очага в теле позвонка (Рис. 5).
А)
Б)
Рис. 5. Остеохондроз пояснично-крестцового отдела позвоночника, жировая дистрофия тел позвонков, магнитно-резонансная томография.
А) В режиме Т2ВИ на уровне L5-S1 вдоль соответствующего м/п диска визуализируются зоны гиперинтенсивного МР-сигнала. Б) в режиме подавления сигнала от жировой ткани отмечается гипоинтенсивный сигнал, что характерно для «нежидкостных изменений», в данном случае – жировая инволюция участков костного мозга L5, S1
У пациентов с остеопорозом изменения в позвонках должны оцениваться с особой осторожностью. Диагностические сложности, как правило, вызывают свежие компрессионные переломы, которые сопровождаются перитрабекулярным отеком костного мозга, однако сигнал от тел позвонков имеет однородный гиперинтенсивный в Т2ВИ, STIR, гипоинтенсивный в Т1ВИ. Переломы на фоне остеопороза наиболее часто возникают у пожилых людей при длительном лечении кортикостероидами или имеющихся заболеваниях кишечника (например, неспецифический язвенный колит), вызывающих нарушение всасывания минералов. Процесс возникает в нескольких смежных позвонках, высота которых равномерно снижена, диски сохранены, и по форме напоминают двояковыпуклые линзы. В местах старых переломов сигнал сопоставим с сигналом от здоровых позвонков. Мягкотканый компонент отсутствует. Остеопороз подтверждается данными денситометрии. При сочетании у одного пациента распространенного остеопороза и вторичного поражения костей сигнал от сниженных тел позвонков приобретает неоднородный характер, часто с деструкцией замыкательных пластинок, нередко для уточнения требуется введение парамагнетика.
В ряде случаев необходимо дифференцировать клиновидную деформацию тела позвонка полученную при травме с патологическим переломом на фоне метастатического процесса. Интенсивность МР-сигнала от компримированного позвонка может меняться от яркой (при свежих повреждениях) до низкой (при склерозировании). В острой стадии МР-сигнал от позвонка практически всегда неоднородный гиперинтенсивный в Т2ВИ, STIR, гипоинтенсивный в Т1ВИ. Нередко встречаются переломы замыкательных площадок, однако, в отличие от спондилитов, переломов метастатической природы, прилегающие к позвонкам диски сохраняют пульпозные ядра, которые могут быть смещены. Введение парамагнетика с последующим получением Т1ВИ — основной метод дифференциальной диагностики переломов доброкачественной и злокачественной природы. Парамагнетик, как правило, не накапливается в зоне травматических изменений, при вторичных изменениях имеет место усиление МР-сигнала от тела позвонка, симптом выравнивания. “Старые” переломы характеризуются обычно низкой интенсивностью МР-сигнала во всех последовательностях за счет формирования склероза, либо интенсивность сигнала сравнима с нормальной костной тканью. Дифференциальная диагностика с остеосклеротическим и вторичными очагами, основывается на введении парамагнетика, который будет накапливаться в метастатически измененном позвонке (Рис. 6).
А)
Б)
Рис. 6. Застарелый перелом Th3, магнитно-резонансная томография. На томограммах в режиме Т2ВИ (А), STIR(Б) отмечается клиновидная деформация Th3 позвонка с наличием вертикальной гипоинтенсивной линии перелома в центре. Отсутствие гиперинтенсивного сигнала говорит о стадии склерозировании.
Мелкие гемангиомы редко вызывают сложности при МР-диагностике. Чаще поражается грудной отдел. Гемангиомы, как правило, поражают один позвонок, преимущественно его тело при сохраненных м/п дисках. При крупных гемангиомах (диффузных формах) сигнал обычно гиперинтенсивный во всех последовательностях (Т1ВИ, Т2ВИ, в последовательности с подавлением сигнала от жировой ткани). Нередко крупная гемангиома распространяется на дужки позвонка. В крупных гемангиомах визуализируются гипоинтесивные поперечные и продольные линейные структуры (трабекулы, костные балки) за счет разрежения губчатого вещества. После внутривенного контрастирования отмечается усиление сигнала от образования, на фоне чего лучше визуализируются костные трабекулы (Рис. 7).
А)
Б)
Рис. 7. Множественные гемангиомы пояснично-крестцового отдела позвоночника, магнитно-резонансная томография. А) Т2ВИ — гиперинтенсивный сигнал в теле L2 с четкими, ровными контурами, в теле L3 неоднородный, диффузно смешанный МР-сигнал. Б) STIR- смешанный, преимущественно гиперинтенсивный сигнал, занимающий все тело L3 позвонка, костные трабекулы на фоне разреженной трабекулярной структуры, выбухание заднего контура позвонка в позвоночный канал.
Вывод
Высокопольнаямагнитно-резонансная томография костного мозга является эффективным методом при дифференциальной диагностике доброкачественных и злокачественных изменений позвоночника. Внутривенное введение парамагнетика более чем в 90% улучшает визуализацию зоны интереса, позволяет более точно оценить распространенность патологического процесса.
Магнитно-резонансная томография не может заменить биопсию костного мозга, однако может быть высокоэффективна при выборе места биопсии.
Источник
Лучевая диагностика дегенеративных изменений замыкательных пластинок позвоночника
а) Терминология:
1. Синонимы:
• Изменения замыкательных пластинок, изменения Modic
• Типы I, II, III изменений замыкательных пластинок
2. Определения:
• Изменения МР-сигнала замыкательных пластинок позвонков, связанные с дегенеративным поражением межпозвонковых дисков:
о Тип I: гипоинтенсивность Т1-сигнала, гиперинтенсивность Т2-сигнала
о Тип II: гиперинтенсивность Т1-сигнала, изоинтенсивность Т2-сигнала
о Тип III: гипоинтенсивность Т1- и Т2-сигнала
б) Визуализация:
1. Общие характеристики дегенеративных изменений замыкательных пластинок позвоночника:
• Наиболее значимый диагностический признак:
о Параллельные друг другу изменения МР-сигнала замыкательных пластинок в сочетании с признаками дегенерации межпозвонковых дисков
• Локализация:
о Наиболее частая локализация — поясничный отдел позвоночника, однако могут наблюдаться на любом уровне
о Наиболее часто-L4-L5, L5-S1
• Размеры:
о Вариабельны: от небольших линейных изменений сигнала до вовлечения практически полностью тела позвонка
• Морфология:
о Линейные изменения, параллельны межпозвонковому диску
2. Рентгенологические данные:
• Рентгенография:
о Ранние изменения не видны, тип III изменений определяется как «дискогенный» склероз замыкательных пластинок
3. КТ при дегенеративных изменений замыкательных пластинок позвоночника:
• Бесконтрастная КТ:
о Ранние изменения не видны, тип III изменений определяется как склероз замыкательных пластинок
4. МРТ при дегенеративных изменений замыкательных пластинок позвоночника:
• Т1-ВИ:
о Тип I: гипоинтенсивные горизонтальные полосы измененного сигнала, захватывающие замыкательные пластинки
о Тип II: гиперинтенсивные полосы
о Тип III: гипоинтенсивные полосы
• Т2-ВИ:
о Тип I: гиперинтенсивные горизонтальные полосы измененного сигнала, захватывающие замыкательные пластинки
о Тип II: изоинтенсивныеили несколько гиперинтенсивные полосы: — Во всех режимах исследования интенсивность сигнала соответствует жировой ткани
о Тип III: гипоинтенсивные горизонтальные полосы измененного сигнала, захватывающие замыкательные пластинки
• Т1-ВИ с КУ:
о Тип I: может отмечаться выраженное усиление сигнала
о Часто сопровождается линейным усилением сигнала межпозвонкового диска
5. Радиоизотопные исследования:
• Костная сцинтиграфия:
о Все дегенеративные поражения межпозвонковых дисков характеризуются неспецифическим усилением захвата изотопа
• ПЭТ:
о Дегенеративные изменения замыкательных пластинок характеризуются снижением метаболизма РФП
о Инфекционные поражение межпозвонковых дисков и спондилиты характеризуются усиленной метаболизацией РФП
о ПЭТ является точным и специфичным методом исследования, позволяющим дифференцировать дегенеративные изменения замыкательных пластинок от инфекционного поражения
• Сцинтиграфия с 67Ga:
о При дегенеративных изменениях замыкательных пластинок не наблюдается усиления захвата изотопа
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ
• Протокол исследования:
о Диагностика и классификация выявленных изменений осуществляется по сагиттальным Т1- и Т2-ВИ
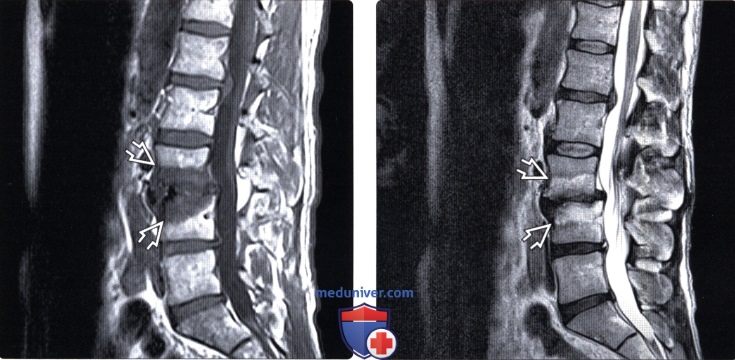
(Слева) Т1-ВИ, сагиттальная проекция: снижение интенсивности сигнала замыкательных пластинок L4-L5 BE и феномен вакуума в области нескольких межпозвонковых дисков, связанные с дегенеративными изменениями. Края замыкательных пластинок, отличающихся низкой интенсивностью сигнала, выглядят интактными.
(Справа) Т1-ВИ, сагиттальный срез с КУ: выраженное усиление сигнала при I типе изменений замыкательных пластинок L4-L5. Легкое линейное усиление сигнала, распространяющееся кзади до фиброзного кольца, видно и в области самого диска и связано с его дегенеративным поражением.
в) Дифференциальная диагностика дегенеративных изменений замыкательных пластинок позвоночника:
1. Инфекция межтелового пространства:
• Снижение интенсивности сигнала пораженных замыкательных пластинок, напоминающее дегенеративные изменения I типа
• Деструкция замыкательных пластинок
• Гиперинтенсивный Т2-сигнал межпозвонкового диска
• Признаки флегмоны/абсцесса паравертебральных тканей или эпидурального пространства
2. Ложный сустав/несращение:
• Снижение интенсивности сигнала пораженных замыкательных пластинок, напоминающее дегенеративные изменения I типа
• Изменение контуров замыкательных пластинок
3. Диализная спондилоартропатия:
• Снижение интенсивности сигнала пораженных замыкательных пластинок в Т1-режиме, напоминающее неспецифическое инфекционное поражение межпозвонкового диска
4. Серонегативная спондилоартропатия:
• Воспалительные изменения замыкательных пластинок (очаги Андерсона) могут напоминать дегенеративные изменения замыкательных пластинок I типа
• Типично заострение краев тел позвонков, придающее им форму прямоугольника
• Поздние изменения, характерные для формирования спонтанного блока между телами и задними элементами позвонков
5. Метастатическое поражение:
• Фокальное снижение интенсивности Т1-сигнала в сочетании с костной деструкцией и ± эпидуральным распространением патологического процесса
• Участки низкого сигнала не параллельны замыкательным пластинками, как при I типе дегенеративных изменений замыкательных пластинок

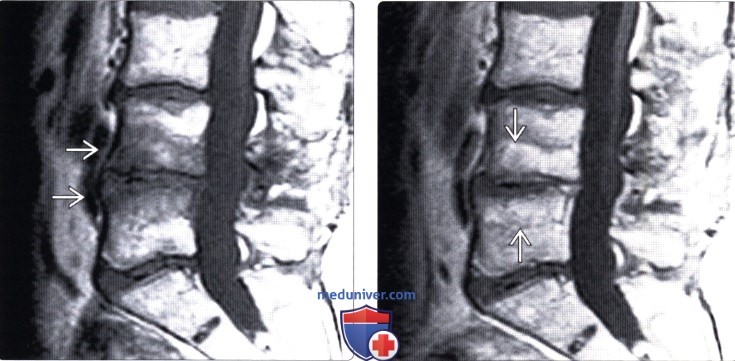
(Слева) Т1-ВИ, сагиттальный срез: признаки агрессивного I типа изменений замыкательных пластинок L3-L4 с формированием на этом уровне антелистеза 1 степени, снижением высоты межтелового пространства, изменением формы замыкательных пластинок и гипоинтенсивным сигналом костного мозга прилежащих участков тел позвонков. Обратите внимание на отсутствие признаков костной деструкции и увеличения объема паравертебральных тканей, которые позволили бы предположить инфекционную природу изменений.
(Справа) Т2-ВИ: деформация замыкательных пластинок, истончение межпозвонкового диска и гиперинтенсивность сигнала тела позвонков. Выраженные изменения замыкательных пластинок напоминают инфекционное поражение. Для исключения инфекционного процесса необходимо сопоставить выявленные изменения с клинической картиной либо может понадобиться биопсия.
г) Патология:
1. Общие характеристики дегенеративных изменений замыкательных пластинок позвоночника:
• Этиология:
о Неизвестна:
— Тип I: вероятно является отражением быстро развивающейся дегенерации межпозвонкового диска:
Наблюдается в 30% обработанных химопапаином дисков (хорошая модель острого дегенеративного поражения диска)
— Тип II: вероятно является отражением хронического дегенеративного поражения межпозвонкового диска
— Тип III: вероятно является отражением хронического дегенеративного поражения межпозвонкового диска
— Возможной обсуждаемой причиной является вялотекущий инфекционный процесс (вызванный бактериями рода Propionibacterium)
• Генетика:
о Существуют указания на связь с полиморфизмом локуса гена, кодирующего структуру интерлейкина-1
• Дегенерация диска:
о Снижение высоты диска
о Снижение интенсивности сигнала тканей диска в режиме Т2
• Замещение нормального кроветворного костного мозга:
о Тип I: фиброзно-сосудистая перестройка костного мозга
о Тип II: жировая перестройка костного мозга
о Тип III: замещение костного мозга склерозированной костной тканью с сохранением остаточных островков кроветворения
2. Подразделения на стадии, степени и классификация:
• Надежной и хорошо воспроизводимой классификацией считается подразделение изменений на I, II и III типы:
о Эта классификация является общепринятой
3. Макроскопические и хирургические особенности:
• Дегенерация межпозвонкового диска со снижением его гидрофильности, костная эбурнеация замыкательных пластинок
4. Микроскопия:
• Тип I: веретеновидные клетки, капилляры (хорошо васкуляризированная фиброзная ткань) с большим объемом интерстициального компонента, утолщенные костные трабекулы с очагами новообразования костной ткани
• Тип II: жировые клетки, хорошо выраженные костные трабекулы с очагами новообразования костной ткани (грубоволокнистая кость)
• Тип III: плотная грубоволокнистая кость
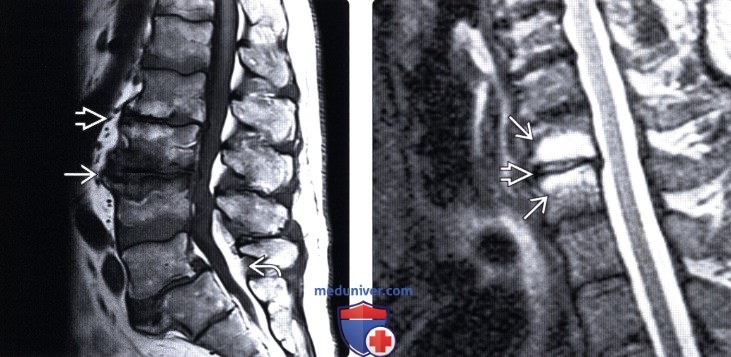
(Слева) Т1-ВИ, сагиттальная проекция: изменения замыкательных пластинок III типа на уровне L3-L4 и II типа на уровне L2-L3. На уровне L5-S1 имеет место спондилолиз и спондилолистез.
(Справа) Т2-ВИ, сагиттальный срез: изменения I типа замыкательных пластинок на уровне С5-С6. Сигнал межпозвонкового диска на этом уровне также несколько усилен в связи с его дегенерацией и расслоением. Изменений паравертебральных мягких тканей не видно.
д) Клинические особенности:
1. Клиническая картина дегенеративных изменений замыкательных пластинок позвоночника:
• Наиболее распространенные симптомы/признаки:
о Роль изменений замыкательных пластинок в развитии болевого синдрома в спине остается предметом дебатов
о Неспецифическая боль в шее или спине
о Взаимосвязь между I типом изменений замыкательных пластинок и болью в нижней части спины (дискогенный болевой синдром) не доказана:
— В ряде исследований не удалось установить значимой корреляции между болевым синдромом, провоцируемым дискографией, и наличием изменений замыкательных пластинок
— Некоторые исследователи предполагают, что I и II типы изменений замыкательных пластинок обладают высокой специфичностью (> 90%), но низкой чувствительностью в отношении дискогенного болевого синдрома в области поясничного отдела позвоночника
— В некоторых исследованиях отмечается наличие корреляции болевого синдрома с I типом изменений (>70%) и практически отсутствие таковой со II типом (10%)
— Изменения I типа связаны с высокой частой положительных результатов исследования при последующей дискографии
о II тип изменений может наблюдаться в случаях более стабильных дисковертебральных сегментов
Нередко его наблюдают после успешно выполненного сегментарного спондилодеза
о Длительная антибактериальная терапия (плацебо-контролируемое исследование) значительно более эффективна влечении хронического болевого синдрома в нижней части спины, сопровождающегося изменениями Modic I, чем плацебо
• Внешний вид пациента:
о Болевой синдром в нижней части спины без выраженного корешкового компонента
2. Демография:
• Возраст:
о Взрослые
• Пол:
о М=Ж
• Эпидемиология:
о Взрослые пациенты с признаками дегенеративного поражения межпозвонковых дисков
о Тип I: диагностируется у 4% пациентов, проходящих МРТ по поводу заболеваний межпозвонковых дисков
о Тип II: диагностируется у 16% пациентов, проходящих МРТ по поводу заболеваний межпозвонковых дисков
о Тип III: наименее распространенный (около 1 %):
— Возможны изменения смешанного характера (I/II и II/III)
3. Течение заболевания и прогноз:
• Течение заболевания достаточно вариабельно:
о I тип изменений в течение нескольких месяцев или лет может трансформироваться во II тип
о II тип характеризуются более стабильным течением:
— До 14% изменений II типа в течение трех лет также могут подвергаться трансформации
4. Лечение дегенеративных изменений замыкательных пластинок позвоночника:
• Варианты, риски, осложнения:
о Дегенеративные изменения замыкательных пластинок могут существовать бессимптомно
о Роль этих изменений при постановке показаний к оперативному лечению (спондилодезу) остается предметом дебатов
о Изменения замыкательных пластинок предложены как один из критериев при определении показаний к спондилодезу по поводу дискогенного болевого синдрома
е) Диагностическая памятка:
1. Следует учесть:
• При усилении сигнала межпозвонкового диска в Т2-режиме думайте в первую очередь об инфекционном поражении
• Дегенеративные изменения дисков также могут характеризоваться усилением сигнала в Т2-режиме, что связано с дефектами и расщелинами в толще дисков
2. Советы по интерпретации изображений:
• Отличить друг от друга ранние признаки инфекционного поражения межтелового пространства и тяжелых изменений замыкательных пластинок I типа бывает сложно или даже невозможно вовсе
• Для дегенеративных изменений замыкательных пластинок не характерно контрастное усиление сигнала паравертебральных мягких тканей, что нередко можно наблюдать при инфекционном поражении
• Для более четкой визуализации паравертебральных мягких тканей используйте постконтрастные аксиальные Т1-ВИ в режиме подавления сигнала жировой ткани
ж) Список использованной литературы:
1. Albert НВ et al: Antibiotic treatment in patients with chronic low back pain and vertebral bone edema (Modic type 1 changes): a double-blind randomized clinical controlled trial of efficacy. Eur Spine J. 22(4):697-707, 2013
2. Luoma К et al: Relationship of Modic type 1 change with disc degeneration: a prospective MRI study. Skeletal Radiol. 38(3):237-44, 2009
3. Thompson KJ et al: Modic changes on MR images as studied with provocative diskography: clinical relevance — a retrospective study of 2457 disks. Radiology. 250(3):849-55, 2009
4. Jensen TS et al: Vertebral endplate signal changes (Modic change): a systematic literature review of prevalence and association with non-specific low back pain. EurSpineJ. 17(11): 1407-22, 2008
5. Rahme R et al: The modic vertebral endplate and marrow changes: pathologic significance and relation to low back pain and segmental instability of the lumbar spine. AJNR Am J Neuroradiol. 29(5):838-42, 2008
6. Zhang YH et al: Modic changes: a systematic review of the literature. Eur Spine J. 17(10):1289-99, 2008
7. Modic MT et al: Lumbar degenerative disk disease. Radiology. 245(1):43-61, 2007
8. Stumpe KD et al: FDG positron emission tomography for differentiation of degenerative and infectious endplate abnormalities in the lumbar spine detected on MR imaging. AJR Am J Roentgenol. 179(5): 1151-7, 2002
9. Weishaupt D et al: Painful lumbar disk derangement: relevance of endplate abnormalities at MR imaging. Radiology. 218(2):420—7, 2001
10. Braithwaite I et al: Vertebral end-plate (Modic) changes on lumbar spine MRI: correlation with pain reproduction at lumbar discography. Eur Spine J. 7(5):363-8, 1998
11. Ross JS et al: Assessment of extradural degenerative disease with Gd-DTPA-en-hanced MR imaging: correlation with surgical and pathologic findings. AJNR Am J Neuroradiol. 10(6): 1243-9, 1989
12. Modic MT et al: Degenerative disk disease: assessment of changes in vertebral body marrow with MR imaging. Radiology. 166(1 Pt 1): 193—9, 1988
— Также рекомендуем «Рентгенограмма, КТ дегенеративных изменений краниовертебрального сочленения»
Редактор: Искандер Милевски. Дата публикации: 8.8.2019
Источник
