Электрофорез после операции на позвоночнике
Почти каждому пациенту, который попадает в отделении физиотерапии по поводу неврологических осложнений остеохондроза, таких как протрузия и грыжа позвоночника, назначаются различные варианты электролечения. Одним из наиболее распространенных и эффективных способов применения постоянного электрического тока является электрофорез. Можно ли делать электрофорез при грыже межпозвонковых дисков? Как действует этот способ лечения? Какие возможны противопоказания, и с какими препаратами можно проводить это лечебное воздействие?
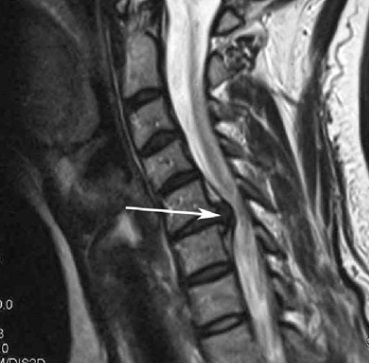
Грыжа шейного отдела на МРТ.
Механизм действия электрофореза
Электрофорез является одним из способов чрескожного введения лекарственных препаратов. Зная удельную плотность и сопротивление тканей организма, параметры электрического тока, и физико-химические свойства лекарственного вещества, можно с высокой точностью определить концентрацию препарата на заданной глубине, в том числе и в паравертебральных тканях. Что же это за метод лечения, и как действует электрофорез?
Напомним, что упорядоченное движение заряженных частиц вдоль проводника называется электрическим током. Человеческое тело является совокупностью проводников второго рода, где нет движения свободных электронов, в отличие от металлов. Зато в тканях есть движение свободных ионов в жидкостях, заряженных как положительно, так и отрицательно. На этом свойстве и основан лекарственный электрофорез.
Если наложить на тело человека электроды, (катод и анод), и навести постоянный ток, то между электродами возникает разность потенциалов, и происходит движение различных ионов в залегающих жидкостях между электродами, как от «плюса к минусу», так и наоборот. Известно, что внутри каждой клетки содержится до 70% воды, поэтому даже плотные ткани могут считаться проницаемыми для постоянного тока, за исключением костной.
Если же на один из электродов поместить лекарственное вещество, которое под действием тока диссоциирует на ионы, то оно начинает своё движение внутрь ткани согласно разности потенциалов. Движение лекарства, распавшегося (диссоциировавшего) на ионы в растворителе, описываются простыми правилами:
- положительно заряженные ионы отталкиваются от анода как одноименные (тоже «плюсовый» электрод);
- отрицательно заряженные лекарственные вещества отталкиваются от катода («минусовый» электрод).
Лекарственные препараты движутся под действием кулоновских сил электростатического отталкивания одноименных зарядов, и притягивания противоположных, которые следуют направлению тока. Внутри кожи лекарство накапливается в глубине в виде депо, и оттуда медленно расходуются в тканях вплоть до 2 недель. Электрофорез позволяет не только надолго сохраниться лекарству в организме, но и позволяет значительно увеличить их активность, поместив их непосредственно куда надо, например, к глубоким мышцам спины. А это значит, что даже небольшое количество лекарственного вещества, около 5% от нанесенного на электроды, производит выраженный лечебный эффект.
Как устроен прибор для проведения электрофореза?
Стандартная методика проведения процедуры электрофореза при протрузиях или грыжах следующая. Используется стационарный Амплипульс-5, (около 39 тыс. руб), или портативный Поток (11 тыс. руб) аппараты, либо более современные устройства.
Любой аппарат представляет собой выпрямитель переменного тока, электронно-ламповый ранее, в настоящее время – полупроводниковый, с регуляцией сила тока на электродах. Практически все аппараты работают от стандартной сети переменного тока частотой 50 Гц и напряжением 220 В, изготавливаются по второму классу защиты и, соответственно, не требуют заземляющих устройств. Аппарат обязательно должен быть оборудован миллиамперметром (или аналоговым со стрелкой, или цифровым в современных устройствах). Существует потенциометр, или реостат, который позволяет медленно и плавно регулировать силу тока в цепи пациента между электродами. В старых моделях существует отдельный шунт к амперметру, который позволяет переключать пределы измеряемой силы тока от 5 и 50 миллиампер.
Аппарат.
В новых моделях шунт интегрирован в микросхему. Прибор оборудован выходными клеммами, с обязательной отметкой полярности: «плюс» — красная и «минус» — белая. В комплект входят маркированные провода и разнообразные электроды, которые могут использоваться как анод, а в другой схеме – как катод, поскольку оба электрода изготовлены из одного материала. Электроды обычно сделаны из тонкого свинца, поскольку они могут гнуться, и повторять изгибы тела. Электроды необходимо регулярно очищать от оксида свинца, поскольку оксидированные электроды становятся менее эффективными. Современные электроды изготовляются из особой ткани, пропитанной графитом. Они не токсичны, эластичны, и хорошо проводят электрический ток.
Преимущества и недостатки
Общие преимущества электрофореза следующие:
- препарат вводится активно и целенаправленно, поскольку лекарства для электрофореза выбираются только те, которые обладают ионной формой в растворе, и происходит накопление под кожей лекарственного препарата;
- препарат действует длительно, оказывает лечебный эффект спустя несколько дней и даже недель после окончания курса;
- лекарство вводить можно прицельно, то есть паравертебрально или вглубь мышечно-связочного аппарата позвоночника, если речь идет о протрузиях и грыжах;
- важным моментом является практически полное отсутствие побочных реакций, ведь лекарство не проходят через желудочно-кишечный тракт, печень, и не раздражают слизистую желудка. Довольно часто лекарствами для электрофореза, которые применяются при протрузиях или грыжах, будет никотиновая кислота и эуфиллин, и в случае электрофореза можно не опасаться их обычных побочных эффектов, характерных для перорального применения;
- электрофорез выгодно отличается от инъекций способом доставки лекарственного средства. Ведь если в патологическом очаге существует спазм капилляров, как например, при хронической боли в спине вследствие наличия протрузии или грыжи, то инъекция зачастую долго не рассасывается. А электрический ток гарантированно доставляет лекарственные средства равномерно именно туда, куда нужно, причём минуя кровь;
- электрофорез помогает подвести в глубину тканей только то лекарство, которое необходимо: ниакие примеси, балластные вещества, которые в изобилии содержатся в таблетках, при электрофорезе не попадают в биологические ткани. Точно так же, никакой попутный растворитель, без которого невозможны различные инъекции и внутривенные инфузии, не используется. Поэтому организм не нагружается избытком жидкости, не происходит нарушение микроциркуляции, и не образуются постинъекционные инфильтраты и осложнения;
- наконец, электрофорез — это полностью безболезненный, бескровный, и атравматичный метод введения лекарственного препарата, который прекрасно переносят и взрослые, и дети.
У электрофореза есть и недостатки. Самый главный из них — не все лекарственные препараты подходят для этого способа лечения, поскольку не все они распадаются на ионы, а распавшись, не все сохраняют активность в диссоциированном состоянии. Лекарства, не диссоциирующие на ионы, для электрофореза непригодны, то есть электронейтральные молекулы. Второй недостаток — электрический ток небольшой силы не способен создать довольно высокие концентрации лекарства, а повышать его нельзя, иначе процедура превратится в неприятную и болезненную процедуру. Наконец, под влиянием электрического тока многие лекарства изменяют свою активность, или даже становятся бесполезными, как например, некоторые антикоагулянты.
Показания и противопоказания
Электрофорез очень похож на гальванизацию. Гальванизация отличается тем, что при ней проводится постоянный ток, но отсутствует лекарство. Поэтому электрофорез еще могут называть «лекарственной гальванизацией». Показаниями к электрофорезу будут:
- хронические воспалительные заболевания опорно-двигательного аппарата (миозиты, ревматизм, остеохондроз и его осложнения);
- компрессионные нейрососудистые синдромы;
- плекситы, невриты и невралгии;
- синдром острой боли в шее (цервикаго), грудной клетке и пояснице — люмбаго;
- хронический миофасциальный тонический синдром, обуславливающий постоянную боль в спине.
Многие вышеперечисленные состояния являются неизбежными спутниками дискогенных обострений остеохондроза.
Показано проведение электрофореза при начальных стадиях гипертонической болезни, ишемической болезни сердца (за исключением нестабильной стенокардии). Применяется этот метод при патологии легких и бронхов, желудочно-кишечного тракта, при различной гинекологической и урологической патологии, болезнях ЛОР-органов и во многих других случаях.
Общими противопоказаниями к проведению электрофореза можно считать любой опухолевый рост, как злокачественный, так и доброкачественный, туберкулез в активной форме, нагноение, стрептодермия, рожистое воспаление в местах наложения электродов и кровоточащие раны, такие нарушения целостности кожного покрова, как экзема и псориаз, микозы кожи.
К особым противопоказаниям относят непереносимость воздействия электрического тока, инородные металлические протезы в предполагаемой зоне воздействия, выраженная сердечно-сосудистая недостаточность, нарушения сердечного ритма.
Можно ли делать электрофорез при грыже позвоночника?
Лечебное воздействие электрофореза складывается из двух факторов:
- непосредственное влияние электрического тока, то есть гальванизация;
- дополнительное действие вводимого лекарственного вещества.
Лечебный эффект постоянного тока заключается в сдвиге соотношения ионов в тканях. Рецепторы раздражаются, возникают местные, и даже общие рефлекторные реакции. Изменяется проницаемость клеточных мембран, расширяются кровеносные сосуды, усиливается кровообращение и лимфоотток. Мягкие ткани лучше кровоснабжаются и регенерируют, усиливается рассасывание воспалительных инфильтратов. Эти изменения благоприятно влияют на очаги хронического воспаления, которые и вызывают часто стойкий болевой синдром в различных отделах позвоночника при наличии протрузий и грыж.
Воздействие лекарственного вещества зависит от его способности диссоциировать, то есть распадаться на ионы. И наиболее часто при осложнениях остеохондроза применяют следующие лекарственные препараты:
- новокаин (+);
- эуфиллин (-);
- лидаза (+);
- анальгин (-);
- пиридоксин (витамин В6, +);
- тиамин (витамин В1,+);
- цианокобаламин (витамин В12,+).
Для каждого лекарственного вещества в скобках отмечено, на какой электрод его нужно наносить, и соответственно, именно этот электрод и должен прилегать к соответствующему отделу позвоночника. Ведь лекарственное вещество отталкивается от электрода, будучи одноименно заряжено. Электрод противоположной полярности должен находиться на другой поверхности тела, либо на значительном отдалении, но на той же поверхности, для создания кожного депо.
Следует знать, что для многих лекарственных препаратов необходимо предварительное приготовление, так, Лидаза берется в количестве 64 единиц, и разводится в дистиллированной воде, которая подкисляется слабым раствором соляной кислоты, чтобы окончательная pH раствора составляла от 5 до 5,2.
Как проводится сеанс?
Перед началом работы готовят аппарат, меняя предельное значение амперметра в зависимости от прописанной врачом силы тока. На пациента накладывают и закрепляют электроды с прокладками, которые смоченным соответствующим препаратом. Электроды категорически запрещается накладывать непосредственно на тело, поскольку в результате химических реакций под электродом может образоваться или кислотная, или щелочная среда и будет химический ожог. Обязательно между электродом и телом должна быть прокладка из бязи, или фланели, толщиной не менее 5 мм, смоченная водой. Такая своеобразная прокладка уменьшает кожное сопротивление, помогает ликвидировать влияние электролиза на кожу, и делает проникновение лекарственного вещества более равномерным. Электроды соединяют с проводами клеммами, провода подсоединяют к «выходу» аппарата, соблюдая полярность, и аппарат включают в сеть.
Наложение электродов
Чрезвычайно важно правильно положить электроды. При шейном остеохондрозе может применяться гальванический воротник, когда один из электродов в форме воротника расположен на спине, шее и надплечьях, а второй — в поясничной области. Соответственно, если врачом назначен препарат с положительно заряженным знаком, то на плечах должен размещаться анод, чтобы от него лекарственное вещество отталкивалось и проникало вглубь кожи.
Если же назначено для электрофореза лекарственное вещество с противоположным знаком, то этот электрод должен быть катодом. Стандартная сила тока при шейном остеохондрозе — от 6 до 15 миллиампер, а продолжительность сеанса — от 5 до 15 минут. Процедуры могут проводиться ежедневно, либо через день, курс состоит, в среднем из 15 процедур. Через каждую процедуру постепенно на 2 минуты увеличивается время, и прибавляется сила тока по 2 миллиампера.
В случае пояснично-крестцового остеохондроза один из электродов накладывается на пояснично-крестцовую область, а два спаренных электрода противоположной полярности могут быть расположены на передних поверхностях бёдер. Сила тока также до 15 миллиампер, продолжительность одного сеанса — до 20 минут, длительность курса — до 20 процедур, или ежедневно, или через день. При проведении электрофореза при протрузиях и грыжах в грудном отделе также используется специальные методики наложения электродов.
После того как загорится сигнальная лампочка, устанавливается необходимая сила тока с помощью потенциометра, в зависимости от показаний прибора. Важно, что силу тока в самом начале нужно установить меньше чем надо, поскольку потом ток самопроизвольно несколько повысится, поскольку под электродами уменьшится сопротивление кожи. Через 3-4 минуты окончательно регулируется сила тока с учётом ощущения пациента. Не должно быть жжения, неприятного ощущения, чувства «бегания мурашек» под электродами.
После того, как прошло необходимое время, плавным движением уменьшают силу тока до 0, и только потом снимают с больного электроды и прокладки.
Во время проведения процедуры пациент может ощущать легкое покалывание, либо тепло под электродами, но без боли или неприятных ощущений. Если возникнет сильное жжение или выраженный болевой синдром, то необходимо уменьшить силу тока, или прекратить процедуру.
Может ли электрофорез избавить от грыжи?
Все лекарственные препараты, которые вводятся при грыжах межпозвонковых дисков, на эти грыжи влиять не могут. Ни один лекарственный препарат не смог доказанно рассосать, уменьшить, или совсем уничтожить межпозвонковую грыжу. Действительно, если бы препарат рассасывал грыжевой хрящ, то он таким же образом мог лизировать и рассасывать другие участки межпозвонкового диска, не делая различия между патологическим выпячиванием и его нормальными, здоровыми участками.
В настоящее время во многих частных центрах широко рекламируется процедура электрофореза с Карипазимом, который представляет собой фермент плодов папайи, или папаин. Якобы это «рассасывает» грыжи. Конечно, это не так. В официальной инструкции указано, что Карипазим применяется только лишь как протеолитический фермент при ожогах, для расщепления некротизированных тканей и очистки ран.
Его применение как средства для электрофореза не имеет доказанной эффективности, а сам же химически чистый папаин является ферментом, который способен лизировать, или растворять пептиды (белки). Вещество межпозвонковых дисков, в том числе и вещество грыжи, состоит из особых протеогликанов, хрящевой ткани. Хрящ «не по зубам» Карипазиму.
Для тех, кто сомневается можно поставить простой эксперимент. Без всякого электрофореза, нужно взять раствор карипазима, предназначенный для процедуры, нагреть его для повышения скорости химической реакции по принципу Ле Шателье, и погрузить туда небольшой кусочек свежего хряща. Взгляните в пробирку на следующее утро. С хрящом ничего не произойдёт. То же самое, ничего не происходит с хрящевой тканью во время сеансов электрофореза, причём с любым препаратом.
Электрофорез нужен вовсе не для исчезновения грыжи. Он показан для улучшения кровоснабжения мягких тканей, разрешения хронического мышечного спазма, уменьшения отека в зоне развития протрузии или грыжи, для ликвидации болевого синдрома. Поэтому электрофорез, несмотря на его благотворный эффект, оказывает только лишь временное действие. При последующем обострении симптоматика неизбежно вернется, и, возможно, грыжа уже увеличится настолько, что с помощью одного электрофореза, да и всеми другими консервативными способами справиться с этим дистрофическими процессом будет невозможно. Наилучшим выходом из этого положения будет современное малоинвазивное нейрохирургическое вмешательство, которое радикально избавляет пациента от грыжи.
Такие операции делают не только в странах с высоким уровнем медицины (США, Германия, Израиль), но уже и во многих странах Восточной Европы, например в Чехии. Чешские нейрохирурги оперируют пациентов с протрузиями и грыжами самых разных отделов позвоночника с отличными результатами, достойными мирового уровня. В нашей стране также можно выполнить в крупных городах современные оперативное вмешательство безболезненно, под местным обезболиванием, и без последующих жестких ограничений.
Для этого операция должна быть действительно современная. Это эндоскопическая микродискэктомия, лазерная вапоризация, либо при наличии протрузии — нуклеопластика, когда протрузия «замирает» и не превращается в грыжу, поскольку диск не разрушается. Его ядро перестаёт испытывать чрезмерную нагрузку.
Если же пациент выберет более дешевую стандартную микродискэктомию, то после этой операции, возможно, несколько суток ему будет запрещено сидеть. Поэтому прежде, чем соглашаться на обычную микродискэктомию, чрезвычайно распространенную в 80-90 х годах прошлого века, необходимо выбрать самые современные возможности, которые представляет лечебно-профилактическое учреждение.
Источник
rehabilitation.su // Физиотерапия после операции на позвоночнике
Физиотерапия в реабилитации после операций на позвоночнике
Физиотерапия — один из важнейших компонентов реабилитации практически при всех заболеваниях, но особенно в лечении заболеваний позвоночника и опорно-двигательного аппарата. В основе физиотерапии лежит воздействие на ткани организма природных и физических факторов, таких как тепло, холод, ультразвук, электрический ток различной частоты, магнитное поле, лазер и т. д.
Основная цель физиотерапии — это улучшение процессов метаболизма, микроциркуляции в тканях, а также стимуляция репаративных процессов, то есть, ускорение заживления ран. Кроме того, физиотерапия оказывает и обезболивающий эффект, а также снимает мышечное напряжение и одновременно позволяет поднять тонус ослабленных мышц.
Среди основных методов физиотерапии, которые применяются на этапе реабилитации, можно отметить такие, как электромиостимуляция, фоно- и электрофорез, УВЧ, парафиновые аппликации, ультразвук, магнитотерапия и другие.
Электромиостимуляция
Электромиостимуляция — это воздействие на мышцы переменным электрическим током слабой силы и напряжения. Электромиостимуляция вызывает глубокие мышечные сокращения, укрепляет мышцы, улучшает их тонус. Интересен тот факт, что электромиостимулятор может заставить мышцу работать на 100% ее сократительной способности, в то время как произвольная сократимость мышц составляет лишь 30% ее потенциала. На этапе реабилитации после операции на позвоночник такое укрепление мышечного корсета вокруг позвоночника играет важную роль в стабилизации позвоночного столба. Электромиостимуляция позволяет расслабить мышцы в случае их перенапряжения, а кроме того, она позволяет убрать жировые отложения, воздействуя, прежде всего на зоны, наиболее нуждающиеся в этом.
Электромиостимуляция позволяет усилить крово- и лимфообращение в области стимулируемых мышц позвоночника или живота, улучшает доставку питательных веществ и выведения шлаков и токсинов, при этом в мышцах не накапливается молочная кислота, вызывающая характерные болевые ощущения после физических упражнений.
Существуют противопоказания в применении миостимуляции:
- неприязнь электрических импульсов;
- заболевания сердечно-сосудистого характера, щитовидной железы;
- беременность;
- периоды менструации;
- эпилепсия;
- использование кардиостимуляторов;
- воспаления и опухоли различной стадии.
Электрофорез
Другой популярный метод физиотерапии — это электрофорез. Электрофорез — это метод местного введения лекарственных веществ в ткани с помощью постоянного тока. Данный метод имеет преимущество перед традиционным применением лекарственных веществ, так как препарат в этом случае попадает непосредственно в нужное место, практически не влияя системно на весь организм, следовательно, гораздо уменьшается риск его побочных эффектов. Сам метод безболезненный и практически не имеет особых противопоказаний. При электрофорезе на участок, куда врач хочет ввести лекарственное средство, накладывается пластина аппарата для электрофореза, а другая пластина ставится на противоположную сторону. Под пластину ставится ткань, смоченная в препарате. Под действием постоянного электрического тока молекулы препарата начинают транспортироваться вглубь.
Преимущества электрофореза по сравнению с другими методами лечения
При использовании метода электрофореза лекарственное средство сохраняет в организме свое специфическое действие и не оказывает общего токсического действия на организм.
С помощью электрофореза возможно введение сразу несколько лекарственных веществ в любой по размерам и локализации участок тела пациента.
При электрофорезе в толще кожи создается так называемое депо лекарственного вещества, которое может оказывать воздействие значительно дольше (до 3 недель).
При электрофорезе лекарственное средство медленно выводится из организма и обеспечивает пролонгированный эффект.
Электрофорез не влияет на нормальную жизнедеятельность ткани в области введения.
Электрофорез позволяет дозировать количество вводимого лекарственного средства путем изменением размера электрода, концентрации раствора, силы тока или просто продолжительности воздействия.
Фонофорез
Фонофорез — по своей сути аналогичен электрофорезу, но для введения лекарственного вещества применяется ультразвук вместо электрического тока. Механизм фонофореза основан на воздействии на ткани механических колебаний с частотой свыше 16 кГц (а это и есть ультразвук). Они оказывают на клетки своеобразный микромассаж, проникая вглубь до 6 см. Под влиянием фонофореза происходит активация клеточного обмена, лимфодренажа и местного кровообращения. Ультразвук улучшает процессы заживления, репарации, уменьшает выраженность отеков, оказывает противовоспалительное и обезболивающее действие. Проникающие при фонофорезе активные вещества, как и при электрофорезе, накапливаются, образуя «кожное депо», из которого они постепенно поступают в кровь.
УВЧ-терапия
УВЧ-терапия — наверное, один из самых часто встречающихся методов физиотерапии. УВЧ-терапия относится к методу электролечении. В его основе лежит воздействие на ткани пациента импульсов электрического поля ультравысокой частоты (УВЧ). При УВЧ-терапии обычно применяется ультравысокая частота в 40,68 МГц.
Механизм действия магнитного поля при УВЧ-терапии похож на механизм действия индуктотермии. Под действием УВЧ в тканях возникает тепло за счет вихревых токов.
Эффект воздействия УВЧ-терапии связан с усилением местного кровообращения в тканях, увеличения количества лейкоцитов которые стимулируют образование коллатеральных сосудов, длительной гиперемией, ускорением проведения импульсов по нервному волокну, повышение регулирующей функции нервной системы и т. д. УВЧ также оказывает выраженное обезболивающее и регенерирующее действие на ткани пациента.
Парафиновые аппликации
Парафиновые аппликации — еще один популярный метод теплового воздействия на ткани пациента. Парафиновые аппликации оказывают болеутоляюще и противовоспалительное действие, улучшают лимфо- и кровообращение в тканях, активизируют метаболические процессы, восстанавливают проводимость нервных импульсов и снимают мышечные спазмы. Парафиновые аппликации нашли широкое применение в реабилитации и консервативном лечении заболеваний опорно-двигательного аппарата и дегенеративных заболеваний позвоночника.
Парафинолечение имеет ряд противопоказаний — гипертоническая болезнь II-III стадии, доброкачественные и злокачественные опухоли, острые воспалительные заболевания, туберкулез, циррозе печени, эндокринные заболевания и склонность к кровотечениям.
Парафин обладает высокой теплоемкостью, благодаря чему он может долго удерживать в себе тепло и выделять его, оказывая выраженный прогревающий эффект на ткани. При использовании парафиновых аппликаций не возникает перегрева тканей, так как при застывании на поверхности кожи образуется парафиновая пленку, температура которой быстро падает до температуры кожи. Воздушный слой между этой пленкой и кожей защищает кожу и подлежащие ткани от горячих слоев парафина.
Для медицинских целей применяется специальный белый парафин. Горячий парафин наносится только на сухую кожу. Парафин разогревается за час до 60-80° и становится жидким. После этого ему дают немного остыть, примерно до температуры 55-60°, а затем берут обычную плоскую кисть и наносят несколько слоев парафина на больное место, захватив и соседние, здоровые участки. Толщина слоя парафина после нанесения составляет в среднем 1-2 см. Парафин быстро застывает, образуя плотный твердый слой. Поверх застывшего парафина кладется вощеная бумага или клеенка, чтобы надежно покрыть всю площадь парафина, после чего он накрывается махровым полотенцем или другой тканью.
Длительность применения парафиновых аппликаций составляет 30-60 минут, после чего парафин снимается деревянным шпателем. В целом, парафиновые аппликации проводятся через день или ежедневно, обычно вечером, за полтора-два часа до сна.
Детензор-терапия
Детензор-терапия — современный метод физиотерапии, который применяется как в комплексе консервативного лечения заболеваний позвоночника, так и на этапе реабилитации после операций и травм позвоночника. Детензор-терапия представляет собой щадящее вытяжение и разгрузку позвоночника. Этот метод в настоящее применяется для коррекции нарушений в области позвонков, устранения болей в спине, а также улучшения функции внутренних органов, стимуляции микроциркуляции в тканях и улучшения метаболических процессов в межпозвонковых дисках. Детензор-терапия, как и многие другие физиотерапевтические методы, улучшает лимфодренаж в тканях, микроциркуляцию и восстанавливает функции центральной и периферической нервной системы.
Суть метода детензор-терапии довольно проста и заключается в вытяжении позвоночника под действием собственного веса тела пациента. Эта система разработана доктором Куртом Кинляйном в Германии еще в 1980 году. С тех пор этот метод физиотерапии успешно применяется в реабилитации и консервативном лечении позвоночника и характеризуется стойким положительным эффектом.
Вытяжение позвоночника при детензор-терапии происходит в условиях релаксации в сочетании с функциональным положением позвоночника с учетом его физиологических изгибов. Это возможно при использовании специальной конструкции системы вытяжения детензор-терапии.
Детензор-терапия показана при острых и хронических дегенеративных заболевания позвоночника, грыжах межпозвонковых дисков, остеохондрозе и радикулите, искривлении позвоночника (при сколиозе, например), в комплексном лечении компрессионных переломов, а главное — в процессе реабилитации после травматических повреждений.
Ударно-волновая терапия
Ударно-волновая терапия (УВТ) — один из наиболее актуальных методов физиотерапии при лечении заболеваний опорно-двигательного аппарата и позвоночника, эффективность которого достигается почти в 90% случаев. Этот метод нашел широкое применение в основном в консервативной терапии дегенеративно-дистрофических изменений в костно-мышечной ткани. Отметим, чл с каждым годом возрастает число людей с дегенеративными заболеваниям позвоночника и суставов, причем как в нашей стране, так и за рубежом. Важным шагом в решении данной проблемы послужило открытие в Европе метода экстракорпоральной ударно-волновой терапии. По своей эффективности консервативный метод ударно-волновой терапии можно даже сравнить с хирургическим лечением. Его главным преимуществом перед оперативными методами является отсутствие осложнений, риск которых всегда сопровождает хирургические методы лечения, так как УВТ — это совершенно неинвазивный метод.
Суть метода ударно-волновой терапии заключаются в воздействии звуковой (акустической) волны, которая передает энергию на проблемную область. Глубина проникновения такой акустической волны может достигать 7 см. Ударно-волновая терапия оказывает стимулирующее действие на процессы регенерации и репарации. УВТ также оказывает довольно быстрое и эффективное обезболивающее действие, снимает мышечные спазмы и напряжение, улучшает трофику тканей позвоночника и вокруг суставов, разрыхляет известковые отложения и участки фиброза в тканях позвоночника и суставов, а также повышает выработку коллагена, а кроме того, ускоряет метаболизм в тканях, куда направлена акустическая волна.
УВТ в настоящее время широко применяется в лечении таких состояний, как:
- реабилитация после операций на позвоночник по поводу его травм (переломы позвонков) или дегенеративных заболеваний (остеохондроз, грыжи дисков и т. д.).
- боли в области плеча (тенденит, синдром «столкновения»).
- эпикондилит (т. н. «теннисный» локоть).
- экзостозы соединений мелких суставов в 1 ст. артроза.
- боли в ладонной части запястья.
- бурсит с болевым синдромом в области бедра.
- боли в области паха.
- боли в области коленной чашечки (коленная тендинопатия).
- боль в области прикрепления подколенных сухожилий.
- ахиллодиния (воспаление сумки под ахилловым сухожилием позади пяточного бугра).
- пяточная шпора.
- триггерные точки
- отложение солей в суставах.
- последствия переломов костей и суставов.
- при спортивных травмах.
Главные области применения УВТ — это ортопедия, травматология, реабилитационная медицина и спортивная медицина.
Ударно-волновая терапия противопоказана в случае, если в проблемной области находятся крупные кровеносные сосуды, при нарушении свертываемости (повышенной кровоточивости), беременности, инфекционных заболеваниях и злокачественных или доброкачественных опухолях.
Основной курс УВТ состоит в среднем из 3 — 5 сеансов, с интервалом от 5 до 10 дней. Процедура УВТ длится от 10 до 30 минут.
Лазеротерапия
Одно из ведущих мест в современной реабилитационной медицине, а также в консервативном лечении заболеваний опорно-двигательного аппарата занимает лазеротерапия. Как известно, лазер — это поляризованный свет. В результате воздействия лазером на ткани включаются механизмы саморегуляции и происходит мобилизация естественные силы организма.
Эффект лазерной терапии заключается в устранении болей, отеков в тканях, противовоспалительном действии, стимулирующем влиянии на иммунную систему, противоаллергенном эффекте, репаративном действии (т. е., улучшении процессов заживления). Лазеротерапия стимулирует также обменные процессы при дегенеративно-дистрофических заболеваниях позвоночника и суставов.
Лазеротерапия нашла широкое применение в лечении огромного спектра заболеваний: от патологии кожи и подкожно-жировой клетчатки до заболеваний дыхательной, сердечно-сосудистой и мочеполовой систем, а также нервной системы, эндокринной патологии и заболеваний опорно-двигательного аппарата.
В лечении заболеваний опорно-двигательного аппарата лазеротерапия характеризуется обладает значительной эффективностью и дает положительный эффект в большинстве случаев. Лазеротерапия показана при:
- дегенеративных заболеваниях позвоночника (межпозвонковые грыжи, протрузии дисков, остеохондроз, радикулиты)
- заболевания суставов и костной ткани (эпикондилит плечевой кости, бурситы, артриты и артрозы, контрактуры суставов)
- заболевания и травмы связок и суставов
- заболевания мышц (миозиты)
- заболевания сухожилий (тендиниты)
- заболевания посттравматического характера.
Лазеротерапия позволяет во многих случаях сократить время проведения консервативного лечения, предупреждает переход острой стадии заболевания в хроническую. Стоит отметить, что эффективность лазеротерапии довольно высока, а побочных эффектов или осложнений у нее практически нет, что делает этот метод надежным и доступным направлением в физиотерапии.
В настоящее время в реабилитации после травм позвоночника и операций на нем используются следующие виды лазерного излучения: инфракрасное и красное. Инфракрасное излучение отличается тем, что оно проникает глубже в ткани, а красное больше подходит для лечения поверхностных областей. Кроме того, лазеротерапия может быть как непрерывной, так и импульсной. Тот или иной вид лазера и режим его применения выбирает врач-физиотерапевт. Кроме того, лазер применяется также в сочетании с другими методами физиотерапевтического воздействия, например, с магнитотерапией или воздействием лазерным излучением на акупунктурные точки.
Магнитотерапия
Магнитотерапия — давно известный и широко популярный метод физиотерапии, который применяется как в консервативном лечении различных заболеваний, так и в процессе реабилитации после операций на позвоночнике и опорно-двигательном аппарате. Магнитное поле оказывает общесистемное оздоравливающее воздействие на весь организм, активируя так называемые компенсаторно-приспособительные механизмы и внутренние резервы организма пациента.
Магнитотерапия способствует улучшению кровоснабжения головного и спинного мозга, насыщению миокарда сердца кислородом, что благотворно сказывается на артериальном давлении, уровне сахара в крови, иммунитете, а также функции внутренних органов. Приборы д
