Как лечить спондилодисцит позвоночника

 Спондилодисцит случайно не развивается, то есть острым не бывает.
Спондилодисцит случайно не развивается, то есть острым не бывает.
Заболеванию всегда предшествуют определённые факторы: оперативные вмешательства, травмы позвоночника, инородные тела в организме.
Патология очень опасная, при которой межпозвоночные диски и позвонки поражает инфекция.
Природа происхождения болезни неизвестна, даже опытные специалисты редко выявляют первопричину заболевания.
Определить место проникновения бактерий крайне сложно, так как не имеет специфических симптомов.
Что это такое?
Клиническая картина
Спондилодисцит напоминает по симптоматике остеохондроз, при котором тоже разрушаются диски. Но при остеохондрозе разрушительный процесс начинается с внешней стороны, а при спондилодиците удар наносится в центр хрящевой ткани.
Деструкцию обычно инициирует запущенный патологический процесс. Его отличительной особенностью является дегидратации ткани хряща (он теряет гибкость и высыхает). Некоторые специалисты выделяют спондилодисцит, как самостоятельное заболевание, но вот другие считают, что это разновидность обычного дисцита.

Гнойные выделения при спондилодисците провоцируют инфицирование связок и тканей надкостницы около позвоночника. Бактерии выделяют ферменты, которые вызывают разложение ткани. Начинается деминерализация и эрозия. Соединительная ткань заменяет хрящевую, но она быстро истончается, и соседние позвонки начинают тереться.
Видео: «Что такое остеохондроз?»
Классификация
В зависимости от характера воспаления выделяют следующие виды:
- Инфекционный (септический). Возникает из-за попадания в ткань диска бактериальной флоры.
- Асептический. Является следствием дистрофии ткани хряща. Возникает без проникновения инфекции.
- Послеоперационный. Иногда во время операции в ткань попадают бактерии, да и случается травмирование диска.
Причины возникновения патологии
Позвоночник могут поражать и инфекционные заболевания.
 Существует две основные причины:
Существует две основные причины:
- Инфицирование гематогенное (бактерии проникают через кровь).
- Посттравматическое инфицирование.
Возбудителями спондилодисцита являются:
- Туберкулёзная микобактерия.
- Протей.
- Кишечная паочка.
- Бледная трепонема.
- Золотистый стафилококк.
Почти 34% возникновения данного заболевания относят к последствиям операций по удалению грыжи. При проведении её иссечения происходит контакт с окружающими тканями и питающими их кровью.
Поражение вызывают ряд микроорганизмов, для которых благодатной почвой считаются:
- Протрузии.
- Межпозвоночные грыжи.
- Травмы позвоночника.
- Стрессовые ситуации.
- Остеомиелит.
- Артроз.
- Послеоперационные осложнения.
Нередко к инфицированию позвоночника приводят:
- Холецистит.
- Пиелонефрит.
- Простатит.
- Флегмоны и фурункулы.
Наиболее часто спондилодисцит возникает в период формирования позвоночника, до 20 лет. Затем он начинает поражать взрослых людей после 45 лет. Кстати, заболевание выявляется чаще у мужчин, около 70%.
Возможные последствия
Как и все инфекционные заболевания, спондилодисцит негативно влияет на позвоночник. Воспаление в хрящевой прокладке снижает амортизационную функцию межпозвоночного диска. Из-за этого возникает чрезмерное трение близлежащих позвонков, что вызывает болевой синдром.
Сдавливание нервных окончаний приводит к нестерпимым болям при физических нагрузках и ходьбе. При запущенной стадии болезни даже в спокойном состоянии возникает сильный дискомфорт. Нарушение иннервации приводит к онемению конечностей, судорогам и слабости мышц.
Инфекционное поражение позвоночного столба всегда опасно заражением крови (сепсисом). Когда болезнетворные бактерии долго находятся в тканях и костях, то воспалительный процесс принимает хроническую форму. В этом случае, часто скапливаются гнойные массы, и развивается абсцесс. Кровь разносит инфекционные агенты по организму, и заражение нередко заканчивается смертельным исходом. Только грамотная и своевременная терапия предотвратит подобную ситуацию.

Видео: «Что такое сепсис и как его лечить?»
Симптомы и методы диагностики
Признаки спондилодисцита возникают с началом дегенеративного процесса в дисках. Иногда заболевание возникает после операции на позвоночнике.
Появляются типичные симптомы:
- Повышается температура до 39 градусов, что указывает на образование гнойного очага.
- Общая слабость и недомогание.
- Резко снижается вес тела.
- Тошнота, вплоть до рвоты.
- В области воспалительного процесса появляется боль различной интенсивности.
- Повышенная потливость и нарушение сна.
- Боль распространяется на поясницу, промежность, бёдра.
Гнойный очаг в позвоночнике (остеомиелит) часто вызывает сепсис, который затрагивает внутренние органы.
Для правильного выбора схемы лечения, необходима тщательная диагностика. Визуального осмотра и сбора анамнеза, естественно, недостаточно.
Применяются более точные методы исследования:
Лабораторные анализы. Они позволяют определить вид возбудителя заболевания. О наличии инфекции свидетельствуют следующие показатели:
- количество лейкоцитов резко повысилось;
- увеличилось содержание С-реактивного белка, что указывает на активизацию воспаления.
Рентген. Данное исследование не даёт однозначных результатов, так как нарушение целостности дисков явственно не удаётся различить.
КТ. Изображение выглядит более наглядным. Трёхмерная форма позволяет наиболее точно определить площадь абсцесса.
МРТ. Исследование самое популярное и абсолютно безопасное. Костные структуры на снимке выглядят чёрными, но ткани, которые наполнены водой, передают дополнительные оттенки. Это позволяет увидеть мельчайшие объекты и точно отслеживать процесс развития абсцесса.
Биопсия. Забор экссудата, это очень эффективный способ получения достоверного результата. Микробиологическое исследование обнаруживает бактерии и уточняет их концентрацию.
Если обнаруживается наличие микобактерий туберкулёза, потребуется обследование пациента в тубдиспансере.
Узнать больше о других инфекционных заболеваниях позвоночника можно в следующих статьях:
- Узнать, когда развивается спинальный эпидуральный абсцесс можно на странице https://spinatitana.com/pozvonochnik/infektsii/spinalnyj-epiduralnyj-abstsess.html
- Чтобы узнать, что за болезнь миелит, перейдите сюда
- Заразен ли туберкулез позвоночника и какие симптомы у заболевания?
Лечение спондилодисцита
При появлении симптомов спондилодисцита, как можно быстрее следует начинать лечение. Заболевание сложное, поэтому терапия занимает не один месяц. В комплекс лечения входит приём лекарственных средств, процедуры физиотерапии, а иногда и оперативное вмешательство.
Сначала требуется иммобилизация позвоночника: постельный режим, чтобы зафиксированные позвонки восстанавливались. В дальнейшем, больному придётся носить несколько месяцев специальный корсет.
Препараты
 В первую очередь необходимо устранить болевой синдром.
В первую очередь необходимо устранить болевой синдром.
Для этого пациенту назначают курс анальгетиков (Оксадол и Тромадол) и противовоспалительных средств (Ибупрофен и Диклофенак).
Если наблюдаются мышечные спазмы, то применяются миорелаксанты (Мидокалм и Троксанол).
Чтобы избавиться от вирусной инвазии используют антибактериальные препараты нужного спектра.
Дозировка антибиотиков постепенно уменьшается и устанавливается специалистом.
Для восстановления иммунитета рекомендуют иммуномодуляторы и хондропротекторы, а также комплексы витаминов.
Важно! Самолечение спондилодисцита народными средствами категорически запрещено!
Хирургическое
Если в дисках и позвонках наблюдаются значительные повреждения и диагностировано септическое поражение хрящевых тканей, то прибегают к оперативному вмешательству. Но только, если консервативная терапия оказалась неэффективной.
Нейрохирург дренирует абсцесс, проводит декомпрессию нервных окончаний, очищает позвонки и мышцы от тканей, которые инфицированы. Этим стабилизируются, вовлечённые в негативный процесс области позвоночника. Затем проводится лечение медикаментами, обычно применяют инъекции. Дополнительно назначают лекарственные препараты от интоксикации.
Физиотерапевтические методы
Такие процедуры разрешено использовать, когда острая стадия патологии устранена. Все мероприятия физиотерапии абсолютно безболезненны и опасности для здоровья не представляют. Процедуры улучшают кровообращение и снимают воспаление.
Наиболее распространённые методы:
- Электрофорез с использованием гидрокортизона. Это самая популярная физиопроцедура в неврологии. Гидрокортизон является веществом, которое снимает отёчность, устраняет воспаление и болезненные ощущения. Благодаря электрическому импульсу, препарат быстро всасывается в глубокий слой ткани.
- Магнитотерапия. Магнитное поле стимулирует поражённую область позвоночника. После процедуры купируется боль и снижается воспаление.
Гимнастика и массаж
Человеку с таким заболеванием необходимо ограничить физическую активность, так как возможны осложнения. Только с началом выздоровления и разрешения врача можно выполнять физические упражнения лечебной гимнастики. ЛФК поможет укрепить и сделать более гибким позвоночник.
Лучше всего подойдут занятия аквааэробикой, плаванием и спортивной ходьбой. Упражнения ЛФК можно выполнять в любом положении, но при появлении малейшего дискомфорта только лёжа. Но это происходит редко, так как лечебный комплекс составляется врачом строго индивидуально.
Кроме гимнастики полезен и массаж, но проводить его должен только опытный специалист и с разрешения врача. Сразу после операции эту процедуру проводить нельзя.
Массаж стимулирует кровоток и метаболизм на участке поражения, что значительно ускоряет выздоровление. Для исключения дискомфорта, во время сеанса можно использовать мазь, которая снимает воспаление и обезболивает.
Профилактика
Чтобы предотвратить возникновение этого тяжёлого заболевания, рекомендуется заранее заняться профилактикой.
 Что нужно делать:
Что нужно делать:
- Добиваться гибкости позвоночника ежедневными тренировками.
- Следует обогащать свой организм необходимыми минералами и витаминами.
- Укреплять иммунитет.
- Не допускать переохлаждения.
- Очень полезен контрастный душ.
- Не игнорировать лечение инфекционных заболеваний.
Не следует избегать профилактических осмотров, на которых можно обнаружить болезнь на ранней стадии и быстро её устранить.
Прогноз
Если к своевременному лечению приступают квалифицированнее врачи, то прогноз весьма благоприятный. Антибактериальная терапия хорошо справляется с инфекционным спондилодисцитом. Почти все пациенты выздоравливают после терапии и реабилитации. Сложно прогнозировать выздоровление, если обнаружен туберкулёзный спондилодисцит. Это объясняется сложностью терапии данного заболевания.
Заключение
Спондилодисцит считается тяжёлым заболеванием позвоночника, которое нередко приводит к серьёзным осложнениям. Снижается качество жизни, так как нарушается двигательная активность. Только своевременное обращение за медицинской помощью предотвратит неприятные последствия и сохранит здоровье ещё на долгие годы.
Причиной заболевания могут быть заражение патогенными организмами на фоне других заболеваний спины и органов.
Лечат спондилодисцит с помощью ряда медикаментов, основу из которых составляют антибиотики. Оперативное вмешательство требуется в случае сепсиса.
Комментарии для сайта Cackle
Источник
Спондилодисцит (синоним: дисцит позвоночника) – острое или хроническое воспалительное заболевание межпозвоночных дисков, которое требует незамедлительного лечения. В статье мы разберем лечение спондилодисцита пояснично-крестцового отдела позвоночника.
 Спондилодисцит
Спондилодисцит
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) спондилопатии обозначаются кодами М45 – М40.
Причины
Спондилодисцит – редкое воспаление дискового пространства и смежных тел позвонков, которое возникает из-за бактериальной инфекции. Заболевание относится к остеомиелиту (воспаление кости или костного мозга). Часто спондилодисцит характеризуется первоначально неспецифическими симптомами, поэтому заболевание диагностируется во многих случаях через 2-6 месяцев. В зависимости от основной причины происходит дифференциация между эндогенным и экзогенным спондилодисцитом. В медицине также выделяют асептическую форму спондилодисцита.
При эндогенном варианте инфекция распространяется с кровью с целью колонизировать один или несколько тел позвонков. В результате часто поражаются брюшные сегменты спинного мозга. Экзогенный вариант вызывается хирургическими процедурами или неправильной пункцией.
Спондилодисцит в большинстве случаев вызван бактериями, а в редких – грибами или паразитами. Наиболее распространенные бактериальные патогены (от 30 до 80 процентов всех случаев) – золотистый стафилококк и кишечная палочка. Спондилодисцит возникает при воспалительных ревматических заболеваниях – ревматоидном артрите, анкилозирующем спондилите. Эндогенный спондилодисцит во многих случаях является результатом туберкулеза.
 Туберкулез
Туберкулез
До сих пор наиболее распространенной причиной межпозвоночного диска инфекции является золотистый стафилококк. Иногда причиной является кишечная палочка, синегнойная палочка, пневмококки, Clostridium Perfringens, Proteus Mirabilis, Haemophilus aphrophilus, микобактерии туберкулеза и Veillonella parvula.
Симптомы
Симптомы первоначально неспецифичны. Сила боли и ее распространенность зависят от степени дегенеративных изменений позвоночника. Боль возникает особенно ночью или при стрессе и иногда сопровождается ночным гипергидрозом, лихорадкой или потерей массы тела. Очень характерна сильная боль в области давления пораженных позвонков.
Диагностика
Лабораторные данные могут указывать на воспалительный процесс, но могут также оставаться неизменными. В рентгенограмме ткань диска оказывается уплотненной на более поздней стадии. На начальной стадии поражения не выявляется. Проведение магнитно-резонансной томографии (МРТ) или даже компьютерной томографии может помочь в правильной дифференциальной диагностике. Патогены можно обнаружить с помощью анализа крови.
 МРТ
МРТ
Как лечить
В зависимости от тяжести состояния проводится интенсивное лечение антибиотиками, дополненное хирургическими мерами (операцией). Хирургия особенно необходима, если антибиотик не улучшает состояние больного или появляются неврологические дефициты. Ткань диска удаляется хирургическим путем, прилегающие тела позвонков блокируются вместе, чтобы предотвратить любое движение в пораженном сегменте позвоночного ствола (пояснице или других местах).
Пациенты всегда должны поддерживать строгий постельный режим в течение 6-8 недель, даже при консервативном лечении. Пациенту требуется носить специальный ортез. Необходимое лечение и мониторинг курса обычно занимают много времени – более года.
В случае спондилодисцита терапевтические меры в основном включают постельный режим, а также антибиотическую, антимикотическую или противопаразитарную терапию. Основой лечения бактериального спондилодисцита является обнаружение присутствующего конкретного возбудителя. Патоген можно выявить с использованием культуры крови или интраоперационной биопсии, а также резистограммы или антибиограммы.
В случае острого спондилодисцита антибиотикотерапия (медикаментозная терапия антибиотическими средствами) может быть начата до того, как будут получены результаты анализов. Требуется учитывать наиболее вероятные патогены (Staphylococcus aureus, Escherichia coli). Применение антибиотиков происходит в первые две-четыре недели внутривенно или парентерально (через кишечник). Если нормализуются воспалительные показатели и улучшается общее состояние пострадавшего, обычно можно перейти на пероральное лечение. Для групп риска рекомендуется длительная антибактериальная терапия. Если заболевание вызвано грибковой или паразитарной инфекцией, аналогично применяется противогрибковая или противопаразитарная терапия.
Существующие симптомы боли следует лечить соответственно анальгетиками. Может возникнуть сепсис, неврологические нарушения и другие нарушения. Терапевтический успех консервативных мер, хирургической процедуры и других методов лечения зависит от стадии заболевания.
Профилактика заболевания
Спондилодисцит можно предотвратить путем адекватного лечения инфекционных заболеваний. Сахарный диабет, почечная недостаточность, ожирение, опухоли, туберкулез, системные заболевания, злоупотребление наркотиками, сердечно-сосудистые заболевания и ВИЧ являются предрасполагающими факторами риска. Требуется лечиться от этих состояний во всех случаях.
Вирус иммунодефицита человека
Совет! Перед использованием любых народных или других лечебных средств, рекомендуется проконсультироваться с врачом. Важно следовать всем рекомендациям врача. Необдуманное применение лекарственных средств может привести к фатальным последствиям.
Источник
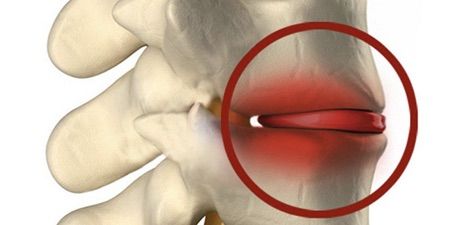
Спондилодисцит характеризуется воспалительным поражением хрящевой ткани межпозвоночных дисков. Болезнь часто связана с бактериальной, вирусной инфекцией или возникать на фоне аутоиммунных и травматических процессов. Своевременное обследование и комплексное лечение позволяют устранить причину патологии, выявить симптоматику, предупредить рецидивы болезни. В клинике доктора Длина мы используем современные методы лечения, которые одобрены ведущими экспертами мировой практики.
1
Позитивная динамика в 97% случаев
Результаты лечебного курса подтверждаются контрольными снимками МРТ.
2
Отсутствие побочных эффектов
Методы, применяемые в нашей клинике, безопасны и не оказывают побочных действий.
3
Долговременный эффект
Лечение минимизирует риск образования новых грыж в других сегментах, а также рецидив грыжи.
Механизм развития болезни
Хронический спондилодисцит развивается у людей при определенных причинах. К ним относят травмы области позвоночного столба, длительно текущие вирусные и бактериальные инфекции, остеохондроз, нестабильность положения позвонков, аутоиммунные и ревматоидные патологии. Врачи выделяют факторы риска, при наличии которых вероятность развития болезни увеличивается в несколько раз:
- Гиподинамия, малоподвижный образ жизни. Эти состояния характеризуются дистрофией и атрофией мышц, хрящевой ткани в межпозвонковых дисках.
- Хронические инфекционные заболевания.
- Искривления позвоночника, нарушения осанки, приводящие к неправильному распределению нагрузки на отдельные сегменты позвоночника.
- Ортопедические патологии стоп, дисбаланс крупных суставов.
- Тяжелые спортивные нагрузки, чрезмерный физический труд.
Выявление конкретной причины и факторов риска необходимо для подбора правильного лечения. Рекомендуется обращаться в клинику при первых признаках нарушений. В том случае, если симптомы сохраняются у больного длительный срок, терапия имеет более низкую эффективность. При этом у пациента возможны частые рецидивы болевого синдрома.
Какие симптомы характерны для заболевания
Хронический спондилодисцит — завершающая стадия болезни, которая имеет характерную симптоматику. Основным признаком становятся острые болевые ощущения в области спины, которые усиливаются при любых движениях и физической нагрузке. Кожа над очагом поражения гиперемирована из-за усиленного кровотока в капиллярах. Это приводит к небольшой отечности мягких тканей, которые отдают болезненностью при пальпации. В связи с выраженным воспалением, у пациента повышается температура тела, появляются признаки интоксикационного синдрома: головные боли, общая слабость, тошнота.
Симптоматика хронического спондилодисцита зависит от того, какой отдел позвоночника поражен. При воспалении в шейном отделе у больного преобладают болевые ощущения в области шеи и затылка, наблюдается снижение подвижности головы. Из-за нарушенного мозгового кровообращения у пациента выражена общая усталость, сонливость, проявляются нарушения памяти. При прогрессировании воспаления развиваются неврологические симптомы в виде расстройства чувствительности, снижения мышечной силы.
Поражение грудного отдела часто становится следствием заболеваний легких. Основная жалоба — болевые ощущения в области лопаток, которые усиливаются при глубоком дыхании, кашле, физической нагрузке. Спондилодисцит поясничного отдела позвоночного столба выявляется у больных остеохондрозом. Дегенеративные процессы в межпозвонковых дисках приводит к воспалительным изменениям и сдавлению тел позвонков. Состояние характеризуется болевыми ощущениями.

Успех лечения на 90% зависит от опыта
и квалификации врача.
Диагностика болезни
Обследование при хроническом синовите комплексное. Оно начинается с осмотра врача. Профессионалы клиники назначают следующие исследования:
- лабораторное исследование крови (ОАК, биохимические показатели и другие);
- бактериологические методики выявления возбудителя болезни, определения его чувствительности к антибиотикам;
- микроскопическое исследование патологического отделяемого;
- ультразвуковая диагностика пораженной области;
- рентгенологические методы обследования.
Огромная роль в постановке диагноза отведена оценке места локализации очага поражения, профессиональному анализу симптомов болезни и основных жалоб пациента. Врачи изучают историю болезни больного, выясняют признаки развития патологии, исследуют важную медицинскую документацию, результаты прошлых скринингов.
При необходимости к диагностике подключаются профильные специалисты. По результатам обследования можно получить все необходимые сведения, определиться с дальнейшей тактикой лечения, разработать схему профилактики обострений хронического синовита.
Лечение заболевания
В нашей клинике лечение хронического реактивного синовита проводят квалифицированные врачи с использованием комплексных процедур. Тактика подбирается в соответствии с состоянием больного, результатами диагностики. При обострении хроническую форму болезни лечат с обязательной иммобилизацией конечности, ее нахождением в преимущественно приподнятом положении.
При выявлении инфекционных возбудителей используют методики струйного промывания загноившегося сустава растворами антибиотиков. При обширном патологическом процессе проводят пункцию, отсасывая выпот с дальнейшим дренированием. В нашей клинике есть современная аппаратура, позволяющая проводить борьбу с синовитами максимально эффективно, малотравматично и комфортно. Опыт врачей помогает оказывать высокопрофессиональные услуги в области ортопедии.
После определения причины заболевания лечение назначают на 2-3 месяца. Больную конечность иммобилизуют. Из консервативных методов применяются обезболивающие, противовоспалительные, антибактериальные препараты, физиопроцедуры (ударно-волновая терапия, ХИЛ терапия, остеопатия, мануальные техники, массаж). В начальной стадии эффективны внутрисуставные инъекции, местные лечебные составы, электрофорез с гидрокортизоном или новокаином, УВЧ.
При гнойной форме патологии проводят вскрытие и дренаж сухожилия. Иногда требуется местно вводить современные антибактериальные средства, которые быстро снимают воспаление, уменьшают боли, заглушают развитие инфекционного процесса. При неэффективности консервативной терапии показано использование хирургических техник.
Суженные каналы рассекают, вскрывают полости, заполненные гноем, дренируют их, вводят туда антибиотики. Характер операции определяется индивидуально, исходя из клинической картины. Главное своевременно обнаружить синовит, чтобы провести его лечение. В таком случае удастся избежать массивного хирургического вмешательства.
Для того чтобы после операции не возникало контрактур и ограничений в подвижности суставов, специалисты проводят комплекс реабилитационных мероприятий по разработке сухожилий, восстановлению питания и кровообращения в тканях. С пациентами работают квалифицированные физиотерапевты, реабилитологи, ортопеды, которые действуют сообща, помогая больным вернуться к активному образу жизни, избежав развития осложнений в дальнейшем.
Врачебный состав клиники использует физиопроцедуры: электрофорез с лекарственными средствами (новокаином, йодидом калия), лечебные суставные пункции, фонофорез, магнитотерапию, ударно-волновую терапию, массажные техники, занятия ЛФК. Лечение включает коррекцию основных патологий, спровоцировавших развитие хронического воспалительного процесса.
Ди-Тазин терапия заключается в фиксации аппликации на месте возникновения боли. При свечении лазером лекарственный состав, которым пропитана аппликация, проникает глубоко в пораженные ткани, усиливая восстановление, нормализуя кровообращение, лимфодренаж и ускоряя регенеративные процессы.
При появлении необратимых изменений в структурах сустава проводят хирургическое удаление синовиальной оболочки. Эта операция максимально щадящая, малотравматичная и безопасная. Доктора организуют всем своим пациентам качественные реабилитационные мероприятия, которые сокращают период восстановления, минимизируют риски развития непредвиденных ситуаций, устранят любые дискомфортные ощущения.
Записаться на прием и консультацию в клинику вы можете прямо сейчас, набрав нас по телефону или оставив заявку на сайте с указанием своих контактных данных.

Нас рекомендуют 94% пациентов.
Спасибо за доверие и ваш выбор.
Источник

