Как отличить гемангиому от рака позвоночника

Гемангиома — опухоль доброкачественного характера, состоящая из расширенных сосудистых лакун, периваскулярного жира. По мнению Тагера И. Л., гемангиомы можно считать не опухолями, а вариантом развития сосудов в позвонке, либо проявлением инволютивных изменений в сосудах и губчатом веществе кости.
Гемангиома может обнаруживаться практически в любых органах, в т. ч. и в губчатых костях. Она не озлокачествляется, не дает метастазов, выявляется приблизительно у каждого 8-10 пациента как случайная находка при КТ, МРТ или рентгенографии позвоночника. Чаще всего выявляются гемангиомы тел позвонков грудного отдела позвоночника, затем поясничного, наиболее редко – шейного. Частота гемангиом зависит от возраста: по данным Тагера И. Л. у молодых пациентов сосудистые опухоли выявляются примерно в 4 раза реже, чем у пожилых.
ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА И КЛАССИФИКАЦИЯ ГЕМАНГИОМ ПОЗВОНОЧНИКА
По классификации Абрикосова А. И. гемангиомы принято разделять на: кавернозные – наиболее доброкачественные, не склонные к деструктивному росту, состоящие из множества патологически измененных, расширенных сосудов и периваскулярного жира; капиллярные, состоящие из мелких, практически не расширенных сосудов; а также – наиболее редкие – гемангиоэндотелиомы – самые прогностически неблагоприятные, способные приводить к разрушению позвонка как при злокачественных опухолях.
По классификации Виноградова Т. П. следующие сосудистые опухоли относятся к доброкачественным: гемангиома, гемангиоперицитома, гломангиома; и к злокачественным: ангиосаркома, гемангиоэндотелиома, злокачественная гемангиоперицитома.
По классификации Слынько Е. И. и Зозуля Ю. А. – наиболее современной (2000 г.) выделяют следующие доброкачественные разновидности ангиом: ангиолипома, ангиофиброма, костная киста аневризматическая, и злокачественные: гемангиосаркома, гемангиоэндотелиома, гемангиоперицитома, ангиоэндотелиоматоз неопластический.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГЕМАНГИОМЫ ПОЗВОНОЧНИКА
Чаще всего кавернозные гемангиомы позвоночника симптомов не дают. Капиллярные гемангиомы и гемангиоэндотелиомы могут провоцировать болевой синдром, нарушение чувствительности и движений в нижних конечностях по типу односторонней или двухсторонней плегии, пареза, но только в следующих случаях:
1) При прорастании опухоли в корешковый канал или при сдавлении ею корешка возникает моноплегия или монопарез – полное отсутствие или снижение возможности самостоятельных движений в конечности с одной стороны, боль определенной локализации. Например, при прорастании опухоли в корешковый канал в пояснично-крестцовом сегменте позвоночника слева боли будут отдавать в левую ягодицу, распространятся по задней поверхности бедра и голени.
2) При прорастании в позвоночный канал, при кровоизлияниях в экстрадуральное пространство и сдавлении дурального мешка гематомой может возникнуть нижний парапарез или параплегия – невозможность самостоятельных движений в обеих нижних конечностях, снижение чувствительности ниже места поражения, а также выраженный болевой синдром в пояснице.
3) При патологическом компрессионном переломе позвонка на фоне гемангиомы может возникнуть клиника повреждения спинного мозга, его сдавления, повреждения и (или) сдавления корешков, болевой синдром – в зависимости от степени компрессии спинного мозга, выраженности и направления смещения отломков.
КАК ВЫГЛЯДИТ ГЕМАНГИОМА ПОЗВОНОЧНИКА ПРИ РЕНТГЕНОГРАФИИ, КТ, МРТ
При КТ определяется участок в теле позвонка, в его дуге, ножках или суставных отростках, чаще всего имеющий форму шара или эллипсоида, или неправильную форму. Размеры гемангиомы различные – на томограммах можно можно опухоль начиная от 0,5 см. Редко встречаются гигантские сосудистые образования, занимающие практически весь объем позвонка. Рентгеновская плотность данного участка снижена по сравнению с плотностью губчатого вещества и, тем более, замыкательных пластинок.
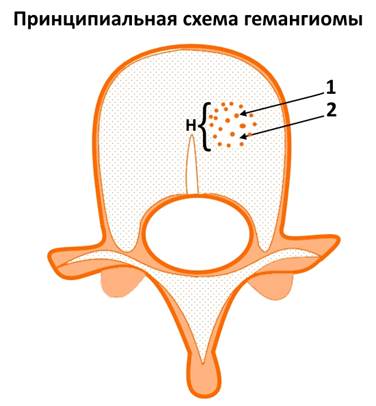
На изображении представлен поперечный срез через позвонок. В теле позвонка – типичная гемангиома (H). Цифрой 1 отмечены утолщенные и разреженные трабекулы губчатого вещества, цифрой 2 – периваскулярные пространства, сосудистые лакуны. При компьютерной томографии они имеют низкую плотность, приближающуюся к плотности жира (гемангиолипома).
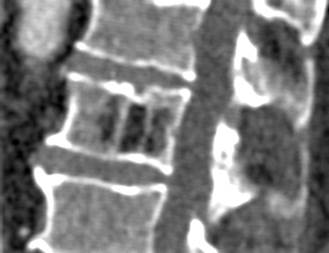
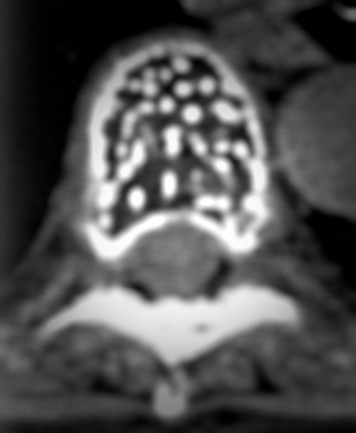
Типичная гемангиома в грудном позвонке. На аксиальном срезе – справа – отчетливо виден характерный «точечный» «рисунок», обусловленный утолщением трабекул и большим количеством периваскулярного жира.
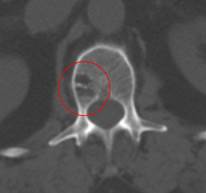
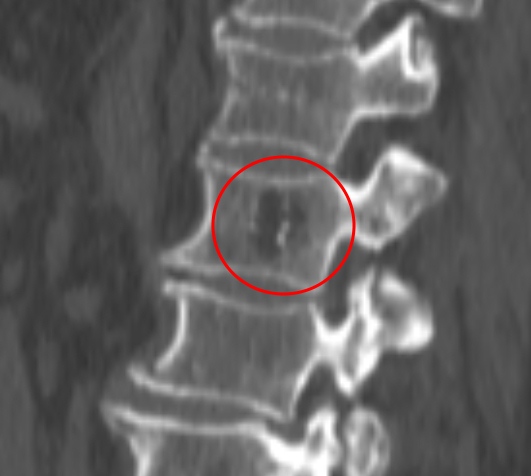
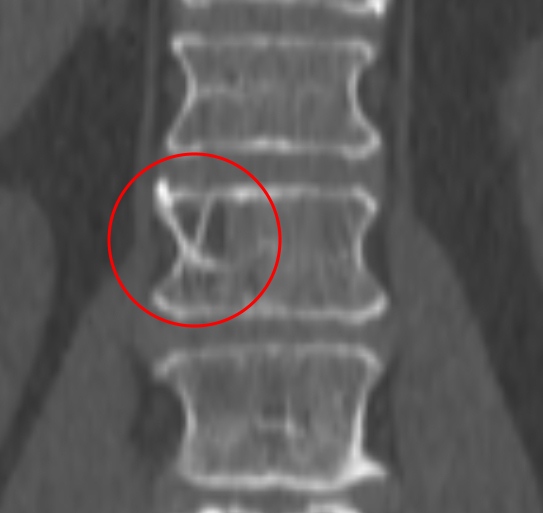
Небольшая сосудистая опухоль в боковых отделах тела первого поясничного позвонка. При компьютерной томографии выявлен гиподенсный участок плотностью -25…-30 единиц Хаунсфилда, с типичными утолщенными и «разреженными» трабекулами губчатого вещества.
В зависимости от количества периваскулярного жира плотность гемангиомы может колебаться от +200 единиц Хаунсфилда до -40 и меньше, но практически никогда не достигает плотности жировой ткани (-100 единиц Хаунсфилда). В структуре опухоли видны множественные разреженные и утолщенные до 1-3 мм трабекулы, дающие характерный «мелкоточечный» рисунок на аксиальных срезах и «полосатый» рисунок на аксиальных и корональных изображениях. После введения контрастного вещества строма опухоли может усиливаться, зачастую весьма значительно. Наибольшую плотность сосудистые опухоли имеют в артериальную фазу контрастирования. Контраст из сосудистых лакун вымывается быстро, поэтому уже в венозную фазу плотность образования существенно снижается.
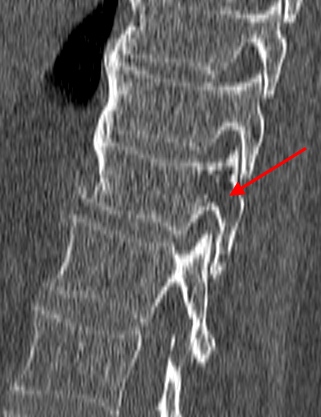
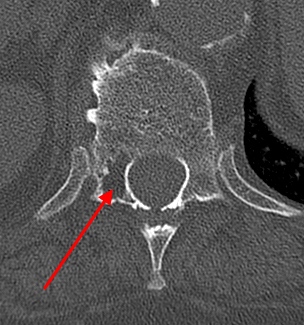
Гемангиолипома, не совсем типичная локализация в дужке грудного позвонка. Плотность отмеченного стрелкой участка приближается к плотности жира (порядка – 90 единиц Хаунсфилда).
Как выглядит гемангиома позвонка на МРТ? При МРТ сигнальные характеристики гемангиомы позвонка могут варьировать в зависимости от количества жира в структуре опухоли. Если периваскулярного жира много, сигнал от опухоли «гасится» в режиме STIR (специальный режим для подавления сигнала от жировой ткани) – гемангиома становится гипоинтенсивной. В этом случае принято говорить о гемангиолипоме или ангиолипоме.
Рентгенологическое описание гемангиомы позвоночника может быть следующим: «в позвонке выявляется участок низкой интенсивности, с ровными краями, четкими контурами, неоднородной структуры за счет наличия утолщенных трабекул губчатого вещества». Здесь также прослеживается зависимость между количеством жира и рентгеновской плотностью – чем больше жира, тем выше контраст с окружающим губчатым веществом.
Различные типы гемангиом выглядят на рентгенограммах по-разному. Выше приведено описание наиболее часто встречающейся кавернозной гемангиомы, при капиллярном типе сосудистой опухоли структура позвонка становится мелкоячеистой, позвонок может выглядеть «вздутым», что симулирует картину первичной злокачественной опухоли или метастаза. Гемнагиоэндотелиома может разрушать позвонок, прорастая в замыкательные пластинки, в дужку, в позвоночный и корешковые каналы.
На фоне гемангиомы позвонка, особенно если заниматься спортом, давать осевую нагрузку, можно спровоцировать патологический перелом. В данном случае диагностика образования может стать затруднительной, т. к. характерную структуру опухоли проследить, скорее всего, не удастся. При наличии перелома необходимо исключить злокачественную опухоль, в том числе, вторичную (метастаз). В некоторых случаях может также потребоваться сцинтиграфия.
ПРИЗНАКИ ПРОГРЕССИРОВАНИЯ ГЕМАНГИОМЫ
Какие признаки могут говорить о росте гемангиомы, либо об атипичном или злокачественном варианте ангиомы?
1) Распространение опухоли на задние отделы позвонка – дужку, поперечные и суставные отростки, остистый отросток.
2) Распространение опухоли на поперечно-реберный сустав и на проксимальные (начальные) отделы ребра с типичным ангиоматозным изменением его структуры.
3) Появление локального или диффузного вздутия тела позвонка, нарушение его обычной формы.
4) Возникновение грыж Шморля, особенно большого размера, с «проламыванием» замыкательных пластинок.
5) Возникновение компрессионного перелома.
ОТЛИЧИЯ ГЕМАНГИОМЫ ОТ МЕТАСТАЗОВ
Очень важно отличить гемангиому от вероятной злокачественной опухоли, в т. ч. вторичной. Гемангиома позвоночника может быть атипичной, первично множественной – в этом случае их бывает тяжело отличить от вторичных очагов. В таких случаях помогает Второе мнение. Существуют основные признаки, ориентируясь на которые, можно отличить метастазы от гемангиом:
1) Локализация. Кавернозные гемангиомы обычно располагаются в губчатом веществе тел позвонков, метастазы могут поражать также дужку, суставные и поперечные отростки, остистый отросток.
2) Форма и размеры. Неспецифичный признак, размеры и форма гемангиом могут варьировать. Однако есть тенденция к тому, что метастазы чаще имеют неправильную форму.
3) Структура и плотность. Кавернозные гемангиомы никогда не бывают гиперденсными (склеротическими), структура костной ткани при кавернозной гемангиоме изменяется, но трабекулы губчатого вещества проследить можно. Склеротические и литические метастазы вызывают нарушение структуры позвонка, типичный ход трабекул нарушается.
4) Воздействие на позвонок. Внутрикостные метастазы вызывают «вздутие» позвонка, доброкачественная гемангиома не оказывает объемного воздействия. Кавернозная гемангиома также никогда не вызывает лизис кости, не разрушает замыкательные пластинки.
5) Наличие первичного очага. При выявлении первичной опухоли, а также множественных поражений позвоночника можно сделать вывод о том, что они не являются множественными гемангиомами. Так, часто в кости метастазирует рак почки, молочной железы, предстательной железы.
ЧТО ДЕЛАТЬ ПРИ ВЫЯВЛЕНИИ ГЕМАНГИОМЫ В ПОЗВОНКЕ?
Как лечить гемангиому позвоночника? Если гемангиома имеет небольшой размер и риск патологического перелома невелик, делать ничего не надо. Если есть сомнения в том, типичная ли гемангиома, доктор может порекомендовать контрольное исследование через 3-6 месяцев.
Стоит ли оперировать гемангиому позвоночника? Операция показана в следующих случаях:
- Опухоль имеет большой размер и есть риск перелома позвонка на этом фоне
- Доказан рост гемангиомы по результатам повторных исследований КТ или МРТ
- Образование по результатам томографии носит атипичные или злокачественные черты
Оперативное лечение включает в себя вертебропластику или склерозирование опухоли. Окончательное решение о необходимости и методах операции принимается только врачом-нейрохирургом или ортопедом-травматологом!
Кроме того, в спорных случаях и сомнениях в диагнозе имеет смысл получить Второе мнение и обратиться к опытному рентгенологу, который повторно проанализирует ваши снимки КТ и МРТ. В результате такого анализа снижается риск ошибки. Заказать такую консультацию можно не выходя из дома. Достаточно загрузить снимки МРТ с диска в систему Национальной телерадиологической сети (НТРС), и врачи из ведущих профильных центров проведут тщательную расшифровку присланных изображений.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Копчик из-за своего расположения крайне уязвим, а травмы и иные нарушения его функционирования сильно влияют на самочувствие человека. Магнитно–резонансная томография (МРТ) копчика позволяет выявить такие патологии, как опухоли, уплотнения и подобные новообразования в этой области позвоночника, определить состояние ягодичных мышц и причины нарушения подвижности ног.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Показания к назначению
МРТ проводится только по медицинским показаниям ввиду технической сложности процедуры. Ими могут послужить базовые симптомы, такие как:
- Болевые ощущения в нижней части позвоночника, в том числе распространяющиеся на верх спины.
- Снижение чувствительности ног, включая онемение.
- Боли, усиливающиеся при прощупывании.
- Хронические боли в малом тазу.
 Кроме обобщенной симптоматики, есть и точные показания к обследованию:
Кроме обобщенной симптоматики, есть и точные показания к обследованию:
- Остеохондроз.
- Подозрения на копчиковые новообразования (включая метастазы из других органов), кисты, грыжи, гемангиомы, протрузии.
- Туберкулезная деструкция позвоночника.
- Стенозы каналов позвонков.
- Корешковый синдром.
- Патологии сосудов.
- Нарушения развития позвоночника.
МРТ показывает такие патологии копчика и позвоночника:
- Спондилолистез, при котором позвонок находится ниже, чем должен.
- Копчиковую кисту, являющуюся аномалией развития мягких тканей крестцово-копчикового отдела позвоночника.
- Люмбализацию, заключающуюся во врожденном отделении первого крестцового позвонка от крестца.
- Сакрализацию — врожденное уменьшение поясничных позвонков.

При этом считается, что результаты без отклонений, когда:
- Позвонки, включая копчиковую кость, не смещены и не повреждены.
- Ход самой копчиковой кости не нарушен.
- Костная и хрящевая ткань не воспалена и не содержит наростов.
- Мягкие ткани не изменены и не повреждены.
- Работа сосудов позвоночника не нарушена.
Как подготовиться к обследованию
Подготовка к обследованию не требует строгого соблюдения каких-либо предписаний, но во время мануального осмотра специалист может порекомендовать воздерживаться от больших нагрузок на позвоночник и от приема пищи в течение 3–4 часов непосредственно перед МРТ.

После осмотра врач даст направление на обследование, чаще всего можно также записаться самостоятельно. Перед обследованием пациент должен снять металлические и работающие от электричества приборы, такие как металлические пуговицы и пряжки, инсулиновые помпы, штифты, кардиостимуляторы, телефоны и электронные носители информации, поскольку присутствие материалов, содержащихся в них, может исказить результаты МРТ.
Как проходит диагностика
При исследовании крестцово–копчикового отдела посредством МРТ в зависимости от ситуации может рекомендоваться надевание берушей либо наушников во избежание повреждения слуха от шума работающего томографа. Кроме того, выдается пульт связи с обследующим врачом. Как делают МРТ:
- Пациент ложится в томограф, расположение тела при этом зависит от типа устройства — открытого или закрытого.
- Во время томографии нельзя двигаться, но ограничений на разговоры нет.
- Может потребоваться применение специальных креплений для получения снимков без искажений, особенно это касается детей (в этом случае требуется присутствие родителей рядом).
- Сканирование внутренних органов проходит в течение 15–30 минут, полученные данные выводятся на монитор.
- После окончания МРТ результаты выдаются пациенту, после чего он направляется к лечащему врачу для их расшифровки и назначения лечения.

Процедура магнитно–резонансной томографии занимает около 30 минут в зависимости от мощности аппарата. Итоговые снимки содержат изображения не только непосредственно копчика, но и примыкающего к нему крестца из-за плотного расположения и взаимосвязанных функций.
Возможно исследование крестцово–копчиковой области, помимо МРТ, с помощью КТ (компьютерной томографии), которая чаще применяется при травматических изменениях копчиковой зоны или при повреждениях костей. МРТ же назначается при проблемах в мягких тканях, например при воспалениях.
При подозрениях на наличие опухолей, новообразований и метастазов могут быть назначены оба обследования, но МРТ дает более точные результаты. Она поможет быстрее, чем КТ, поставить диагноз и назначить лечение. Во время томографии пациенту вводится контрастное вещество, которое из-за особого строения онкологических образований, имеющих лучшее кровоснабжение по сравнению со здоровой тканью, скапливается в них.

Для выявления раковых заболеваний в контрастное вещество вводится большое количество солей гадолиния, являющегося парамагнитным материалом и накапливающегося в раковых клетках, вследствие чего те выделяются на снимках как участки белого цвета. В исключительных случаях, определяемых врачом, МРТ с контрастным веществом может быть назначено и при отсутствии онкологических заболеваний.
Что позволяет определить процедура
МРТ позволяет выявить патологии разного рода. Они классифицируются таким образом: травматические, деструктивные, воспалительные и онкологические. В этих случаях назначается исследование при помощи МРТ, поскольку использование классического рентгена при этих изменениях нежелательно.
Особого внимания требуют травмы поясничного отдела, при которых без своевременного обследования образуются сначала воспалительные, а затем деструктивные заболевания, поражающие хрящевую и костную ткань.

Кроме того, возможно ущемление нервных волокон, находящихся в крестцово-копчиковом отделе, и спустя годы неправильно зажившие ткани будут вызывать сильные боли при малейшем движении, а иногда и в состоянии покоя. Исправить это поможет только повторный перелом кости с последующей фиксацией в нужном положении.
При этом рентгеновский метод, делая фото копчика, не во всех случаях фиксирует то, что показывает МРТ, например наличие застарелых переломов и трещин ввиду их особого расположения. Кроме непосредственно травм, посредством магнитно–резонансной томографии можно обнаружить и их последствия, такие как деструкции и воспаления.

МРТ позвоночника более информативна по сравнению с рентгеном и КТ (последняя при этом может не выявить и свежих травм), поскольку дает сведения, например, о размере образования, а не только о его наличии, и получившиеся снимки имеют более высокое качество.
Особенно эффективно применение МРТ при недавно полученных травмах с крупными кровоизлияниями и вывихах с разрывами связок, дополнительно могут выявиться и повреждения соседних с копчиком костей, сосудов, сухожилий и мышц. Вместе с тем томограф в процессе работы не дает излучения, подобного рентгеновскому, из-за чего обследоваться на нем можно чаще.
Заключение
Магнитно–резонансная томография копчика — это точный способ выяснения причин болей и дискомфорта внизу спины. Процедура позволяет своевременно назначить лечение, но при условии расшифровки результатов опытным врачом.
Игорь Петрович Власов
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Опухоль, которая растет от твердой оболочки мозга, чаще бывает доброкачественной. Менингиома головного мозга — заболевание, которое развивается долго, но если это злокачественное новообразование, врачи отмечают его быстрый рост и распространение в другие ткани и органы. В этом случае прогнозом станет оперативное удаление вредоносных тканей. Ученые нашли еще один не менее коварный вид менингиом — атипичный. Определение менингиомы дал американский нейрохирург Кушинг в 1922 году. При лечении атипичного вида заболевания кроме операции больному показана лучевая терапия, как и в случае злокачественной менингиомы.

На начальном этапе это заболевание долго не заявляет о себе. Локализоваться менингиома может и в спинном мозге. Важнейшая задача нейрохирурга — удаление этого вида опухоли полностью. Еще большее беспокойство вызывает тот факт, что менингиома способна локализоваться не в одном, а сразу в нескольких местах головного и спинного мозга. Есть случаи, когда новообразование из доброкачественного превращается в неминуемую угрозу, становясь злокачественным. В любом случае показано оперативное вмешательство и реабилитационные процедуры до полного выздоровления.
Классификация и отличительные черты менингиом
Статистика указывает на то, что менингиома головного мозга часто развивается у женщин. В некоторых случаях врачи не советуют срочно приступать к лечению. Если опухоль небольшая и не растет, ее можно просто контролировать, но только при отсутствии характерных симптомов. Наиболее распространенный возраст заболевших — от 40 до 70 лет. В большинстве случаев это доброкачественные менингиомы, реже — злокачественные. Лишь 5% заболевших имеют атипичную разновидность этого недуга. Классификация менингиомы выглядит следующим образом:
- Доброкачественная — 1 степень.
- Атипичная — 2 степень.
- Злокачественная — 3 степень.

Опухоль головного мозга, как считают ученые, возникает в результате облучения радиацией в высоких дозах. Появление менингиом медики отмечали и при облучении низкими дозами радиации. Большая часть видов этого заболевания диагностируется в зависимости от локализации опухоли:
- Затрагивающие лобную долю, теменную, височную или затылочную зоны. Такие типы — в 40% случаев.
- Менингиома поражает серповидный отросток.
- Отмечаются в гипофизе и гипоталамусе.
- Локализуются в большом отверстии затылка.
Последствием злокачественной менингиомы становится распространение метастазов в печень, легкие, кости. В этом случае болезнь характеризуется не одним симптомом. По международной классификации болезней код присваивают каждому типу менингиом, разделяющихся по характеру и месту образования. Если заболевание доброкачественного типа, оно имеет код по МКБ-10 «D32». К нему добавляется по цифре с каждым новым типом недуга.
Когда этот тип опухоли затрагивает мозжечок, медики диагностируют менингиому его намета. В последнее время выявление отклонений в деятельности мозжечка на ранних стадиях заболевания становится проще. Это связано с повсеместным применением МРТ. Такое исследование помогает определить способ доступа хирурга к мозжечку, в области которого сосредоточилась менингиома. Но этого недостаточно: в диагностической практике пока не хватает возможностей для определения ряда критериев для наиболее результативного оперативного вмешательства.

Часто неясно, в какую сторону распространяется опухоль на намете мозжечка. Знание, где именно располагается опухоль, оградит больного во время операции от травм соседних структур и позволит полностью удалить лишь пораженные опухолью ткани.
Мозжечок — это отдел мозга, который отвечает за координацию, равновесие. Он расположен в затылочной части головы. Функции, выполняемые мозжечком, довольно важные, и если этот орган поражает менингиома, то он не может полноценно выполнять свои задачи. К мозжечку из коры головного мозга поступают импульсы. Это та информация, которая позволяет органу регулировать важные системы организма. По характеристике клинических симптомов можно понять, в какой области дислоцируется менингиома, что существенно облегчит работу нейрохирурга. В случае с мозжечком особенности такой диагностики пока невозможны.
Характерные проявления заболевания
Симптомы в ряде случаев не проявляются, зачастую обнаруживают опухоль медики случайно в ходе МРТ-исследования человека при подозрениях на другие недуги. Клиническая картина выглядит следующим образом:
- Увеличение объемов содержимого черепной коробки.
- Повышение внутричерепного давления.
- Самочувствие напоминает последствия сильного похмелья.

Когда имеет место менингиома, в виде реакции человеческого организма проявляются и следующие симптомы:
- Головные боли.
- Снижение остроты зрения.
- Рвота.
- Плохая память.
- Эпилепсия.
- Чувство слабости в конечностях.
- Плохая координация движений.
Последствиями воздействия опухоли на органы и системы может быть следующее:
- Слепота.
- Если опухолью страдает лобная доля, боли в голове центрируются впереди и переходят на область носа.
- Нарушение восприятия запахов.
- Двоение в глазах. Чаще, если опухоль локализуется в лобной доле.
- Нарушение речи и слуха, сложности при восприятии информации.
- Судороги, неадекватное поведение, изменение психических реакций.
Признаки опухоли характеризуются в зависимости от ее размера и локализации и в итоге приводят к удалению менингиомы головного мозга, если она развивается слишком интенсивно, начинает давить на отделы головного мозга или вредит спинному мозгу. Генетика или неблагоприятные факторы внешней среды? Ученые до сих пор не могут точно определить главные причины возникновения менингиом.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Стоит прийти на прием к нейрохирургу, если вы отмечаете у себя даже один симптом из огромного ряда характерных признаков опухоли. Некоторые из них являются проявлениями других заболеваний, и если вам не поставят диагноз менингиома, а выявят иное заболевание, то лечение не заставит себя ждать. Это очень важно сделать на ранних стадиях, поскольку заболевания головного мозга довольно опасны и тянуть с их диагностикой рискованно.
Факторы риска, диагностика
Как к головному, так и к спинному мозгу прилегают оболочки. Они защищают мягкие ткани этих важных органов. Медики попытались понять, почему опухоли образуются там, и выделили группу риска и характерные черты, которые способствуют проявлениям недуга и его последствий:
- Проведение лучевой терапии при лечении ряда заболеваний, не связанных с мозгом.
- Действие женских гормонов половой сферы.
- Плохая наследственность.
Диагностические процедуры для выявления менингиомы в головном или спинном мозге начинаются с проверки остроты зрения, правильной координации, рефлексов. Это делается в ходе традиционного осмотра в кабинете невропатолога и офтальмолога. После этого врач направляет на детальное обследование. Магнитно-резонансная томография в сочетании с МР-ангиографией (указывает, как расположены сосуды около опухоли) дает полную картину нейрохирургу и неврологу. Возможно проведение компьютерной томографии для построения качественного прогноза. Отличается она от МРТ тем, что КТ — это исследование с помощью рентгена, а МРТ — электромагнитного поля.

Магнитно-резонансная спектроскопия дает возможность получить информацию о химическом строении опухоли, ее характере, чтобы более продуктивно бороться с последствиями. Существует и такой метод обследования, как ПЭТ (позитронно-эмиссионная томография). Он обнаруживает рецидивирующие опухоли, симптомом которых являются боли в голове.
Если отмечаются сразу 2 симптома этого заболевания и без МРТ, врачи часто выясняют разновидность опухоли (злокачественная или нет) с помощью биопсии. В таком случае без операции не обойтись. Хирург отделяет от менингиомы небольшую часть и передает в исследовательскую лабораторию. Важно определить тип менингиомы верно, чтобы выбрать правильный курс лечения.
Избавление от коварного недуга
Главный метод избавления от злокачественной менингиомы — удаление в процессе операции. Лечение лекарственными средствами результатов не дает, поэтому этим занимаются хирурги. Они же направляют больного на проведение лучевой терапии. Химиотерапию для лечения менингиомы не делают. Метод воздействия на опухоль зависит от нескольких характеристик.
Доктора принимают во внимание размеры новообразования, стадию его развития, место расположения, состояние пациента. Первым делом добиваются уменьшения отека и избавляются от воспаления — врач назначает кортикостероиды. Если основным симптомом становятся судороги, прописывают лекарства на основе антиконвульсантов. Для оперирования менингиомы в очень сложных случаях привлекают специалистов, которых в мире единицы.
Лечению часто противопоставляют простое наблюдение за развитием заболевания. Оно не всегда прогрессирует, и операции можно избежать. В таком случае прогноз врача положительный. Только диагностику проводят не раз в год, а намного чаще. Если менингиома начнет развиваться интенсивнее, вопреки прогнозу, необходима операциия.
В большинстве случаев опухоль удаляется полностью, но когда рядом с ней есть органы, повреждение которых создает угрозу для жизни, менингиома вырезается не целиком. Поэтому с течением времени при появлении уже знакомого симптома стоит срочно обратиться к врачу для обследования. Рецидивы возникают в 10% случаев. Врач отмечает после операции кровотечения, опасные ситуации, которые могут привести к заражению.
Чтобы не наступили нежелательные послеоперациионные последствия, пациента тщательно готовят к предстоящему хирургическому вмешательству. Кроме общего он проходит углубленные обследования на наличие разного типа заболеваний, которые могут повлиять на исход дела. Характеристика любого симптома недуга, который имеется у человека, даст важную информацию врачу. Расскажите ему обо всем, что вас беспокоит. Если менингиома повредила головной мозг или распространилась в другие органы, хирургическое вмешательство и лечение станут сложнее.
Когда в ходе операции менингиому удалили не полностью, хирург назначает лучевую терапию. Такое лечение основано на радиоактивном воздействии на причину заболевания. Радиация уничтожает клетки опухоли, так последствий ее влияния удается избежать. Нужно несколько сеансов для полного устранения недуга. Облучением воздействуют на одну и ту же область. В числе побочных эффектов данной терапии есть такие симптомы, как дерматит, облысение.
Сейчас существует и более современная методика борьбы с менингиомой — стереотаксическая лучевая терапия. Преимущества ее состоят в том, что сама опухоль получает максимум облучения, а окружающие здоровые ткани — минимум. Этот метод лечения не требует обезболивания и специальной подготовки. В зависимости от размера опухоли и симптомов радиохирургия может не применяться. Она имеет место, если менингиома огромная.
Какие процедуры потребуются после хирургического вмешательства?
Необходимо только строгое наблюдение у специалистов и послеоперациионное лечение. Оно длится довольно долго и ведется с корректировками и сопутствующими обследованиями. При этом есть возможность пользоваться народными средствами, при помощи которых восстановление будет проходить быстрее. Рекомендовано изменить и режим питания. В рацион следует добавить отвары и настои из калины, календулы. Их применение поможет традиционному лечению.
Полезны кисломолочные продукты — кефир, ряженка, йогурт.
С их активным применением хорошо пройдет реабилитация пациента. Внутрь принимаются и отвары шиповника, мяты, малины. Важно не забывать о витаминах Д, Р, А, Е, В, и тогда прогноз выздоровления станет оптимистичным.
Источник
