Какие отделы позвоночника сросшиеся
Конкресценция тел позвонков может быть врожденной или приобретенной. В первом случае происходит частичное или полное сращение позвонков в шейном отделе позвоночника на ранних сроках беременности под воздействием тератогенных факторов влияния. Во втором случае патология может развиваться в результате частичного или полного удаления межпозвоночного диска хирургическим путем. Обычно такая операция проводится при грыже диска большого размера или при дискогенном стенозе спинномозгового канала.
Также существует физиологическое сращение тел позвонков, которое наблюдается в крестцовом отделе. До достижения возраста 23 – 25 лет все позвонки крестцового отдела позвоночника независимые и между ними присутствуют прокладки в виде плотного гиалинового хряща. Назвать их полноценными межпозвоночными дисками нельзя, поскольку в их структуре отсутствует фиброзная оболочка и студенистая внутренняя структура. В 25 лет все позвонки сращиваются в единую крестцовую кость.
Частичное сращение дужек позвонков может наблюдаться при деформирующей спондилоартрозе. Происходит постепенное разрушение синовиального хрящевого слоя. Дугоотросчатые и фасеточные суставы разрушаются. На суставных поверхностях начинают формироваться костные наросты (остеофиты). За счет образования грубых костных мозолей может происходит сращивание соседних дуг позвонков.
Конкресценция вне зависимости от природы своего происхождения значительно ухудшает качество жизни пациента. Наиболее частая локализация сращивания на внутриутробном периоде развития – первый и второй шейный позвонки. В результате этого нарушается физиологическая подвижность головы- ребенок не сможет в будущем запрокидывать голову назад, совершать ею вращательные движения.
Нарушается гемодинамика в вертебробазилярном бассейне. Поэтому дети с подобной патологией часто отстают в своем умственном и психическом развитии. Рекомендуется проведение хирургической операции на ранней стадии обнаружения патологии. После операции требуется в течение длительного времени проводить реабилитацию. У врожденных случаев сращения тел и дужек позвонков есть тенденция к повторным рецидивам. Эти заболевания быстро прогрессируют и без лечения приводят к развитию лордоза, сколиоза, кифосколиоза и других видов искривления позвоночного столба.
Если у вас обнаружено врожденное или приобретенное сращение позвонков, рекомендуем как можно быстрее начать лечение. Оно проводится под контролем о стороны врача вертебролога. При наличии неврологических симптомов требуется консультация невролога. Записаться на прием к вертебрологу и неврологу можно в нашей клинике мануальной терапии в Москве. Первичный прием для каждого пациента проводится бесплатно. В ходе консультации врач проводит осмотр, ставит предварительный диагноз и дает индивидуальные рекомендации по проведению лечения.
Виды конкресценции позвонков
Врожденная патология встречается относительно редко. Она диагностируется во время скрининга на 20-ой неделе беременности. Гораздо более распространена неполная конкресценция тел позвонков, сформированная в периоде реабилитации после перенесенной хирургической операции по удалению сегмента поврежденного межпозвоночного диска.
К сожалению, полного восстановления утраченной мобильности тел позвонков достичь даже при своевременном лечении не удается. Но реабилитация после проведенной операции по сращиванию соседних тел позвонков позволяет исключить риск развития осложнений и повторных рецидивов межпозвонковой грыжи.
Самый распространенный вид патологии – это частичная конкресценция позвонков, она отличается следующими признаками:
- подвижность утрачивается, но часть сочленений сохраняет свою мобильность, что позволяет проводить эффективную адаптацию пациента к повседневным физическим нагрузкам;
- не нарушается гемодинамика в шейном отделе и не возникает синдром задней позвоночной артерии;
- редко наблюдается сужение спинномозгового канала за счет протрузии межпозвоночного диска в том сегменте, где сращение не произошло полностью.
При частичной конкресценции тел позвонков свободными и подвижными остаются поперечные, дугоотросчатые и остистые отростки. Поэтому не возникает эффекта потной обездвиженности. Наибольшую опасность полное сращение представляет собой в том случае, если оно сопряжено с ассимиляцией атланта затылочной костью. В этом случае даже неполное сращение позвонков приводит к невозможности совершать головой вращательные движения, наклоны назад и т.д. Болезнь Клиппеля-Фейля развивается во внутриутробном периоде. Приобретенной она быть не может. Поражает одновременно до 5-ти шейных позвонков.
Причины сращения позвонков
У детей может диагностироваться врожденное сращение позвонков, у взрослого человека эта патология имеет приобретенную природу. Врожденные аномалии позвонков могут быть спровоцированы следующими факторами:
- работа будущей матери в сложных условиях (загрязнение окружающей среды, токсичность, тяжелые физические нагрузки и т.д.);
- тяжелый ранний или поздний токсикоз, связанный с неправильной работой иммунной системы;
- эклампсия и преэклампсия, нефропатия, тяжёлые формы железодефицитной анемии;
- перенесенные вирусные и бактериальные инфекции;
- употребление фармакологических препаратов без назначения врача;
- курение и употребление алкогольных напитков до и во время беременности.
Причины сращения позвонков у взрослых:
- остеохондроз и развивающиеся на его фоне осложнения, такие как протрузия и грыжа межпозвоночного диска;
- хирургическое вмешательство на позвоночном столбе, в ходе которого производится удаление межпозвоночного диска и принудительное сращение соседних тел позвонков;
- последствия переломов и трещин позвонков с формированием обширной костной мозоли;
- остеопороз, остеомаляция, спондилоартроз и т.д.;
- болезнь Бехтерева (отличается обширной областью сращения позвонков и полной неподвижностью всего позвоночного столба);
- инфекционные и асептические воспалительные процессы, приводящие к образованию большого количества рубцовой и фиброзной ткани (анкилоз).
Выявление и устранение потенциальной причины конкресценции позвонков – это важный этап для будущего эффективного лечения. Вы может обратиться на бесплатный прием в нашу клинику мануальной терапии. Опытный вертебролог проведет обследование и расскажет о том, как можно лечить данную патологию.
Конкресценция (сращение) шейных позвонков
Чаще конкресценция шейных позвонков является врожденной патологией. У младенца обнаруживается сращение шейных позвонков С1 и С2. В тяжелых случаях также происходит ассимиляция затылочной костью атланта.
Проявляется сращение позвонков шейного отдела следующими симптомами:
- новорожденный в положенный срок не может самостоятельно удерживать головку, поскольку не формируется физиологический шейный изгиб позвоночника и не развиваются сопутствующие этому мышцы;
- любые манипуляции (купание, переодевание, пеленание) вызывают приступ сильного плача, свидетельствующего о том, что ребенок испытывает серьезную боль;
- невозможность уложить ребенка спать на спине, предпочтительная поза – на боку с характерным наклоном головки вперед, по направлению к грудине.
Если присутствуют эти клинические признаки необходимо обратиться к участковому педиатру, чтобы он назначил соответствующие обследования и консультации детского невролога, вертебролога или ортопеда.
В нашей клинике мануальной терапии специалисты принимают детей в возрасте старше 5-ти лет.
Конкресценция (сращение) грудных позвонков
Приобретенная конкресценция грудных позвонков может наблюдаться у людей, страдающих от сколиоза и кифосколиоза 2-ой и 3-ей степени. Смещение приводит к частичному сращению грудных позвонков, что в еще большей степени искривляет позвоночный столб.
Неполное сращение позвонков грудного отдела обычно наблюдается в левой или правой боковой проекции. При обнаружении данного клинического признака показана хирургическая операция с целью устранения костных наростов и восстановления подвижности. Затем проводится курс восстановительного лечения и коррекция осанки с помощью методов мануальной терапии.
Признаки данной патологии:
- нарушение подвижности в грудном отделе позвоночника;
- постоянные тупые боли в области спины и грудной клетки;
- ограничение движений ребер при совершении глубокого вдоха;
- ощущение нехватки воздуха;
- мышечная слабость в верхних конечностях.
Диагностика проводится с помощью рентгенографического снимка, на котором видно полное смыкание межпозвонковых промежутков и частичное или полное срастание костных тканей.
Конкресценция (сращение) поясничных позвонков
Частичное сращение поясничных позвонков у взрослого человека всегда связано с дегенерацией хрящевой ткани межпозвоночного диска. Это может быть секвестр грыжи, хирургическая операция, травматическое нарушение целостности, компрессионный перелом и т.д.
Конкресценция поясничных позвонков оказывает существенное влияние на процесс распределения амортизационной нагрузки на позвоночный столб. Если какой-то из межпозвоночных дисков поврежден или отсутствует, то повышенная нагрузка оказывается на соседние. Они быстро разрушаются и происходит вторичное сращение позвонков поясничного отдела до тех пор, пока он полностью не утратит свою физиологическую подвижность.
Даже частичное сращение поясничных позвонков влечет за собой серьезные последствия:
- нарушение работы внутренних органов брюшной полости и малого таза (запоры, диареи, недержание мочи или задержка мочеиспускания, эректильная дисфункция или бесплодие);
- парестезии и нарушение кожной чувствительности в области поясницы, крестца, передней брюшной стенки и нижних конечностей;
- мышечная слабость и нарушение тонуса сосудистой стенки, что влечет за собой нарушение работоспособности клапанной системы венозного русла и развитие тромбофлебита;
- нарушение иннервации мышц и их частичная дистрофия.
Постепенное сращение крестцовых позвонков к возрасту в 25 лет считается совершенно физиологическим процессом.
Что делать при сращении позвонков?
Первое, что следует делать при обнаружении сращения соседних позвонков – это обратиться на прием к опытному вертебрологу. Потребуется пройти курс полноценной реабилитации с целью предотвращения риска нарушения амортизационной способности позвоночного столба.
В нашей клинике мануальной терапии первичный прием пациентов предоставляется бесплатно. Можно записаться на приём к неврологу, вертебрологу, ортопеду или остеопату. Доктор проведет осмотр и обследование, поставит точный диагноз и назначит индивидуальное лечение.
Полное восстановление подвижности возможно только в том случае, если сращение произошло частичное и не разрушен полностью межпозвоночный хрящевой диск. К сожалению, пациенты, перенесшие хирургическую операцию по удалению межпозвоночного диска, никогда не смогут восстановить мобильность тел позвонков. Но и им может быть оказана эффективная помощь.
Во время лечения и реабилитации доктор прикладывает усилия для восстановления всех поврежденных тканей и устранения риска последующего разрушения всех остальных межпозвоночных дисков.
Мы используем тракционное вытяжение позвоночного столба, остеопатию, массаж, иглоукалывание, лечебную гимнастику, лазерное воздействие, физиотерапию и многие другие способы.
Если вам необходимо эффективное и безопасное лечение сращения позвонков, то запишитесь на бесплатный прием в нашу клинику. Опытный врач поставит диагноз и расскажет о возможностях консервативного лечения.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
Оглавление темы «Соединения между позвонками»:
- Соединения между позвонками
- Соединение позвоночного столба с черепом
- Позвоночный столб как целое
Анатомия: Соединения между позвонками
Соединения позвонков у человека отражают пройденный ими в процессе филогенеза путь. Вначале эти соединения были непрерывными — синартрозами, которые соответственно 3 стадиям развития скелета вообще стали носить характер сначала синдесмозов, затем наряду с синдесмозами возникли синхондрозы и, наконец, синостозы (в крестцовом отделе).
По мере выхода на сушу и совершенствования способов передвижения между позвонками развились и прерывные соединения — диартрозы. У антропоидов в связи с тенденцией к прямохождению и необходимостью большей устойчивости суставы между телами позвонков стали снова переходить в непрерывные соединения — синхондрозы или симфизы.
В результате такого развития в позвоночном столбе человека оказались все виды соединений: синдесмозы (связки между поперечными и остистыми отростками), синэластозы (связки между дугами), синхондрозы (между телами ряда позвонков), синостозы (между крестцовыми позвонками), симфизы (между телами ряда позвонков) и диартрозы (между суставными отростками).
Все эти соединения построены сегментарно, соответственно метамерному развитию позвоночного столба. Поскольку отдельные позвонки образовали единый позвоночный столб, возникли продольные связки, протянувшиеся вдоль всего позвоночного столба и укрепляющие его как единое образование. В итоге все соединения позвонков можно разделить соответственно двум основным частям позвонка на соединения между телами и соединения между дугами их.
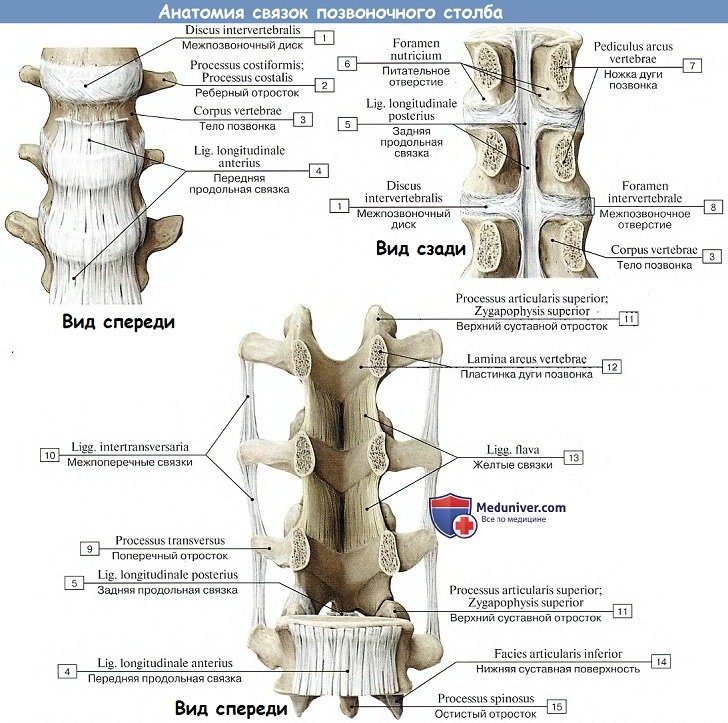
Соединения тел позвонков
Тела позвонков, образующие собой собственно столб, являющийся опорой туловища, соединяются между собой (а также и с крестцом) при посредстве симфизов, называемых межпозвоночными дисками, disci intervertebrales.
Каждый такой диск представляет волокнисто-хрящевую пластинку, периферические части которой состоят из концентрических слоев соединительнотканных волокон.
Эти волокна образуют на периферии пластинки чрезвычайно крепкое фиброзное кольцо, annulus fibrosus, в середине же пластинки заложено студенистое ядро, nucleus pulposus, состоящее из мягкого волокнистого хряща (остаток спинной струны). Ядро это сильно сдавлено и постоянно стремится расшириться (на распиле диска оно сильно выпячивается над плоскостью распила); поэтому оно пружинит и амортизирует толчки, как буфер.
Колонна тел позвонков, соединенных между собой межпозвоночными дисками, скрепляется двумя продольными связками, идущими спереди и сзади по средней линии. Передняя продольная связка, lig. longitudinale anterius, протягивается по передней поверхности тел позвонков и дисков от бугорка передней дуги атланта до верхней части тазовой поверхности крестца, где она теряется в надкостнице.
Связка эта препятствует чрезмерному разгибанию позвоночного столба кзади. Задняя продольная связка, lig. longitudinale posterius, тянется от II шейного позвонка вниз вдоль задней поверхности тел позвонков внутри позвоночного канала до верхнего конца canalis sacralis. Эта связка препятствует сгибанию, являясь функциональным антагонистом передней продольной связки (рис. 21).
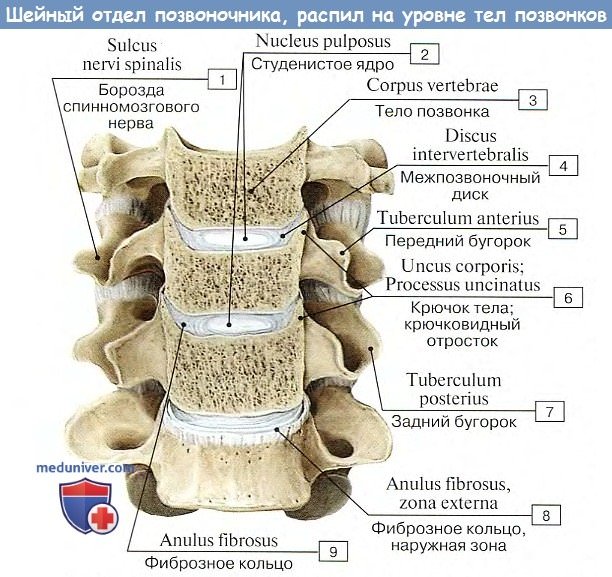
Дополнительно: Анатомия межпозвоночного диска на рисунке
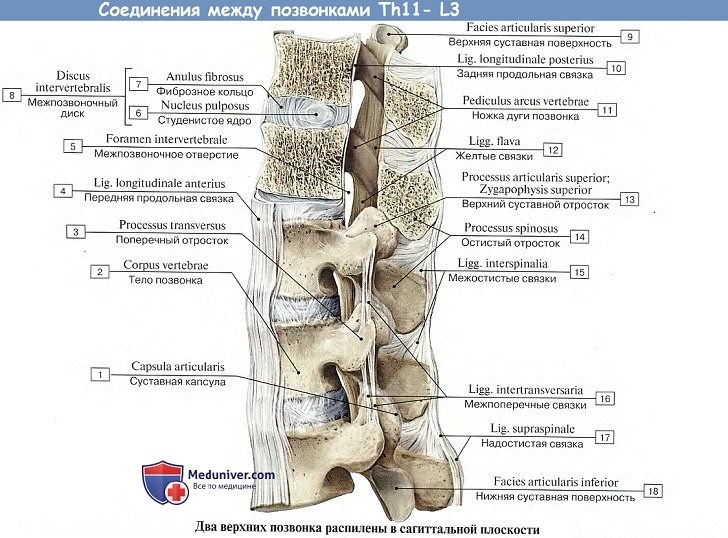

Соединения дуг позвонков
Дуги соединяются между собой при помощи суставов и связок, расположенных как между самими дугами, так и между их отростками.
1. Связки между дугами позвонков состоят из эластических волокон, имеющих желтый цвет, и потому называются желтыми связками, ligg. flava. В силу своей эластичности они стремятся сблизить дуги и вместе с упругостью межпозвоночных дисков содействуют выпрямлению позвоночного столба и прямохождению.
2. Связки между остистыми отростками, межостистые, ligg. interspinalia. Непосредственное продолжение межостистых связок кзади образует кругловатый тяж, котрый тянется по верхушкам остистых отростков в виде длинной надостистой связки, lig. supraspinale.
В шейной части позвоночного столба межостистые связки значительно выходят за верхушки остистых отростков и образуют сагиттально расположенную выйную связку, lig. nuchae. Выйная связка более выражена у четвероногих, способствует поддержанию головы. У человека в связи с его прямохождением она развита слабее; вместе с межостистыми и надостистой связками она тормозит чрезмерное сгибание позвоночного столба и головы.
3. Связки между поперечными отростками, межпоперечные, ligg. intertranvsversaria, ограничивают боковые движения позвоночного столба в противоположную сторону.
4. Соединения между суставными отростками — дугоотростчатые суставы, articulationes zygapophysiales, плоские, малоподвижные, комбинированные.
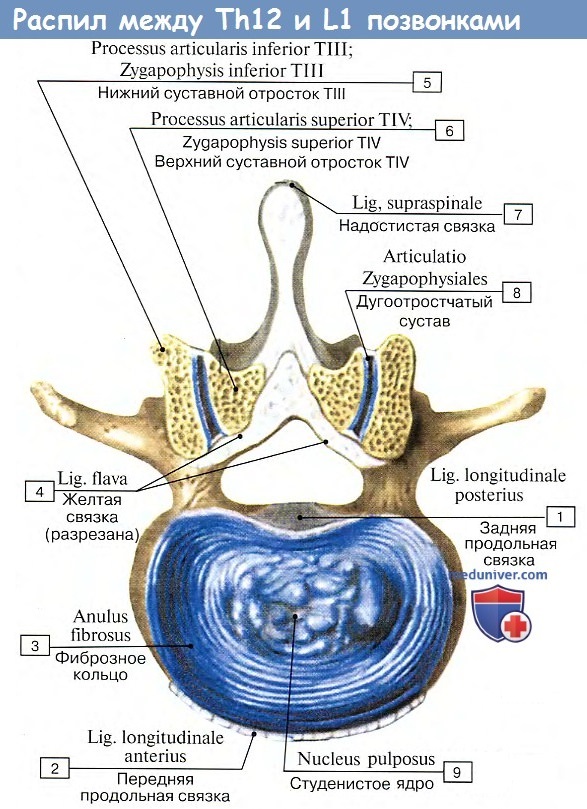
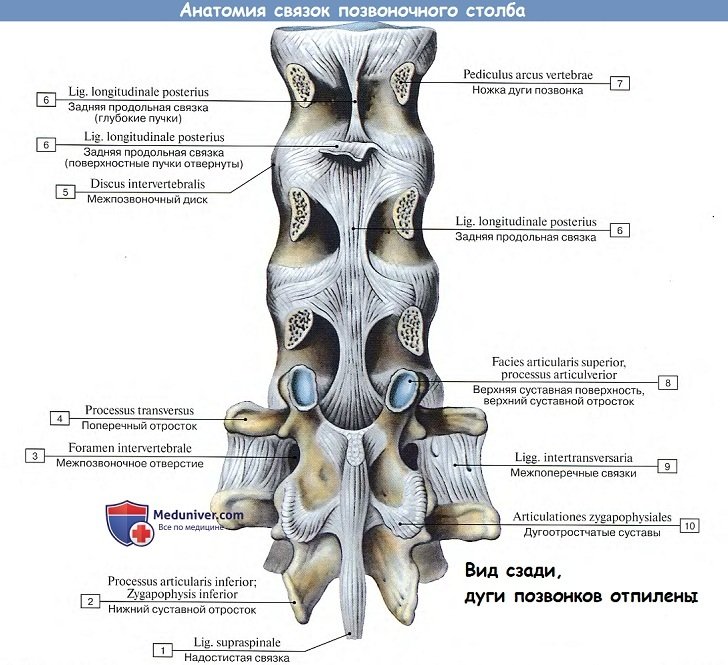
Соединения между крестцом и копчиком
Они аналогичны вышеописанным соединениям между позвонками, но вследствие рудиментарного состояния копчиковых позвонков выражены слабее. Соединение тела V крестцового позвонка с копчиком происходит посредством крестцово — копчикового сустава, articulatio sacrococcygea, что позволяет копчику отклоняться назад при акте родов. Это соединение со всех сторон укреплено связками: ligg. sacrococcygeae ventrale, dorsale profundum, dorsale superficiale et laterale.
Дугоотростчатые суставы получают питание от ветвей a. vertebralis (в шейном отделе), от аа. intercostales post, (в грудном отделе), от аа. lumbales (в поясничном отделе) и от a. sacralis lateralis (в крестцовом отделе). Отток венозной крови происходит в plexus venosi vertebrates и далее в v. vertebralis (в шейном отделе), в vv. intercostales posteriores (в грудном), в vv. lumbales (в поясничном) HBV. illaca interna (в крестцовом). Отток лимфы совершается в nodi lymphatici occipitales, retroauriculares, cervicales profundi (в шейном отделе), в nodi intercostales (в грудном), в nodi lumbales (в поясничном) и в nodi sacrales (в крестцовом). Иннервация — от задних ветвей соответственных по уровню спинномозговых нервов.
Учебное видео анатомии соединений позвонков между собой и с ребрами

Учебное видео анатомии суставов, связок позвонков (соединения позвоночника)
— Также рекомендуем «Соединение позвоночного столба с черепом»
Источник
Хирургическая анатомия позвоночника
Позвоночный столб представляет собой осевой орган из 33 позвонков (7 шейных, 12 грудных, 5 поясничных позвонков связанных со сращенным крестцом [5 позвонков] и хвостового копчика [обычно 4 позвонка]). Самым маленьким опорным элементом позвоночника является позвоночно-двигательный сегмент, который состоит из межпозвонкового диска и двух смежных тел позвонков с соответствующими суставами. Таким образом, эти анатомические особенности позвоночника адаптированы к двум основным функциям, а именно:
1. Сохранение осевой стабильности с возможностью определенной мобильности и
2. Защита спинного мозга и спинномозговых нервов.
а) Анатомия позвоночного столба. В соответствии с четырьмя сегментами в боковой проекции (шейного, грудного, поясничного и крестцового) на позвоночнике имеется четыре изгиба, обеспечивающие гибкость и поддерживающие спинной мозг. Анатомические особенности адаптированы к специфическим требованиям. Основой служат передние компоненты—тело позвонка, соединяющегося с задней аркой с помощью ножек. Кроме того, верхние и нижние суставные отростки образуют диартроз.
Поперечные отростки, находящиеся сбоку недалеко от пересечения ножки и пластинки тела и остистый отросток, соединяют обе пластинки сзади. Характеристики сегментов позвоночника перечислены ниже. Краниоцервикальное соединение с уникальной анатомией С1 и С2 имеет ряд специфических анатомических особенностей, а некоторые позвонки должны быть рассмотрены в качестве переходного позвонка, такие как С7 шейно-грудного перехода и Т11/Т12 грудо-поясничного перехода.
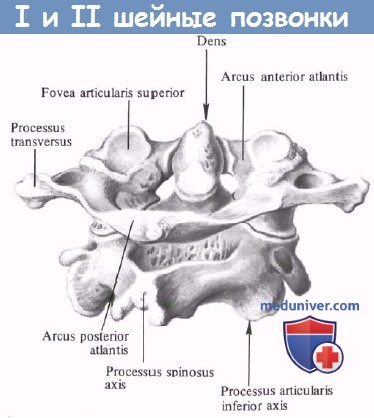
I. Верхний шейный отдел позвоночника (С1 и С2):
• Атлант С1:
— Не имеет тела позвонка.
— Состоит из переднего кольца и задней арки.
— Двояковогнутые верхние суставные поверхности соединяются с затылочной костью (СО).
— Двусторонние нижние суставные поверхности соединяются с С2 под углом примерно 20° в переднезадней проекции.
— По задней средней линии две части арки образуют остаточные остистые отростки (задний бугорок).
— На задней боковой поверхности арки, позади верхней суставной поверхности проходит артериальная борозда для V3 сегмента позвоночной артерии, которая проходит в борозде перед входом в субарахноидальное пространство через атланто-затылочную мембрану.
— Переднее полукольцо имеет передний выступ (передний бугорок).
— На внутренней поверхности переднего полукольца имеется синовиальная суставная поверхность, обеспечивающая вращение С1 вокруг зубовидного отростка С2.
— Поперечная связка отходит от медиальной части (бугорок) латеральной массы и предотвращает передний подвывих С1 одновременно обеспечивая нормальное вращение в атланто-аксиальном суставе.
• Аксис С2:
— Зубовидный отросток как характерная особенность С2 является верхним продолжением тела позвонка для образования сустава с передним полукольцом С1 спереди и поперечной связкой сзади.
— У каждой части сустава имеется собственная синовиальная полость вокруг зубовидного отростка.
— Зубовидный отросток имеет три грубых костных выступа для соединения с апикальной связкой и крыловидными связками, соединяющими зубовидный отросток с основанием черепа.
— Апикальная связка соединяет зубовидный отросток с передним краем большого затылочного отверстия, а крыловидные связки соединяют его с затылочными мыщелками. Эти связки чрезвычайно важны для биомеханической устойчивости краниовертебрального перехода.
— Поперечные отверстия расположены в переднелатеральной части ножки. Они составляют угловой канал, изгибающий позвоночную артерию вбок под углом 45° до ее входа в поперечное отверстие С1.
— Ножка — самое крупное образование шейного отдела.
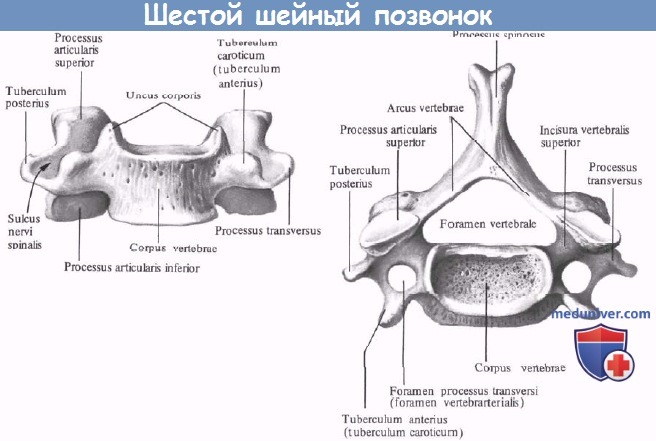
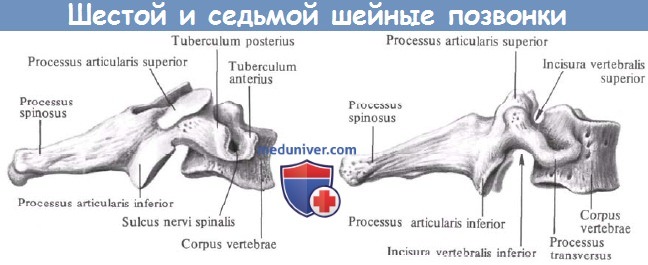
II. Нижний шейный отдел позвоночника (С3-С7):
— Латеральные части позвонков более тонкие, с поперечным отверстием на каждой стороне, служащим костным каналом для позвоночной артерии от С6 до С1.
— Суставные поверхности имеют наклон 45° в краниокаудальном направлении в горизонтальной плоскости.
— У позвонков с обеих сторон имеются небольшие двурогие поперечные отростки.
— Маленькая и тонкая пластинка с более широким основанием.
— Остистые отростки почти горизонтальные и расщеплены, за исключением С7.
— Маленькие ножки.
III. Грудной отдел позвоночника:
— Размер тела позвонков составляет среднее между небольшими шейными и крупными поясничными позвонками.
— Тело позвонка включает суставную поверхность для ребра в качестве позвоночно-реберного сустава, а ребра соединяются с поперечными отростками реберно-поперечным суставом.
— Грани суставов имеют корональную (венечную) ориентацию от Т1 до Т10 и поворачиваются сагиттально между Т10 и Т12.
— Поперечные отростки короче на нижних уровнях.
— Пластинки толще, чем в шейном отделе позвоночника.
— Остистые отростки длинные и направлены книзу на уровне середины груди, ближе к горизонтали в нижнем грудном отделе позвоночника.
— Ножки короткие и высокие, с постепенным увеличением ширины от Т1 к Т12.
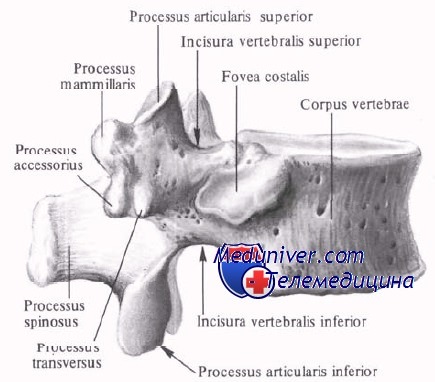
Анатомия грудного позвонка
IV. Поясничный отдел позвоночника:
— Крупнейшие тела позвонков в позвоночнике с клиновидной формой (высота: передняя > задней), формирующей поясничный лордоз.
— Суставные фасетки ориентированы в сагиттальной плоскости.
— Поперечные отростки выходят на боковую поверхность задней арки у пересечения ножки и верхней суставной поверхности.
— Пластинки шире и короче, чем в грудном отделе позвоночника.
— Ножки толстые и имеют овальную форму.
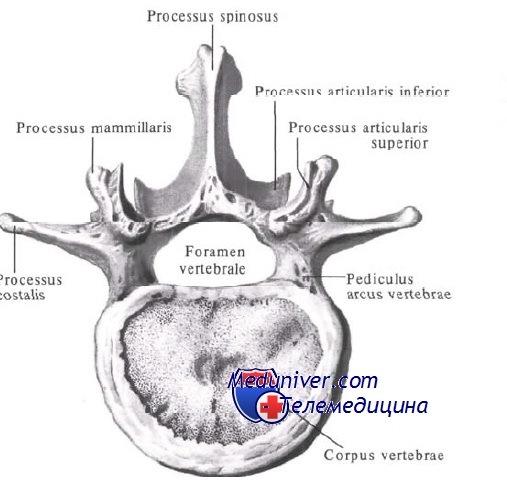
Анатомия поясничного позвонка
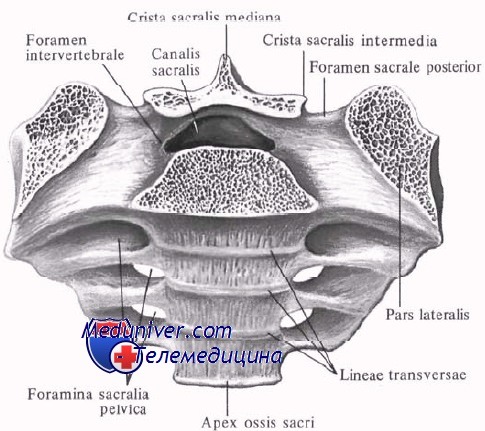
V. Крестец:
— Состоит из четырех или пяти сросшихся позвонков, напоминающих треугольник.
— Образует сустав по бокам с подвздошной костью и сверху с L5 под углом 130-160°.
— Формирует заднюю стенку таза.
— Диаметр постепенно уменьшается сверху вниз.
— Имеет рудиментарный медиальный гребень (остатки остистого отростка), промежуточный гребень (остаточные суставные отростки), а также боковой гребень (расположение поперечных отростков на более примитивной стадии) на задней поверхности.
— Крестцовая щель находится на уровне S5 (редко на уровне S4), в связи с отсутствием пластинки и остистого отростка, и содержит концевую нить, в свою очередь содержащую жировую и фиброзную ткань, служащую фиксатором для хвостового отдела спинного мозга.
VI. Копчик:
— Треугольный остаток хвоста, который содержит три или четыре срощенных кости.
— Служит для прикрепления ягодичных и тазовых мышц.
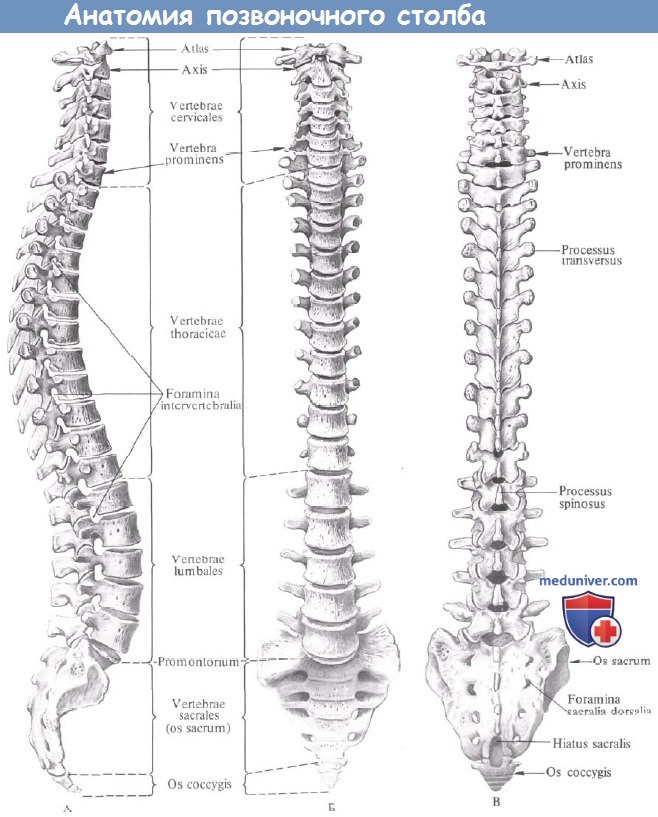
Позвоночный столб:
A — вил справа: Б — вид спереди; В — вид сзади.
VII. Межпозвоночные диски:
— Присутствуют от С2/С3 до L5/S1.
— Каждый диск состоит из мягкого студенистого ядра, окруженного по периферии кольцом из фиброзной ткани — фиброзным кольцом.
— Волокна кольца организованы в концентрические кольца, идущие наискосок от одного позвонка к другому, обеспечивая таким образом стабильность, но одновременно с определенной степенью подвижности смежных сегментов.
— Фиброзные волокна крепятся к хрящевой поверхности позвоночной концевой пластины и соединяются передней и задней продольными связками.
— Пульпозное ядро состоит из рыхлой сети волокон и протеогликанов, и получает питание с помощью диффузии.
— Высокое содержание воды пульпозного ядра уменьшается с возрастом и в процессе повседневной активности.
VIII. Спинальные связки:
а) Передняя продольная связка (ППС):
— Проходит от крестца до переднего бугорка С1 по передней поверхности тел позвонков.
— Часть между С1 и передним базионом является передней атланто-затылочной мембраной.
— Усиливается в краниокаудальном направлении и предотвращает переразгибание и перерастяжение.
б) Задняя продольная связка (ЗПС):
— Проходит по задней стороне тел позвонков от С2 до крестца.
— Рострально происходит расширение текториальной мембраны, что стабилизирует КВС.
— Состоит из двух слоев (передний или глубокий слой соединяется с телами позвонков и дисками, в то время как задний или поверхностный слой подходит к ТМО), содержащих венозное сплетение.
— Обеспечивает большую возможность деформации чем ППС.
— Лигаментоаксис — явление, посредством которого у пациентов со взрывными переломами и интактной ЗПС костные фрагменты, выходящие за границы нормального позвонка, входят туда и обратно.
— Ограничивает чрезмерное сгибание и предотвращает протрузию диска в позвоночный канал.
— Толщина уменьшается в краниокаудальном направлении.
в) Желтая связка:
— Проходит от передней верхней пластины к верхнему краю нижней пластинки.
— Простирается от боковой (верхнего суставного отростка) на медиальную часть (внутренняя задняя часть пластинки).
— Предотвращает пересгибание.
г) Межостистая связка и надостная связка:
— Связывают соседние остистые отростки, что предотвращает чрезмерное сгибание.
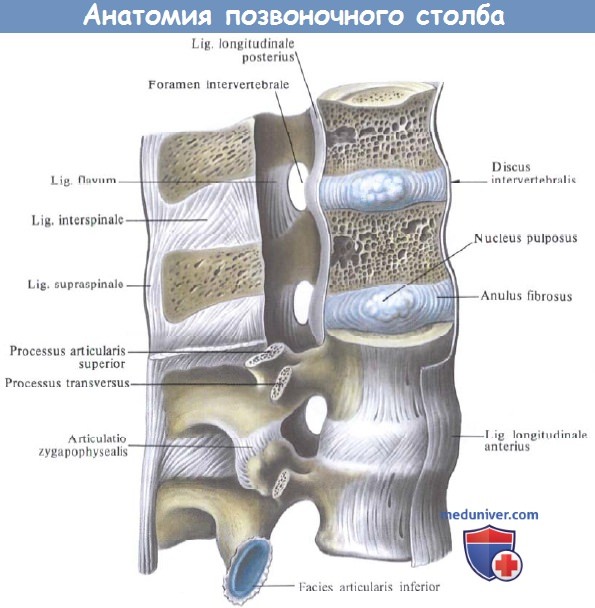
Связки и суставы позвоночного столба; вид справа.
(Поясничный отдел. Позвоночный канал частично вскрыт.)
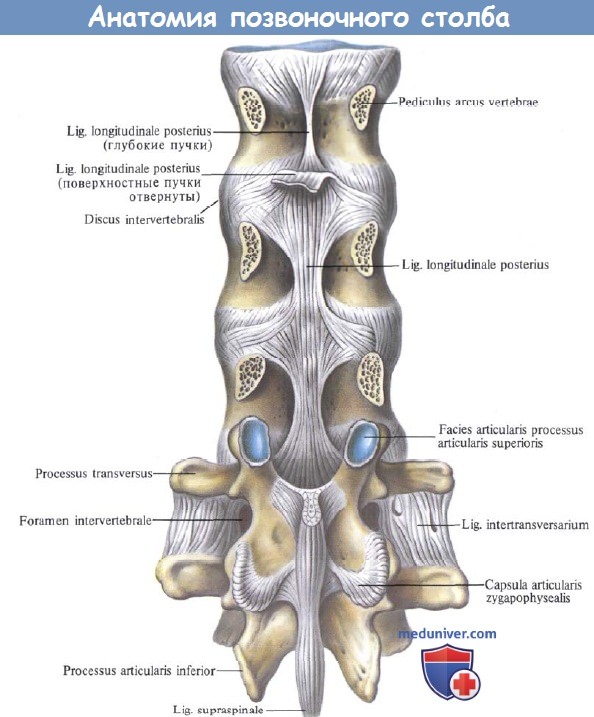
Связки и суставы позвоночного столба; вид сзади.
(Поясничный отдел. Дуги и отростки XII грудного, I и II поясничных позвонков удалены.)
Учебное видео анатомии соединений позвонков между собой и с ребрами

— Также рекомендуем «Хирургическая анатомия спинного мозга»
Оглавление темы «Нейрохирургия позвоночника.»:
- Хирургическая анатомия позвоночника
- Хирургическая анатомия спинного мозга
- Причины дегенеративных заболеваний межпозвонкового диска (остеохондроза)
- Причины стеноза позвоночного канала
- Алгоритм обследования позвоночника и спинного мозга — Европейские рекомендации
- Показания для обычной рентгенографии позвоночника
- Показания для компьютерной томографии позвоночника
Источник
