Каудальный и краниальный отдел позвоночника
Эмбриология краниовертебрального сочленения
Анатомия краниовертебрального соединения достаточно сложна. Большое затылочное отверстие (foramen magnum), первый (atlas) и второй (axis) шейные позвонки вместе образуют краниовертебральное сочленение, обеспечивая связь черепа с позвоночником. Особенности формы костей и суставов в этом сочленении обеспечивают самую большую гибкость этого отдела позвоночника.
Сложно устроенный связочный аппарат, мембраны и мышцы обеспечивают стабильность и большой объем движений в краниовертебральном сочленении. В этой главе рассмотрены особенности эмбрионального развития краниовертебрального сочленения, его анатомии и биомеханики.
а) Нормальное эмбриональное развитие краниовертебрального сочленения. Краниовертебральное сочленение — уникальный отдел позвоночника по своей форме, функции и развитию. Его образуют затылочные и первые три шейных первичных сегмента: первые четыре первичных сегмента являются затылочными; первые три шейных первичных сегмента являются пятым, шестым и седьмым соответственно. В настоящее время не существует единого мнения о количестве затылочных первичных сегментов в составе позвоночника, которое в литературе варьируется от четырех до пяти; в рамках нашего обсуждения примем, что в эту группу входит четыре первичных сегмента.
Из первых трех затылочных сегментов образуется околосуставной склеротом атланта и латеральный склеротом. Околосуставной аксиальный склеротом на этой стадии не подвергается дроблению и поэтому не разделяется на рыхлую краниальную и плотную каудальную части. Из-за отсутствия плотной каудальной части, не образуется граница раздела позвонков, и все они соединяются, образуя хрящ передней части тела затылочной кости. Латеральный склеротом затылочных первичных сегментов, как и шейных первичных сегментов, формирует рыхлую и плотную зоны; в конечном итоге, из рыхлых частей второго и третьего склеротома развиваются верхние и нижние корешки подъязычного нерва и сопровождающие артерии, а из плотных частей образуется костный подъязычный канал.
Четвертый затылочный первичный сегмент отличается от первых трех, потому что подвергается дроблению. Плотная каудальная часть соединяется с рыхлой краниальной частью первого шейного первичного сегмента, формируя промежуточный склеротом, называемый проатлант. Краниальная половина аксиального склеротома проатланта соединяется с остальными тремя аксиальными затылочными склеротомами, формируя тело затылочной кости, а каудальная часть первого аксиального шейного склеротома, образуемого из первого шейного первичного сегмента, формирует основание апикального сегмента зуба второго шейного позвонка.
Позже в процессе деления, граница раздела между этим апикальным сегментом и телом затылочной кости дает возможность этой ткани присоединиться ко второму шейному позвонку. Физические особенности границы раздела между затылочной костью и вторым шейным позвонком отличают эту промежуточную зону от других участков позвоночника. Обычно, граница раздела позвонков, образуемая на каудальном конце плотной части, формирует межпозвоночные диски. Но на этом уровне, благодаря физическим особенностям границы раздела, череп оказывается полностью отделен от позвоночника, что отличает развитие этого участка от развития всех других первичных сегментов и склеротомов позвоночника.
Плотная часть латеральных склеротомов проатланта формирует два мыщелка затылочной кости, тем самым замыкая окружность большого затылочного отверстия.
Первые три шейных первичных сегмента также имеют отличительные особенности относительно остальных отделов позвоночника. Деление происходит обычным образом, каудальная половина пятого первичного сегмента и краниальная половина шестого первичного сегмента образуют первый шейный склеротом; аналогично, каудальная половина шестого первичного сегмента и краниальная половина седьмого первичного сегмента образуют второй шейный склеротом.
Формирование плотной и рыхлой частей в околосуставном аксиальном склеротоме также происходит без особенностей с образованием базального сегмента второго шейного позвонка из аксиального склеротома первого шейного склеротома и тела второго шейного позвонка из аксиального склеротома второго шейного склеротома. На этом этапе развития, первые два шейных склеротома не образуют истинных межпозвоночных дисков; граница раздела позвонков вскоре преобразуется в верхний и нижний синхондрозы зуба, которые обеспечивают соединение верхушки с базальным сегментом зуба и базального сегмента с телом второго шейного позвонка, соответственно.
Развитие позвоночника проходит три стадии: мембранозную, хрящевую и костную. Образование первичных сегментов и сегментация склеротомов происходит в мембранозную стадию на третьей неделе беременности. На четвертой неделе, центры образования хрящевой ткани появляются на каждой стороне тела позвонка, хорды и в каждой половине дуги позвонка. Когда эти центры формируются и соединяются, они вытесняют клетки хорды в дисковое пространство, где последние образуют студенистое ядро. Однако на уровне затылочной кости, клетки хорды регрессируют и не образуют какой-либо структуры.
В период с седьмой по восьмую недели беременности, стадия окостенения начинается с середины грудного отдела и распространяется вперед и назад. Процесс окостенения продолжается вплоть до периода раннего детства.
б) Аномалии развития краниовертебрального сочленения. В атланте выделяют три центра окостенения. К моменту рождения, передняя дуга состоит в основном из хрящевой ткани. Отдельный центр появляется к концу первого года жизни и постепенно соединяется с двумя боковыми массами к возрасту шести-восьми лет. Иногда, имеются только два центра окостенения, по одному на каждой половине, и передняя дуга формируется за счет распространения вперед двух боковых масс.
Во втором шейном позвонке существует шесть центров окостенения. Верхний и нижний синхондрозы разделяют верхушку зуба, базальный сегмент зуба и тело второго шейного позвонка. Хрящевая ткань в этих трех компонентах образуется около шестой недели беременности, но они остаются отделены за счет синхондрозов. Окостенение синхондрозов происходит в три этапа. На первом этапе образуется единственный центр окостенения в теле позвонка, примерно на четвертом месяце беременности. На втором этапе происходит образование двух центров окостенения на каждой стороне базального сегмента на шестом месяце беременности; к моменту рождения эти два центра начинают соединяться, что ведет к костному соединению зуба с телом позвонка, однако этот процесс может не завершиться даже к возрасту 5-6 лет.
Наконец, на третьем этапе в возрасте 3-5 лет происходит окостенение верхушки позвонка за счет окостенения верхнего синхондроза; этот процесс может продолжаться до подросткового возраста. Следует учитывать, что отклонения на разных этапах развития краниовертебрального соединения могут приводить к множеству патологических состояний, и эмбриология может помочь в диагностике некоторых патологических состояний краниовертебрального соединения.
Ossiculum terminale persistens — это состояние, при котором верхушка зуба не соединена с позвонком, что чаще происходит из-за нарушений в верхнем синхондрозе. Об этом состоянии ведутся обсуждения, и его обычно не рассматривают отдельно от сопутствующих симптомов. Менее понятна этиология более распространенного состояния os odontoideum. Существует предположения, что оно вызвано несрастанием после перелома позвонка или является аномалией развития, при которой базальный сегмент не соединяется с телом позвонка. Другим нарушением деления является очень редкое состояние os avis, при котором верхушка зуба прикреплена к затылочной кости, а не к зубу.
В этом случае отросток укорочен, но прикреплен к позвонку. Os avis часто сочетается с неврологическими расстройствами, вызванными смещением кзади первого шейного позвонка на второй.
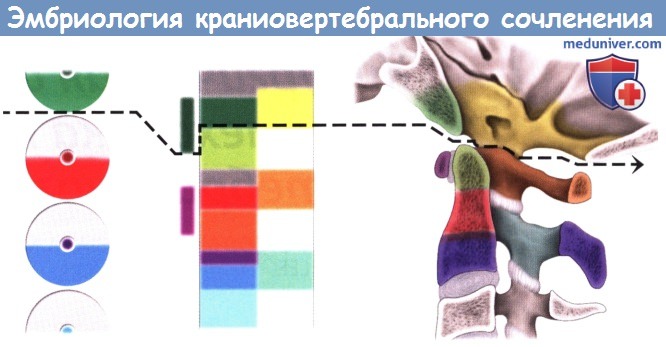
Взаимосвязь между эмбриональными источниками и сформированными структурами краниовертебрального сочленения.
Пунктирная линия — линия разрыва, разграничивающая структуры черепа и шейного отдела позвоночника.
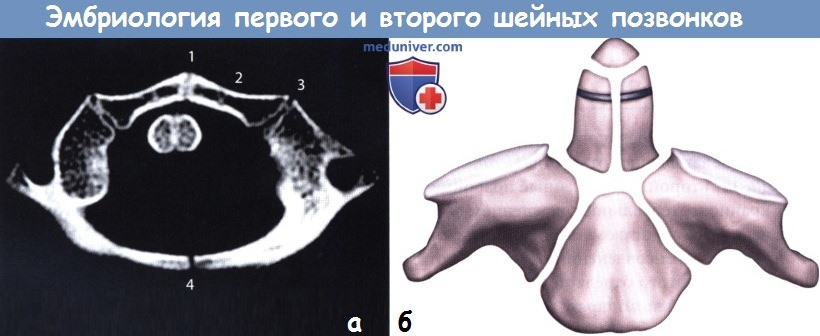
а — Точки окостенения атланта. На образце отмечены четыре синхондроза.
1 — передний срединный синхондроз; 2 — добавочный синхондроз; 3 — латеральный синхондроз; 4 — задний срединный синхондроз.
б — Шесть точек окостенения осевого позвонка.
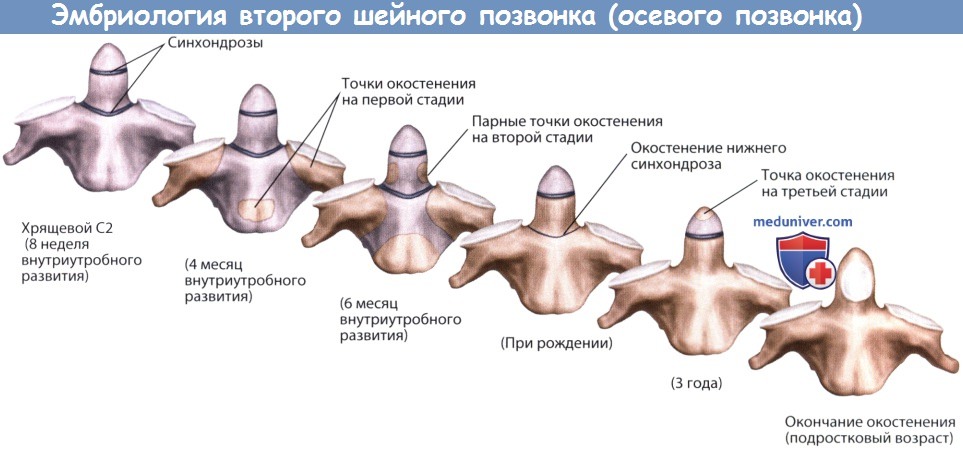
Три этапа развития осевого позвонка и три этапа окостенения.
Зачаточные структуры зуба соединяются в мембранозную стадию. Верхний и нижний синхондрозы зуба обозначены линиями.
Первая стадия окостенения происходит на четвертом месяце внутриутробного развития и включает в себя окостенение боковых точек в дугах позвонка и одной точки в теле позвонка.
Вторая стадия окостенения на шестом месяце внутриутробного развития состоит из окостенения боковых точек зуба.
На момент рождения процесс окостенения из этих точек сливается по срединной линии и продолжается к телу позвонка.
Третья стадия окостенения С2 происходит в 3-5 лет в верхушке зуба, которая сливается с основанием к 6-9 годам.
Процесс окостенения окончательно завершается в подростковом возрасте.
— Также рекомендуем «Хирургическая анатомия большого затылочного отверстия и затылочных мыщелков»
Оглавление темы «Анатомия краниовертебрального сочленения.»:
- Эмбриология краниовертебрального сочленения
- Хирургическая анатомия большого затылочного отверстия и затылочных мыщелков
- Хирургическая анатомия атланта (первого шейного позвонка)
- Хирургическая анатомия второго шейного позвонка (осевого позвонка)
- Хирургическая анатомия связок краниовертебрального сочленения
- Рентгенограмма, КТ, МРТ краниовертебрального сочленения в норме и при болезни
- Физиология и биомеханика краниовертебрального сочленения
Источник
Краниовертебральный переход – это граница между основанием черепа и верхнешейным отделом позвоночника. Нормальное взаиморасположение данных костных структур обеспечивает адекватное пространство, содержащее нижние отделы ствола головного мозга и краниальный участок шейного отдела спинного мозга.
Существует ряд приобретенных и врожденных аномалий развития, которые способствуют сужению данного пространства и приводят к перемежающейся или постоянной компрессии мозговых структур.
Одной из подобных аномалий, нередко встречающейся в МРТ-диагностике, является платибазия.
Представляет собой уплощение основания черепа, в большей степени задней черепной ямки. Платибазия может быть как врожденной (при болезни Дауна, в сочетании с аномалией Арнольда-Киари идр.), так и приобретенной (при фиброзной дисплазии, остеомаляции или как следствие длительной внутричерепной гипертензии в детском возрасте).
Клинически данная дисплазия в большинстве случаев бессимптомна.

Платибазия редко встречается изолированно. В большей части случаев данная аномалия сочетается с базиллярной импрессией.
Базиллярная импрессия – это импрессия основания черепа в полость задней черепной ямки. Манифестирует чаще к 15-25 годам. Проявляется головными болями, стволовыми и мозжечковыми симптомами: атаксия, нистагм, парезы каудальной группы черепных. Возможны патологические рефлексы. При компрессии спинного мозга присоединяются пирамидные расстройства различной степени тяжести.

Клинический интерес представляет также такая патология краниовертебрального перехода, как ассимиляция атланта, т.е. частичное или полное сращение его с затылочной костью. Это приводит к ограничению движений в верхнем шейном и нестабильности в нижнем шейном отделах позвоночника. Кроме того возможна компрессия мозговых структур данной области с соответствующей клинической картиной.

Аномалия кранио-вертебрального перехода: ассимиляция С1, затылочной кости, зубовидного отростка С2 позвонка; базиллярная импрессия. Ротационное смещение С1 позвонка, гипертрофия боковых масс тела С1 позвонка. Стеноз большого затылочного отверстия. Очаговая миелопатия на уровне С2 позвонка.

Сращение правых отделов боковых масс атланта и основания затылочной кости (синостоз правого атланто-окципитального сочленения).
Кроме того, при исследовании краниовертебрального перехода возможно выявление различного рода объемных образований, поражающих оболочки или вещество головного и спинного мозга, а также аномалии развития мозговых структур задней черепной ямки.

Объемное образование по передней поверхности задней дуги атланта (менингиома)

Интрамедуллярное объемное образование шейного отдела позвоночника. Малая форма варианта Денди-Уокера.

Аномалия Арнольда –Киари.
МРТ исследование атланто-дентального сочленения
Атланто-дентальное сочленение представляет собой прочное соединение первых двух шейных позвонков: атланта и аксиса. Вместе с крепким связочным аппаратом они формируют прочный костно-связочный сустав, препятствуя чрезмерной подвижности атланта или зубовидного отростка.
Тем не менее повреждение данного сочленения за счет различных заболеваний и патологических процессов способствует нарушению прочности соединения и развитию патологической подвижности.
Слияние точек окостенения аксиса и зубовидного отростка происходит на 4-6 г. жизни, а полное прирастание зуба в 8-10 лет. Однако нередко встречаются случаи неполного слияния зубовидного отростка – аномалия развития. Подобная ситуация способствует патологическому смещению атланта вместе с зубовидным отростком при незначительном механическом воздействии.

Вариант неполного слияния зубовидного отростка.
Возможно травматическое повреждение атланто-дентального сочленения с формированием вывиха, подвывиха или перелома зубовидного отростка. Переломы развиваются, как правило, при падении с высоты на голову, «хлыстовой» травме, ударах по согнутой голове.
Клинически характерно ограничение подвижности (пациенты придерживают голову руками), боль в шее и затылочной области.
При переломах со смещением отмечаются неврологические расстройства: тетрапарез, онемение конечностей, дисфагия, нарушение дыхания.

Транслигаментозный вывих зубовидного отростка.

Перелом зуба С2 позвонка
Артрит атланто-дентального сочленения
Атланто-дентальное сочленение достаточно часто подвергается повреждению у пациентов с ревматоидным артритом. Воспалительные изменения в суставе способствуют развитию эрозивных изменений зубовидного отростка, декальцификации и ослаблению связочного аппарата. Это может провоцировать развитие подвывиха или вывиха сустава, в том числе с компрессией мозговых структур.
При МРТ — исследовании четко визуализируется положение зубовидного отростка, состояние мягкотканых структур, степень паннуса, последствия подвывиха или вывиха (состояние спинного и продолговатого мозга, окружающих мягких тканей).

Ревматоидный артрит
Источник
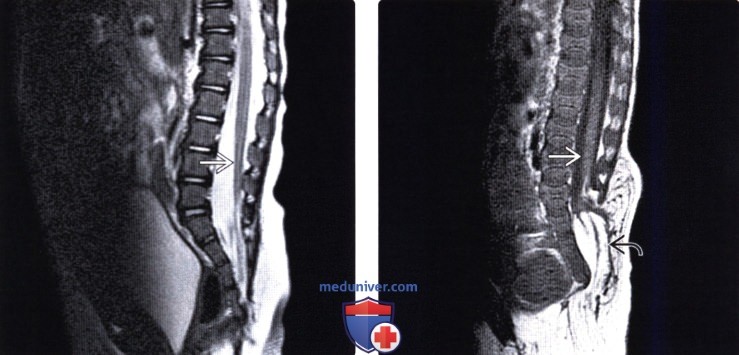
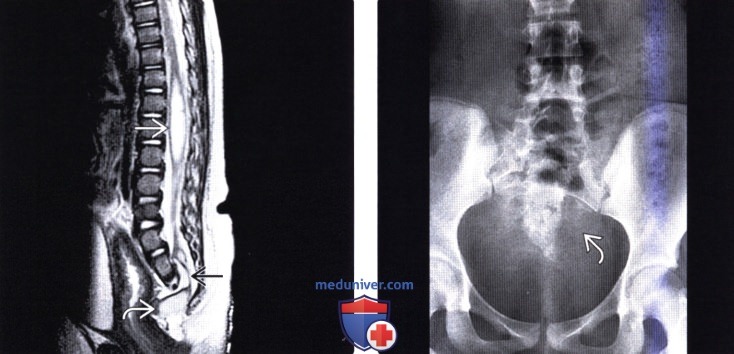
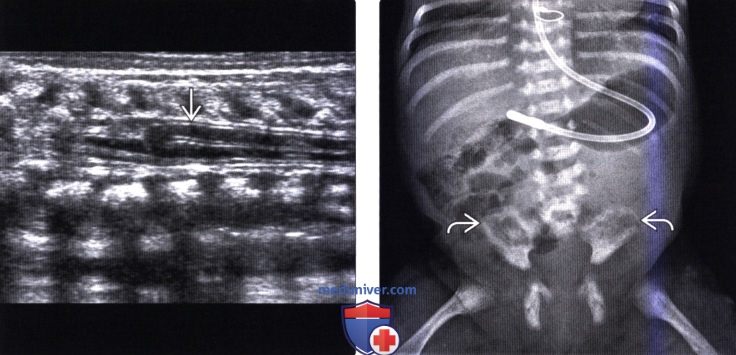
Лучевая диагностика синдрома каудальной регрессииа) Терминология: б) Визуализация: 1. Общие характеристики синдрома каудальной регрессии: 2. Рентгенологические данные: 3. КТ признаки синдрома каудальной регрессии: 4. МРТ признаки синдрома каудальной регрессии: 5. Ультразвуковые данные: 6. Несосудистые рентгенологические исследования: 7. Рекомендации по визуализации:
в) Дифференциальная диагностика синдрома каудальной регрессии: 1. Фиксированный спинной мозг: 2. Закрытая дизрафия позвоночника: 3. Скрытое крестцовое менингоцеле (СКМ): г) Патология: 1. Общие характеристики синдрома каудальной регрессии: 2. Стадирование, степени и классификация: 3. Макроскопические и хирургические особенности: д) Клинические особенности: 1. Клиническая картина синдрома каудальной регрессии: 2. Демография: 3. Течение заболевания и прогноз: 4. Лечение: е) Диагностическая памятка: ж) Список использованной литературы: — Также рекомендуем «МРТ при терминальном миелоцистоцеле (сирингоцеле)» Редактор: Искандер Милевски. Дата публикации: 18.7.2019 |
Источник