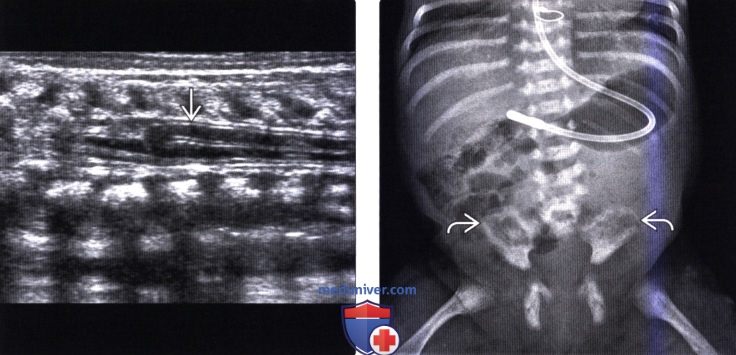
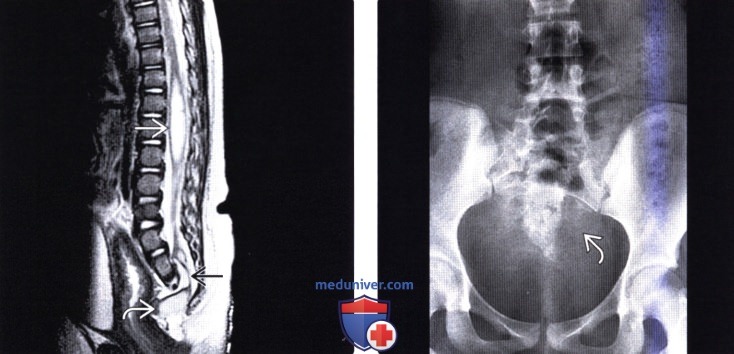
Каудальный отдел позвоночника это
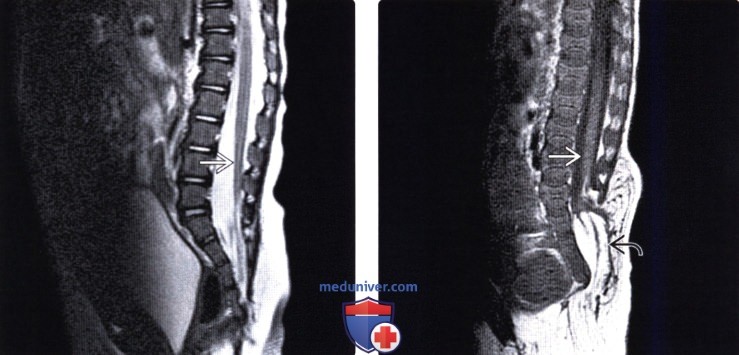
Лучевая диагностика синдрома каудальной регрессииа) Терминология: б) Визуализация: 1. Общие характеристики синдрома каудальной регрессии: 2. Рентгенологические данные: 3. КТ признаки синдрома каудальной регрессии: 4. МРТ признаки синдрома каудальной регрессии: 5. Ультразвуковые данные: 6. Несосудистые рентгенологические исследования: 7. Рекомендации по визуализации:
в) Дифференциальная диагностика синдрома каудальной регрессии: 1. Фиксированный спинной мозг: 2. Закрытая дизрафия позвоночника: 3. Скрытое крестцовое менингоцеле (СКМ): г) Патология: 1. Общие характеристики синдрома каудальной регрессии: 2. Стадирование, степени и классификация: 3. Макроскопические и хирургические особенности: д) Клинические особенности: 1. Клиническая картина синдрома каудальной регрессии: 2. Демография: 3. Течение заболевания и прогноз: 4. Лечение: е) Диагностическая памятка: ж) Список использованной литературы: — Также рекомендуем «МРТ при терминальном миелоцистоцеле (сирингоцеле)» Редактор: Искандер Милевски. Дата публикации: 18.7.2019 |
Источник
Боли в спине испытывают хотя бы раз в течение жизни 4 из 5 человек. У работающего населения они являются самой частой причиной нетрудоспособности, что обуславливает их социально–экономическую значимость во всех странах мира. Среди заболеваний, которые сопровождаются болями в поясничном отделе позвоночника и конечностях, одно из основных мест занимает остеохондроз.
Остеохондроз позвоночника (ОП) – дегенеративно–дистрофическое его поражение, начинающееся с пульпозного ядра межпозвонкового диска, распространяющееся на фиброзное кольцо и другие элементы позвоночного сегмента с нередким вторичным воздействием на прилегающие нервно–сосудистые образования. Под влиянием неблагоприятных статодинамических нагрузок упругое пульпозное (студенистое) ядро теряет свои физиологические свойства – оно высыхает, а со временем секвестрируется. Под влиянием механических нагрузок фиброзное кольцо диска, потерявшего упругость, выпячивается, а в последующем через его трещины выпадают фрагменты пульпозного ядра. Это приводит к появлению острых болей (люмбаго), т.к. периферические отделы фиброзного кольца содержат рецепторы нерва Люшка.
Внутридисковый патологический процесс соответствует 1 стадии (периоду) (ОП) по классификации предложенной Я.Ю. Попелянским и А.И. Осна. Во втором периоде происходит утрата не только амортизационной способности, но и фиксационной функции с развитием гипермобильности (или нестабильности). В третьем периоде наблюдается формирование грыжи (выпячивания) диска. По степени их выпадения грыжи диска делят на эластическую протрузию, когда наблюдается равномерное выпячивание межпозвоночного диска, и секвестрированную протрузию, характеризующуюся неравномерным и неполным разрывом фиброзного кольца. Пульпозное ядро перемещается в эти места разрывов, создавая локальные выпячивания. При частично выпавшей грыже диска происходит разрыв всех слоев фиброзного кольца, а, возможно, и задней продольной связки, но само грыжевое выпячивание еще не потеряло связь с центральной частью ядра. Полностью выпавшая грыжа диска означает выпадение в просвет позвоночного канала не отдельных его фрагментов, а всего ядра. По поперечнику грыжи диска делят на фораминальные, задне–боковые, парамедианные и срединные. Клинические проявления грыж диска разнообразны, но именно в этой стадии часто развиваются различные компрессионные синдромы.
Со временем патологический процесс может переходить на другие отделы позвоночно–двигательного сегмента. Повышение нагрузки на тела позвонков приводит к развитию субхондрального склероза (уплотнению), затем тело увеличивает площадь опоры за счет краевых костных разрастаний по всему периметру. Перегрузка суставов ведет к спондилоартрозу, что может вызывать сдавление сосудисто–нервных образований в межпозвонковом отверстии. Именно такие изменения отмечаются в четвертом периоде (стадии) (ОП), когда имеется тотальное поражение позвоночно–двигательного сегмента.
Любая схематизация такого сложного, многообразного в клиническом отношении заболевания, как ОП, конечно же, носит достаточно условный характер. Однако она дает возможность провести анализ клинических проявлений в их зависимости от морфологических изменений, что позволяет не только правильно поставить диагноз, но и определить конкретные лечебные мероприятия.
В зависимости от того, на какие нервные образования оказывает патологическое действие грыжа диска, костные разрастания и другие пораженные структуры позвоночника, различают рефлекторные и компрессионные синдромы.
К компрессионным относят синдромы, при которых над указанными позвоночными структурами натягиваются, сдавливаются и деформируются корешок, сосуд или спинной мозг. К рефлекторным относят синдромы, обусловленные воздействием указанных структур на иннервирующие их рецепторы, главным образом окончания возвратных спинальных нервов (синувертебральный нерв Люшка). Импульсы, распространяющиеся по этому нерву из пораженного позвоночника, поступают по заднему корешку в задний рог спинного мозга. Переключаясь на передние рога, они вызывают рефлекторное напряжение (дефанс) иннервируемых мышц – рефлекторно–тонические нарушения. . Переключаясь на симпатические центры бокового рога своего или соседнего уровня, они вызывают рефлекторные вазомоторные или дистрофические нарушения. Такого рода нейродистрофиче ские нарушения возникают прежде всего в маловаскуляризованных тканях (сухожилиях, связках) в местах прикрепления к костным выступам. Здесь ткани подвергаются разволокнению, набуханию, они становятся болезненными, особенно при растяжении и пальпации. В некоторых случаях эти нейродистрофические нарушения становятся причиной боли, которая возникает не только местно, но и на расстоянии. В последнем случае боль является отраженной, она как бы «выстреливает» при прикосновении к больному участку. Такие зоны именуют курковыми, тригерными. Миофасциальные болевые синдромы могут возникать в рамках отраженных спондилогенных болей. При длительном напряжении поперечно–полосатой мышцы происходит нарушение микроциркуляции в определенных ее зонах. Вследствие гипоксии и отека в мышце формируются зоны уплотнений в виде узелков и тяжей (так же как и в связках). Боль при этом редко бывает локальной, она не совпадает с зоной иннервации определенных корешков. К рефлекторно–миотоническим синдромам относят синдром грушевидной мышцы и подколенный синдром, характеристика которых подробно освещена в многочисленных руководствах.
К местным (локальным) болевым рефлекторным синдромам при поясничном остеохондрозе относят люмбаго при остром развитии заболевания и люмбалгии при подостром или хроническом течении. Важным обстоятельством является установленный факт, что люмбаго является следствием внутридискового перемещения пульпозного ядра. Как правило, это резкая боль, часто простреливающая. Больной как бы застывает в неудобном положении, не может разогнуться. Попытка изменить положение туловища провоцирует усиление боли. Наблюдается обездвиженность всей поясничной области, уплощение лордоза, иногда развивается сколиоз.
При люмбалгиях – боли, как правило, ноющие, усиливаются при движении, при осевых нагрузках. Поясничный отдел может быть деформирован, как при люмбаго, но в меньшей степени.
Компрессионные синдромы при поясничном остеохондрозе также разнообразны. Среди них выделяют корешковый компрессионный синдром, каудальный синдром, синдром пояснично–крестцовой дискогенной миелопатии.
Корешковый компрессионный синдром чаще развивается за счет грыжи диска на уровне LIV–LV и LV–S1, т.к. именно на этом уровне чаще развиваются грыжи дисков. В зависимости от вида грыжи (фораминальная, задне–боковая и др.) поражается тот или иной корешок. Как правило, одному уровню соответствует монорадикулярное поражение. Клинические проявления компрессии корешка LV сводятся к появлениям раздражения и выпадения в соответствующем дерматоме и к явлениям гипофункции в соответствующем миотоме.
Парестезии (ощущение онемения, покалывания) и стреляющие боли распространяются по наружной поверхности бедра, передней поверхности голени до зоны I пальца. В соответствующей зоне затем возможно появление гипалгезии. В мышцах, иннервируемых корешком LV, в особенности в передних отделах голени, развивается гипотрофия и слабость. В первую очередь слабость выявляется в длинном разгибателе больного пальца – в мышце, иннервируемой только за счет корешка LV. Сухожильные рефлексы при изолированном поражении данного корешка остаются нормальными.
При компрессии корешка S1 явления раздражения и выпадения развиваются в соответствующем дерматоме, распространяющемся до зоны V пальца. Гипотрофия и слабость охватывают преимущественно задние мышцы голени. Снижается или исчезает ахиллов рефлекс. Коленный рефлекс снижается лишь при вовлечении корешков L2, L3, L4. Гипотрофия четырехглавой, и в особенности ягодичных мышц, встречается и при патологии каудальных поясничных дисков. Компрессионно–радикулярные парестезии и боли усиливаются при кашле, чихании. Боли усиливаются при движении в пояснице. Существуют другие клинические симптомы, свидетельствующие о развитии компрессии корешков, их натяжении. Чаще всего проверяемый симптом – это симптом Ласега, когда происходит резкое усиление болей в ноге при её попытке поднять в выпрямленном состоянии. Неблагоприятным вариантом поясничных вертеброгенных компрессионных корешковых синдромов является компрессия конского хвоста, так называемый каудальный синдром. Чаще всего он развивается при больших выпавших срединных грыжах дисков, когда все корешки на этогм уровне оказываются сдавленными. Топическая диагностика осуществляется по верхнему корешку. Боли, обычно сильные, распространяются не на одну ногу, а, как правило, на обе ноги, выпадение чувствительности захватывают зону «штанов наездника». При тяжелых вариантах и быстром развитии синдрома присоединяются сфинктерные расстройства. Каудальная поясничная миелопатия развивается вследствие окклюзии нижней дополнительной радикуло–медуллярной артерии (чаще у корешка LV,) и проявляется слабостью перониальной, тибиальной и ягодичных групп мышц, иногда с сегментарными нарушениями чувствительности. Нередко ишемия развивается одновременно в сегментах эпиконуса (L5–S1) и конуса (S2–S5) спинного мозга. В таких случаях присоединяются и тазовые нарушения.
Помимо выделенных основных клинико–неврологических проявлений поясничного остеохондроза встречаются и другие симптомы, свидетельствующие о поражении этого отдела позвоночника. Особенно это отчетливо проявляется при сочетании поражения межпозвонкового диска на фоне врожденной узости позвоночного канала, различных аномалий развития позвоночника. Диагностика поясничного остеохондроза основывается на клинической картине заболевания и дополнительных методов обследования, к которым относят обычную рентгенографию поясничного отдела позвоночника, компьютерную томографию (КТ), КТ–миелографию, магнитно–резонансную томографию (МРТ). С внедрением в клиническую практику МРТ позвоночника существенным образом улучшилась диагностика поясничного остеохондроза (ПО). Сагиттальные и горизонтальные томографические срезы позволяют увидеть взаимоотношение пораженного межпозвонкового диска с окружающими тканями, включая оценку просвета позвоночного канала. Определяются размеры, тип грыж дисков, какие корешки и какими структурами сдавлены. Важным является установление соответствия ведущего клинического синдрома уровню и характеру поражения. Как правило, у больного при компрессионном корешковом синдроме развивается монорадикулярное его поражение, и при МРТ сдавление этого корешка хорошо видно. Это актуально с хирургической точки зрения, т.к. этим определяется операционный доступ.
К недостаткам МРТ можно отнести ограничения, связанные с проведением обследования у больных с клаустрофобией, а также стоимость самого исследования. КТ является высокоинформативным методом диагностики, особенно в сочетании с миелографией, но нужно помнить, что сканирование осуществляется в горизонтальной плоскости и, следовательно, уровень предполагаемого поражения клинически должен быть определен весьма точно. Рутинная рентгенография используется как скрининговое обследование и является обязательной в условиях в условиях стационара. При функциональных снимках лучше всего определяется нестабильность. Различного рода костные аномалии развития также хорошо видны на спондилограммах.
При ПО проводится как консервативное, так и хирургическое лечение. При консервативном лечении при остеохондрозе требуют лечения следующие патологические состояния: ортопедические нарушения, болевой синдром, нарушения фиксационной способности диска, мышечно–тонические нарушения, нарушения кровообращения в корешках и спинном мозге, нарушения нервной проводимости, рубцово–спаечные изменения, психосоматические расстройства. Методы консервативного лечения (КЛ) включают различные ортопедические мероприятия (иммобилизация, вытяжение позвоночника, мануальная терапия), физиотерапию (лечебный массаж и лечебная физкультура, иглорефлексотерапия, электролечение), назначение медикаментозных средств. Лечение должно быть комплексным, этапным. Каждый из методов КЛ имеет свои показания и противопоказания, но, как правило, общим является назначение анальгетиков, нестероидных противовоспалительных препаратов (НПВП), миорелаксантов и физиотерапии.
Анальгетический эффект достигается применением диклофенака, парацетамола, трамадола. Выраженным анальгетическим эффектом обладает Вольтарен Ретард, содержащий 100 мг диклофенака натрия.
Постепенное (длительное) всасывание диклофенака позволяет повысить эффективность проводимой терапии, предупредить возможные гастротоксические эффекты, сделать проводимую терапию максимально удобной для пациента (всего лишь 1–2 таблетки в день).
При необходимости увеличивают суточную дозу диклофенака до 150 мг, дополнительно назначают Вольтарен в виде таблеток непролонгированного действия. При более легких формах заболевания, когда достаточно применения относительно небольших доз препарата, назначают другие лекарственные формы Вольтарена. В случае преобладания болезненных симптомов ночью или утром рекомендуется принимать Вольтарен Ретард в вечернее время.
Парацетамол уступает по анальгетической активности другим НПВП, а поэтому был разработан препарат каффетин, в состав которого, наряду с парацетамолом, входит другой неопиоидный анальгетик – пропифеназон, а также кодеин и кофеин. У больных ишалгией при применении каффетина отмечается релаксация мышц, уменьшение волнения и депрессии. Хорошие результаты отмечены при использовании каффетина в клинике с целью купирования острых болей при миофасциольных, миотонических и корешковых синдромах. По данным российских исследователей, при кратковременном применении препарат хорошо переносится, практически не вызывает побочные эффекты.
НПВП являются самыми широко применяемыми лекарственными средствами при ПО. НПВП оказывают противовоспалительное, анальгезирующее и жаропонижающее действие, связанное с подавлением циклооксигеназы (ЦОГ–1 и ЦОГ–2) – фермента, регулирующего превращение арахидоновой кислоты в простагландины, простациклин, тромбоксан. Лечение всегда следует начинать с назначения наиболее безопасных препаратов (диклофенак, кетопрофен) в минимально эффективной дозе (побочные эффекты имеют дозозависимый характер). У пожилых больных и у пациентов с факторами риска побочных эффектов лечение целесообразно начинать с мелоксикама и особенно с целекоксиба или диклофенака/мизопростола. Альтернативные пути введения (парентеральный, ректальный) не предотвращают гастроэнтерологические и другие побочные эффекты. Определенными преимуществами перед стандартными НПВП обладает комбинированный препарат диклофенак и мизопростол, позволяющий снизить риск ЦОГ–зависимых побочных эффектов. Кроме того, мизопростол способен потенцировать анальгетический эффект диклофенака.
Для устранения болей, связанных с повышением мышечного тонуса, в комплексную терапию целесообразно включать центральные миорелаксанты: тизанидин (Сирдалуд) по 2–4 мг 3–4 раза в сутки или толперизон внутрь 50–100 мг 3 раза в сутки, или толперизон внутримышечно 100 мг 2 раза в сутки. Механизм действия Сирдалуда существенно отличен от механизмов действия других препаратов, используемых для снижения повышенного мышечного тонуса. Поэтому Сирдалуд применяется в ситуациях, когда отсутствует антиспастический эффект других средств (при т.н. не отвечающих на лечение случаях). Преимуществом Сирдалуда по сравнению с другими миорелаксирующими препаратами, которые используются по тем же показаниям, является то, что при снижении мышечного тонуса на фоне назначения Сирдалуда не происходит уменьшения мышечной силы. Сирдалуд является производным имидазола, его эффект связан со стимуляцией центральных a2–адренергических рецепторов. Он избирательно угнетает полисинаптический компонент рефлекса растяжения, оказывает независимое антиноцицептивное и небольшое противовоспалительное действие. Тизанидин воздействует на спинальную и церебральную спастичность, снижает рефлексы на растяжение и болезненные мышечные спазмы. Он снижает сопротивление пассивным движениям, уменьшает спазмы и клонические судороги, а также повышает силу произвольных сокращений скелетных мышц. Обладает также гастропротективным свойством, что обусловливает его применение в комбинации с НПВП. Препарат практически не обладает побочными эффектами.
Хирургическое лечение при ПО проводится при развитии компрессионных синдромов. Необходимо отметить, что наличие факта обнаружения грыжи диска при МРТ недостаточно для окончательного решения об операции. До 85% больных с грыжами дисков среди больных с корешковыми симптомами после консервативного лечения обходятся без операции. КЛ за исключением ряда ситуаций должно быть первым этапом помощи больным с ПО. При условии неэффективности комплексного КЛ (в течение 2–3 недель) у больных с грыжами дисков и корешковыми симптомами показано хирургическое лечение (ХЛ).
Существуют экстренные показания при ПО. К ним относят развитие каудального синдрома, как правило, при полном выпадении диска в просвет позвоночного канала, развитие острой радикуломиелоишемии и выраженный гипералгический синдром, когда даже назначение опиоидов, блокады не уменьшают болевой синдром. Необходимо заметить, что абсолютный размер грыжи диска не имеет определяющего значения для окончательного решения об операции и должен рассматриваться во взаимосвязи с клинической картиной, конкретной ситуацией, которая наблюдается в позвоночном канале по данным томографии (например, может быть сочетание небольшой грыжи на фоне стеноза позвоночного канала или наоборот – грыжа большая, но срединного расположения на фоне широкого позвоночного канала).
В 95% случаях при грыжах диска используют открытый доступ в позвоночный канал. Различные дископункционные методики не нашли к настоящему времени широкого применения, хотя об их эффективности и сообщают ряд авторов. Операция проводится с использованием как обычного, так и микрохирургического инструментария (с оптическим увеличением). Во время доступа удаления костных образований позвонка стараются избежать применяя в основном интерламинарный доступ. Однако при узком канале, гипертрофии суставных отростков, фиксированной срединной грыже диска целесообразно расширять доступ за счет костных структур.
Результаты оперативного лечения во многом зависят от опыта хирурга и правильности показаний к той или иной операции. По меткому выражению известного нейрохирурга J. Brotchi, сделавшего более тысячи операций при остеохондрозе, необходимо «не забывать, что хирург должен оперировать больного, а не томографическую картинку».
В заключение еще раз хотелось бы подчеркнуть необходимость тщательного клинического обследования и анализа томограмм для принятия оптимального решения о выборе тактики лечения конкретного пациента.
Источник