Кровеносный сосуд зажат в позвоночнике

Нарушения, происходящие в сосудистой структуре позвоночника, в результате разрастания из вновь формирующихся кровеносных сосудов, находящихся в области тела позвонка, ведут к снижению его прочности (перестройка костной ткани). В результате таких сосудистых изменений возможно формирование медленно увеличивающейся сосудистой опухоли, которая может быть разных размеров. Относится к первичной доброкачественной опухоли. Называется она гемангиомой.
Локализация при сосудистых нарушениях в позвоночнике
 Появление опухоли
Появление опухоли
Может появляться в других костных структурах организма человека, но чаще всего появляется именно в позвоночнике. В большинстве случаев поражается одно тело (позвонок), но бывают поражения и нескольких позвонков (от 2-х до 5-ти, больше 5-ти встречается редко) одновременно – гемангиоматозные поражения.
Появление опухоли отмечается у взрослых, преимущественно женского пола, после 40 лет, очень редко встречается и у детей. Увеличение опухоли появляется с возрастом.
Частота проявлений отмечается:
-на первом месте — в грудном отделе позвоночника — шестой грудной позвонок;
-на втором — в поясничном отделе;
-на третьем месте — в шейном и крестцовом отделах (отмечается в 1% случаев).
Патогенез заболевания не имеет точного определения, но причинами развития опухоли по определяющим факторам выступают:
-генетическая предрасположенность;
-локальная тканевая гипоксия;
-высокое содержание количества эстрогена;
-анатомическая неполноценность структуры сосудистых стенок определенных позвонков.
Последняя причина становится благоприятным условием в случае получения позвонком микротравм. Такое строение будет вызывать увеличение нагрузки на пораженный позвонок. Травма и периодические кровоизлияния разрушают структуру кости позвонка, активируя функцию, формирующую неполноценные новые сосуды и одновременно нарушая свободное движение крови по сосудам, из-за формирования сгустка крови (появление антигенных тромбозов).
Классификация гистологических структурных образований
| Структура | Проявления |
| Капиллярная (простая) — самый распространенный вид | Малосимптоматичны. Имеют различные размеры, состоят из переплетающихся между собой формирований сосудов и капилляров, стенки которых тонкие, при этом каналы разделяются жировой и фиброзной тканью. Располагаются в несколько слоев. |
| Соединенные рацематозные ветви | Характеризуются наличием соединенного образования венозных или артериальных сосудов |
| Кавернозная полая структура | Проявляется болезненностью. Представляет несколько полостей, которые разделяются тонкими гипертрофированными перегородками соединительной ткани. Стенки сосудов не имеют эластичных волокон. Подпитывает один либо несколько крупных сосудов |
| Смешанная | Структура будет зависеть от объема поражения, и будет включать тонкостенные капилляры, крупные сосуды увеличенных полостей |
В зависимости от места развития патологического процесса гемангиомы в анатомических структурах позвонка выделяют степень поражения: локализованную и изолированную, когда поражается весь позвонок, только его тело, тело и заднее полукольцо, канал спинного мозга. Увеличение образования определяется по динамическим критериям.
Клиническое течение при сосудистых нарушениях в позвоночнике
Учитывая малосимптомность данной патологии, клиническое значение имеют проявления агрессивных форм. Клиническая картина будет иметь локальный болевой синдром. В некоторых случаях (1/3 выявлений) присутствуют сопутствующие дегенеративно- дистрофические изменения в структурах позвоночника.
Степень агрессивности абсолютных признаков классифицирует: малые гемангиомы (не требуют клинического наблюдения), неагрессивные и агрессивные.
 Клиническая картина
Клиническая картина
Динамическое наблюдение проводится для своевременного определения механического нарушения прочности тела позвонка.
Распространение опухоли за пределы позвонка может сочетаться с компрессионным синдромом, с последующим переломом позвонков. Сопровождающиеся неврологические расстройства при экстрадуральном расположении гематомы появляются при сдавлении спинного мозга. Компрессионное положение нервов вызывает проявление боли и при вовлечении всего тела позвонка и при сосудистых аномалиях.
Возможно, полное отсутствие клинических проявлений опухоли на протяжении всей жизнедеятельности организма и может определяться случайно при обследовании других патологий позвоночника.
Определение клинического проявления данной патологии будет положительным: при активном появлении опухолевого образования большого размера, при снижении высоты позвонка, при его коллапсе, при расширении позвонка образованием, вызывающем натяжение продольных связок (передней и задней), т.е. на пике болевого синдрома.
Снижается двигательная активность позвоночного столба. Локализация болей будет определяться в месте пораженного позвонка и усиливаться при поворотах. Давление от опухоли может действовать не только на спинной мозг, но и на тело позвонка, вызывая периостальное раздражение рецепторов, тем самым вызывая наличие болевого синдрома. При наличии эпидуральной гематомы раздражаются корешки спинного мозга, с появлением миелопатических синдромов.
Диагностика при сосудистых нарушениях в позвоночнике
Диагностическое определение ставиться чаще неврологами, при неврологическом осмотре на основании данных МРТ (определяют тип гемангиом – самый информативный метод) и КТ (позволяет определять структурную патологию). Учитывается необходимость в проведении клинико-рентгенологического обследования. Рентгенологическими признаками при опухолевом процессе будут поражения, вызывающие перестройку костной ткани. Отмечаются при агрессивных или потенциально агрессивных гемангиомах.
Данные современных наблюдений дают основание для проведения лабораторного обследования, т.к. образования могут иметь различную патоморфологическую структуру. В алгоритм диагностических действий включаются: веноспондилография (цифровая спондилография), радионуклидные исследования, селективная ангиография. Клинические проявления гемангиом и результат лечения оцениваются по оригинальной шкале качества жизни.
Обследования дополняются определением наличия неврологических дисфункций. Направление лечения будет определено степенью кровотечения.
Минимальные размеры гемангиомы снижают риск развития возможных вариантов осложнений.
Методы лечения гемангиомы
 Методы лечения гемангиомы
Методы лечения гемангиомы
Существует достаточно много радикальных методов решения проблемы, но многие из них являются опасными для дальнейшего здоровья пациентов, к таким методам относятся:
-рентгенотерапия, воздействие на компонент опухоли лучевой нагрузкой.
-частичная резекция пораженной кости или удаление компонента образования, представляют трудность технического доступа.
-склерозирование гемангиомы, без дополнения стабилизирующими системами возможно появление осложнений в виде комрессионных переломов тел позвонков.
-трансвазальная эмболизация (искусственное тромбирование) вызывает закупорку сосудов.
Лучший эффект без послеоперационных осложнений при лечении гемангиом достигается наиболее современны методом лечения – пункционная костная вертебропластика. Преимуществом данного метода является предупреждение компрессионных переломов и повышение биомеханической прочности тела позвонка. Назначение такого метода лечения показано при агрессивных формах гемангиомы, при этом учитывается наличие дегенеративно-дистрофического изменений в позвоночнике. Может проводиться в два этапа: вертебропластика, с хирургическим удалением эпидурального компонента опухоли.
Источник
Боль в шее, головная боль и головокружения – частые спутники нарушения мозгового кровообращения. Оно возникает при затруднении кровообращения, когда сосуды оказываются пережатыми в шейном отделе. Такое явление хорошо поддается терапии, но успех лечения тем выше, чем быстрее человек обратится к врачу. Поэтому полезно знать, какие симптомы защемления сосудов в шейном отделе существуют, к какому врачу обратиться и какие меры лечения будут применяться.
Причины
Защемления шейных сосудов могут происходить по ряду причин, среди которых следующие:
- грыжи,
- травмы,
- спондилоартроз,
- опухоли.
Но наиболее часто в роли причины ущемления выступает остеохондроз. Эта патология распространена настолько, что медики называют ее своеобразной платой человека за то, что он ходит на двух ногах, а не на четырех лапах. То есть мышечный корсет человека вынужден постоянно поддерживать позвоночник в прямом, анатомически правильном положении, и если мышцы развиты слабо, остеохондроз непременно даст о себе знать. При этом мышцы в области шейного отдела позвоночника развиты слабо от природы, и на них лежит большая нагрузка.
Также влияние оказывает и психоэмоциональное состояние человека: при хронических стрессах повышается тонус мышц шеи, что существенно увеличивает риск защемления сосудов, формирования локального воспалительного процесса и отека, препятствующего кровообращению.

Самой частой причиной защемления позвоночной артерии являются дегенеративно-дистрофические поражения шейного отдела позвоночника
Симптоматика
Симптомы клинической картины могут варьироваться в зависимости от того, острый процесс или хронический.
При остром защемлении основным признаком выступает сильная боль в области шеи. Она может усиливаться при поворотах головы, либо человек будет жаловаться на чувство онемения, когда поворачивать голову физически невозможно. Такое бывает, когда человек получил несерьезную травму (потянул мышцы шеи) или спал в неудобном положении.
В шейных позвонках проходят артерии, которые питают ткани мозга и осуществляют венозный отток. При защемлении этот процесс нарушается. Как правило, этот процесс развивается постепенно, организм способен длительное время компенсировать недостаток кислорода и других веществ, поступающий с кровотоком в мозг. Поэтому клиническая картина увеличивается по нарастающей.
Симптомы хронического защемления позвоночной артерии со стороны головного мозга выражаются в следующем:
- головные боли;
- быстрая утомляемость;
- снижение памяти;
- ухудшение внимания;
- расстройства зрения (мушки или пятна перед глазами);
- снижение слуха, звон в ушах;
- обмороки или головокружения.
Когда такие симптомы присутствуют постоянно, качество жизни человека снижается: нарушается сон, развивается депрессия, пропадает мотивация к любой деятельности. Поэтому, заметив любой описанный признак, следует как можно быстрее обратиться к врачу.

Головная боль и головокружение – самые частые симптомы защемления сосудов в шейном отделе позвоночника
Если защемление спровоцировано не остеохондрозом, а другим заболеванием (проблемы с костной системой организма, патологии сосудистого происхождения, опухоль) или травмой, клиническая картина может отличаться. Ее интенсивность будет зависеть от того, насколько быстро развивается основное заболевание.
Диагностика
При появлении первых симптомов можно обратиться к терапевту, который направит к неврологу или вертебрологу.
Врач соберет анамнез, проведет визуальный осмотр и тесты, после чего отправит пациента на исследования, среди которых:
- функциональная рентгенологическая диагностика в разном положении головы;
- компьютерная и магнитно-резонансная томография;
- УЗИ сосудов шеи;
- ангиография.
По результатам можно выявить причину защемления и степень выраженности проблемы. Эта информация позволит подобрать наиболее точное лечение.

Читайте также:
Лечение
Терапия при защемлении складывается из целого комплекса мер, которые направлены на восстановление кровообращения головного мозга, снятие симптомов и нормализацию самочувствия, а также на устранение причины зажима.
Медикаментозная терапия
Если в мышцах шеи есть воспаление и отек, что обычно выражается в невозможности поворачивать голову, врач назначает нестероидные противовоспалительные средства. Они применяются как внутренне, так и наружно, в виде мазей.
Снять мышечный зажим хорошо помогают миорелаксанты, но их эффект будет временным, если не бороться с причиной повышения мышечного тонуса, например, с хроническим стрессом.
Устранить симптоматику со стороны головного мозга помогают:
- витамины группы В;
- ноотропы;
- нейропротекторы;
- сосудорасширяющие препараты.
Каждое лекарство имеет свои противопоказания, поэтому назначать их может только лечащий врач.
Если защемление было спровоцировано нарушением в тканях позвоночника, могут использоваться хондропротекторы. При необходимости могут быть назначены обезболивающие препараты.
Физиотерапия
Физиотерапевтические методики основаны на прогревании мягких тканей шеи. Это помогает ускорить процесс снятия воспаления с мышц и снизить их тонус.
Применяются такие методы лечения:
- электрофорез,
- УВЧ-терапия,
- лазер,
- магнитная терапия,
- фонофорез.
Лечение проводится курсом, длительность которого определяет врач.
Массаж
Правильно выполненный массаж помогает снять напряжение шеи и боль, а также улучшить циркуляцию крови. Но выполнять массаж может только квалифицированный специалист, в противном случае можно нанести организму больший ущерб. Например, есть риск развития тромбоэмболии, инсульта.

Важно, чтобы массаж шейно-воротниковой зоны выполнял специалист с медицинским образованием
Лечебная гимнастика
В период острой фазы заболевания делать любые упражнения на шею строго противопоказано. Напротив, в это время следует максимально обездвижить шею, что удобно сделать при помощи воротника Шанца.
В период ремиссии полезно делать упражнения для укрепления мышечного корсета шеи. Можно надавливать рукой на боковую сторону головы, одновременно оказывая сопротивление мышцами шеи. Постепенно и крайне осторожно можно делать повороты головы, наклоны.
Большую пользу оказывает плавание.
Хирургическое вмешательство
Помощь хирурга обычно требуется в том случае, если патологический процесс вызвали грыжи позвонка или травмы, после которых нужно удалить костные обломки. Также операции могут быть показаны при опухолях.
После проведенных операций пациент восстанавливается на протяжении реабилитационного периода, продолжительность которого может достигать 8–10 недель.
Профилактика
Предупредить защемление сосудов шейного отдела позвоночника намного проще, чем лечить. Для этого достаточно соблюдать правила здорового образа жизни:
- регулярно получать умеренные физические нагрузки;
- избегать ношения тяжестей, а в случае необходимости – равномерно распределять груз в обе руки;
- спать на ортопедическом матрасе и подушке;
- избегать стрессов и учиться с ними справляться правильно;
- спать не менее 7 часов в сутки.
При сидячем образе жизни нужно приучить себя делать легкую зарядку. Это актуально для офисных работников, водителей транспорта. Им очень полезно на несколько минут в день надевать воротник Шанца, чтобы разгрузить шейные позвонки.
Защемление сосудов в шейном отделе позвоночника – частая и неприятная ситуация, которой можно избежать. А при необходимости – быстро вылечить при помощи методов современной медицины.
Источник
Защемление сосуда в шейном отделе (медицинское название – синдром шейной артерии) – опасная патология, при которой шейная артерия оказывается зажатой вследствие действия различных факторов. У больного возникают различные неврологические симптомы, сильно ухудшающие жизнь человека.
Данный синдром опасен тем, что через защемлённый сосуд не протекает достаточное количество крови, что влечёт за собой ухудшение питания и доступа кислорода к головному мозгу. Это приводит к различным заболеваниям неврологического характера. Самое опасное осложнение патологии – инсульт.
Причины возникновения
Причины защемления кровеносных сосудов делят на 2 группы. Первая группа – вертеброгенные, то есть связанные с патологиями позвоночного столба, таковыми причинами являются:
- Дегенеративно – дистрофические заболевания позвоночника – остеохондроз, остеопороз, артроз, спондилёз.
- Протрузия, межпозвоночная грыжа.
- Невралгия.
- Стеноз позвоночного канала.
- Травмы шеи.
- Врождённые патологии шейного отдела.
Вторая группа – невертеброгенные, то есть несвязанные с патологиями позвоночника:
- Перекручивание кровеносных сосудов.
- Опухоли.
- Повышенный холестерин.
- Спазм мышц.
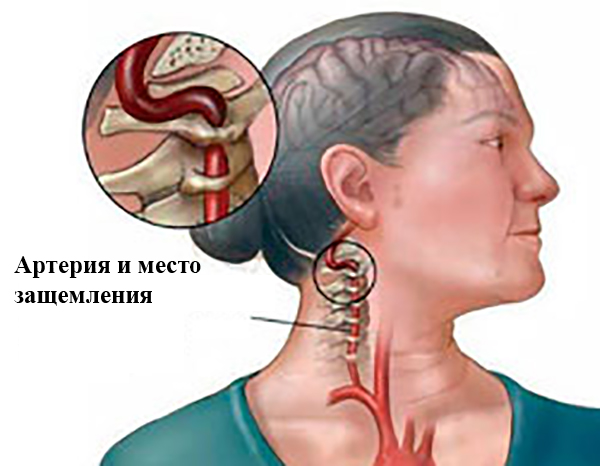
Симптомы
Признаки защемления сосуда носят ярко выраженный характер. Больного беспокоят следующие симптомы:
- Мигрень. Головная боль чаще всего носит пульсирующий характер и усиливается после совершения резких движений головой, физических нагрузок, долгой прогулки, пробежки, после сна.
- Ухудшение зрения – потемнение в глазах, «мушки», ощущение сухости.
- Ухудшение слуха, шум в ушах.
- Шум в голове.
- Головокружения.
- Тошнота и рвота при совершении резких движений головой.
- Нарушение координации.
- Обмороки.

Если защемление не устранить, то с течением болезни у пациента возникают нарушения психики, онемения лица, сбои в работе сердечно – сосудистой системы.
Диагностика
Диагностика заболевания начинается с того, что лечащий специалист выслушивает жалобы больного. Для более точной диагностики врач назначает дополнительные методы:
- Рентгенографию шейного отдела – показывает повреждения в структуре позвоночного столба, смещение позвонков, патологические изменения в позвонках.
- Доплерографию – данный метод позволяет исследовать кровеносные сосуды и обнаружить нарушения в их строении и функционировании.
- МРТ шейного отдела – позволяет обнаружить малейшие повреждения позвонков, патологические изменения и многие дегенеративные заболевания позвоночника.
- МРТ головного мозга – показывает риск возникновения инсульта и нарушения в работе органа.
Лечение
Лечение защемления проводится комплексно и направлено не только на лечение заболевания, но и на устранение причин, влияющих на его развитие.
В первую очередь больному назначается медикаментозная терапия:
- Противовоспалительные средства – устраняют болезненные ощущения и воспалительный процесс. Обычно назначают препараты «Нимесулид» или «Мелоксикам».
- Если защемление вызвано частыми спазмами мышц шеи, то назначают миорелаксанты для расслабления мускулатуры – «Сирдалуд», «Мидокалм» и др.
- Препараты, улучшающие микроциркуляцию крови – «Трентал» или «Агапурин».
- Противогипоксические средства – способствуют устранению кислородного голодания головного мозга. Самыми эффективными препаратами считаются «Мексидол» и «Актовегин».
- Ноотропные средства – улучшают функционирование психической системы и способствуют улучшению работы головного мозга. Это могут быть «Пироцетам», «Тиоцетам», «Луоцетам».
- Седативные препараты при повышенной раздражительности и агрессивности.

Лечение защемления невозможно представить без лечебной физкультуры. Курс упражнений должен быть назначен лечащим специалистом, а заниматься ЛФК нужно под присмотром специалиста, так как любое неаккуратное движение может только усугубить проблему. Каждое упражнение нужно выполнять в медленном темпе без резких движений.
Терапия защемления кровеносных сосудов не обходится без массажа. Его цель – снизить болезненные ощущения в шее, устранить повышенный спазм мышц, которые сдавливают сосуды. Лучше не заниматься самомассажем, а доверить его выполнение опытному специалисту, который знает, куда и где нужно воздействовать. Массаж должен быть лёгким.
Без физиотерапии не обходится ни одно лечение патологий позвоночника и его отделов. С помощью процедур возможно устранить боль, воспаление, спазм мышц, улучшить обмен веществ в тканях, насытить их кислородом и полезными веществами. Также физиотерапия помогает расширить сосуды, что способствует ускорению кровообращения. Пациенту могут назначить магнитотерапию, рефлексотерапию, ультразвуковое воздействие. Дополнительно могут назначить такие процедуры как парафиновые аппликации, грязелечение.
На протяжении всего лечения шейный отдел должен быть иммобилизирован – пациент должен носить специальный воротник (ортез) для шеи, который позволяет поддерживать положение головы и шеи в одном положении.
При неэффективности традиционных методов терапии проводят операцию, в ходе которой удаляют структуры, сдавливающие артерию.
Профилактика
Для того чтобы не допустить развитие такого опасного синдрома, нужно соблюдать профилактические меры:
- Спать на ортопедическом матрасе и подушке.
- Раз в полгода – год проходить курс лечебного массажа у специалиста.
- Делать зарядку каждое утро.
- Заниматься йогой, плаванием, вести активный образ жизни.
- При сидячей работе каждый час делать аккуратный массаж воротниковой зоны и лёгкую зарядку для шеи – несколько раз медленно наклонить голову в разные стороны, совершить круговые вращений, поднять плечи.
- Правильно питаться, как можно меньше употреблять блюд, в которых большое количество холестерина.
- Не переохлаждать шейный отдел.
Источник
