Кт картина дегенеративно дистрофических изменений позвоночника это

Чаще всего с проблемами дегенеративно-дистрофических изменений сталкиваются люди пожилого возраста. В связи с естественным изнашиванием связок, хрящей, костей, нарушением обменных процессов и кровотока их опорно-двигательная система начинает давать сбои. Подобная деградация постепенно приводит к снижению качества жизни. Если не предпринимать никаких действий, то изменения в позвоночном столбе могут привести к еще большим осложнениям и инвалидизации пациента. Однако дегенерация в позвоночных дисках способна затронуть и молодое поколение. Признаки остеохондроза в 47% случаев уже наблюдаются у пациентов 25-30 лет. Поэтому врачи рекомендуют, начиная с 30 лет, следить за здоровьем своей спины.
Для того, чтобы выявить признаки дегенеративно-дистрофических процессов в позвоночнике, необходимо записаться на прием к неврологу и сделать МРТ всего позвоночника. По данным томографии и неврологического осмотра врач определит степень дегенерации и назначит схему лечения или профилактики заболеваний.
Симптомы
На начальных этапах дегенеративные изменения в позвоночнике никак о себе не дают знать. Наша спина обладает сильными компенсаторными возможностями. О наличий дегенеративных процессов в позвоночных структурах может говорить появившиеся дискомфорт в области шеи, груди, поясницы, скованность движений и болезненные ощущения, отдающая боль в руке и в ноге, боль мышечного напряжения в спине, межреберная невралгия.
Самый точный и первый симптом, который отметит у себя человек с дегенеративными изменениями в позвоночнике, это спазматическая боль. Она способна захватить всю шею, перейти в затылок, отдаться в плечах, пояснице. Нередко во время мышечного спазма человек попросту не может пошевелиться. Тогда пациент временно замирает, не двигается.
Помимо сильной боли и скованности человек может ощущать регулярные головные боли. Кроме того, для больного характерны такие состояния, как повышенная утомляемость, астения, сбой в координации движений.
Все это происходит из-за неврологических и сосудистых нарушений. Ведь изменение размеров межпозвоночного диска способно привести к ущемлению нервных корешков и кровеносных сосудов. Следует заметить, что такое состояние может быть опасно для спинного и головного мозга.
Узнать о защемлении нерва можно по следующим признакам:
- Головная боль;
- Повышенное давление;
- Утреннее головокружение;
- Ухудшение памяти;
- Нарушение слуха;
- Снижение внимания;
- Шум в ушах;
- Онемение конечностей;
- Снижение чувствительности рук;
- Ослабление зрения;
- Необъяснимая тошнота.
Виды дегенеративных нарушений позвоночника
Среди самых распространенных заболеваний, вызванных дегенеративными изменениями в позвоночнике стоит отметить:
- Остеохондроз. Широко распространенная патология, которая характеризуется сжатием позвоночника. На основании такого воздействия происходит уменьшение высоты диска, его разделение или расслоение. Как правило, остеохондроз сопровождается проявлением протрузии, а затем и полноценной грыжи.
- Спондилез. Это заболевание представляет собой разрушение фиброзной ткани дисков позвоночника и разрастание костной ткани. Образование остеофитов чаще всего свойственно для людей пожилого возраста.
- Спондилоартроз. Это — разрушение межпозвоночных суставов. Данная болезнь может развиваться самостоятельно или быть продолжением остеохондроза.
Дегенеративные изменения в позвоночнике обычно протекают следующим образом:
- Ткани позвоночного столба у пациента начинают уплотняться;
- Происходит дистрофия межпозвонковых дисков;
- Нарушается цельность пульпозного ядра;
- Формируются протрузии и грыжи;
- Образуются выросты — остеофиты.
Такие нарушения характеризуются уменьшением гибкости позвоночника, скованностью движений, появлением онемении, болью, хрустом.
Причины болезни
Дегенеративные изменения в позвоночнике наблюдаются чаще всего у людей пожилого возраста. В связи с естественным старением организма и нагрузкой на опорно-двигательный аппарат происходит снижение плотности тканей, постепенное их разрушение. Как правило, такие проявления являются хроническими. Молодые люди также подвержены вышеперечисленным заболеваниям. Чаще всего недуг затрагивает тех, кто мало двигается, много сидит.
Разрушение тканей позвоночного столба могут быть вызваны разными факторами. Среди самых распространенных стоит отметить:
- Полусогнутое положение туловища может спровоцировать растяжение спинных мышц;
- Малоподвижный образ жизни офисных работников, водителей автотранспорта вызывает снижение тонуса мускулатуры;
- Аномальное расположение позвонков из-за генетической предрасположенности человека.
Иногда дегенеративные нарушения в позвоночнике могут стать следствием:
- Механических повреждений или травм;
- Гормональных нарушений;
- Постоянных стрессов;
- Неправильного питания;
- Метаболического расстройства дисков.
МРТ, КТ и дегенеративные изменения в позвоночнике
МРТ и КТ позвоночника — это два основных метода диагностики дегенеративных изменений позвоночника. Рентгенография, к сожалению, не дает достаточных данных о состоянии тканей, чтобы качественно диагностировать данные состояния на ранних этапах. КТ позвоночника хорошо покажет костную дегенерацию позвонков. Она позволит выявить:
- зоны костного разрастания — остеофиты
- истощения костей — остеопороз
- остеоартроз.
МРТ позвоночника является приоритетным методом диагностики дегенеративно-дистрофических изменений в межпозвоночных дисках и позвоночных суставах. С ее помощью можно оценить качество содержимого пульпозного ядра, места разрушения кольца, зоны протрузий и грыж, зоны расслоения хрящевой ткани суставов.
Признаки дегенеративно-дистрофических изменений на МРТ снимках
Признаками дегенерации позвоночника на МРТ будет:
- снижение расстояния между позвонками;
- смещение позвонков вправо и влево;
- дистрофия наружных волокон передних или боковых отделов фиброзного кольца;
- остеофиты на позвонковых душках;
- протрузии и грыжи в межпозвоночных дисков;
- воспаление окружающих тканей, связок и околосуставных мышц.

Автор статьи:Тархов Дмитрий Юрьевич
Врачебная специальность: Врач-невролог
Записаться на прием: ГУ «Институт геронтологии им. Д.Ф. Чеботарева НАМН Украины»
Последние статьи об МРТ
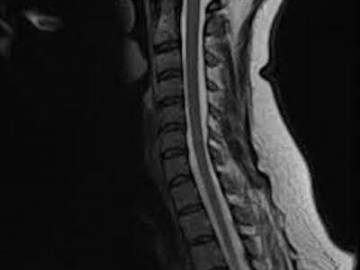
Шейный остеохондроз на МРТ — это очень частая находка. Как правило, его диагностируют случайно, когда пациент делает исследование на поиск других болезней, часто даже не задумываясь, что причиной онемения в руке, боли в шеи, шуме в ушах может быть остеохондроз. Следует сказать, что

КТ и МРТ позвоночника — это на данный момент два самых информативных метода обследования. Они позволяют с наибольшей точностью определить костные деформации, размеры грыжевых выпячиваний межпозвонковых дисков, патологии спинного мозга, дегенеративно-дистрофические изменения.
Мощное магнитное поле томографа при МРТ позвоночника обуславливает ряд противопоказаний. Особенность поля взаимодействовать с объектами, содержащими металл, сдвигая их с места, и нарушать работу электронных систем, ограничивает проведение МРТ процедуры для пациентов, в теле которых установлены любые металлические имплантаты.
Источник
Компьютерная томография в диагностике дегенеративных изменений межпозвоночных дисков поясничного отдела позвоночника
Появление рентгеновской компьютерной томографии существенно расширило возможности диагностики этих заболеваний. Компьютерная томография позволяет получать поперечные послойные изображения позвоночника, дифференцировать интраспинальные структуры, выявлять незначительные различия в плотности нормальных и патологически измененных тканей.
Поясничный отдел позвоночника чаще всего подвержен дегенеративнодистрофическим процессам. Спинной мозг едва достигает второго поясничного позвонка. Его продолжением является конский хвост. Нервные корешки, или так называемые корешки Нажотта (J. Nageotte – французский анатом и гистолог), отделяются от дурального мешка позади и не сколько выше межпозвоночного диска и затем расходятся вниз и кнаружи к межпозвоночным отверстиям. Окруженные твердой мозговой оболочкой, они проходят в непосредственной близости от дорсальной части межпозвоночного диска.
• дистрофию пульпозного ядра;
• грыжи:
– Шморля,
– дорсальные,
– вентральные,
– латеральные;
• сочетание протрузии и грыжи.
Под дистрофией пульпозного ядра понимается разрушение ядра межпозвоночного диска с его частичным замещением газом. Это состояние связано с преждевременной инволюцией диска. Межпозвоночный диск взрослого, как и суставной хрящ, утрачивает способность к регенерации. Недостаточное питание, происходящее путем диффузии, а также большая нагрузка дисков изза вертикального положения постепенно ведут к процессам их старения. Наиболее типичным признаком дистрофии пульпозного ядра на компьютерных томограммах является “вакуум-феномен” внутри диска: очаги воздушной плотности (от – 850 до – 950 Н) с четкими контурами. При изменении положения тела и нагрузки на позвоночник они не исчезают. Длительное наблюдение за такими больными показывает невозможность значительного уменьшения выраженности “вакуум-феномена”. “Вакуум-феномен” выявляется достаточно часто и не редко сопровождает другие виды дегенеративных изменений межпозвоночных дисков. Однако в случаях грыж дисков, он обусловлен перемещением пульпозного ядра через разрыв в фиброзном кольце.
Клиническое значение дистрофии пульпозного ядра заключается в уменьшении высоты межпозвоночных отверстий. В результате происходит сближение спинальных корешков с верхними суставными отростками нижележащих позвонков и латеральными отделами желтых связок. При гиперплазии указанных структур вероятность компрессии корешка и ганглия в межпозвоночном отверстии возрастает.
В случае протрузии (выпячивание, выступание диска) целостность фиброзного кольца сохраняется. Мы придерживаемся следующей клинико-анатомической классификации протрузий межпозвоночных дисков поясничного отдела позвоночника:
дорсальные 6,5%
а) медианные
б) с латерализацией
фораминальные 4,0%
латеральные 3,0%
II. Циркулярные: 85,5%
равномерные 50,0%
циркулярнодорсальные 24,0%
циркулярнофораминальные 11,5%
Следует иметь в виду определенную условность классификации, что связано с реальным многообразием изменений форм межпозвоночных дисков. Так, возможно сочетание нескольких локальных протрузий. Кроме того, форма выпячивания может различаться напоследовательных сканах. Поэтому возможно дальнейшее усовершенствование классификации.

Фораминальная протрузия проявляется в виде выступания диска в сторону межпозвоночного отверстия. При этом отверстие полностью или частично сужается. Формальная картина фораминальных протрузий сходна с дорсальными. Наибольший интерес представляет измерение расстояния между головкой верхнего суставного отростка нижележащего позвонка и телом позвонка, а также толщины латерального сегмента желтой связки. Таким образом определяется основной фактор компрессии. Компрессии корешков способствует также артроз дугоотростчатых суставов. Выделяются три рентгено-морфологические степени этого процесса.
I. Синдром поражения суставных поверхностей.
а) деструкция суставных хрящей в виде субхондрального остеосклероза суставных отростков, сужения или неравномерного расширения внутрисуставной щели;
б) субхондральные эрозии в виде зазубренности и экскаваций кортикальной поверхности сустава.
II. Синдром гиперплазии суставных отростков. Проявляется расширением внутрисуставной щели с потерей конгруэнтности суставных поверхностей, увеличением размеров головок суставных отростков с образованием экзостозов, наличием внутрисуставного “вакуум-феномен.
Синдром морфологической декомпенсации. Определяется в виде кистообразной перестройки костной ткани головок суставных отростков, внутрисуставного “вакуум-феномена”, выраженной неконгруэнтности суставных поверхностей с элементами органического подвывиха, значительного увеличения внутрисуставной щели или признаков анкилозирования. Практика показывает, что клинически наиболее актуален прежде всего артроз второй степени.
Несмотря на большие размеры головок суставных отростков и экзостозов, при третьей степени артроза признаки радикулопатии встречаются реже, клиническая симптоматика выражена меньше. Вероятно, это объясняется приспособительными возможностями спинальных корешков и окружающих костных структур. Остеофиты, исходящие из краев тела позвонка, в отличие от суставных экзостозов, редко приводят к корешковым расстройствам. Это, вероятно, связано с их стационарным взаимоотношением со спинальным ганглием.
Возникновение передних и боковых деформаций межпозвоночного диска обусловлено неравномерностью дегенеративного процесса в нем, а также врожденными дефектами развития фиброзного кольца и передней продольной связки. Нередко указанные изменения в дисках сочетаются с люмбализацией. У большинства обследуемых отмечается выраженный в той или иной степени псевдоспондилолистез. Вероятно, гипермобильность и нестабильность в позвоночно-двигательных сегментах способствуют формированию указанных форм протрузий.
Основным отличием латеральной протрузии являются боковые деформации дисков, в тесном контакте с которыми располагаются спинальные нервы и их передние ветви. Семиотика вентральных протрузий отличается передней деформацией диска. При этом их описание в протоколе исследования представляет только академический интерес. Наиболее частой находкой лучевого обследования являются равномерные циркулярные протрузии. Само определение этого вида протрузий свидетельствует о равномерном дегенеративно-дистрофическом процессе в межпозвоночном диске. Равномерные циркулярные протрузии могут играть весьма существенную роль в возникновении неврологической симптоматики. Равномерная циркулярная протрузия характеризуется горизонтальным круговым выпячиванием диска плотностью от 75 до 105 Н. Размеры протрузии могут варьировать от 3 до 12 мм, неодинаковы во всех отделах, однако разница составляет не более 1 мм. Структура чаще однородна, но нередко имеется краевое обызвествление. Контуры ровные и четкие, а в случаях длительно существующего процесса – менее четкие и фестончатые. Уменьшается объем эпидуральной клетчатки, прилегающей к протрузии. Исходя из практического опыта, рекомендуется особое внимание уделять краевому обызвествлению диска. При прочих равных условиях оно нередко является доминирующим фактором в происхождении неврологических расстройств и определении стороны поражения.
Циркулярнодорсальные протрузии – вторые по частоте выявления после равномерных циркулярных. Этим определением пользуются при описании всех циркулярных протрузий, величина которых максимальна в дорсальном сегменте. На компьютерных томограммах у пациентов с циркулярнодорсальными протрузиями визуализируется деформация межпозвоночного диска во всех направлениях с преобладанием в дорсальном отделе. Виден непосредственный контакт протрузии со спинальными корешками нижележащего уровня. В остальном КТ-семиотика циркулярно-дорсальных протрузий совпадает с равномерными протрузиями. Достаточно распространенны циркулярно-фораминальные протрузии. Так как ширина наружной части латерального канала в норме составляет около 5 мм, то и фораминальная часть протрузии не превышает этой величины. Согласно нашему опыту, двухсторонний характер циркулярнофораминальной протрузии имеет место примерно у 16,0% больных. У 62% пациентов выявляется левосторонняя латерализация процесса, у 22,0% – правосторонняя. На компьютерных томограммах обнаруживается неравномерное циркулярное выбухание межпозвоночного диска с максимальной ее величиной в фораминальном отделе. Так же как и при фораминальных протрузиях, клинически наиболее значимы краевые разрастания тел позвонков в области межпозвоночных отверстий, обызвествление фиброзного кольца, гипертрофия бокового отдела желтой связки и головки верхнего суставного отростка нижележащего позвонка. Грыжи межпозвоночных дисков, за исключением интракорпоральных, образуются вследствие разрыва фиброзного кольца. Чаще пульпозное ядро перемещается в дорсальную сторону. Вначале оно располагается на уровне диска, а затем смещается вдоль позвоночника вниз, реже – вверх.
Нами используется следующая клинико-анатомическая классификация дорсальных грыжмежпозвоночных дисков поясничного отдела позвоночника: медианные (10%), парамедианные (75%), фораминальные (15%). Парамедианные грыжи всегда преобладают, однако доля фораминальных и медианных грыж в различных отделах позвоночника варьирует. В поясничном отделе, по нашим данным, фораминальные грыжи встречаются несколько чаще, чем медианные. Медианные и парамедианные грыжи могут разрывать волокна задней продольной связки. При этом чаще пульпозное ядро огибает ее, внедряясь в эпидуральную жировую клетчатку. На КТ-изображениях грыжи межпозвоночных дисков выглядят как выпячивания неправильной полуовальной формы. Размеры вариабельны. Так, медианные и парамедианные могут выступать в просвет позвоночного канала до 12–15 мм. Размеры фораминальных грыж частично ограничены величиной межпозвоночных отверстий в 5–6 мм. Однако большие фораминальные грыжи выходят за пределы отверстия и превышают 6 мм. Некоторые грыжи выявляются только на уровне межпозвоночного диска. Критериями их отличия от протрузии являются бугристые контуры и высота выпячивания, превышающая треть ширины. Большинство грыж имеют протяженность, превышающую толщину диска. На КТ-изображениях это проявляется наличием аналогичного выпячивания на уровне тела выше и (или) нижележащего позвонка. Недавно возникшие грыжи имеют относительно однородную структуру, плотность 60–80 Н, не всегда четкие контуры, длительно существующие – неоднородную структуру, плотность до 110 Н, с элементами краевого обызвествления плотностью >120 Н, с четкими и фестончатыми краями. К сожалению, попытки отличить выпавшее пульпозное ядро от разорванного фиброзного кольца по плотностным показателям несостоятельны. КТ позволяет определить форму грыжи диска, ширину ее основания, а следовательно, и риск секвестрации. Грыжи каплеобразной формы с узким основанием имеют наибольший риск отделения от диска. Грыжи межпозвоночного диска деформируют эпидуральную жировую клетчатку. Дорсальные грыжи смещают корешки назад и латерально. Пораженный корешок вследствие венозного стаза может быть отечен и утолщен. В то же время вследствие местного воспалительного процесса спинномозговой корешок может быть припаян к грыже диска, тогда его визуализация крайне затруднена. Парамедианные грыжи с сильной латерализацией могут поражать корешки двух соседних гомолатеральных сегментов. При этом выявляется не только смещение корешка Нажотта, но и проникновение грыжи в межпозвоночное отверстие. Поражение гомолатеральных сегментов возможно и при развитии парамедианной грыжи на фоне циркулярной протрузии межпозвоночного диска.
Взаимоотношение фораминальных грыж со спинномозговым корешком менее демонстративно, так как корешок не меняет своего положения. Однако когда грыжа диска визуализируется на уровне верхнего этажа межпозвоночного отверстия, а граница между диском и корешком не определяется, можно достоверно говорить о компрессии последнего.
Дополнительную информацию могут давать сагиттальные и парасагиттальные реконструкции аксиальных изображений. Они убедительно демонстрируют величину и распространенность грыжи, а также взаимоотношение диска со спинальным корешком на его протяжении. Фронтальные реконструкции применяются только для дорсальных грыж и несут меньшую информацию, чем сагиттальные.
Латеральные и вентральные формы грыж межпозвоночных дисков крайне редки и чаще связаны с травмой позвоночника. При этом существенное клиническое значение имеют лишь латеральные грыжи. В редких случаях они способны натягивать спинальные нервы и их передние ветви и вызывать невропатию. КТ-семиотика латеральных и вентральных грыж подобна дорсальным. В данном случае фронтальные реконструкции наиболее информативны и помогают визуализировать контакт латеральных грыж со спинномозговыми нервами. Грыжи часто сочетаются с циркулярными протрузиями межпозвоночных дисков. Фораминальная или парамедианная грыжа, развившаяся на фоне циркулярной протрузии, нередко поражает спинальные корешки двух смежных гомолатеральных сегментов. При КТ определяется неравномерное циркулярное выпячивание диска, которое на уровне тела позвонка становится локальным и имеет неправильную полуовальную форму.
Интракорпоральные грыжи (Шморля)образуются вследствие внедрения пульпозного ядра межпозвоночного диска в губчатое вещество тела позвонка с разрушением его замыкательной пластины. При этом вокруг грыжи образуется зона остеосклероза. Грыжи Шморля свидетельствуют о выраженности дегенеративно-дистрофических изменений в позвоночном сегменте в целом, однако часто не имеют существенного клинического значения. Тем не менее, не следует забывать о возможном осложнении интракорпоральных грыж – отеке костного мозга позвонка, который сопровождается местным, но нередко достаточно интенсивным болевым синдромом. На КТ-изображениях грыжа Шморля выглядит как очаг в губчатом веществе тела позвонка неправильной округлой формы, прилежащий к замыкательной пластине, различных размеров, относительно однородной структуры, пониженной до 50–60 Н плотности, окруженный ободком шириной 2–3 мм повышенной до 200–300 Н плотности. К сожалению, отек костного мозга позвонка никак не отражается на компьютерных томограммах. Подробное изучение истории болезни обследуемого, его клинической симптоматики и сопоставление этих данных с компьютерными томограммами позволяет в подавляющем большинстве случаев точно установить морфологические причины корешковых расстройств.
А.Ю. Васильев, Н.К. Витько.
Дегенеративно-дистрофические изменения – наиболее часто встречающиеся поражения позвоночника. Большое значение в их распознавании имеют лучевые методы диагностики, среди которых значительную роль продолжает играть рентгеновский, включая обзорную и функциональную рентгенографию, послойную томографию, эпидуро — и миелографию.
Хотя этиопатогенез поясничных радикулопатий является многофакторным, следует отметить первостепенную роль в нем фораминальных (в сторону межпозвоночных отверстий) выпячиваний дисков. Факторами непосредственной компрессии в области межпозвоночных отверстий являются восходящие грыжи дисков, гиперплазированные головки верхних суставных отростков нижележащего позвонка, а также гипертрофированные медиальные отделы желтой связки. Особая роль принадлежит также и артрозу дугоотростчатых суставов.
Дегенеративные изменения межпозвоночных дисков подразделяются на:
• протрузии;
I. Локальные 14,5%
вентральные 1,0%
Локальные протрузии являются следствием неравномерности развития дегенеративных процессов в межпозвоночных дисках. Дорсальная их предрасположенность обусловлена анатомическими предпосылками. Биокинематические процессы в позвоночнике при выполнении свойственных ему функций опоры и движения являются инициирующим фактором деформации дисков в дорсальном направлении. Дорсальная форма локальной протрузии при КТ визуализируется в виде заднего выступания диска на 3–10 мм однородной структуры или с краевыми обызвествлениями, всегда с четкими и ровными контурами. Отклонение вершины протрузии от сагиттальной линии определяет сторону неврологической симптоматики. Плотность протрузии равняется 60–95 Н, что соответствует плотности фиброзного кольца диска. Дополнительно могут выявляться гипертрофия медиального компонента желтой связки до 5–7 мм, грыжи Шморля. Натяжению корешков Нажотта также способствуют обызвествление задней продольной связки, дорсальные экзостозы краев тел позвонков, первичный стеноз позвоночного канала, гипертрофия медиальных отделов желтых связок.
Источник



















