Лечение нервных отростков позвоночника
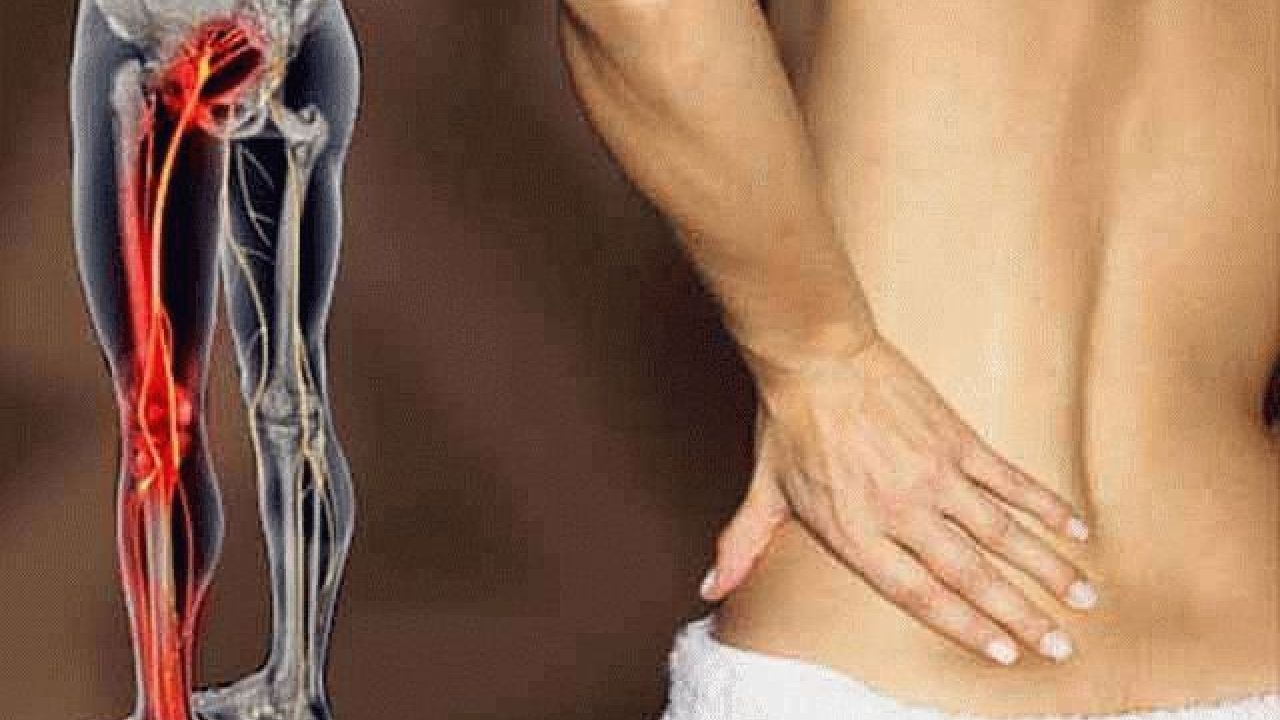
Различные заболевания позвоночника дегенеративного и воспалительного характера могут вовлекать в патологический процесс нервные окончания и корешки, которые отходят от спинного мозга. В этом случае развивается комплекс патологических симптомов, имеющих название невралгия.
Невралгия – болезненные ощущения по ходу пораженного нерва. Следует отличать термин от распространённого в народе радикулита. Последним называется воспалительный процесс в области корешка спинномозгового нерва, радикулит проявляется не только болью (невралгией), но и другими характерными симптомами.
Стоит сказать, что, хотя невралгия может поражать любую нервную структуру организма, чаще всего она сопровождает именно радикулит.
Причины
Какие же причины могут вызывать воспаление нервных окончаний и корешков? Причинами радикулита и позвоночной невралгии могут быть следующие состояния:
- Инфекционные заболевания позвоночника.
- Травмы, аварии, дорожно-транспортные происшествия.
- Чрезмерная нагрузка на позвоночник.
- Остеохондроз позвоночника.
- Остеопороз и дефицит кальция.
- Грыжа межпозвонкового диска.
- Спондилолистез – смещение позвонка.
- Сужение спинномозгового канала.
- Спондилит.
- Спондилоартроз и костные остеофиты.
- Опухоли позвоночника.
- Остеомиелит позвоночника.
При этом стоит учитывать, что воспаление может быть вызвано инфекционным агентом или нарушением анатомических взаимодействий. Во втором случае возникает асептическое воспаление, в лечении которого не нужно применять антибиотики, достаточно противовоспалительных препаратов.
Определить истинную причину радикулита поможет лечащий врач.
Симптомы
Если на позвоночный столб и корешки спинномозговых нервов внезапно оказано воздействие чрезмерной силы, возникает острый радикулит, основным симптомом болезни будет позвоночная невралгия.
При дегенеративных и обменных нарушениях процесс носит хронический характер, на корешки постепенно оказывается давление остеофита, грыжи, опухоли или другого образования. Симптомы будут постепенно нарастать по мере прогрессирования болезни.
Стоит разобраться, как будет проявлять себя радикулит различных отделов позвоночника, поскольку именно от этого будет зависеть дальнейшая диагностика и лечение. Воспаление корешков шейного и пояснично-крестцового отделов, например, будут иметь совершенно различную клиническую картину.
Радикулит шейного отдела
Заболевания шейного отдела позвоночника – не редкость, поскольку этот сегмент спины принимает активное участие в удерживании головы при ходьбе, беге, сидении за столом, работе за компьютером. Позвонки в этом участке позвоночника имеют достаточно уязвимую структуру, а при этом находятся в тесном взаимодействии с важными сосудами и нервами.
Если заболевания позвоночника привело к воспалению нервного корешка в шейной части спины, с большой вероятностью возникнут следующие проявления:
- Боли в затылке, шее, усиливающиеся при нагрузке, длительной неподвижной работе.
- Боли в лопатке, по ходу ключицы, в области плечевого сустава.
- Онемение, боли, нарушение чувствительности в руке. Радикулит нижних отделов шеи проявляется нарушением работы плечевого сплетения, которое ответственно за иннервацию верхней конечности.
- Потеря мышечной силы в руке.
- Головные боли, мигрени, головокружение – признак недостаточного кровотока через позвоночную артерию.
- Нарушения артериального давления.
Наиболее часто болезнь все же проявляется невралгией – болью в месте выхода корешка и по ходу нервных волокон. Остальные признаки присоединяются, если на нервные структуры оказывается сильное давление, или воспалительный процесс приобретает обширный характер.
Радикулит грудного отдела
Самая редкая форма радикулита – поражение грудного отдела. Причина этого явления в том, что большое количество позвонков в грудном этаже спины берут часть утраченной функции на себя, заболевание долго компенсируется.
Помимо этого, в грудном отделе нет таких важных структур, как нервные сплетения или конский хвост, поэтому в процесс вовлекаются исключительно спинномозговые корешки. Радикулит грудного отдела проявляется следующими симптомами:
- Боли в грудной части спины, усиливающиеся при нагрузке.
- Прострелы по ходу грудной клетки, повторяющие ход ребер.
- Межреберная невралгия даже может имитировать заболевания сердца, возникая в левой части груди.
- Затруднение глубокого вдоха за счет болей в грудной клетке.
Скудная симптоматика приводит к тому, что патологический процесс долго не диагностируется. Опасные заболевания могут быть обнаружены слишком поздно, поэтому при первых же симптомах нужно обращаться к врачу.
Радикулит пояснично-крестцового отдела
Самая частая локализация радикулита – область пояснично-крестцового сегмента. Это и объясняет большое количество пациентов, жалующихся на боли в пояснице.
Все дело в том, что именно на область пояснично-крестцового этажа падает большая часть нагрузки при активных движениях, поднятии тяжести, занятии спортом. Под действием этих факторов возникает дегенерация, которая приводит к асептическому воспалению нервных корешков. Симптомы поясничного радикулита:
- Боли в поясницы после нагрузки, наклона, длительного стояния, подъема тяжести.
- Прострелы боли по ходу корешка – в ягодицу, бедро, другие отделы нижней конечности.
- Нарушение кожной чувствительности в ноге, онемение, чувство «ползанья мурашек».
- Боль при надавливании на остистый отросток вовлеченного позвонка.
- Невозможность длительного стояния.
- Боль при попытке разогнуть спину во время приступа невралгии.
Радикулит сам по себе причиняет массу неудобств, однако также является проявлением другого заболевания. Если причина невралгии будет прогрессировать, она может вовлечь в процесс нервную структуру конский хвост, который отвечает за иннервацию мочевого пузыря и прямой кишки.
Боли в пояснице длительное время игнорируются пациентами, однако могут быть симптомом тяжелой болезни. Необходимо вовремя обращаться к врачу для полноценной диагностики болезни.
Диагностика
Диагностический поиск врача начинается с беседы и расспроса клинических симптомов, затем врач проведет объективное обследование позвоночника и конкретизирует неврологические симптомы. Часто для определения причины болезни может потребоваться консультация врача невролога.
Следующим шагом будет исследование анализов пациента. Общий анализ крови и мочи позволят исключить или подтвердить инфекционный процесс. При асептическом воспалении корешков анализы малоинформативны. После лабораторного исследования пациент будет направлен на инструментальные процедуры. К ним относятся:
- Рентген пораженного отдела позвоночника – исключает или подтверждает патологию костных образований, включая спондилоартрит, переломы позвонков, остеофиты, спондилолистез.
- КТ и МРТ – высокоточные методы, позволяют обнаружить процесс на начальной стадии. МРТ отлично обнаруживает патологию позвонков, поэтому является лучшим методом для диагностики остеохондроза.
- Рентгеноконтрастные методы – миелография. Применяется редко из-за риска возможных осложнений.
- Электромиография – оценка проведения электрических импульсов при возбуждении мышечных волокон. Применяется при наличии симптоматики со стороны верхних или нижних конечностей.
- Анализ спинномозговой жидкости. Пункция связана с определенными трудностями и риском осложнений, поэтому её применяют при необходимости, подозрении на инфекционные причины.
Перечисленный список исследований изменяется в зависимости от полученных данных, подозрении врача на наличие определённой патологии.
Лечение
Терапевтический подход к лечению радикулита за последние годы серьезно изменился. На сегодня приоритет имеет поиск причины болезни и её лечение, а не только устранение симптомов. В комплекс лечебных мероприятий могут входить:
- Медикаментозное лечение.
- Иммобилизация позвоночника.
- Физиотерапия.
- Лечебная физкультура.
- Массаж.
- Хирургическое лечение.
К различным методикам прибегают только при наличии показаний к их использованию. Самостоятельный выбор метода лечения недопустим.
Медикаментозное лечение
Таблетки, уколы и мази позволяют снять воспалительный синдром, устранить проявления радикулита, но не избавиться от причины. Поэтому ограничиваться только использованием медикаментов не стоит. К лекарствам, направленным на устранение радикулита, относятся:
- Нестероидные противовоспалительные препараты.
- Анальгетики.
- Витамины группы
- Миорелаксанты.
- Хондропротекторы.
Способ применения лекарств зависит от степени тяжести болевого синдрома. При малоинтенсивной боли достаточно нанесения мазей и гелей на область пораженного сегмента. При сильной невралгии приходится прибегать к использованию инъекционных форм.
Иммобилизация
При некоторых заболеваниях, например, травмах и остеохондрозе болевой синдром со стороны нервного корешка связан с давлением на него костных структур. В этом случае необходимо снять напряжение, применив метод иммобилизации.
Позвонки можно развести друг от друга с помощью скелетного вытяжения – это используется при травмах, переломах.
Для обездвиживания двигательного сегмента также можно использовать корсетные конструкции – воротник Шанца для шеи, поясничный пояс для нижнего отдела спины.
Обеспечение покоя для нервного корешка позволяет снизить симптоматику и устранить причину болезни без дальнейшего прогрессирования.
Физиотерапевтическое лечение
В современной медицинской практике признается значительное влияние физиотерапии на течение воспалительного процесса. Тепловые методы воздействия позволяют снизить интенсивность воспалительной реакции за счет увеличения кровотока в пораженной области, расслабления мышечных волокон. Возможные процедуры:
- УВЧ.
- УФО.
- Парафиновые аппликации.
- Грязевые аппликации.
- Радоновые и сероводородные ванны.
- Электромиостимуляция.
- Электро- и фонофорез лекарственных средств.
Стоит помнить, что применение физиопроцедур опасно при наличии инфекционного процесса. Врач должен назначать лечение в соответствии с противопоказаниями.
ЛФК и массаж
Лечебная физкультура позволяет восстановить функцию позвоночника после иммобилизации или оперативного лечения. ЛФК также благоприятно влияет на прогноз при остеохондрозе, грыже диска, спондилолистезе. При устранении перечисленных причин снижается вероятность прогрессирования радикулита, частота его обострений.
Упражнения рекомендуется выполнять под присмотром специалиста, постепенно увеличивая нагрузку.
Стоит посещать квалифицированного массажиста после комплекса ЛФК. Массаж позволяет расслабить мышечные волокна, снизить интенсивность болей в спине.
Оперативное лечение
Если перечисленные методы лечения были не эффективны, врач может порекомендовать хирургическое вмешательство для проведения декомпрессии нервного корешка.
Некоторые заболевания, приводящие к радикулиту, могут быть абсолютными показаниями к операции. Сюда можно отнести опухоли, переломы позвонка, тяжелые формы остеохондроза, остеофиты и другие патологические процессы.
Воспаление позвоночника другой локализации
Некоторые пациенты связывают боли в спине исключительно с радикулитом. Однако воспалительный процесс в позвоночнике может быть и другой локализации. Подвергаться воспалению могут следующие структуры:
- Тела позвонков.
- Межпозвонковые суставы.
- Межпозвоночные диски.
- Связки позвоночника.
- Мышцы спины.
- Спинной мозг, нервные сплетения.
- Мозговые оболочки.
Разграничить заболевания между собой, подобрать оптимальное лечение помогут квалифицированные специалисты.
Источник

Любое защемление нерва в пояснице дает выраженный болевой синдром, сопровождающийся неврологическими признаками неблагополучия со здоровьем. Это онемение, парестезии, мышечная слабость, судороги и т.д. Нервное защемление в пояснице приводит к временной нетрудоспособности, поскольку пациент утрачивает возможность наклоняться, сгибать и разгибать туловище, выполнять некоторые другие движения. На весь период лечения показано ограничение физических нагрузок. В первые дни после защемления корешкового нерва в пояснице показан строгий постельный режим без оказываемого мышечного напряжения на пораженную область.
Соответственно, при появлении соответствующих клинических симптомов защемления нерва в пояснице для лечения следует обратиться на прием к врачу. Доктор предоставит лист временной нетрудоспособности, что позволит дать отдых спине и исключить вероятность развития неприятных осложнений. Нельзя продолжать ходить на работу и выполнять свои привычные домашние дела. Сразу же после защемления необходимо обеспечить полный физический покой поясничному отделу позвоночника. Важно понимать, что длительная компрессия нервного волокна нарушает его трофику и может привести к атрофии. В результате этого будет нарушена иннервации большого участка тела. В ряде случаев это становится причиной нарушения функции кишечника и мочевого пузыря.
Защемление корешкового нерва в пояснице может быть обусловлено дегенеративными дистрофическими изменениями в позвоночнике. В молодом возрасте часто причиной становится смещение тела позвонка, рубцовая деформация связочного аппарата, компрессионный перелом позвонка и т.д.
Корешковое защемление в пояснице может давать сопутствующие клинические симптомы, указывающие на развитие патологий в тех органах и системах человеческого тела, за иннервацию которых отвечает пораженный корешок. Предлагаем узнать, за что и какие поясничные корешковые нервы отвечают:
- L1 и L2 отвечает за иннервацию аппендикса и слепой кишки, брюшной полости и верхней части бедра (при его поражении развиваются грыжи белой линии живота, могут возникать длительные спастические или атонические запоры, сменяющиеся диареей, воспаление толстого кишечника);
- L3 и его ответвления иннервацию половые органы, область колена и мочевой пузырь (провоцирует развитие синдрома гиперактивности мочевого пузыря, у женщин может возникать недержание мочи, у мужчин — импотенция, боли в коленях);
- L4 отвечает за правильное функционирование сосудов и мышц голени и стопы, предстательной железы у мужчин (при компрессии этого корешка возникают острые боли в голенях и стопах, развивается варикозное расширение вен нижних конечностей, может присутствовать ишиас, люмбалгия, в тяжелых случаях наблюдается длительная задержка мочеиспускания);
- L5 иннервирует голени, пальцы ног и стопы, (при повреждении могут развиваться стойкие отёки, острые постоянные боли в лодыжках, постепенно формируется плоскостопие за счет снижения тонуса мышечного свода стопы).
Еще одна вероятная опасность защемления корешкового нерва в пояснице заключается в том, что ответвления участвуют в формировании пояснично-крестцового и копчикового нервного сплетения. Они обеспечивают функциональность всей нижней части тела. При поражении корешкового нерва возникает плексопатия, воспаление нервного сплетения. Частично выпадают инновационные функции.
Причины защемления корешков в области поясницы
Защемление корешков в пояснице возникает в силу негативного действия разных факторов. Чтобы понять механизм патологического изменения, предлагаем ознакомиться со строением позвоночного столба:
- в поясничном отделе находится пять позвонков;
- между ними располагаются межпозвоночные хрящевые диски, обеспечивающие равномерное распределение амортизационной нагрузки при движениях и защищающие корешковые нервы от компрессии;
- между собой позвонки соединяются с помощью фасеточных и дугоотросчатых межпозвоночных суставов (они покрыты хрящевой суставной капсулой);
- стабильность позвонков обеспечивается хрящевым диском и связочным аппаратом, включающим в себя короткие межпозвонковые и длинные продольные связки);
- тела позвонков вместе с дугообразными отростками формируют внутреннее овальное отверстие;
- все вместе позвонки и межпозвоночные диски формируют спинномозговой канал;
- внутри него располагается спиной мозг, который при помощи ликвора через овальное отверстие в затылочной кости черепной коробки передает нервный импульс к структурам голоного мозга и обратно к частям тела;
- от спинного мозга отходят парные корешковые нервы, которые выходят через фораминальные отверстия в боковых частях тел позвонков.
В дальнейшем корешковые нервы разветвляются. Часть их них участвует в формировании поясничного, крестцового и копчикового нервных сплетений. Другие формируют седалищный, бедренный и другие крупные нервы.
Защемление в области поясницы может происходить на разных уровнях (дуральные оболочки, фораминальные отверстия, места разветвлений, точки входа и выхода из нервных сплетений. Основные причины, провоцирующие защемление корешкового нерва в пояснице – это:
- дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных дисков (остеохондроз и его осложнения в виде протрузии, экструзии и грыжи диска);
- воспалительные процессы в области позвоночника и паравертебральных тканей (миозит, тендинит, артрит межпозвоночных суставов, болезнь Бехтерева, подагра, системная красная волчанка, неврит, радикулит, полиомиелит, клещевой энцефалит и т.д.);
- рост доброкачественных и злокачественных опухолей в месте расположения корешковых нервов и их ответвлений;
- отеки мягких тканей (могут быть геморрагическими, возникающими после травматического воздействия, застойные с выпотом лимфатической жидкости, серозными и т.д.);
- травматическое воздействие (переломы тела и остистых отростков позвонков, трещины, разрывы и растяжения связочной и сухожильной ткани, вывих или подвывих позвонка);
- нарушение осанки и искривление позвоночника, в том числе и сопряженное с перекосом костей таза;
- неправильная постановка стопы (полая стопа, косолапость или плоскостопие);
- внешние факторы негативного влияния (сдавливание, удары, низкая температура воздуха);
- смещение тел позвонков относительно центральной оси (спондилолистез в виде ретролистеза и антелистеза);
- стеноз спинномозгового канала аза счет образования остеофитов, анкилоза и т.д.
С высокой долей вероятности защемление корешкового нерва в пояснице могут спровоцировать следующие факторы риска:
- избыточная масса тела, создающая повышенную нагрузку на межпозвоночные хрящевые диски;
- неправильная осанка и привычка сутулиться;
- ведение малоподвижного образа жизни с преимущественно сидячим типом работы и без регулярных физических нагрузок на мышечный каркас спины;
- тяжелый физический труд, связанный с подъемом тяжестей и их переносом;
- курение и употребление алкогольных напитков – провоцирует нарушение процесса микроциркуляции крови и лимфатической жидкости, что влечёт за собой преждевременное разрушение хрящевой ткани межпозвоночных дисков;
- неправильный выбор обуви и одежды;
- неправильная организация спального и рабочего места.
Исключать все возможные причины и факторы риска следует на этапе диагностики. К моменту начала лечения действие патогенных факторов должно быть полностью исключено.
Симптомы и признаки защемления нерва в пояснице
Защемление нерва в пояснице – это боль, которая отличается высокой степенью интенсивности. Она может быть жгучей, простреливающей, пульсирующей. Если при защемлении нерва в пояснице боль отдает в область паха, то нужно исключать вероятность поражения органов брюшной полости и малого таза.
Защемление в пояснице отдает в ногу в том случае, если поражается седалищный или бедренный нервы. Эти патологии часто провоцируются вторичными мышечными спазмами, возникающими на фоне развития приступа остеохондроза.
Первые признаки защемления нерва в пояснице обычно появляются сразу же после воздействия провокационного фактора. Это может быть подъем тяжести, длительное статическое напряжение мышц поясничной зоны, падение, резкое движение и т.д. Постепенно симптомы защемления в пояснице нарастают, становятся нестерпимыми. Нестероидные противовоспалительные препараты, такие как ибуклин, ортофен, кеторол, диклофенак, анальгин, баралгин, не оказывают достаточного обезболивающего воздействия. Поэтому принимать их не стоит. Они не помогут до тех пор, пока не будет устранено давление с корешкового нерва.
Постепенно к боли добавляются неврологические симптомы защемления нерва в пояснице:
- онемение в отдельных участках нижних конечностей, ягодичной области, передней брюшной стенке и т.д.;
- парестезии и ощущение ползающих мурашек;
- нарушение тонуса сосудистой стенки, которое влечет за собой снижение температуры на отдельных участках, за иннервацию которых отвечает пораженный нерв, и бледность кожных покровов;
- мышечная слабость, которая постепенно может переходит в парез и паралич;
- быстрая утомляемость ног при ходьбе;
- нарушение работы кишечника (поносы и диареи, снижение уровня перистальтики);
- нарушение работы мочевого пузыря (гиперфункция, частые позывы к мочеиспусканию или его полное отсутствие в течение нескольких суток).
При появлении подобных симптомов необходимо обратиться на прием к неврологу или вертебрологу. Эти специалисты проведут осмотр, поставят предварительный диагноз и назначат лечение. Для диагностики используется рентгенографический снимок и МРТ поясничного отдела позвоночника, УЗИ внутренних органов брюшной полости и малого таза.
Что делать, чем и как лечить защемление
Первое, что делать при защемлении нерва в пояснице – отказаться от продолжения тех действий, которые его спровоцировали. Важно понимать, что продолжение работы или занятий спортом может привести к печальному результату. Следующее, что делать при защемлении в пояснице – лечь на спину на твердую ровную поверхность. Затем нужно попытаться расслабить напряженные мышцы.
Существует несколько способов того, как снять защемление в пояснице в домашних условиях. Первый – применять некоторые гимнастические упражнения, которые помогают увеличивать промежутки между позвонками, тем самым устраняя компрессию с нервного волокна. Но следует понимать, что перед тем, как лечить защемление нерва в пояснице с помощью гимнастики, необходимо исключить возможное смещение тела позвонка или его вывих. В таких ситуациях помощь может быть оказана только остеопатом или мануальным терапевтом.
Прежде чем лечить защемление в пояснице нужно исключить вероятность компрессионного перелома, особенно у пожилых людей, у которых высок риск развития остеопороза. У молодых людей рентгенографический снимок необходим в случае падения, ДТП, ушиба, ранения в области позвоночного столба.
Лечение защемления нерва в пояснице
Стандартная схема лечения защемления нерва в пояснице включает в себя:
- постельный режим и обеспечение полного физического покоя поясничного отдела позвоночника в течение первых 5-7 дней;
- затем назначается курс лечебной гимнастики, физиотерапии, массажа;
- для купирования острого болевого синдрома назначаются нестероидные противовоспалительные препараты в виде внутримышечных инъекций;
- для восстановления высоты межпозвоночных дисков назначаются хондропротекторы;
- также в схему лечения входят витаминные препараты, сосудорасширяющие и местное применение мазей.
Практически все применяемые лекарственные препараты могут быть исключены. Если использовать для лечения методы мануальной терапии. Они позволяют быстро восстановить нормальное состояние корешкового нерва, исключить его повторную компрессию. Выбор метода лечения всегда остается за пациентов. Но только лечебная гимнастика и кинезиотерапия в сочетании с остеопатией и рефлексотерапией позволяют добиваться полного восстановления позвоночного столба.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(40) чел. ответили полезен
Источник
