Лучевая диагностика шейного отдела позвоночника
На первичном этапе диагностики патологий и травм шейного отдела позвоночника, рентген является самой востребованной процедурой. Компьютерная и магнитно-резонансная томография обладает более широкими возможностями, чем рентген шеи, но используются реже. Это связано с ценовой или территориальной недоступностью КТ и МРТ, на фоне полноценного оснащения медицинских учреждений любого уровня рентгенографической аппаратурой.
Принцип работы и виды рентгена шеи
Аппаратный метод исследования костных структур базируется на использовании рентгеновского излучения. Проходя сквозь тело, лучи поглощаются мышечной и костной тканью. В итоге получается черно-белое изображение исследуемого участка тела.
На снимке серым цветом выделены мягкие ткани, поскольку они слабо задерживают излучение, черные фрагменты обозначают полые органы, так как воздух практически не поглощает лучи, а белые участки отображают кости, поскольку твердые структуры наиболее чувствительны к рентгеновским лучам. По отклонению от анатомической нормы, врач устанавливает патологии скелета шейного отдела.
Проекционные разновидности процедуры разделяют на боковую проекцию, заднюю прямую через рот пациента, заднюю косую и боковую. При выполнении прямо проекционной рентгенограммы I-II позвонки перекрываются тенью от нижней челюсти, поэтому для их оценки производят дополнительный снимок через открытую ротовую полость. Назначением косой проекции является визуализация межпозвонковых отверстий. В большинстве случаев, врач-рентгенолог выполняет снимки шейного отдела в двух проекциях (боковая и прямая).

Рентгеновский снимок шейного отдела позвоночника обычно делают в двух проекциях
Дополнительные условия проведения обследования
К компонентам, дополняющим рентген, относятся функциональные пробы, проведение которых назначается при недостаточной информативности результатов обычной процедуры.
Для исследования позвонков шеи применяют:
- Механические пробы. Суть метода заключается в изменении пациентом положения шеи посредством сгибательно-разгибательных телодвижений. Таким образом, оценивается подвижность позвонков и выявляется их скрытое смещение. При сравнении высоты переднего и заднего отдела, врач устанавливает степень патологии, что позволяет подобрать оптимальный терапевтический курс для пациента.
- Миелография или рентгенография шейного отдела позвоночника с применением контраста. Для цветного выделения на снимках сосудистой сетки и нервов, пациенту вводится контрастное вещество. Это позволяет определить наличие некоторых межпозвонковых грыж, неврологических нарушений, повреждений нервных окончаний, ужение спинномозгового канала. Единственным недостатком такого метода являются частые аллергические реакции пациентов на контраст.
Использование функционального рентгена значительно расширяет возможности и повышает результативность исследования.
Назначение обследования, противопоказания и ограничения
Трансформация шейных позвонков представляет серьезную опасность для смежных мягких тканей и сосудов шеи, снабжающих кровью головной мозг. Кроме этого, патологии костных структур шеи ограничивают подвижность этой области тела, вызывают головные боли, становятся причиной нарушения работы вестибулярного аппарата.
Рентгенограмма шейного отдела показана при следующих клинических проявлениях:
- скованность в движениях головой;
- частые головокружения и головные боли неясной природы возникновения;
- болезненность при вращении головой;
- хрустящий звук;
- онемение рук;
- нарушение равновесия;
- механические травмы шеи;
- гипо- или гипертонус мышц шеи;
- дегенеративно-дистрофические изменения шейного отдела позвоночника, диагностированные ранее;
- ухудшение зрительного восприятия.
Проведение рентгеноскопии шейного отдела скелета разрешается с младенческого возраста. Единственным противопоказанием является перинатальный период у женщин. В случае необходимости обследовать данный участок позвоночника, рекомендуется сделать магнитно-резонансную томографию.
При невозможности пройти МРТ, беременной женщине могут сделать рентген, прикрыв специальным защитным фартуком область живота и груди. В лактационный период исследование допускается, но женщине кормление ребенка грудью необходимо приостановить на 24 часа после процедуры. Молоко следует сцеживать. Не рекомендуется проводить в один день диагностику шейного отдела и рентгенографию желудка с контрастом.
Избыточная масса тела обследуемого (свыше 180 кг) может стать причиной некачественных снимков, что не позволит дифференцировать болезнь. Рентгеновские лучи в превышенной нормами дозировке, могут навредить здоровью, поэтому злоупотреблять диагностической процедурой запрещается. Специальная подготовка к процедуре не предусмотрена. Пациенту необходимо освободиться от шейных украшений и раздеться до пояса.
Выполнение снимков
Временной промежуток выполнения процедуры составляет около четверти часа. Основными условиями для пациента является соблюдение статичного положения в момент фиксации на пленке шейных позвонков и выполнение указаний врача по изменению положения тела.

Современный рентгеновский аппарат позволяет провести диагностику шейных позвонков быстро и безопасно
Прямопроекционная рентгенограмма производится в горизонтальном или вертикальном положении обследуемого. Аппаратный луч направлен на кадык под двадцатиградусным углом, образует параллель к воображаемой линии, проходящей от выступа височной кости к нижней челюсти. При таком положении на снимке визуализируются позвонки, начиная с третьего. Для оценки первых двух позвонков делают дополнительный снимок через открытую ротовую полость.
Снимок боковой проекции выполняется с левой или правой стороны. При вертикальном положении тела, пациент прижимается плечом к кассете аппарата рентгена. Направление луча соответствует зоне IV шейного позвонка. По команде врача-рентгенолога необходимо произвести недолгую задержку дыхания и не совершать глотательных движений.
Снимки и описание результатов пациент получает приблизительно через полчаса после процедуры. Лечением диагностированного заболевания занимается доктор, направивший на процедуру. При недостаточной информативности итоговых показателей, больному назначаются дополнительные исследования (функциональная рентгенография, МРТ).
Результаты диагностики
Рентгенологический метод обследования позволяет получить достоверную информацию о состоянии костной структуры. Что показывает рентген шейного отдела позвоночника, определяется медицинским специалистом при расшифровке рентгенограммы.
В список возможных патологий входят:
- костный кольцевой нарост вокруг позвоночной артерии в области первого шейного позвонка (аномалия Киммерле). Является врожденной патологией, при которой происходит сдавливание артерии позвоночника;
- травматические повреждения. Сюда относятся переломы, смещения, вывихи и подвывихи позвонков, ушибы и трещины;
- искривление и трансформация позвоночника в шейной области;
- изменение дегенеративно-дистрофического характера (шейный остеохондроз);
- присутствие дополнительного костного образования или клиновидного позвонка (костная кривошея). Может иметь травматическое или врожденное происхождение;
- ущемление или раздражение межпозвонкового нерва воспалительного характера (радикулопатия или шейный радикулит);
- деформация позвонков вследствие разрастания костной ткани (спондилез или костные наросты);
- снижение плотности костей, вплоть до полного их разрушения (остеопороз). Необратимое обменное заболевание позвоночника;
- изменения в прогибе шейного сегмента (лордоз);
- горбовидное искривление позвоночника (кифоз шейно-грудного отдела);
- повреждения и опухоли спинного мозга, межпозвонковые протрузии и грыжи Данная группа заболеваний диагностируется только посредством миелографии (применение контраста).

Признаки остеохондроза на рентгенограмме шейного отдела позвоночника
Для выявления аномальных процессов в мягких тканях шеи, рентгеновский метод обследования мало результативен. Онкологические процессы на ранней стадии также не визуализируются на снимке. Применение метода рентгенографии эффективно только для установления костных патологий.
Рентгенограмма шейных позвонков у детей
Рентгенографическое обследование ребенку допускается с первых дней жизни, но строго по показаниям. Сложность заключается в неспособности малыша сохранять статичное состояние, поэтому при проведении диагностики детям, разрешается нахождение в кабинете одного из родителей. При этом рентгенолог обязан обезопасить взрослого от излишнего излучения с помощью специального фартука из свинца.
На рентгенограмме определяются следующие отклонения и заболевания:
- повреждение костной системы позвоночника во время родоразрешения (интранатальная травма);
- изменение расположения позвонков шеи (смещение);
- неспособность шеи поддерживать стабильное положение;
- трехплоскостная деформация позвоночника (сколиоз);
- болезни ортопедического профиля;
- вывихи, подвывихи, другие изменения травматического происхождения.
Выполнение снимков, обычно, осуществляется в двух проекциях. Рентгенография через открытый рот может быть произведена, если ребенок в состоянии перенести такое исследование.
В детском возрасте рекомендуется проходить рентген на максимально модифицированных аппаратах, чтобы получить наименьшую дозу облучения. Где сделать ребенку рентген, зависит от технического оснащения больницы, и пожелания родителей. В медицинской карте должна быть обязательно зафиксирована дата и время проведенной рентгеновской диагностики.
Альтернативные методы
Более информативным методом исследования костей шейного отдела считается компьютерная томография (КТ). Процедура, таким образом, основана на применении рентгеновских лучей, и по степени безопасности практически равноценна рентгенографии. Выбирая рентген или МРТ для диагностики анормальных изменений в спинномозговой жидкости, мягких структурах и сосудах, предпочтение следует отдать МР-томографии.
Источник
Лучевая диагностика сосудистых повреждений шейного отдела позвоночника
а) Терминология:
1. Синонимы:
• Тупая цереброваскулярная травма (ТЦВТ)
• Травма сонной артерии (ТСА)
• Травма позвоночной артерии (ТПА)
2. Определения:
• Травматическое повреждение сонных или позвоночных артерий:
о Расслоение стенки
о Тромбоз
о Псевдоаневризма
о Пересечение
б) Визуализация:
1. Общие характеристики сосудистых повреждений шейного отдела позвоночника:
• Наиболее значимый диагностический признак:
о Расслоение стенки:
— Лоскут интимы сосуда
— Протяженное конусообразное сужение или окклюзия сосуда (стено-окклюзионный характер изменений):
При окклюзионном расслоении стенки внутренней сонной артерии нередко формируется конусовидная в виде языка пламени культя
— Псевдоаневризма (расслаивающая аневризма)
о Псевдоаневризма:
— Эксцентричная протрузия сосудистой стенки
• Локализация:
о Шейный отдел внутренней сонной артерии:
— Расслоение стенки обычно начинается в области или в непосредственной близости бифуркации сонной артерии
— Изредка расслоение продолжается на внутричерепной отдел внутренней сонной артерии
о Позвоночная артерия:
— Травматическое расслоение стенки позвоночной артерии обычно ограничено V2 или V3 сегментами
• Морфология:
о Расслоение стенки:
— Ровное конусовидное сужение просвета сосуда
— Патогномоничным признаком является формирование лоскута интимы сосуда
о Окклюзия:
— Сегментарная или протяженная облитерация просвета сосуда
о Псевдоаневризма:
— Эксцентричное расширение сосуда или протрузия его стенки
2. КТ при сосудистых повреждениях шейного отдела позвоночника:
• Бесконтрастная КТ:
о Признаки травмы шейного отдела позвоночника или основания черепа
о Субарахноидальное кровоизлияние, связанное с расслоением интракраниального отдела позвоночной артерии
• КТ-ангиография:
о Расслоение стенки:
— Плавное конусовидное сужение просвета сосуда
— Полулунная интрамуральная гематома
— Лоскут интимы сосуда
о Окклюзия сосуда
о Псевдоаневризма:
— Фокальная эксцентричная протрузия стенки сосуда
— Протяженное расширение просвета сосуда, обычно неправильной формы
— ± периваскулярная гематома
3. МРТ при сосудистых повреждениях шейного отдела позвоночника:
• FS T1-BИ:
о Гиперинтенсивный полулунной формы сигнал, связанный с тромбированием полости под отслоенным лоскутом интимы сосуда
• Т2-ВИ:
о Отсутствие тока крови в просвете сосуда, связанное с тромбозом/окклюзией или стенозом
• Д-ВИ:
о Признаки инфаркта головного мозга на фоне окклюзии магистрального сосуда или тромбоэмболии дистальных его ветвей
• МР-ангиография:
о Аналогичные КТ-ангиографии изменения
о Тромбированные сосуды в TOF-режиме могут выглядеть гиперинтенсивными, поэтому не следует путать их с контрастным усилением сигнала потока крови
4. Ультразвуковые данные:
• Монохромное УЗИ:
о Сужение или окклюзия просвета сосуда
о Эхогенные тромботические массы в просвете сосуда
о Визуализация лоскута интимы при расслоении стенки сонной артерии
о Расширение контура сосуда при псевдоаневризме
• М-режим:
о Признаки гемодинамических нарушений:
— Увеличение скоростных характеристик тока крови
— Волны сопротивления току крови
— Регистрация входящего и выходящего потока при псевдоаневризме
5. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о КТ-ангиография:
— Простой, быстрый, неинвазивный скрининговый метод исследования
— Рекомендуется в качестве скринингового метода у пациентов с закрытой травмой шеи и подозрением на повреждение позвоночной артерии, согласно модифицированным скрининговым критериям Денвер
о Также достаточно информативна МР-ангиография, дополненная аксиальными сканами в режиме FS Т1
о В некоторых клиниках при подозрении на травму сосудов шеи и головного мозга считается обязательным проведение прямой ангиографии
6. Ангиография:
• Ангиография все еще остается «золотым стандартом» диагностики повреждений сосудов, хотя сегодня ей на смену все чаще приходит КТ-ангиография как неинвазивный и более доступный метод скринингового исследования
• Расслоение стенки сосуда:
о Патогномоничным признаком является лоскут интимы сосуда
о Протяженное плавное конусовидное сужение сосуда
• Псевдоаневризма
о Неправильное или эксцентричное расширение просвета сосуда

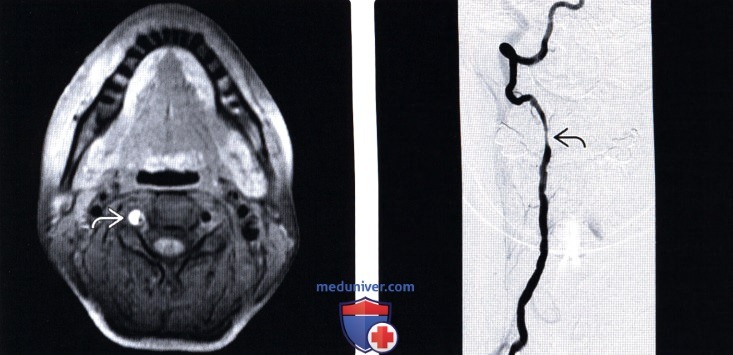
(Слева) На аксиальном FS T1-ВИ определяется полулунной формы гиперинтенсивный сигнал правой позвоночной артерии, обусловленный расслоением ее стенки. Сосуд увеличен в диаметре. Обратите внимание на темный участок пристеночного кровотока в медиальном отделе сосуда.
(Справа) На цифровой субтракционной ангиограмме правой позвоночной артерии этого же пациента отмечается наличие короткосегментарного сужения сосуда в дистальной части V2 сегмента, связанное с фокальным расслоением стенки сосуда. Дистальные отделы сосуда не изменены.
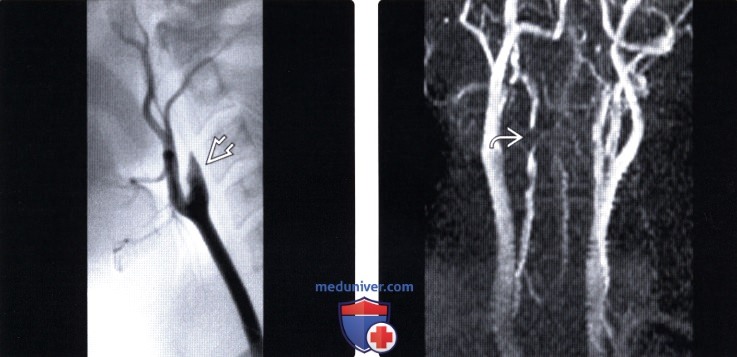
(Слева) На ангиограмме в боковой проекции после введения контраста в левую общую сонную артерию видны признаки окклюзии левой внутренней сонной артерии. Обратите внимание на форму культи сосуда в виде пламени.
(Справа) На фронтальной TOF МР-ангиограмме пациента с МР-признаками травматического связочного повреждения шейного отдела позвоночника отмечается фокальное исчезновение потокового сигнала правой позвоночной артерии в зоне расслоения стенки этого сосуда.
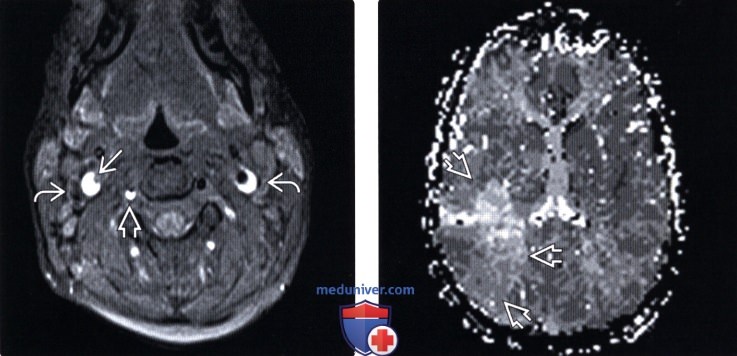
(Слева) На аксиальном FS T1-ВИ определяется полулунной формы гиперинтенсивный сигнал обеих внутренних сонных артерий и правой позвоночной артерии обусловленный расслоением стенок этих сосудов. Сигнал потока крови в правой внутренней сонной артерии отсутствует в связи с окклюзией ее остаточного просвета.
(Справа) На аксиальной перфузионной МР-ангиограмме отмечается удлинение времени пикового контрастирования в бассейне правой средней мозговой артерии. Ввиду наличия у данного пациента сочетанных повреждений внутренних органов системная антикоагулянтная терапия не была назначена и при последующем контрольном исследовании в данной зоне были выявлены признаки инфаркта головного мозга.
в) Дифференциальная диагностика сосудистых повреждений шейного отдела позвоночника:
1. Атеросклеротический стеноз:
• Участок стеноза обычно достаточно небольшой
• Нередко можно увидеть плотные кальцифицированные бляшки
• Диффузное сужение сосуда дистальней уровня критического стеноза (>95%), являющее адаптивным изменением
2. Спонтанное расслоение стенки:
• Отсутствие травмы в анамнезе
• Нередко присутствуют признаки исходно существующего поражения стенки артерий, например, на фоне фиброзно-мышечной дисплазии или синдрома Марфана
3. Вазоспазм в ответ на катетеризацию сосуда:
• Фокальное обратимое сужение просвета сосуда, видимое на ангиограмме
4. Артериит Такаясу:
• Васкулит воспалительной природы с поражением сосудов среднего и крупного калибра
• Равномерное симметричное сужение ветвей дуги аорты
г) Патология:
1. Общие характеристики сосудистого повреждения шейного отдела позвоночника:
• Этиология:
о Причины:
— Прямая тупая травма шеи
— Внезапная ротация или переразгибание шеи
— Непосредственное повреждение или прокол сосуда
о Расслоение стенки:
— Разрыв интимы сосуда, обеспечивающий проникновение под интиму крови и формирование ложного просвета сосуда
— Лоскут интимы, отделяющий истинный просвет сосуда от ложного:
Патогномоничный признак расслоения стенки сосуда
— Ложный просвет сосуда может тромбироваться, приводя к полной окклюзии сосуда:
Интрамуральная гематома приводит к формированию диффузного плавного конусовидного стеноза сосуда
— Субадвентициальное расслоение стенки сосуда может привести к формированию псевдоаневризмы
2. Стадирование, степени и классификация сосудистого повреждения шейного отдела позвоночника:
• Модифицированные скрининговые критерии диагностики закрытой цереброваскулярной травмы Денвер:
о Очаговая неврологическая симптоматика, не объясняемая КТ-данными:
— Инфаркт головного мозга поданным КТ
— Гематома мягких тканей шеи (непульсирующая)
— Массивное носовое кровотечение
— Анизокория или синдром Горнера
— ШКГ < 8
— Переломы шейного отдела позвоночника или основания черепа
— Тяжелые переломы костей лицевого черепа (Le Forte II или III)
— Следы от сдавления ремнем безопасности выше уровня ключиц
— Аускультативный шум в области шеи
3. Макроскопические и хирургические особенности:
• Расслоение стенки:
о Дефект интимы, расслоение стенки, интрамуральная гематома
• Псевдоаневризма:
о Разрыв/истончение сосудистой стенки с формированием заполненной свертками крови полости в адвентициальных тканях
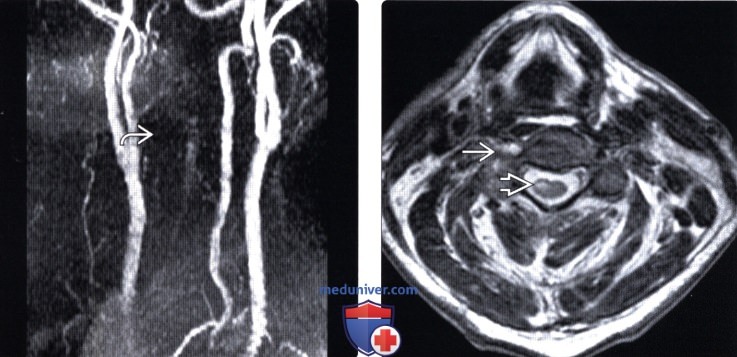
(Слева) На двухмерной TOF МР-ангиограмме пациента с переломами С6-С7 позвонков отмечается исчезновение потокового сигнала правой позвоночной артерии, свидетельствующее о ее окклюзии.
(Справа) Т2-ВИ, аксиальная проекция: исчезновение потокового сигнала правой позвоночной артерии в связи с ее окклюзией. В правой половине спинного мозга виден очаг усиления сигнала, свидетельствующий об ишемии. Исходя из выявленных изменений, можно предположить, что инфаркт половины спинного мозга в данном случае может быть связан с особенностями анатомии, а именно с наличием на этом уровне парных передних спинномозговых артерий.
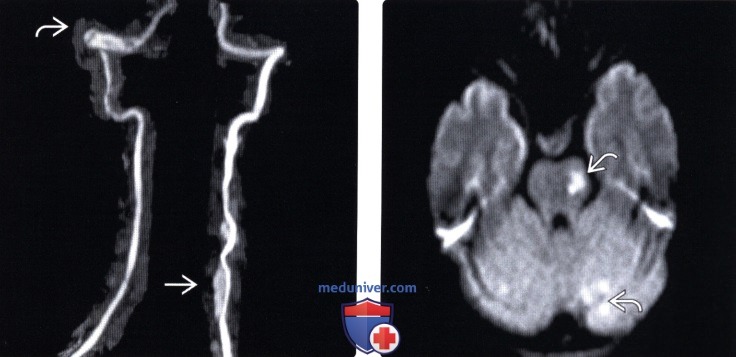
(Слева) На TOF МР-ангиограмме V3 сегмент правой позвоночной артерии (расслоение стенки артерии на уровне этого сегмента) выглядит утолщенным, однако связано это в основном с укорочением Т1 -сигнала вследствие тромбоза. Также здесь видны признаки расслоения стенки проксимального отдела левой позвоночной артерии.
(Справа) На аксиальном Д-ВИ этого же пациента виден небольшой очаг инфаркта мозжечка и левой половины моста. У пациента через несколько дней после сеанса мануальной терапии развились онемение правой половины лица и слабость верхних конечностей.
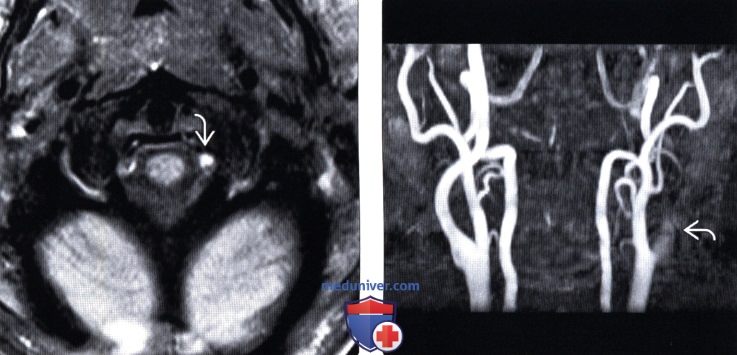
(Слева) FS T1 -ВИ, аксиальная проекция: тонкий щелевидный гиперинтенсивный сигнал левой позвоночной артерии в месте входа ее в твердую мозговую оболочку. Пациент поступил с клиникой субарахноидального кровоизлияния в базилярную цистерну.
(Справа) МР-ангиограмма, фронтальная проекция: картина окклюзии левой внутренней сонной артерии, связанной с острым расслоением ее стенки. Обратите внимание на культю, имеющую форму языка пламени.
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Боль в шее, аускультативный шум, пульсирующий звон в ухе на стороне повреждения
о Ишемия головного мозга, потеря сознания (неврологическая симптоматика может развиваться не сразу)
о Нейропатии черепных нервов, синдром Горнера
о Пульсирующая гематома
2. Демография:
• Эпидемиология:
о Закрытая цереброваскулярная травма наблюдается в 0,1 -1,1 % всех обращений по поводу травм
о Расслоение стенки экстракраниальных сосудов (любой этиологии) является причиной 1% всех инфарктов головного мозга и 5% ишемических инсультов у молодых пациентов
3. Течение заболевания и прогноз:
• Динамический процесс
• Большинство (57%) небольших дефектов интимы при последующем контрольном исследовании оказываются зажившими
• Расслоение стенки с формированием более крупного интимального лоскута также заживают, но нечасто, до 43% таких случаев заканчиваются формированием псевдоаневризм
• Псевдоаневризмы могут исчезать (25%), уменьшаться в размере (15%) или оставаться стабильными (60%)
• Травматические окклюзии шейных сосудов изредка подвергаются реканализации
• Летальность при посттравматических расслоениях стенки экстракраниального отдела сонных артерий варьирует в пределах 20-40%
• Летальность при посттравматических расслоениях стенки экстракраниального отдела позвоночных артерий составляет 4-8%
4. Лечение сосудистого повреждения шейного отдела позвоночника:
• Системная антикоагулянтная терапия с целью предотвращения последствий ишемии головного мозга
• При протяженном расслоении стенки может быть показана фенестрация и/или эндоваскулярное стентирование
• Лечение псевдоаневризм заключается в стентировании стентами с покрытием или перевязке сосуда
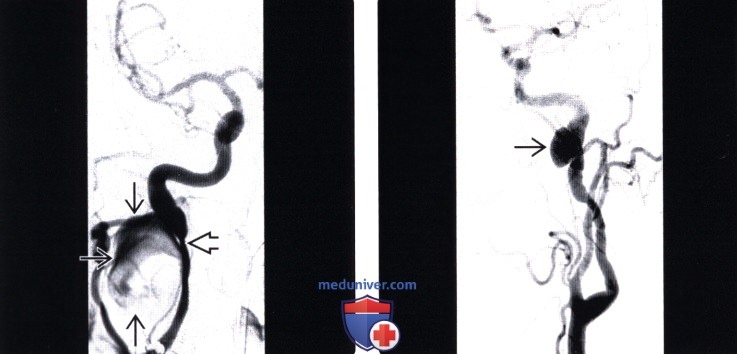
(Слева) На фронтальной ангиограмме сонной артерии видна крупная аневризма правой внутренней сонной артерии, расположенная сразу же ниже основания черепа. Вскоре после введения контраст медленно перемещается вдоль края аневризмы, не полностью заполняя просвет. Внутренняя сонная артерия плавно отклоняется медиально вследствие объемного воздействия аневризмы. Обратите внимание на фокальное сужение сосуда с постстенотическим расширением.
(Справа) На ангиограмме левой сонной артерии в боковой проекции видны псевдоаневризмы артерии. Четкообразная деформация просвета в проксимальной части сосуда связана с фиброзно-мышечной дисплазией.
(Слева) На латеральной субтракционной ангиограмме левой внутренней сонной артерии определяется неправильной формы мешотчатая протрузия стенки сосуда сразу же ниже основания черепа, представляющая собой псевдоаневризму сосуда. При прямой субтракционной ангиографии размеры псевдоаневризмы обычно недооцениваются, поскольку на снимки не видны обычно формирующиеся в полости аневризмы пластинчатые тромботические наслоения.
(Справа) На ангиограмме левой сонной артерии в боковой проекции отмечается конусовидная окклюзия внутренней сонной артерии на фоне расслоения ее стенки. Обратите внимание на отсутствие контрастирования интракраниальных ветвей внутренней сонной артерии.
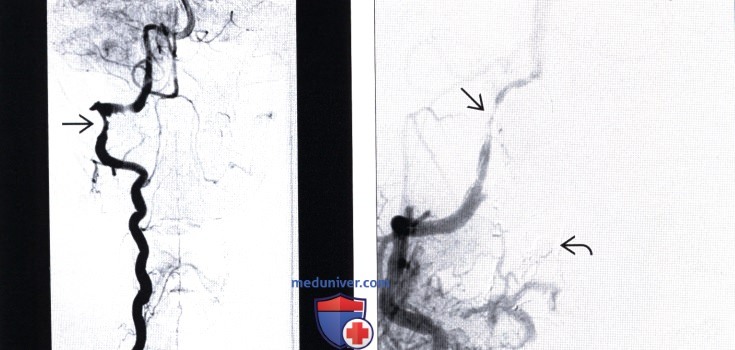
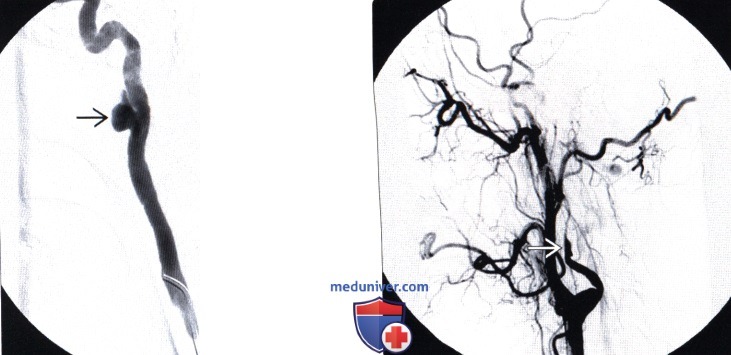
(Слева) На ангиограмме правой позвоночной артерии видно короткосегментарное плавное эксцентричное сужение дистального отдела правой позвоночной артерии, связанное с расслоением ее стенки.
(Справа) Во фронтальной проекции при ангиографии правой позвоночной артерии отмечается неправильной формы сужение интрадурального сегмента артерии, связанное с расслоением ее стенки и вазоспазмом после эндоваскулярной эмболизации артериовенозной мальформации верхнешейного отдела спинного мозга. Обратите внимание на эмболический материал.
е) Диагностическая памятка:
1. Следует учесть:
• Скрининговая КТ-ангиография показана пациентам с:
о Повреждениями шейного отдела позвоночника, особенно переломами в области отверстий поперечных отростков и подвывихами позвонков
о Признаками тяжелой черепно-мозговой и челюстно-лицевой травмы
о Синдромом Горнера
о Повреждениями мягких тканей шеи, особенно с формированием крупных гематом
о Аускультативными шумами в области шеи у пациентов младше 50 лет
о Неврологическим дефицитом, который не объясняется уже диагностированными внутричерепными повреждениями
2. Советы по интерпретации изображений:
• При выявлении повреждения одной сонной или позвоночной артерии обращайте прицельное внимание на противоположные артерии, где также могут быть выявлены дополнительные повреждения
ж) Список использованной литературы:
1. Harrigan MR et al: Management of vertebral artery injuries following non-penetrating cervical trauma. Neurosurgery. 72 Suppl 2:234-43, 2013
2. Munera Fetal: Multi-detector row CT angiography of the neck in blunt trauma. Radiol Clin North Am. 50(1):59-72, 2012
3. Albuquerque FC et al: Craniocervical arterial dissections as sequelae of chiropractic manipulation: patterns of injury and management. J Neurosurg. 115(61:1197-205, 201 1
4. Fusco MR et al: Cerebrovascular dissections — a review part I: spontaneous dissections. Neurosurgery. 68(1):242—57; discussion 257, 2011
5. Fusco MR et al: Cerebrovascular dissections: a review. Part II: blunt cerebrovascular injury. Neurosurgery. 68(2):517-30; discussion 530, 2011
6. Ringer AJ et al: Screening for blunt cerebrovascular injury: selection criteria for use of angiography. J Neurosurg. 112(5): 1 146-9, 2010
7. Stallmeyer MJ et al: Imaging of traumatic neurovascular injury. Radiol Clin North Am. 44(1 ):13-39, vii, 2006
8. Biffl WL et al: Optimizing screening for blunt cerebrovascular injuries. Am J Surg. 178(6):51 7-22, 1999
— Также рекомендуем «КТ, МРТ, ангиограмма при травматической артериовенозной фистуле позвоночника»
Редактор: Искандер Милевски. Дата публикации: 7.8.2019
Источник
