Лучевая диагностика травм головы позвоночника
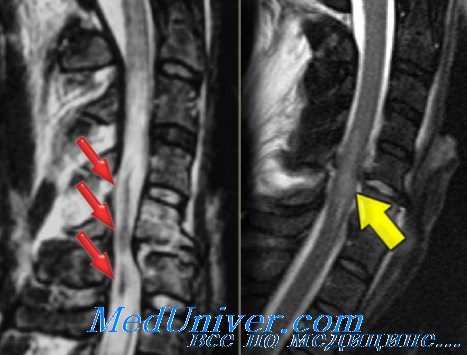
Лучевая диагностика черепно-мозговой травмы (ЧМТ) — признаки на КТ, МРТ
Травма является одной из важнейших причин заболеваемости и смертности в современном мире. Она является ведущей причиной смерти детей и молодых взрослых в Соединенных Штатах, при этом более 50% случаев вызваны ЧМТ.
Компьютерная томография является очень важной методикой в оценке травмы головы, и относится к методам первого выбора. Исследование проводится очень быстро (менее одной минуты). КТ высоко чувствительна к крови и хороша для изучения костей, воздуха (пневмоцефалии) и рентгенологически плотных инородных тел. Для обеспечения максимальных диагностических возможностей томограммы при черепно-мозговой травме должны быть рассмотрены в разных режимах для выявления первых признаков инсульта, оценки паренхимы, крови и кости/воздуха/жира.
а) Признаки перелома черепа на КТ и МРТ. С помощью компьютерной томографии можно диагностировать три типа перелома черепа: линейные, вдавленные и диастатические. Для визуализации линейных переломов и малых трещин используются алгоритмы реконструкции и фильтры. Переломы черепа могут сопровождаться сопутствующей внутричерепными измененями: гематомами, ушибами, пневмоцефалией или наличием инородных тел, которые могут быть так же выявлены с помощью КТ. Если при переломе имеются раны мягких тканей покровов черепа, то он называется «открытым», так как возникает потенциальная связь между внутричерепным пространством и окружающей средой. В противном случае он называется «закрытым».
Ключевые данные визуализации:
— Заметные переломы не требуют пояснений по диагнозу.
— В остальных случаях на нормальных КТ-срезах возможно появление воздуха внутри черепа (пневмоцефалия) или отсутствие воздуха в обычных областях, например, в околоносовых пазухах, сосцевидных ячейках, среднем ухе или наружном слуховом проходе.
— При отсутствии патологических изменений до травмы возможно жидкостное заполнение пространства СМЖ или кровью, менее плотной по сравнению с СМЖ (метод внутреннего жидкостного наполнения).
— Необходим тщательный поиск субдуральной/ эпидуральной гематомы и ушибов мозга.
— При их наличии определить перелом на тонких срезах с использованием специального костного фильтра/ алгоритма реконструкции.
— При этом перелом будет выглядеть в виде линий на кости без кортикального слоя.
— Необходимо дифференцировать их от обычных швов или другой нормальной анатомической структуры (у которых сохранена кортикальная пластинка, в случае сомнений сравнить с противоположной стороной).
— После этого провести поиск сопутствующих повреждений отверстий паренхимы или нарушений нервных путей.
— Обязательно проверить нижнюю челюсть, височно-нижнечелюстной сустав (ВНЧС) и глазницу.
— Для двух последних лучше использовать несколько реконструкций и просматривать их в коронарной, сагиттальной и косой проекции.
б) Признаки эпидуральной гематомы на КТ и МРТ. Эпидуральная гематома (ЭДГ) представляет собой скопление крови между черепом и твердой мозговой оболочкой, как правило, артериального происхождения и редко из вены / синуса ТМО.
Ключевые данные визуализации:
— Двояковыпуклая (чечевицеобразная) масса (скопление) повышенной плотности между костью и мозгом.
— Смещение ткани мозга.
— Ограничена швами, лишь изредка пересекая их.
— Может пересекать среднюю линию.
— Два последних пункта облегчают дифференциальную диагностику с субдуральной гематомой.
— Обычно односторонняя (95%) и супратенториальная (95%), а также связанная с локализацией перелома (90%).
в) Признаки субдуральной гематомы на КТ и МРТ. Субдуральная гематома (СДГ)— скопление крови между твердой мозговой оболочкой и паутинной оболочкой. Чаще всего вызвана разрывом переходных вен (нередко после острых изменений скорости при повреждении паренхимы). Хроническая СДГ может возникать и без травмы или в результате незначительной травмы, особенно у пожилых пациентов.
Ключевые данные визуализации:
— Субдуральная гематома имеет форму полумесяца между костью и мозгом и часто связана с другими поражениями (70%).
— Плотность уменьшается примерно на 1,5 Н/день.
— Может пересекать швы, но не по среднюю линию (не пересекает места прикрепления ТМО).
— Не забыть проверить наличие субдуральной гематомы малого размера у серпа и намета.
— КТ-характеристики гематомы различны в зависимости от продолжительности кровотечения:
— Острейшая СДГ: гетерогенная (40%) или гиперденсная (60%). При гетерогенном варианте гиподенсный сигнал обусловлен ликвором или несвернувшейся кровью (острое кровотечение).
— Острая СДГ (несколько дней): гиперденсная.
— Подострая СДГ (от двух дней до двух недель): изоденсная по отношению к мозгу. При диагностике подострой СДГ необходимо особое внимание, так как ее легко пропустить из-за изоденсного сигнала. Чтобы отличить ее от мозга, необходимо проверить, находится ли серое вещество и борозды в контакте с костью или СМЖ, а граница серого-белого вещества не смещена медиально. В противном случае возможен диагноз подострой СДГ. В случае сомнений внутривенное введение иодинированного контраста поможет определить смещение вен твердой мозговой оболочки и капсулу.
— Хроническая СДГ (от недель до месяцев): может быть однородно гиподенсной, иногда можно увидеть горизонтальную линию, разделяющую гиперденсный объем жидкости (нижний) и гиподенсный (верхний), при хронической СДГ у пациентов при лечении антикоагулянтами или заболеваниями с нарушениями свертываемости крови. Она может выглядеть гетерогенно гипо/изоденсно, с трабекулами и кальцина-тами, а также гетерогенной комбинацией гипо- и гиперденсивных зон при хронической СДГ с рецидивирующим излиянием СМЖ или несвернувшейся крови (острое кровотечение).
— Изменения давности гематомы можно наблюдать и по интенсивности сигнала на МРТ, однако она обычно не используется в чрезвычайных ситуациях, а применение в педиатрии многими авторами ставится под сомнение.
г) Травматическое субарахноидальное кровоизлияние. Субарахноидальное кровоизлияние (САК) — скопление крови между паутинной и мягкой мозговой оболочками головного мозга. САК развивается в большинстве случаев травмы головы от средней до тяжелой степени тяжести как наиболее частой причины.
Ключевые данные визуализации:
— Гиперденсный сигнал в бороздах конвекситальной поверхности головного мозга или (реже) в спинномозговой жидкости цистерн основания головного мозга.
— Обязательно осмотреть межножковую цистерну и затылочные рога.
— Наличие в непосредственной близости от САК переломов и первичных паренхиматозных повреждений головного мозга, таких как ушибы, вместе с анамнезом травмы и расположением САК помогут при дифференциальной диагностике с аневризмой вызванной САК.
д) Первичные паренхиматозные повреждения головного мозга. Первичная травма определяется как повреждение, вызванное прямым воздействием травмирующей силы. Вторичные поражения, как правило, являются следствием первичного. К первичным поражениям относятся: травма скальпа, переломы, внутричерепные кровоизлияния, прямое повреждение сосудов и первичные паренхиматозные повреждения головного мозга. Первичные паренхиматозные повреждения головного мозга могут быть разделены на: диффузное аксональное повреждение, ушибы корковой и субкортикальной локализации, паренхиматозные гематомы.
е) Диффузное аксональное повреждение (ДАП). ДАП представляет собой патологическое повреждение аксонов в результате травмы по механизму ускорения/замедления или вращения. Типичные локализации ДАП находятся на границе серого и белого вещества, в мозолистом теле, дорсолатеральном отделе ствола мозга, своде, базальных ядрах и внутренней капсуле.
Ключевые данные визуализации:
— При легком ДАП данные КТ часто нормальные.
— При КТ может быть выявлен умеренный отек мозга или микрокровоизлияния (20-50%) в местах повреждения или очаговое поражение (10%).
— При нормальной КТ у пациента с неврологическими нарушениями необходимо выполнение МРТ.
— МРТ более чувствительна, чем КТ в выявлении ДАП, которое лучше визуализируются на Т2-взвешенных и FLAIR изображениях в виде множественных четких гиперинтенсивных областей в белом веществе
— На Т2-взвешенных изображениях очаг ДАП будет выглядеть гиподенсным.
ж) Ушибы коры. Ушибы коры являются следствием кровоизлияния в результате удара мозга о череп. В связи с этим они часто встречаются в лобных и височных полюсах, часто связаны с вдавленными переломами черепа и являются наиболее распространенными паренхиматозными поражениями.
Ключевые данные визуализации:
— Данные КТ на ранней стадии могут быть нормальными.
— На неконтрастной КТ ушибы выглядят как гетерогенные гиперденсные области в ткани головного мозга с кровью и отеком.
— Отек более выражен на последующих КТ.
— Наиболее чувствительным методом в диагностике ушибов является МРТ.
з) Паренхиматозные гематомы. Паренхиматозные гематомы вызываются разрывом небольшого паренхиматозного сосуда и не связаны с корковыми ушибами. Они могут возникать через несколько дней после травмы.
Ключевые данные визуализации:
— Гиперденсное скопление крови в белом веществе лобных и височных долей или базальных ядрах.
е) Ушибы субкортикального локализации. Ушибы субкортикальной локализации — еще один вид первичной травмы головного мозга в связи с разрывом проникающих сосудов. Встречаются только при тяжелой травме.
Ключевые данные визуализации:
— Несколько точечных кровоизлияний в базальных ядрах (гиперденсные на неконтрастной КТ).
Эпидуральная гематома (слева), которая возникает в результате разрыва оболочечной артерии,
как правило, на фоне перелома кости черепа, представляет собой скопление артериальной крови
между твердой мозговой оболочкой и внутренней поверхностью черепа.
При субдуральной гематоме (справа) разрыв мостиковых вен между головным мозгом
и верхним сагиттальным синусом приводит к скоплению крови между паутинной и твердой мозговыми оболочками.
— Также рекомендуем «Лучевая диагностика внутричерепного кровоизлияния — признаки на КТ, МРТ»
Оглавление темы «Методы обследования в нейрохирургии»:
- Возможности рентгенографии и компьютерной томографии (КТ) в нейрохирургии
- Возможности магнитно-резонансной томографии (МРТ) в нейрохирургии
- Возможности ангиографии головного мозга в нейрохирургии
- Лучевая диагностика черепно-мозговой травмы (ЧМТ) — признаки на КТ, МРТ
- Лучевая диагностика внутричерепного кровоизлияния — признаки на КТ, МРТ
- Лучевая диагностика ишемического инсульта — признаки на КТ, МРТ
- Лучевая диагностика внутричерепной опухоли — признаки на КТ, МРТ
- Лучевая диагностика гидроцефалии — признаки на КТ, МРТ
- Лучевая диагностика церебрального абсцесса — признаки на КТ, МРТ
- Возможности электроэнцефалографии (ЭЭГ) в нейрохирургии
Источник
Лучевая диагностика травм позвоночника. Методы
По протоколу ATLS (жизнеобеспечение пострадавших в первые часы травмы) при подозрении на травму позвоночника первичная клиническая оценка должна предшествовать соответствующему радиологическому исследованию. Как следует из публикаций, неконтактирующие многоуровневые повреждения позвоночника встречаются в 4,5-16,7% от всех случаев травмы позвоночного столба.
Надлежащее визуализирующее исследование позволяет определить характер повреждения и избежать несвоевременной диагностики и медицинской помощи. Рентгенологическая оценка шейного отдела начинается с рентгенографии в боковой «cross table» (горизонтальное направление пучка рентгеновских лучей; пациент в горизонтальном положении на спине) проекции (CTLV), которая позволяет обнаружить 70-79% всех повреждений.
Боковой снимок должен отображать весь шейный отдел, включая шейно-грудной переход. Добавление снимков в переднезадней проекции и снимков через рот повышает результативность обзорной рентгенографии до 90-95%. Повреждения шейного отдела преимущественно касаются С2 позвонка и С5-С6 двигательного сегмента.

Диагностике нестабильности позвоночника во многом способствует рентгенография с нагрузочными флексионно-экстензионными пробами, но в экстренных ситуациях ее нельзя рассматривать как метод выбора. В большинстве случаев из-за мышечного спазма пациенты с острой травмой не в состоянии произвольно и в полном объеме выполнить сгибание и разгибание позвоночника.
При отрицательных результатах обзорных снимков и сохраняющейся клинической симптоматике функциональная рентгенография назначается через 2-3 недели после травмы.
Всем пациентам с множественной травмой, с нарушением сознания или неврологическими расстройствами показана рентгенография грудного и поясничного отделов позвоночника. Чувствительность визуализирующих исследований повышается при использовании спиральной КТ. Сочетание обзорной рентгенографии со спиральной КТ зарекомендовало себя как быстрый и чувствительный способ диагностики повреждений шейного отдела позвоночника у пациентов с нарушением психического статуса.
КТ используют для более отчетливой визуализации сложных для рентгенологической диагностики переходных зон и уточнения предполагаемой на основании рентгенограмм области повреждения.
Срочное проведение КТ необходимо во всех случаях получения рентгенограмм, не соответствующих клинической симптоматике или не позволяющих прийти к однозначному заключению. В экстренном порядке выполняется КТ головы всем пациентам с нарушением неврологического статуса вследствие закрытой черепно-мозговой травмы, а при необходимости зону исследования можно расширить, с включением в нее шейного отдела позвоночника.
Срочное выполнение МРТ показано всем пациентам с неврологическим дефицитом, несогласующимися уровнями скелетной и неврологической травмы и прогрессированием неврологических расстройств. Несмотря на отрицательные результаты обзорных снимков, МРТ может оказаться незаменимой для определения повреждений задних связочных структур. Тем не менее, МРТ не относится к рутинным методам при политравме, так как эти пациенты часто нуждаются в применении вспомогательных устройств (дыхательная аппаратура, шины для иммобилизации конечностей, помпы для внутривенных инфузий), которые могут повлиять на магнитное поле.
— Также рекомендуем «Фармакотерапия травм спинного мозга. Принципы»
Оглавление темы «Травма позвоночника и спинного мозга»:
- Нейропротекция при травме спинного мозга. Нейротрофические факторы
- Классификация травм спинного мозга. Неврологические варианты
- Клиренс шейного отдела позвоночника. Методика
- Лучевая диагностика травм позвоночника. Методы
- Фармакотерапия травм спинного мозга. Принципы
- Неотложная иммобилизация позвоночника при травме. Принципы
- Вытяжение шейного отдела позвоночника. Принципы
- Ортезы для позвоночника при травме. Выбор
- Классификация повреждений позвоночника
- Задачи хирургического лечения травм позвоночника. Выбор времени операции
Источник
 Год выпуска: 2006
Год выпуска: 2006
Автор: Tpуфанов Г.E., Paмешвили T.E.
Жанр: Лучевая диагностика
Формат: DjVu
Качество: Отсканированные страницы
Описание: В практическом руководстве «Лучевая диагностика травм головы и позвоночника» на современном уровне изложены принципы лучевой диагностики травм черепа и головного мозга, позвоночника и спинного мозга. В книге представлена классификация закрытой и открытой черепно-мозговой травмы. Подробно изложены методики КТ и МРТ при повреждениях головы и позвоночника.
В книге «Лучевая диагностика травм головы и позвоночника» детально описана лучевая семиотика переломов костей черепа, КТ МРТ-семиотика повреждений головного мозга (эпи-, субдуральные гематомы, субарахноидальные кровоизлияния,диффузные аксональные повреждения головного мозга).
Подробно представлена лучевая семиотика травматических повреждений лицевого скелета. В отдельной главе описаны возможности лучевых методов исследования в диагностике травмы глаз.
Представлена классификация повреждений различных отделов позвоночника и спинного мозга. Описана лучевая семиотика травматических поражений позвоночника и спинного мозга.
Отдельная глава книги «Лучевая диагностика травм головы и позвоночника» посвящена лучевой диагностике огнестрельных ранений головы и позвоночника.
Практическое руководство предназначено для клинических ординаторов, слушателей факультета послевузовского и дополнительного образования, проходящих первичную специализацию или усовершенствование по лучевой диагностике, нейротравматологии, офтальмалогии, челюстно-лицевой хирургии и травматологии.
Материалы руководства «Лучевая диагностика травм головы и позвоночника» могут быть использованы и в практической деятельности врачами рентгенологами, специалистами по КТ и МРТ, а также нейрохирургами, офтальмологами и челюстно-лицевыми хирургами.
Содержание книги
«Лучевая диагностика травм головы и позвоночника»
ПОВРЕЖДЕНИЯ МОЗГОВОГО ОТДЕЛА ГОЛОВЫ
ОБЩАЯ ХАРАКТЕРИСТИКА ЧЕРЕПНО-МОЗГОВЫХ ТРАВМ
Классификация закрытой черепно-мозговой травмы
Классификация открытой черепно мозговой травмы
Классификация огнестрельных ранений черепа и головного мозга
ТАКТИКА И МЕТОДИКА НЕОТЛОЖНОГО ЛУЧЕВОГО ИССЛЕДОВАНИЯ ПРИ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЕ
1.1. ПЕРЕЛОМЫ КОСТЕЙ МОЗГОВОГО ЧЕРЕПА (совместно с Ковалевым В.И.)
1.1.1. ПЕРЕЛОМЫ СВОДА ЧЕРЕПА
1.1.2. ПЕРЕЛОМЫ ОСНОВАНИЯ ЧЕРЕПА
1.1.3. ОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ КОСТЕЙ МОЗГОВОГО ЧЕРЕПА
1.2. ПОВРЕЖДЕНИЯ ГОЛОВНОГО МОЗГА (совместно с Алексеевым К.Н.)
1.2.1. СОТРЯСЕНИЕ ГОЛОВНОГО МОЗГА
1.2.2. УШИБ ГОЛОВНОГО МОЗГА
1.2.3. СДАВЛЕНИЕ ГОЛОВНОГО МОЗГА
ПОВРЕЖДЕНИЯ ЛИЦЕВОГО ОТДЕЛА ГОЛОВЫ
ОБЩАЯ ХАРАКТЕРИСТИКА ТРАВМ ЛИЦА (совместно с Ковалевым В.И., Атаевым А.Г.)
2.1. ПЕРЕЛОМЫ КОСТЕЙ ЛИЦА
2.1.1. ПОВРЕЖДЕНИЯ ВЕРХНЕЙ ЗОНЫ ЛИЦЕВОГО СКЕЛЕТА
2.1.2. ПОВРЕЖДЕНИЯ СРЕДНЕЙ ЗОНЫ ЛИЦЕВОГО СКЕЛЕТА
2.1.3. ПОВРЕЖДЕНИЯ НИЖНЕЙ ЗОНЫ ЛИЦЕВОГО СКЕЛЕТА
2.2. ПОВРЕЖДЕНИЯ ГЛАЗ (совместно с Горбуновым А.А.)
ЛУЧЕВАЯ ДИАГНОСТИКА ТРАВМ ГЛАЗА
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ ГЛАЗА
Нормальная MP-анатомия глаза
ПОВРЕЖДЕНИЯ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА (совместно с Аносовым Н.А.)
ОБЩАЯ ХАРАКТЕРИСТИКА ЗАКРЫТЫХ ТРАВМ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
Классификация закрытых травм позвоночника и спинного мозга
Повреждения шейного отдела позвоночника
Повреждения грудного и поясничного отделов позвоночника
ТАКТИКА И МЕТОДИКА НЕОТЛОЖНОГО ЛУЧЕВОГО ИССЛЕДОВАНИЯ ПРИ ТРАВМЕ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
3.1. ПОВРЕЖДЕНИЯ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА (совместно с Парфеновым В.Е., Яшиным В.Ф.)
ЛУЧЕВАЯ ДИАГНОСТИКА ТРАВМ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА
3.2. ПОВРЕЖДЕНИЯ ГРУДНОГО И ПОЯСНИЧНОГО ОТДЕЛОВ ПОЗВОНОЧНИКА
ЛУЧЕВАЯ ДИАГНОСТИКА ТРАВМ ГРУДНОГО И ПОЯСНИЧНОГО ОТДЕЛОВ ПОЗВОНОЧНИКА
НЕОСЛОЖНЕННЫЕ КОМПРЕССИОННЫЕ ПЕРЕЛОМЫ И ПЕРЕЛОМОВЫВИХИ ГРУДНЫХ И ПОЯСНИЧНЫХ ПОЗВОНКОВ
3.3. ОГНЕСТРЕЛЬНЫЕ РАНЕНИЯ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
ЛУЧЕВАЯ ДИАГНОСТИКА ОГНЕСТРЕЛЬНЫХ РАНЕНИЙ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
ЛИТЕРАТУРА
Источник
