Мануальная терапия позвоночника после операции
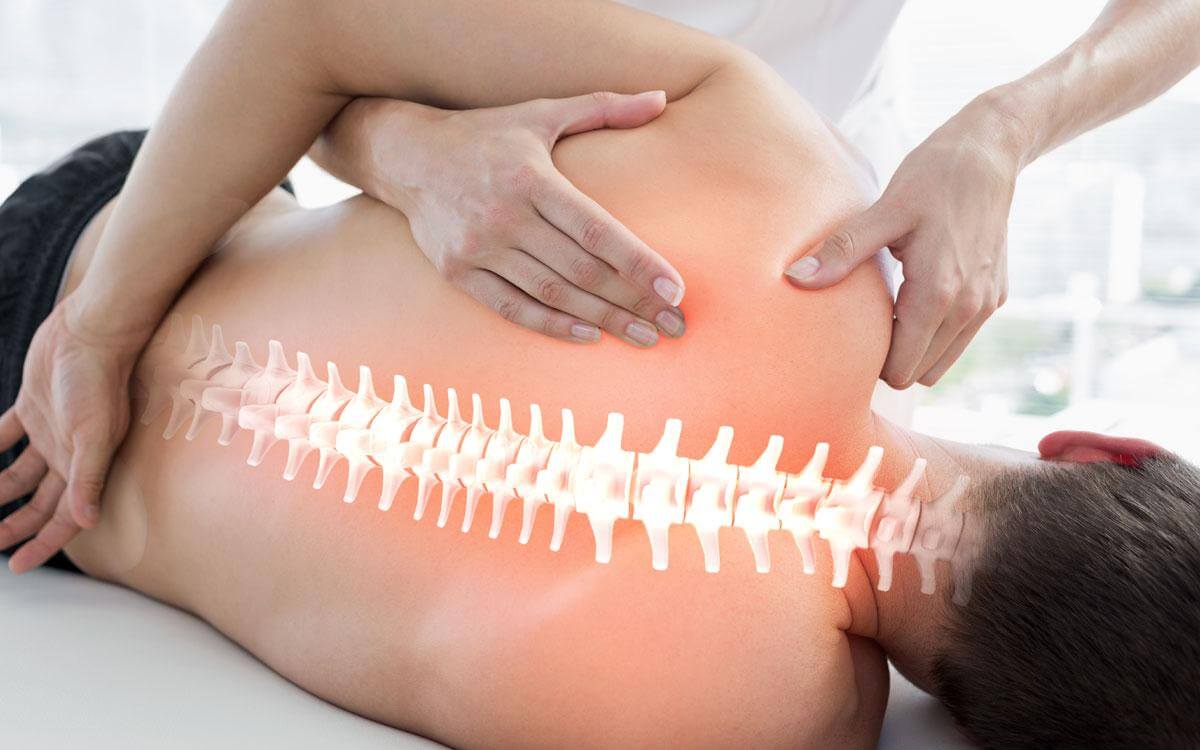
Мануальная терапия – эффективная методика лечения заболеваний при помощи воздействия рук специалиста. От обычного массажа лечебная технология отличается областью воздействия. Если при массаже прорабатывают только мышцы и кожные покровы, то мануальная терапия предполагает воздействие на внутренние органы, кости и суставы. Методика уже доказала свою эффективность в лечении самых разных патологий, от заболеваний опорно-двигательного аппарата до болезней внутренних органов.
Из этой статьи вы узнаете о показаниях и противопоказаниях к проведению мануальной терапии, техниках ее выполнения, эффективности в лечении болезней позвоночника.

Мануальная терапия – что это?
Мануальная терапия – старейшая из наук. По данным археологических раскопок в Индии и Китае лечение при помощи воздействия руками проводилось более 4 тысяч лет назад. Сегодня ее применяют в лечении широкого списка патологий, в некоторых случаях даже тех, которые не удалось устранить при помощи медикаментов.
Мануальная терапия имеет следующие особенности:
- возможность подобрать технику воздействия для каждого пациента индивидуально;
- лечение показывает хорошие результаты на любой стадии заболевания;
- не требует применения медикаментов, использования физиопроцедур или хирургического вмешательства;
- за несколько сеансов можно снять выраженный болевой синдром и значительно улучшить состояние пациента.
Вы можете встретить частые сравнения мануального терапевта с массажистом. Но они не являются правильными. При выполнении массажа врач воздействует исключительно на околопозвоночные мышцы, не затрагивая при этом более глубокие структуры, кости и суставы. При выполнении массажа коррекция патологических состояний позвоночника (сколиоза, кифоза, остеохондроза, грыж) происходит за счет нормализации тонуса и питания мышц. Работа мануального специалиста заключается в воздействии на кости и суставы в том случае, когда массаж не будет эффективным. При нарушении положения позвонков, различных защемлениях и деформациях мануальный терапевт при помощи правильных манипуляций руками сможет вернуть человека в нормальное состояние.
По уровню эффективности эту методику можно сравнить с хирургией. При оперативном вмешательстве производят разрез кожных покровов, после чего восстанавливают правильное положение костных структур. При использовании мануальной терапии аналогичные манипуляции можно выполнить без разрезов и крови. Врач нащупывает пораженную область и при помощи воздействия пальцев, поворотов частей тела пациента может восстановить нормальную структуру позвоночника.
Что такое мануальная терапия и какие существуют методы вы узнаете из этого видео:
Показания

Показанием к проведению лечения при помощи мануальной терапии являются любые нарушения в структуре позвоночника.
К ним относятся:
- межпозвоночная грыжа. Структура позвоночника включает твердые тела – позвонки и межпозвоночные диски – амортизаторы позвонков, состоящие из студенистого ядра и желеобразной пульпы. При травмах, повышенных физических нагрузках, искривлении позвоночника происходит частичное разрушение межпозвоночных дисков с выпадением ядра. В результате позвонки соприкасаются, образуются защемления соседних нервов и сосудов;
- грыжа Шморля. Если в описанном выше случае выпадение грыжи наблюдается в сторону спинномозгового канала или в другие боковые проекции, то для грыжи Шморля характерно выпадение ядра диска в сторону тела позвонков;
- остеохондроз. Характеризуется деформацией позвонков, ограничением их подвижности, образованием остеофитов, которые вызывают защемление соседних тканей;
- стеноз позвоночного канала. При наличии грыжи, которая направлена в сторону спинномозгового канала, происходит его сужение, вызывающее компрессию спинного мозга. Это негативно сказывается на работе всей нервной системы;
- искривления позвоночника. При наличии сколиоза, кифоза или лордоза происходит смещение позвонков, защемление межпозвоночных дисков, неправильное распределение компрессии по всей длине позвоночника.
Если вам не был поставлен диагноз по состоянию позвоночника, поводом для посещения мануального специалиста могут стать следующие симптомы:
- головокружение и головная боль;
- боли в спине;
- ощущение “окаменения” спины после длительного пребывания в одном положении;
- онемение конечностей;
- снижение качества зрения и слуха;
- искривление позвоночника, которое можно определить визуально.
Также показанием к проведению мануальной терапии являются травмы или повышенные физические нагрузки, которые привели к нарушению структуры позвоночника.
Мануальная терапия показала высокую эффективность не только в лечении болезней позвоночника. Так как позвоночник является стержнем тела человека, и через него проходят главные нервные отростки и крупные сосуды, нарушения в его структуре часто приводят к заболеваниям внутренних органов. Поэтому прием у специалиста по мануальным техникам будет полезен в случае заболеваний органов дыхания, пищеварения, мочеполовой системы. В некоторых случаях прохождение курса мануальной терапии будет полезно людям, страдающим ожирением и нервными расстройствами.
Противопоказания
Так как мануальная терапия оказывает активное воздействие на позвоночник, в некоторых случаях методика может быть противопоказана. Приведем список противопоказаний к проведению терапии, который включает патологии, не поддающиеся лечению при помощи мануального воздействия, и болезни, течение которых может только усугубиться.

Список противопоказаний:
- инфекционные заболевания, в том числе поражение инфекцией тканей позвоночника;
- заболевания, вызывающие истончение костной ткани (остеопороз, метастазы);
- свежие травмы, послеоперационный период;
- острые воспаления в области позвоночника;
- полное разрушение межпозвоночных дисков в результате выпадения ядра;
- острое нарушение кровообращения;
- сращение позвонков.
Врачи не рекомендуют прохождение мануальной терапии женщинам в период вынашивания ребенка и кормления грудью, при болезненных менструациях.
Основные техники проведения
В арсенале специалиста в мануальной терапии широкий список методик, которые позволяют эффективно бороться с самым разными патологиями и их последствиями. Все техники отличаются интенсивностью и областью воздействия.

Основные техники:
- релаксация. С этого набора методик начинается любой прием у специалиста. Вначале врач воздействует на мягкие ткани, снимает спазм, восстанавливает кровообращение;
- мобилизация. Направление предполагает использование различных скручиваний, пружинящих движений, вытяжения. Используется для восстановления правильного положения всех структурных элементов позвоночника;
- манипуляция. Техника работы с физическими “блоками”, которые ограничивают подвижность суставов. К ним относят вывихи, защемления, скопления жидкостей.
Все перечисленные техники мануальной терапии могут использоваться как по-отдельности, так и вместе.
Разновидности методик

Квалифицированный мануальный терапевт на основании диагноза пациента способен подобрать такую методику, которая кратчайшим путем приведет к выздоровлению. В лечении самых разных патологий используются следующие методики:
- висцеральные. Предполагают воздействие на внутренние органы через пальпацию брюшной стенки. Используются в лечении органов ЖКТ, почек, печени, мочеполовой системы;
- артро-вертебральные. Используется вытягивание для восстановления положения суставов;
- краниальные. Используются при нарушениях работы мозга и мышц в области головы;
- подкожная миофасциальная методика. Врач нащупывает подкожные уплотнения и при помощи специальных массажных движений стимулирует приток эритроцитов в нужную область. Применяется в лечении невралгии, болезней суставов и сосудов.
Владение широким списком методик – одна из отличительных черт хорошего мануального терапевта. При этом он для каждого случая определяет интенсивность воздействия, продолжительность и количество сеансов.
Эффект от лечения

Мануальную терапию часто назначают пациентам в составе комплексного лечения проблем опорно-двигательного аппарата. Также направление может использоваться для поддержания нормального состояния организма при наличии хронических патологий. После лечения у специалиста наблюдаются следующие результаты:
- устранение головных болей и головокружения;
- нормализация кровяного давления;
- купирование болевого синдрома;
- восстановление дыхательной функции;
- нормализация работы органов пищеварения;
- восстановление подвижности;
- быстрое устранение вывихов, защемлений, смещений;
- повышение настроения и умственной деятельности;
- исправление осанки.
При прохождении полного курса мануальной терапии больной может избежать операции, улучшается его самочувствие без приема медикаментов. В комплексе с другими лечебными методиками удается достичь стойкой ремиссии в случае с хроническими заболеваниями.
Недостатком методики является ее сложность. Не каждый врач, который называет себя мануальным терапевтом, сможет работать только во благо пациенту. При неправильной работе эффект мануальной терапии может быть обратным, пациент может получить травму позвоночника, может быть нарушено мозговое кровообращение, поэтому к выбору специалиста стоит подходить очень внимательно.
Эффективность при остеохондрозе
Мануальная терапия эффективна в лечении остеохондроза, но только на I-II стадии. На первой стадии наблюдается патологическая компрессия межпозвоночных дисков с уменьшением их объема. На второй стадии образуется протрузия – углубление ядра диска в структуру фиброзного кольца. На третьей стадии уже образуется грыжа, на позвонках появляются костные наросты – остеофиты. В таком случае сильное мануальное воздействие может усугубить разрушение межпозвоночных дисков и вызвать смещение элементов позвоночника.
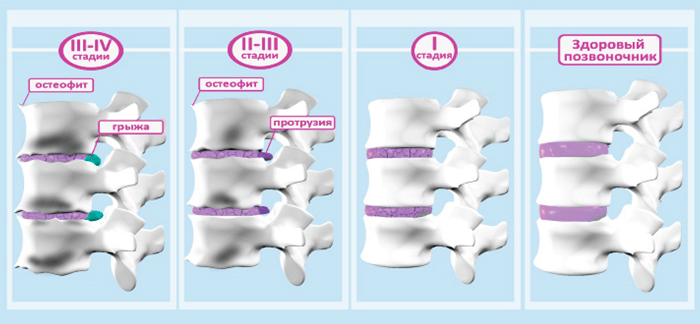
В лечении остеохондроза I-II степени используются следующие приемы:
- вытяжение позвоночника и растяжка околопозвоночных мышц;
- восстановление правильного положения позвонков.
В результате уходит спазм, восстанавливается правильное питание тканей, больной практически сразу после сеанса чувствует облегчение, уходит боль и чувство скованности в пораженной области.
Тренажер Древмасс
Мануальные техники сегодня выходят на первый план в лечении заболеваний позвоночника. Ведь именно они не вызывают побочных эффектов и при правильном подходе позволяют эффективно справиться с любым недугом.
Для профилактики болезней спины и лечения имеющихся патологий позвоночника используйте тренажер-массажер Древмасс. Он разработан для того, чтобы каждый желающий мог выполнять профессиональный массаж и лечебную физкультуру в домашних условиях.
Конструкция тренажера представляет собой раму с установленными деревянными роликами. Для тренировки необходимо лечь спиной на тренажер, взяться за ручки и выполнить несколько перекатов вперед-назад. В это время ролики глубоко разминают мышцы спины. Важно отметить, что при выполнении упражнений не происходит воздействия на сам позвоночник, который при наличии патологий может быть деформирован. Работать с суставами и костями разрешается только квалифицированному мануальному специалисту, в то время как разминка мышц помогает значительно улучшить самочувствие в домашних условиях.

Ролики тренажера имеют разный размер, что определяет интенсивность их воздействия, чем больше диаметр, тем глубже разминает ролик. В комплекте приложен специальный активный ролик самого большого диаметра, устанавливая его в нужном месте рамы, вы можете выбирать более интенсивную разминку зоны шеи, грудного отдела или поясницы. Также на тренажере можно прорабатывать область тазового дна, груди, пресса. Во время занятий на Древмасс восстанавливается кровообращение, уходит спазм с мышц, увеличивается расстояние между позвонками, что способствует уменьшению размеров грыж. Регулярные тренировки помогают снизить симптомы остеохондроза, радикулита, грыж и протрузий, искривления позвоночника или полностью вылечить патологии на ранних стадиях.
Тренажер изготовлен из натуральной, прочной древесины. В продаже представлены модели на разное количество роликов, чтобы каждый пользователь смог подобрать тренажер под свой рост.
Преимущества Древмасс:
- тренировки представляют собой сочетание массажа и ЛФК;
- прочная, легкая конструкция;
- эффективность в профилактике и лечении самых разных болезней спины;
- простое использование;
- подходит для всей семьи.
Выбор профессиональных методик в профилактике и лечении болезней позвоночника поможет вам сохранить подвижность и отличное самочувствие. Эффективным инструментом в этом станет тренажер-массажер Древмасс.
С пожеланием здоровья,
Ваша команда Drevmass
Заказать звонок
Источник
Восстановительные мероприятия после оперативного вмешательства на позвоночнике начинаются сразу. Программа реабилитации подбирается только индивидуально: с учетом вида и сложности проведенных хирургических манипуляций, веса и возраста пациента, сопутствующих заболеваний в анамнезе. При тщательном соблюдении всех врачебных рекомендаций и назначений прооперированный человек динамичными темпами идет на поправку и по окончании послеоперационного лечения возвращается к полноценной жизни.
Если использована стабилизация поясничного отдела, то реабилитация становится еще более актуальной и может начинаться раньше, чем в случаях когда металлоконуструкция не применяется.
Однако при неточном соблюдении прописанной доктором реабилитационной программы или полном отсутствии крайне необходимого специального лечебного и физического режима риск развития тех или иных осложнений многократно увеличивается, а восстановление движется очень медленными темпами и не наступает в установленные сроки.
Уважаемые пациенты, поскольку послеоперационная терапия играет не менее значимую роль в лечении позвоночника, чем сама операция, мы посвящаем данную статью главным вопросам реабилитации после спинальной хирургии. Нижеизложенный материал носит ознакомительный характер! Вы должны понимать, что разработкой реабилитационных и оздоровительных мероприятий, их корректировкой, продлением или отменой должен заниматься сугубо специалист, который лично знаком с вашим клиническим случаем.
Цели реабилитации после операции на позвоночнике
Оперативные вмешательства на одном из наиважнейших отделов опорно-двигательного аппарата назначаются в самых крайних случаях: если консервативная терапия не помогает или не имеет терапевтической значимости, а также при наличии угрозы повреждения спинного мозга, риска поражения нервных окончаний и связанных с этим осложнений. То есть операция в таких ситуациях является жизненно необходимой мерой.
К хирургии чаще всего прибегают при диагностировании грыжи позвоночника и при других последствиях остеохондроза, переломах и различных травмах. Кстати, примерно в 50% случаев протрузии и грыжи возникают на межпозвонковых уровнях поясничного отдела, поэтому именно на данном участке больше всего проводят хирургическое лечение. Это может быть микродискэктомия, эндоскопическая операция, какой-нибудь вид нуклеопластики, например, лазерная или холодноплазменная вапоризация, радиочастотная пластика пульпозного ядра и пр.
Шрамы после операции на поясничном отделе.
Зачастую специалисты в ходе определенного оперативного процесса используют специальные металлические фиксаторы. Операции с металлоконструкцией предусматривают надежную стабилизацию прооперированного отдела. Иногда вживляют искусственные имплантаты, если тот или иной биологический элемент невозможно восстановить. Преимущественно замене подлежат межпозвоночные диски на шейном отделе, менее распространены вмешательства по удалению дисков с последующей имплантацией на остальных сегментах позвоночной оси. Бывают и операции, когда позвонки грудного отдела, разрушившиеся на фоне остеопороза, травмы или опухоли, наполняют костным цементом.
То есть, как вы понимаете, существует множество разновидностей оперативной помощи, и после каждой из них, даже самой малоинвазивной, человек обязательно должен получить качественную и полноценную реабилитацию. В противном случае – осложнения (паралич, инфекция и пр.), инвалидность, возможно даже смертельный исход. От того, какая реабилитация у вас будет, напрямую зависит окончательный результат вашего физического восстановления. В целом восстановительный период после пройденного вмешательства на позвоночнике при спондилолистезе или любом другом заболевании предусматривает следующие цели:
- надежную профилактику всех возможных послеоперационных осложнений;
- предупреждение ранних и отдаленных рецидивов той же патологии;
- ликвидацию болезненных явлений и отеков;
- возвращение навыков самообслуживания;
- корректное и продуктивное восстановление функций прооперированного отдела;
- укрепление и повышение выносливости связочно-мышечной системы;
- обучение правильным позам, корректировку осанки и походки;
- нормализацию работы всего опорно-двигательного аппарата;
- полноценное или максимально возможное восстановление утраченного качества жизни.
Важно понимать, что основополагающую роль играет физическая реабилитация в полном объеме, включающая для каждого отдельного пациента ЛФК и определенный набор физиотерапевтических процедур. Важно понимать, что вам может быть оказана на первоклассном уровне высокотехнологичная оперативная помощь, но если вслед за ней не последует комплексная физическая реабилитация, то на благополучный исход такого лечения можно и не рассчитывать.
Методы восстановления после операции на позвоночнике
Итак, как мы ранее сказали, реабилитация начинается незамедлительно, хоть после операции по удалению грыжи позвоночника поясничного отдела, хоть после применения любой другой технологии. Акцентируем, манипуляции с использованием металлоконструкций на шейном отделе и прочих участках позвоночника наиболее травматичные, требуют более продолжительной иммобилизации пациента и длительных сроков на выздоровление.
Гиперэкстензия — укрепление поясничного отдела.
Еще один момент, многие процедуры выполняются по причине защемления нервных окончаний, после декомпрессии им еще нужно восстановиться, поэтому неврологическая симптоматика непродолжительный период может сохраняться. Следует понимать, что нервные ткани долгое время в течение болезни подвергались давлению и теперь, после устранения повреждающего фактора, воспаленным корешкам, которые освободили, потребуется некоторое время, чтобы прийти в норму. Кроме того, болевой синдром на начальных этапах – это естественная физиологическая реакция организма, связанная с интраоперационной травматизацией мягких тканей.
Далее предлагаем ознакомиться с существующими методами реабилитационного пособия, предлагаемого пациенту, который перенес операцию на хребте. Они позволят облегчить и заметно ускорить восстановительный процесс.
Медикаментозное лечение
После пройденного вмешательства всем без исключения назначается курс антибиотикотерапии, который позволит не допустить появление инфекционно-гнойного очага в позвоночных и околопозвоночных структурах. Вместе с антибиотиками пациенту рекомендуются противовоспалительные и обезболивающие лекарства, снимающие отечность, воспаления и боль в месте производимых манипуляций. Для предупреждения тромбообразования назначаются препараты с антикоагулянтными свойствами. Дополнительно могут прописать витаминно-минеральный комплекс и препараты для укрепления костно-хрящевых структур, например, медикаменты на основе кальция, глюкозамина и хондроитина.
Лечебная физкультура
Пациенту рекомендуется комплекс лечебной гимнастики, индивидуально подобранный хирургом совместно с реабилитологом. Данные меры направлены на профилактику застойных явлений, корректную разработку и тренировку мышц спины, шеи, брюшного пояса, нижних и верхних конечностей. Помимо обычных физических занятий, также используются специальные тренажеры для механотерапии.
Инструктирует и наблюдает за правильностью выполнения восстановительной физкультуры высококвалифицированный специалист по ЛФК. Начинаются занятия в стационаре, после выписки вам необходимо будет продолжить заниматься в реабилитационном отделении клиники, в специализированном центре по ортопедическому профилю или дома. Последний вариант – крайне нежелателен, так как любая неточность в движениях чревата серьезным повреждением прооперированной части спины.
Физическую нагрузку в раннем периоде дают минимальную, при этом сначала, если операция была сложной, врач-реабилитолог может помогать своими руками делать движения различными частями тела, например, повороты головой, сгибания-разгибания ног и т. д. По мере улучшения состояния пациент будет выполнять поставленные задачи самостоятельно, конечно, под пристальным контролем инструктора. Нагрузки увеличивают постепенно и с предельной осторожностью, не допуская усиления боли.
Упражнения в первое время делаются в кровати – в положении лежа на спине и животе. Несколько позже, если врач посчитает нужным, включаются задачи, которые выполнять нужно будет стоя или на четвереньках. Сидеть примерно 2 недели или более не разрешается в большинстве случаев. Наклоны туловища запрещены до полного восстановления. На поздних этапах показано посещение бассейна, так как плавание как нельзя лучше помогает окрепнуть позвоночнику самым щадящим образом. После завершения реабилитационного курса лечебная гимнастика выполняется регулярно на протяжении всей жизни.
Важно! Лечебная физкультура – одна из наиболее эффективных методик физического восстановления, отвечающая за нормализацию тонуса и эластичности мышц, обменных процессов и кровообращения, развитие гибкости и подвижности костно-мышечного каркаса, стабилизацию деятельности внутренних органов и систем. В целом все это позволит быстро вернуть трудоспособность и миновать опасные последствия.
Физиотерапия после хирургии
Физиотерапия – еще одна главная и неотъемлемая часть реабилитационной программы, которая базируется на:
- электромиостимуляции;
- ионофорезе;
- тепло- и магнитотерапии;
- диадинамотерапии;
- лазеролечении;
- нейростимуляции.
Во время процедуры.
Преимуществами всех вышеперечисленных тактик являются локальное избирательное воздействие и способность производить лечебное действие на глубокие ткани. Данные способы оказывают иммуностимулирующий, противовоспалительный, противоболевой эффект. Кроме того, физиолечение активизирует местное кровообращение, лимфоотток и метаболизм, оптимизируя доставку кислорода и важных питательный веществ к проблемным тканям, благодаря чему прооперированная зона быстрее восстанавливается, а операционная рана заживает в короткие сроки. В середине или конце реабилитации назначаются сеансы массажа, мануальной терапии, акупунктуры.
Ортопедические корсеты
Ношение фиксирующих ортопедических корсетов – важное требование для пациентов, перенесших операционную процедуру на позвоночнике. Их применение обеспечит успешную реабилитацию за счет разгрузки и защиты слабого отдела от возможных повреждений в момент физической активности. Но носить иммобилизационные приспособления нужно строго по установленному врачом времени (не дольше), обычно 3-6 часов в сутки, так как слишком продолжительное обездвиживание конкретной области может спровоцировать мышечную атрофию. Продолжительность применения корсетов у всех людей разная, все зависит от тяжести проведенного хирургического сеанса. После серьезных вмешательств, возможно, потребуется использовать такое изделие минимум 6 месяцев, а после несложных операций – в среднем 1-2 месяца.
Пример корсета.
Реабилитация после удаления выпячивания
Потихоньку вставать и ходить после удаления грыжи, как показывают отзывы, разрешается достаточно рано, зачастую уже на следующие сутки. Что касается основных реабилитационных мер, о них мы уже рассказали, рекомендовать же режим физической активности, медикаментозное и физиотерапевтическое обеспечение должен исключительно лечащий врач. Единой схемы постоперационного лечения, одинаково подходящей всем, не существует. Сколько времени, а именно конкретно дней, продлится дальнейшее восстановление, решает тоже специалист, основываясь на клинические данные и индивидуальные критерии подопечного. Поэтому со своей стороны мы лишь можем озвучить основные ограничения в момент реабилитации, которые безукоризненно должен соблюдать пациент, которому удалили межпозвонковую грыжу.
На послеоперационных этапах строго запрещается:
- сидеть, ограничений по сидению придерживаются минимум 3 недели, в отдельных случаях 6 недель;
- долго задерживаться в положении сидя, когда будет разрешено сидеть;
- ходить, сутулясь или прогибая спину;
- поднимать тяжести, весом более 3 кг;
- наклоняться, вращать корпусом, делать резкие повороты туловища;
- бегать, прыгать, совершать махи ногами, подтягиваться;
- форсировать интенсивность и длительность любого вида тренировки из ЛФК;
- самовольно отменять упражнения или вводить новые;
- заниматься, если возник болевой синдром или неприятные ощущения усилились (нужно срочно поставить врача в известность!)
- садиться за руль автомобиля, этот запрет снимается только доктором.
Выпячивание подлежащее хирургическому удалению.
Когда удаляют полностью диск, нередко в освобожденную межпозвонковую полость помещают имплантат, скрепив позвонковую пару стабилизирующей системой. В позвоночник вставлены титановые болты для прочной фиксации поперечного стабилизатора, который в свою очередь будет отвечать за правильное положение относительно хребтовой оси смежных костных тел. Вкручивание болтов осуществляется через дужку в тела позвонков. Современная металлоконструкция обычно представлена динамическими болтами, что позволяет сохранить подвижность прооперированного уровня, максимально приближенную к норме.
Пример такой операции на рентгене.
Однако таким пациентам, скорее всего, понадобится около недели провести в кровати. Затем нужно будет под наблюдением методиста-реабилитолога очень усердно трудиться, безукоризненно выполняя все, что он говорит. Тогда адаптация к вживленному имплантату пройдет успешно, и вы постепенно вернетесь к полноценной активности, даже сможете заниматься спортом.
Где пройти восстановление
Итак, вам выполнили операцию на спине, вы прошли раннее стационарное лечение, и вас выписали. Кстати после некоторых оперативных вмешательств, в частности после несложной миниинвазивной процедуры, из больницы отпускают достаточно рано, иногда даже в тот же день, когда была оказана основная хирургическая помощь. При выписке каждый пациент получает главные рекомендации от врача. Можно посещать поликлинические процедуры и занятия ЛФК по месту жительства, хотя они в отечественных медучреждениях предоставляются на уровне ниже среднего, поэтому прогноз на благополучный исход – 50/50. В связи с этим лучше оформиться в хороший реабилитационный центр, что обеспечит вам более грамотное, а, следовательно, быстрое и неосложненное негативными явлениями восстановление. Потом нужно будет посетить санаторий, примерно через 4-6 месяцев после операции, в дальнейшем лечиться в санаторно-курортных условиях необходимо в идеале 2 раза в год, в крайнем случае – 1 раз в год.
Помните, что некомпетентные манипуляции с позвоночником могут стоить вам слишком дорого и могут привести к инвалидизации, зачастую к необратимой утрате двигательного потенциала не только спины, но и ног или рук. Хотим предупредить, что сегодня слишком многие частные клиники на территории России стали специализироваться на методиках Бубновского, причем недостаточно профессионально. Поэтому мы не советовали бы вам не рисковать своим здоровьем, обращаясь в подобные центры, тем более что такая тактика после вмешательства на позвоночном столбе – это не ваш вариант. Так куда же отправиться, чтобы и по цене было не накладно, и получить по-настоящему высокоспециализированную медпомощь?
Повсеместно славятся клинические заведения Чехии, хоть хирургической направленности, хоть реабилитационного профиля. Все медучреждения Чехии, будь-то стационар или санаторий, оснащены современным высокотехнологичным оборудованием самых передовых моделей, укомплектованы только отборным медперсоналом с высокой квалификационной степенью и богатым практическим опытом. Уровень оказываемых услуг – от хирургии до реабилитации – здесь ничем не хуже, чем в Израиле или Германии. При этом цены на лечебные программы в Чехии на порядок ниже от израильского или немецкого медсервиса, примерно в 2-2,5 раза. Возьмите себе на заметку, это – единственное европейское государство, которое идеально подходит нашим медицинским туристам. В Чешской Республике лечат по всем мировым стандартам и стоимость вполне адекватная.
Cрок реабилитации после операции на позвоночнике
Градация основных этапов и сроки достижения тех или иных восстановительных задач могут быть различными. Попробуем все же примерно сориентировать, сколько длится реабилитация после распространенных операций на позвоночнике.
- Какой срок ориентировочно занимает период восстановления после дискэктомии, выполненной посредством микроскопа или эндоскопа? После обоих вмешательств, при которых межпозвонковый диск сохранялся, он примерно одинаковый – в среднем 2-2,5 месяца.
- После процедуры спондилодеза, когда выполняется трансплантация костного фрагмента и транспедикулярная фиксация, потребуется восстанавливаться от 3-х и более месяцев. Подробная реабилитация расписана на очень многих ресурсах. Но учтите, что данная техника хирургии подразумевает сложнейшее вмешательство, после которого восстанавливающие мероприятия должны пройти безупречно под тщательным врачебным контролем, а не под руководством интернет-советов!
- Если была сделана вертебропластика, отзывы свидетельствуют, что дальнейший курс специальной послеоперационной терапии обычно составляет 2 месяца. Но даже такой щадящий и быстродействующий операционный процесс, выполняемый при компрессионных переломах, может потребовать продления оздоровительных сроков, особенно у пожилых людей.
- После процедур вапоризации диска лазером или холодной плазмой для качественного возобновления функциональности позвоночника нужно исправно заниматься приблизительно 1-1,5 месяца. Однако практические наблюдения показывают, что некоторых больных необходимо реабилитировать до 3-х месяцев.
- После установки протеза межпозвонкового диска, чтобы привыкнуть к новому искусственному органу и достичь полного объема движений, четко придерживаться основной медицинской программы следует 3-6 месяцев.
Вам, безусловно, очень важно, чтобы процесс восстановления прошел гладко, легко и без каких-либо неприятных постоперационных эксцессов в виде осложнений. Чтобы так оно и было, чего мы вам искренне желаем, подойдите с максимальной ответственностью к своей реабилитации. Не пренебрегайте услугами профессиональных реабилитологов и выполняйте абсолютно все медицинские рекомендации, а в случае появления любых неприятных ощущений (боль, парестезии, скованность и пр.) срочно оповестите об этом доктора!
Источник
