Массаж для позвоночника грудному ребенку

Как
укрепить спину ребенку грудного возраста, это актуальный
вопрос для мам, малышам которых 5-6
месяцев и старше. Ребенку не желательно сидеть с круглой спиной, особенно на
первом году жизни. Если есть способы предотвратить негативные последствия
слабой спины и даже их малейшую вероятность, то нужно их использовать. Роль
родителей в физическом развитии ребенка на первом году жизни нисколько не
меньше роли врачей, массажистов, инструкторов лфк, плавания и т.д. Постоянное
пополнение знаний о жизни и развитии детей очень важно особенно для тех, у кого
первый ребенок. Если нет возможности пригласить специалиста для занятий с
ребенком, то нужно учиться заниматься с ним самой, благо есть интернет, хоть
это будет не столь эффективно, но лучше чем «само пройдет». В
остальных случаях надо искать специалистов, т.к. это будет эффективнее и
быстрее, и сразу в нужном направлении. В любом ремесле множество нюансов и
мелочей, которые мы не замечаем, но именно от них зависит качественный
результат.
Для чего укреплять спину грудничку?
- Крепкая
спина обеспечивает вертикальную позу, свободу и главное возможность многих
движений. - Дети с
сильной спиной уверенно садятся и ползают, встают у опоры, начинают ходить. - Сильные
мышцы спины позволяют ребенку длительно удерживать себя сидя или стоя во время игр или другой деятельности. - 4. Крепкие
мышцы спины ребенка предотвращают статические деформации позвоночника. - Сбалансированный и крепкий мышечный корсет ребенка позволяе правильно формироваться физиологическим изгибам позвоночника, лордозам и кифозам.
- Крепкий мышечный корсет туловища ребенка, где мышцы спины занимают большую часть, устроен и работает таким образом, что разгружает позвоночник от нагрузки, за счет равномерного ее распределения на всю спину.
Важна
равномерность укрепленных мышц, чтобы не перегружались отдельные участки спины,
т.к. это может привести к искривлению.
Основные
функции мышц спины: удержание вертикальной позы, торможение при сгибании
туловища, разгибание туловища, участие в боковых наклонах туловища,
взаимодействие с ребрами, костями плечевого пояса, плечевой костью, тазовыми
костями. Функций на самом деле больше, но это те, которые нас интересуют в
первую очередь.
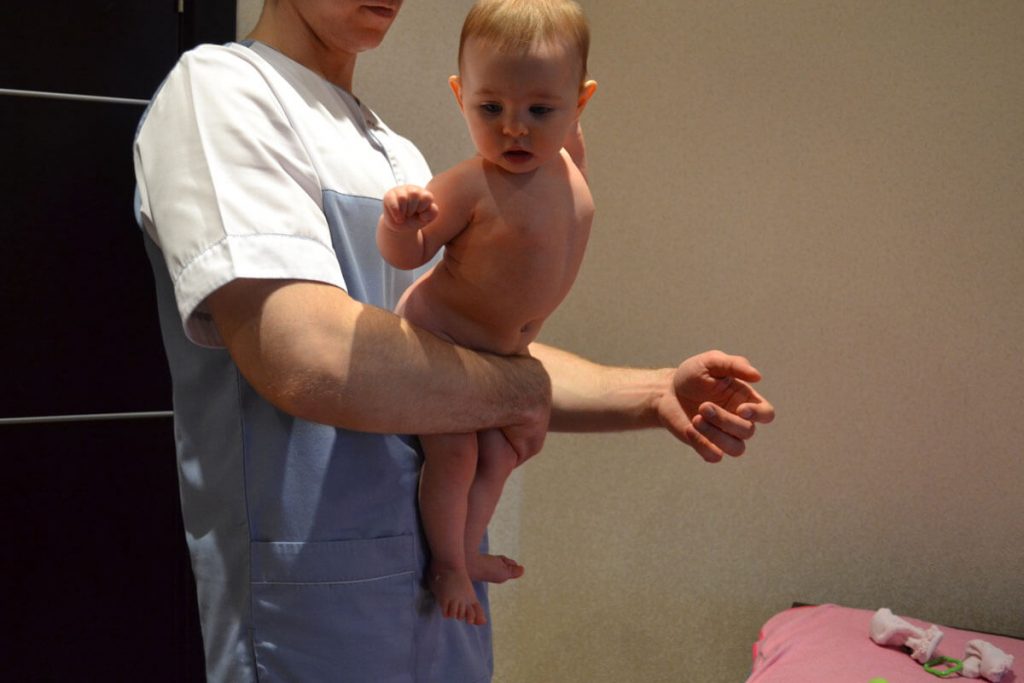
Рассмотрим сначала, как и когда начинает работать спина у детей. У новорожденных первые видимые признаки работы мышц спины появляются в 1,5 — 2 месяца, когда они начинают лежа на животе приподнимать голову. В этот момент частично задействуется верхняя часть спины и шея. В норме дети в 2 — 3 месяца сами начинают поднимать голову и вмешательств здесь не требуется. Но бывают и обращения в наш центр с проблемами слабости плечевого пояса, шеи, надплечий, когда ребенок не может поднимать голову лежа на животе. В таких случаях нужно немного укрепить спину новорожденному. Как укрепить мышцы спины ребенку в 2 — 3 месяца? На каждый возрастной период, даже по месяцам, есть свои особенности укрепления спины. У новорожденных детей в 2 — 3 месячном возрасте спину укрепляем в основном в положении ребенка лежа. В данном возрасте с шеей нужно быть повнимательнее, это легко ранимое место, очень нежелательны перегибы шейного отдела позвоночника. Я бы многие упражнения не рекомендовал родителям самим делать с ребенком в этом возрасте, только самые простые в виде переворотов, фиксации на животе, пассивной гимнастики рук. Лучше вызывать опытного детского массажиста. В целом вот как проходит укрепление спинки новорожденным в 2 — 3 месяца: из укрепляющих воздействий используем стимулирующий массаж спины, нейтральный не стимулирующий массаж шеи, укладки на животе с упором на локти или подложив валик под грудь, из гимнастики: рефлекторные упражнения, такие как рефлекс Голанта, ползание Бауэра (обязательно подложив мамину ладонь под лицо ребенка), перевороты со спины на живот, пассивная гимнастика верхних конечностей и для шеи.
Следующий
возрастной период это 4 месяца. О слабости спины у ребенка в 4 месяца может
говорить неспособность малыша лежа на животе держать голову опираясь на локти,
либо просто не держать голову в этой позе, а также неумение поворачивать голову
в стороны, следя за предметом например. Как
укрепить спину грудничку в 4 месяца? Можно использовать те же
упражнения, что и в 2-3 месяца, описанные выше. К этим упражнениям можно
прибавить «парение» и толчки ногами ребенка от живота
инструктора-массажиста, напоминающие ползание Бауэра, но в этом случае ребенок
на руках у массажиста, так можно менять угол. Это упражнение для детских массажистов,
мамам не имея опыта в детском массаже и гимнастике с грудничками, его лучше не
делать.
Как укрепить спину
ребенку в 5-6 месяцев?
Ближе к 5-6 месяцам ребенка уже можно вертикализировать на короткое время, но без опоры на ноги. Грудничка можно присаживать на несколько секунд, дольше держать на руках вертикально, в стульчике поднимать спинку повыше. Сама вертикальная поза для спины, уже своего рода укрепляющее упражнение. Первые попытки удержать себя сидя выглядят очень неуверенными, ребенка болтает в разные стороны, сидя он может сложиться вперед, но с каждым днем ребенок держит спину уверенней. Периодически держа ребенка вертикально, занимаясь с ним упражнениями, мы приучаем его организм, позвоночник в частности, к нагрузке, что дает стимул для роста костей, их уплотнению, замене хряща на костную ткань. Мышечная система реагирует аналогично, испытывая новые нагрузки, мышцы становятся толще и крепче, т.е. растут. Главное, что на этом возрастном этапе происходит, это знакомство мозга и всей нервной системы с иным положением тела. Первая вертикализация ребенка во-первых дает сигнал мозгу о необходимости структурных изменений в скелете и мышцах, во-вторых мозг, вестибулярный аппарат, мышцы и периферические нервы учатся работать согласованно в одной цепи. Появляется необходимость удержания вертикальной позы для туловища, а это сложная и поэтапная задача для организма. Для того чтобы удержать себя сидя или стоя у ребенка происходит цепная реакция между вестибулярным аппаратом, нервной системой, мышцами.
Итак,
далее рассмотрим практически, как укрепить ребенку спину в 5-6
месяцев, упражнения:
1.
Тонизирующий массаж для спины.
2. Наклоны
ребенка, зафиксировав его ноги. Наклоны в этом случае будут пассивно-активные,
потому что ребенок скорее всего в 5 или 6 месяцев самостоятельно из положения
наклона не сможет подниматься, хотя бывают и такие дети. Ноги фиксируются выше
колена, но ниже тазобедренного сустава, ребенок повернут спиной к
инструктору-массажисту (маме), стопы ребенка на весу, без опоры, одна рука
взрослого поддерживает ребёнка под грудь, туловище наклоняется вперед. Это
упражнение нежелательно после еды, или при повышенном внутричерепном давлении.
3. Удержание в вертикальной позе. Фиксируем ребенка, как в предыдущем упражнении, только не наклоняем, а держим вертикально. Когда ребенок начал хоть немного себя удерживать вертикально, надо этим пользоваться и развивать это умение. Развитие или укрепление спины ребенка здесь заключается в том, что мы начинаем из вертикальной позы младенца по чуть-чуть наклонять в вправо, влево, вперед. Точнее это будет попытка наклонить его нижнюю часть туловища, а верхнюю новорожденный будет рефлекторно стремиться удержать вертикально. Наша задача в момент такого наклона не переборщить с углом, иначе неокрепшие мышцы спины ребенка не выдержат и он резко наклонится вниз. Надо найти грань, после который мышцы не могут удерживать туловище, и наклон всегда доводить до этой грани вплотную, при этом держа страховочную руку перед ребенком, но не касаясь его, иначе он на руку ляжет и напряжения спины не будет. С каждым днем эта грань будет все дальше и угол наклона все больше, т.к. мышцы будут крепнуть. Далее можно усложнять с углом и в том числе можно в состоянии наклона описывать окружность перед собой, чтобы работали мышцы разных групп по очереди.

4. Катаясь
на фитболе мышцы спины ребенку укрепить можно прокатывая его вперед и давая ему
взять игрушку. В этом упражнении игрушка или предмет должен находиться от
ребенка на расстоянии вытянутой его руки и немного выше уровня глаз. Ребенку
чтобы взять игрушку придется напрячь спину, чуть приподняв корпус и потянуться
за предметом.
Как
укрепить спину ребёнку в 7-8 месяцев?
В 7-8
месяцев дети обычно уже садятся самостоятельно и вопрос крепкой спины очень
актуален для этого возраста. Но бывает, и довольно часто, что ребёнок только
начинает делать какие-то попытки удерживать спину в этом возрасте. При
правильном подходе укрепление спины в 7-8 месяцев пойдёт быстрее, чем 2-мя мы
месяцами ранее. Из упражнений для укрепления спины ребёнку в 7-8 месяцев можно
использовать вышеописанные и прибавить:
1. Можно
использовать вышеописанные упражнения.
2.
Присаживание ребёнка на короткий промежуток времени, с поддержкой его за руку,
балансируя сидя.
3. Если
при наклонах вперёд грудничок ещё не может себя поднимать самостоятельно, то в
момент наклона должно быть хотя бы сопротивление наклону. Именно это
сопротивление спины или можно назвать это попыткой удержаться вертикально,
будет наиболее полезной «точкой», от которой можно отталкиваться и
идти дальше в укреплении спины младенца. В этом случае просто повторяем
наклоны, а это сопротивление очень скоро станет значительно сильнее и далее
ребёнок уже сможет себя поднимать из положения наклона.
В 7-8
месяцев детям со слабой спиной вредны длительные статические вертикальные
нагрузки, но кратковременные будут полезны, т.к. подают сигнал организму о
необходимости дополнительной энергии и питательных веществ для наиболее
загруженных участков тела в момент виртуализации. В общем-то укрепление так и
происходит, с момента подачи сигнала организму, а далее ответная реакция в виде
уплотнения, роста, утолщения костей, мышц, запаса питательных веществ в тканях
и т.д. Но нужен сигнал организму, куда именно акцентировать своё “внимание»,
и в каком виде. Ни один ребёнок не сядет сразу не делая попыток, именно в
момент попыток происходит самое ценное и важное, организм учится и крепнет.
Если уже по возрасту пора что-то уметь делать, то ребёнку можно помочь этому
научиться, ничего в этом плохого нет, наоборот, ребёнок освоит этот этап и
“пойдет» дальше. Задать уточняющие вопросы, как
укрепить спину ребёнку в 7-8 месяцев, вы можете мне по ватсап
+79266057470. У нас есть инстаграм @happybabymassage.ru и ютуб канал
happybabymassage, где есть видео по физическому развитию детей в разных
возрастных.
Как
укрепить спину ребёнку в 9-10 месяцев?
Обычно о
слабости спины в этом возрасте говорит то, что ребёнок сидит с круглой спиной
или не может сидеть долго, но бывают и такие, которые ещё вообще не садятся. Из
укрепляющих упражнений для спины в 9-10 месяцев и старше я рекомендую применять
приседания. Почему именно приседания? В момент подъёма ребёнка из положения
сидя на корточках помимо укрепления ног, укрепляется подвздошно-поясничная
мышца, она находится в тазу. Эта мышца крепится к поясничным позвонкам и
является очень крупной позной мышцей, поддерживает физиологический поясничный
лордоз. Кроме того в приседаниях ребёнок должен держать спину ровно, а это
дополнительная изометрическая нагрузка для мышц спины. Конечно надо следить,
чтобы ребёнок приседал с ровной спиной. Это основное, что можно добавить к
вышеописанным упражнениям для укрепления спины ребёнку в 9-10 месяцев и старше.
Для детей
после года укрепление спины может осуществляться за счёт гимнастики. Чем старше
ребёнок тем сложнее могут быть упражнения. Одним массажем детям спину не
укрепить, массаж как разогревающий мышцы метод применяется, и делается
интенсивно. Корсеты тоже не укрепляют спину, наоборот в корсете спина не
работает, его применяют для того, чтобы связочный аппарат приучить к
определённой позе, а укрепление только за счёт гимнастики.
Источник
Как это не покажется странным для педиатров, но у новорождённого ребёнка имеются прямые показания для лечения мануальной терапией. Конечно, применение мануальной терапии к только что родившемуся ребёнку требует большой осторожности и нежности. Хороший врач-мануалист должен чувствовать норму физического воздействия к грудному ребёнку. Слишком слабое и чрезмерно деликатное воздействие на малыша не вылечит болезнь, будет бесполезным. Слишком грубое воздействие принесёт только вред здоровью ребёнку, сделает его инвалидом на всю жизнь. Поэтому при мануальном воздействии на грудного ребёнка все действия должны носить вид медленных и аккуратных действий. На протяжении 9 месяцев ребёнок находится внутри матери и, как правило, в положении вниз головой. После 6 месяцев беременности ребёнок полностью формируются в анатомическом отношении. Остальные 3 месяца до родов ребёнок находится в положении вниз головой, а любые сотрясения, прыжки или падения матери с небольшой высоты воспринимаются ребёнком как удары в область головы и шеи. Поэтому можно утверждать, что во внутриутробном состоянии ребёнок часто получает ушибы шейного отдела позвоночника, что может привести к развитию остеохондроза даже у новорождённого.
1. Компрессионное воздействие родов на позвоночник ребенка. За 9 месяцев беременности у женщины увеличивается количество мышечных волокон матки и влагалища почти в 3 раза. Плод «покрывается» мышечным слоем матки в 3 – 4 сантиметра, потом идёт слой околоплодных вод толщиной в 2 — 3 сантиметра. Плод пребывает в состоянии «свободного плавания в водной среде» до момента стремительного отхождения вод перед родами.
Огромная толщина мышечного слоя матки необходима для создания мощного давления на плод во время родов. Во время схваток толстая мышечная стенка матки сжимает позвоночник новорождённого в направлении от таза к голове. Роды создают прямое травматическое воздействие на позвоночник ребёнка. Сила сжатия плода при родах довольно сильное, до 5 килограммов на каждый сантиметр поверхности тела ребёнка и в поперечном и в продольном направлении. Во время родов плод часто испытывает запредельное сжатие нежных хрящевых межпозвоночных дисков. Последствия чрезмерного сжатия позвоночника в продольном направлении – это остеохондроз, который может не купироваться до 2 лет. Если проследить тот трудный путь, который преодолевает ребёнок во время родов, то можно только удивляться, как позвоночник новорождённого выдерживает такие нагрузки вдоль по оси позвоночника. Смотрите рисунок 1. Мощные мышечные волокна матки сжимают плод с такой силой, что он (в прямом смысле этого слова) выдавливается через узкие половые пути женщины. Под действием давления матки на позвоночник макушка черепа ребёнка раздвигает и раскрывает мышечный сфинктер, которым является шейка матки. Далее головка плода испытывает чудовищное давление толстых мышц влагалища. Голова ребёнка довольно сильно сжимается по окружности, особенно у первородящих женщин и у пожилых (с возрастом более 35 лет), у которых эластичность мышечных тканей снижена. Если бы не естественная жировая смазка головы и туловища новорождённого, то продвижение его «по туннелю женских половых органов» было бы невозможным делом из-за сильного трения и сопротивления. По причине сдавливания черепа ребёнка родовыми путями матери на голове новорождённого часто возникает кефалогематома – кровоизлияние под надкостницу кости черепа. Самому сильному давлению по оси подвергается шейный отдел, так как он является самым «незащищённым» местом, «самым слабым звеном» во всём позвоночнике.
 |
Рисунок 1. Направление |
Основное клинические проявление сильного сжатия межпозвоночных дисков вдоль по оси позвоночника сразу после рождения – это интенсивный плач от боли. Только что родившиеся дети всегда плачут. А плачет ребёнок, потому что у него болит позвоночник. Это не «нормальная рефлекторная реакция» только что родившегося ребёнка, это не норма, а патология. У большинства детей клинические и патолого-анатомические проявления остеохондрозов (боли), возникшие сразу после родов, полностью проходят через 2 месяца.
Но у 36 % детей различные проявления остеохондроза продолжают их тревожить до 1 – 2 лет. Из анатомии периферической нервной системы хорошо известно, что 90 % соматических нервов и 80 % вегетативной нервной системы выходят из спинного мозга. При остеохондрозе происходит сдавливание нервов, выходящих из спинного мозга, которые иннервируют лёгкие, сердце, желчный пузырь и печень, желудок, кишечник, мочевой пузырь. У грудного ребёнка возникают следующие симптомы остеохондроза:
1) Внезапные острые боли. У грудных детей довольно часто и внезапно возникает болевой приступ в позвоночнике и ребёнок (до этого тихо спавший или играющий лёжа на спине) на протяжении несколько часов плачет «навзрыд», синеет от натуги, дёргает ногами и руками, кричит без остановки, интенсивно, громко. В половине случаев источник внезапной боли у грудного ребёнка является остеохондроз, а в другой половине случаев – внезапное образование большего количества газов в кишечнике от попадания туда с пищей патологической микрофлоры. Источник резкой боли в 70 % случаях является шейный отдел позвоночника, а в 20 % случаях – поясничный отдел, в 10% случаев – перерастянутые связки крестцово-подвздошного сочленения. Когда ребёнок начинает рыдать от боли, матери тут же берут его на руки, и начинают интенсивно качать, крепко прижимать к туловищу. Качается во все стороны головка ребёнка, свисая с руки матери назад и вытягивая под действием своего веса шейные позвонки. Под действием сжатия руками матери прогибается грудной и поясничный отделы позвоночника ребёнка. Фактически матери делают ребёнку мануальную терапию: сгибают и вытягивают шею, прогибают позвоночник. Так матери проводят вполне неосознанно вытяжение позвоночника, «вправление» позвонков, происходит «самоизлечение», боли прекращаются и ребёнок мирно засыпает.
 |  |
Рисунок 2 – 1, 2. Приёмы мануальной терапии для воздействия на шейный отдел новорождённого. | |
2) Мануальная терапия при патологии шейного отдела у ребёнка. Мануальная терапия проводится рядом простых приёмов. Сначала проводится массаж шейных мышц, их растяжение, изометрическая миорелаксация. После этого, лежачему на животе ребёнку (голова ребёнка повёрнута на бок вправо или влево) врач ложит одну руку на голову, а другую на обе лопатки или противоположное взгляду плечо. Рука, которая находится на голове, начинает вращать (катить) голову в сторону затылка, усиливая поворот головы до определённого предела. Часто возникает хруст и щелчки в шейных суставах ребёнка, после чего наступает выздоровление — боли в шее перестают беспокоить ребёнка. Смотри рисунок 2.
3) Радикулярная патология ЖКТ. В период движения головки по родовым путям позвоночник ребёнка сильно изгибается в грудо – поясничном отделе. Угол позвоночника ребёнка при сильном давлении матки на его тело, особенно на ягодицы и голову, изгибается спиной назад под углом до 90 градусов. От этого отдела спинного мозга иннервируется печень, желчный пузырь, и кишечник. Важными симптомами остеохондроза у новорождённого ребёнка являются патологические симптомы со стороны желудочно-кишечного тракта. От сдавливания нервов, отходящих от позвоночника и иннервирующих желудок, возникает частое срыгивание пищи. Кроме того, возникает процесс избыточного газообразования у ребёнка с остеохондрозом поясничного отдела по причине возникновения ухудшения иннервации и замедления перистальтики кишечника. Кал «дольше положенного» остаётся в кишечнике, а поэтому возникает брожение и возникновение большего количества газов. Важным показателем патологической иннервации желчного пузыря по причине остеохондроза грудного отдела позвоночника, проявляющимся судорожным его спазмом, являются поносы с калом тёмно-зеленого цвета. Характерно, что сразу после первого сеанса нежной мануальной терапии кал ребёнка приобретает нормальный жёлтый цвет.
4) Мануальная терапия для лечения остеохондрозов грудного и поясничного отделов новорождённого можно проводить следующими простыми приёмами. Смотрите рисунок 3 – 1, 2. Сначала проводится массаж мышц спины с целью их расслабления.
Врач изгибает ребёнка, лежащего на животе, в поясничном и грудном отделе. Часто возникает хруст и щелчки в межпозвоночных суставах ребёнка, после чего наступает выздоровление.
3. Симптомы травматизации тела ребёнка от поперечного, кольцевидного сжатия родовыми органами матери. Во время прохождения по родовым путям (вдоль шейки матки и влагалища) младенец испытывает дополнительное круговое и поперечное давление.
1) «Первопроходцем» во время родов является теменная часть головы. От действия сжимающих по окружности мышц возникает кровоизлияние под надкостницу костей головы, которое располагается на самой верхней части головы. Это так называемые кефалогематомы. Кефалогематома — это кровоизлияние между надкостницей и наружной поверхностью черепных костей. Наиболее частая локализация — теменная кость, реже затылочная. Симптомы патологии следующие. У ребенка после рождения на голове опреде¬ляется флюктуирующая опухоль, отграниченная краями той или иной кости черепа. Обычно процесс односторонний (правая теменная кость или левая). В течение 1-й недели после родов опухоль имеет тенденцию к увеличению. Полная резорбция гематомы наступает через 6—8 недель. Лечение не требуется. Пунктировать не осложненную кефалогематому не рекомендуется. При инфицировании производят разрез, применяют антибио-тики.
2) Если давление в родовых путях матери по окружности было чрезмерным, то у новорождённого возникают смещения костей черепа относительно друг друга и внутричерепные кровоизлияния. Патогенез внутричерепных кровоизлияний. Кровоизлия¬ние возникает при рождении под влиянием ряда факторов — недостатка вита¬мина К, повышенной ломкости сосудов мозга, легкой смещаемости костей черепа, внутриутробной асфиксии. Различают кровоизлияния: 1) эпидуральные, 2) субдуральные, 3) субарахноидалыше, 4) кровоизлияния в вещество мозга, 5) внутрижелудочковые. Клинические проявления зависят от величины и локализации кровоизлияния. При небольших кровоизлияниях отмечаются вя¬лость и сонливость при рождении; нарушены сосание и глотание. При субарахноидальных кровоизлияниях ведущим симптомом являются частые приступы асфиксии. Характерна заторможенность ребёнка. Ребенок лежит с открытыми глазами, не активен и безучастен, аппетит отсутствует, тихо плачет. Отмечаются судо¬рожные подергивания мышц лица или конечностей, а также тонические судороги.
3) Прямым доказательством очень сильного сжатия тела ребёнка в родовых путях матери является перелом одной или двух ключиц у младенца. Это довольно частая патология для новорождённых. На месте перелома обычно отмечается небольшая гематома. При пальпации определяется крепитация. Смещение двух осколков костей, как правило, отсутствует, так как этому препятствует плотная и прочная надкостница, которая покрывает все трубчатые кости новорождённого. Активные движения рукой не нарушены. Часто перелом выявляется лишь в ста¬дии образования костной мозоли. Лечение. При распознавании перелома фиксирующая повязка.
4) Врожденный вывих бедра. Причина возникновения. Самым грозным для новорождённого является ещё одна патология, которая возникает по причине поперечного сдавления таза ребёнка в родовых путях матери – это врождённый вывих бедра. Однако такое название патологии в корне не правильное. Это не генетически врождённая патология, не врождённая. Это приобретённая патология для ребёнка в узких родовых путях, во влагалище матери. Нормальный таз новорождённого имеет форму овала. Нормальный таз у новорождённого в боковом, поперечном размере (от одного края крыловидной кости до другого) в 2 раза длиннее, чем передне — задний размер, то есть от крестца до надлонной поверхности живота. Направление вертлужных впадин относительно друг друга в нормальном тазе ребёнка находится почти на одной линии, то есть — равны почти 180 градусов. Смотрите рисунок 4 – 1, 2. Если измерять размеры таза у ребёнка с врожденным вывихом бедра, то поперечный размер таза будет почти равен продольному размеру. У ребёнка с «врожденным» вывихом бедра форма таза приближается к правильной окружности, в которой вертлужные впадины находятся не сбоку, а направлены кпереди. Смотрите рисунок 4 — 3. Проходя через родовые пути матери, которые имеют вид правильной окружности, таз младенца деформировался благодаря сильному растяжению связок крестцово-подвздошного сустава. Для ребёнка это довольно серьёзная травма, которая иногда может сопровождаться сильными болями, но в большинстве случаев протекает бессимптомно. Вместо овальной формы таз приобретает вид окружности. Направление вертлужных впадин относительно друг друга в патологически зауженном тазе ребёнка находится почти под углом 90º, то есть – этот угол стал в 2 раза меньшим, чем у нормальной тазовой кости. Это влечёт за собой частичное вхождение головки бедренной кости в вертлужную впадину, что ортопеды расценивают как подвывих бедра.
 | |
Рисунок 4 – 1. Овальная конфигурация нормальных тазовых костей (вид сверху)
 |
| Рисунок 4 – 2. Овальная конфигурация нормальных тазовых костей (вид сбоку) |
 |
| Рисунок 4 — 3. Круглая конфигурация тазовых костей (при виде сверху) у младенца с «врожденным» вывихом бедра |
Первым клиническим симптомом приобретённого во время родов «врождённого вывиха» бедра является ограничение отведения бёдер поднятых вверх у лежащего на спине ребёнка. Детские ортопеды при исследовании детей в поликлиниках придают большое значение ограничению объёма отведения бёдер. Конечно, направленная вперёд вертлужная впадина своими краями не даёт возможности развести ноги ребёнка в полном объёме. Поэтому этот симптом закономерен при данной патологии. Сильные мышцы ягодицы тянут бедро назад, и почти вытаскивают головку бедра из вертлужной впадины, так как они вытягиваются от патологического перемещения бедра вперёд. Дальнейшее неправильное стояние головки бедра в вертлужной впадине приводит к перерастяжению связок спереди тазобедренного сустава. Вместе со связками вытягиваются и рвутся мелкие сосуды и нервы, возникает дисплазия головки бедра (размягчение кости головки, возникает её неправильная форма). Дисплазия к 10 годам приводит к анкилозу (обездвиживанию) костей в тазобедренном суставе ребёнка. Ребёнок превращается в инвалида на всю жизнь.
4. Лечение врождённого вывиха бедра мануальной терапией. Как известно, лечение врожденного вывиха бедра в поликлиниках является длительным – до 3 – 5 месяцев родители ребёнка держат малыша в специальных ортопедических аппаратах, которые фиксируют ноги ребёнка в раздвинутом в разные стороны состоянии. Ребёнка с таким аппаратом трудно одевать для прогулки по улице, особенно зимой. За ребёнком трудно ухаживать. Аппарат снижает двигательную активность и тормозит физическое развитие малыша. Однако при помощи мануальной терапии можно излечить ребёнка от врождённого вывиха бедра практически в одну секунду. Для этого врачу-мануалисту или ортопеду необходимо силой поставить крыловидные кости ребёнка в правильное состояние, сблизив их с крестцом. Существует множество прекрасных методов для лечения врожденного вывиха бедра. Обратим внимание на два из них. Смотрите рисунок 120 – 1, 2.
Первый метод. Сначала проводится массаж мышц спины с целью их расслабления. Как выяснено из предыдущих рассуждений, причина врождённого вывиха бедра заключается в патологическом сближении крыловидных костей друг с другом. Лечение подразумевает противоположные действия тем, которые виновны в возникшей болезни. Для этого надо крыловидные кости привести к крестцу, то есть вылечить растяжение задних связок внутри крестцово-крыловидного сустава. Делается это следующим образом. Ребёнок ложится на живот. Одна рука врача упирается в крестец ребёнка, а другая тянет крыловидную кость за её гребень вверх. Часто возникает хруст и щелчки в крестцово-крыловидном сочленении ребёнка, после чего наступает выздоровление.
Второй метод. На крестец лежащего на животе ребёнка врач нажимает сверху двумя руками. Полукольцо таза лежащего ребёнка (на переднем подвздошном гребне) упирается в горизонтальную поверхность кушетки. При нажатии сверху на крестец ребёнка происходит сближение двух костей таза (крестца и крыловидной кости) между собой. Часто возникает хруст и щелчки в крестцово-крыловидном сочленении ребёнка, после чего наступает выздоровление.
Рассказано о применении мануальной терапии для нескольких, самых распространённых болезней, возникших у новорождённого после родов. Однако ортопедических и терапевтических послеродовых патологий значительно больше. Много осложнений возникает при щипцовом родовспоможении. При ягодичном предлежании плода роды, как правило, протекают с осложнениями у новорождённого в виде усиления болей в позвоночнике (особенно от остеохондрозов в шейном отделе), возникают вывихи конечностей, деформации грудной клетки и многое другое. В настоящее время в детских поликлиниках России и Белоруссии отсутствуют детские мануальные терапевты, и это очень плохо. Хочется надеяться, что в ближайшее десятилетие отношение к детской ортопедии и мануальной терапии в корне изменится.
Молостов Валерий
www.molostovvd.narod.ru
Смотрите также:
У нас также читают:
Источник
