Медицина болезни позвоночника и суставов
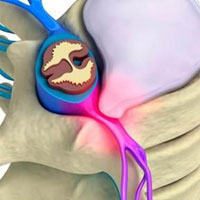
Патология скелетной системы является одной из наиболее частых причин обращения людей за медицинской помощью. Во многом это определяется образом жизни человека, когда повышенные нагрузки на опорно-двигательный аппарат в сочетании с низкой двигательной активностью приводят к печальным последствиям для здоровья.
Такая ситуация усугубляется еще и сопутствующей патологией, которая характерна для пациентов среднего и пожилого возраста. Но молодые люди также имеют высокий риск развития болезней суставов и позвоночника.
Причины
Поражение костно-хрящевых структур скелета связано не только с местными патологическими процессами, но и с общими нарушениями сосудистого и обменного характера. Поэтому главной задачей для врача первичного звена становится выяснение причин патологии опорно-двигательного аппарата.
Есть различные заболевания, которые заставляют пациентов обращать внимание на свои суставы и позвоночник. Многие из них имеют системный характер, когда поражается несколько скелетных зон. Такая ситуация имеет место при следующей патологии:
- Ревматоидный артрит.
- Болезнь Бехтерева.
- Остеоартроз.
- Травмы (ушибы, переломы, растяжения).
- Остеопороз.
Заболевания позвоночника имеют не меньшую распространенность. Хотя он имеет меньшую подвижность, чем конечности, но и там находятся суставные соединения, которые подвержены воздействию неблагоприятных факторов. Под влиянием избыточных нагрузок и метаболических нарушений повышается риск возникновения следующих болезней:
- Остеохондроз.
- Межпозвонковые грыжи.
- Спондилез.
- Деформации позвоночника.
- Опухолевые процессы.
Важно понимать, что функция различных участков скелета взаимосвязана, и при поражении одних зон в будущем патология может распространиться и на другие. Поэтому необходимо своевременно заподозрить заболевания позвоночника и суставов.
Предотвратить патологию опорно-двигательного аппарата помогают здоровый образ жизни и периодические медицинские осмотры.
Симптомы
Основой для постановки диагноза становится клиническое обследование пациента. Большое значение при этом уделяется опыту врача и его умению выделить схожие и отличительные признаки заболеваний.
Во многих случаях необходимо проводить дифференциальную диагностику болезней суставов и позвоночного столба.
Жалобы
Когда говорят о скелетной патологии, то первым симптомом, который заставит обратиться к врачу, станет боль. Совершенно понятно, что она мешает человеку заниматься повседневными делами, изматывает его и влияет на качество жизни. Для того чтобы определить происхождение такого явления, нужно определить характер боли:
- По виду: ноющая, стреляющая, колющая, пульсирующая.
- По локализации: в одном или нескольких суставах, в области шейного, грудного или пояснично-крестцового отделов позвоночника.
- По распространенности: локальная или разлитая.
- По выраженности: сильная, умеренная или слабая.
- По длительности: кратковременная или продолжительная.
- По частоте: периодическая или постоянная.
При остеоартрозе характерным будет «стартовый» характер боли, когда она появляется в самом начале движения, а затем стихает. При ревматическом процессе известен мигрирующий характер симптома, при котором с каждым обострением заболевания вовлекаются все новые суставы. Если говорить о болезнях позвоночного столба, то боль часто находится по ходу нервных стволов, что приводит к появлению межреберной невралгии или люмбоишиалгии.
Нельзя забывать и о тех факторах, которые ухудшают состояние пациента. Боли в суставах и позвоночнике усиливаются в таких ситуациях:
- Движение в конечностях.
- Повороты, наклоны туловища.
- Поднятие тяжестей.
- Бег, ходьба по лестнице.
Это закономерно вызывает нарушение двигательной активности пациентов. Часто пациенты обращают внимание на появление утренней скованности в суставах, особенно при ревматоидном артрите и остеоартрозе. Ограничение подвижности в различных участках скелета – это вторая по распространенности жалоба на приеме врача. При выраженном характере патологии это может стать причиной для установления степени утраты трудоспособности (инвалидности).
Болевой синдром требует внимательного изучения, поскольку является основным в клинической картине многих заболеваний позвоночника и суставов.
Осмотр
При врачебном обследовании можно выявить визуальные признаки заболевания. Они имеют не меньшую роль для постановки диагноза. Подобные симптомы имеют локальный или общий характер. Так, местными проявлениями суставной патологии могут быть:
- Отечность.
- Покраснение кожи.
- Деформация сустава.
- Повышение локальной температуры.
Конечность часто занимает вынужденное положение, особенно при травмах. Нередко можно выявить искривление позвоночного столба и нарушение осанки. При общем осмотре также заметно нарушение активных движений в различных отделах скелета и ходьбы (хромота).
Объективное исследование
В пораженной области характерна болезненность при пальпации, отмечается локальный мышечный спазм. Затруднены не только активные движения в различных плоскостях, но и пассивные. Болезни позвоночника часто сопровождаются корешковым синдромом. Из-за пережатия нервных волокон появляются следующие нарушения:
- Двигательные: оживление или угнетение рефлексов, мышечная слабость.
- Чувствительные: онемение, покалывание, снижение поверхностных ощущений.
- Вегетососудистые: бледность, «мраморность» кожи, ее сухость или повышенная потливость, изменение дермографизма.
Если патология имеет выраженное воздействие на нервные корешки или спинной мозг, то могут появиться даже парезы и параличи, нарушение работы внутренних органов. При остеопорозе повышается риск спонтанных переломов, а при тяжелых инфекционных артритах есть опасность заражения крови (сепсиса).
Чтобы избежать нежелательных последствий патологии суставов и позвоночника, необходимо своевременно обращаться к врачу. Ранняя диагностика станет залогом успешного лечения болезни.
Диагностика
Для установления окончательного диагноза одного клинического обследования недостаточно. Необходимо проводить дополнительное исследование, чтобы уточнить характер заболевания и его стадию развития. На помощь врачу приходят лабораторные и инструментальные методы. При заболеваниях опорно-двигательного аппарата показано комплексное обследование, которое включает:
- Общий анализ крови и мочи.
- Биохимический анализ крови (острофазовые показатели, ревмопробы, кальциевый обмен).
- Рентгенография.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Костная денситометрия.
Для дифференциальной диагностики заболеваний позвоночного столба с патологией внутренних органов также может потребоваться проведение ЭКГ и УЗИ. При болезнях шейного отдела зачастую отмечаются головные боли, поэтому кроме указанных процедур, рекомендовано пройти рео- и эхоэнцефалографию. Следует обязательно проконсультироваться у травматолога и невропатолога.
Для подтверждения диагноза, поставленного на основании врачебного осмотра, необходимо пройти дополнительное обследование. А уже после этого можно приступать к лечению.
Лечение
Костно-суставная патология требует дифференцированного подхода в терапии. Это значит, что каждому заболеванию соответствуют свои схемы лечения. Но существуют и общие принципы. Любое состояние должно рассматриваться как совокупность патологических процессов общего и местного значения, а не только в виде набора симптомов.
Лечить патологию опорно-двигательного аппарата нужно комплексно, воздействуя прежде всего на ее причины и механизм развития. Устранение внешних проявлений заболевания помогает улучшить самочувствие пациента, но не ликвидирует саму болезнь. Это нужно использовать параллельно с другими средствами. Таким образом, терапевтическая программа может включать следующие компоненты:
- Медикаментозную терапию.
- Физиотерапию.
- Лечебную гимнастику.
- Массаж и мануальную терапию.
- Операцию.
Выбор в пользу консервативных или хирургических методов воздействия на патологический процесс делается исходя из клинической ситуации.
Лечение проводится согласно клиническим рекомендациям и стандартам оказания помощи при заболеваниях костно-суставного аппарата.
Медикаментозная терапия
Использование лекарственных средств предполагает воздействие на различные звенья патологического процесса. Препараты оказывают достаточно быстрый эффект, но многие из них необходимо принимать в течение длительного времени. Поэтому следует обязательно учитывать противопоказания и побочные эффекты лекарств. Только врач скажет, какие из них можно принимать пациенту. Чаще всего при болезнях суставов и позвоночника рекомендуют следующие препараты:
- Противовоспалительные и обезболивающие (Мовалис, Диклоберл, Нимесил).
- Миорелаксанты (Мидокалм, Толперил).
- Препараты кальция (Кальций D3).
- Хондропротекторы (Терафлекс).
- Улучшающие микроциркуляцию (Трентал).
- Противоотечные (L-лизина эсцинат).
- Витамины группы B (Мильгамма, Нейрорубин).
- Сосудистые (Актовегин, Церебролизин).
- Антиоксиданты (Мексидол).
При инфекционном характере воспалительного процесса необходимо назначение антибиотиков, а когда выявлены признаки остеопороза – бисфосфонаты, уменьшающие разрушение костной ткани.
Медикаменты применяют исключительно по назначению врача. Нельзя самостоятельно менять дозировку препаратов и курс приема. Это может оказать эффект, прямо противоположный ожидаемому.
Физиотерапия
Для ускорения лечебного воздействия, рекомендуют в комплексе с препаратами использовать физиотерапевтические средства. Их эффект основан на стимуляции биологических процессов в тканях, что приводит к их ускоренному заживлению и восстановлению нормальных структурно-функциональных взаимоотношений. Поэтому можно использовать следующие методики:
- Электрофорез.
- Магнитотерапия.
- Лазерное лечение.
- Волновая терапия.
- УВЧ-терапия.
- Парафино- и грязелечение.
- Рефлексотерапия.
- Бальнеотерапия.
Как и в случае других методов лечения, существуют определенные ограничения для физиотерапевтического воздействия на организм. Какие процедуры подойдут конкретному пациенту, определит только врач.
Лечебная гимнастика
В основе лечения скелетной патологии лежит восстановление функциональных возможностей человека. Это невозможно без упражнений ЛФК – недаром движение является основой жизни. Учитывая губительное воздействие гиподинамии на костно-суставной аппарат, необходимо всем без исключения рекомендовать расширение физической активности. Для здоровых лиц это может быть в виде утренней гимнастики и пробежек, а для пациентов с патологией позвоночника и суставов существуют специальные лечебные упражнения.
Комплекс ЛФК разрабатывается индивидуально для каждого человека с учетом его заболевания и общего состояния. Многие люди имеют достаточно низкий уровнем тренированности – это также учитывается. Есть упражнения для всех отделов скелета, что позволяет охватить любую патологию. При их выполнении следует придерживаться некоторых общих рекомендаций:
- Приступать к занятиям только после устранения острых проявлений.
- Не допускать резких, интенсивных и высокоамплитудных движений.
- Начинать гимнастику с легких упражнений, постепенно переходя к более сложным.
- Если появляются болевые ощущения, то следует прекратить выполнение упражнения.
- Заниматься ежедневно и регулярно.
- Выполнять все рекомендации инструктора по ЛФК.
Можно использовать различные тренажеры – как силовые, так и для вытяжения. Также большой популярностью пользуются методики кинезиотерапии. Хороший оздоравливающий эффект оказывает плавание. Лечебная физкультура также имеет большое значение в плане реабилитационных мероприятий после травм и операций на суставах и позвоночнике.
Сначала гимнастика должна проводиться под контролем специалиста. Когда пациент усвоит необходимые навыки, можно переходить к самостоятельным занятиям.
Массаж и мануальная терапия
Комплексное лечение не обходится без массажных техник. Это позволяет добиться расслабления мышц, улучшить кровообращение в пораженных зонах. Массаж показан в качестве подготовительного этапа к лечебной гимнастике и мануальной терапии. Для этого используют следующие элементы: поглаживание, растирание, разминание. Также используют техники вибромассажа. Некоторые приемы пациенты могут освоить и самостоятельно.
Мануальная терапия используется при лечении многих заболеваний позвоночного столба. При этом устраняются мышечные блоки, легкие смещения позвонков, подвывихи фасеточных суставов. Подобное воздействие также помогает корректировать различные виды искривлений. Специалисты пользуются техниками вытяжения, скручивания, сгибания и разгибания позвоночника.
Операция
Если консервативные методы не дают желаемого результата, то следует подумать о хирургическом вмешательстве. Такой вид лечения показан при различной скелетной патологии, которая сопровождается выраженными структурными нарушениями и приводит к значительному нарушению функциональных способностей человека. Исходя из диагноза, могут применяться такие виды операций:
- Эндопротезирование суставов – при остеоартрозе.
- Остеосинтез – при переломах.
- Дискэктомия – при межпозвоночных грыжах.
- Ламинэктомия – при травмах и выраженном остеохондрозе.
- Спондилодез – при деформациях и смещении позвонков.
Многими пациентами операция рассматривается как последний выбор, однако, когда нет других методов решения проблемы, не стоит ее откладывать. Со временем болезнь будет только прогрессировать, а хирургическое лечение позволит восстановить многие аспекты активной жизни.
Следует сказать, что в последнее время врачи пользуются мини-инвазивными методиками при проведении операций. Это сопровождается малой травматичностью и низким риском нежелательных явлений.
Патология опорно-двигательного аппарата требует раннего выявления и адекватного лечения. Только тогда можно надеяться на эффективное устранение всех ограничений для повседневной активности человека.
Профилактика болезней суставов тела и позвоночника.
Источник
Каждый сегмент позвоночника имеет большое значение для нормальной работы всего позвоночного столба и спинного мозга, поскольку стабильность каждого сегмента зависит от других позвонков и дисков и, только так, позвоночник может функционировать полноценно. С течением времени, позвоночник подвергается постоянному напряжению, травмам или другим воздействиям, подвергается различных заболеваниям, таким как дегенерация дисков, позвонков, артриту и т.д. Эти состояния могут вызвать появление болевых проявлений, нарушение функций.
Болезней позвоночника достаточно много, но чаще всего встречается ряд заболеваний, которые имеют клиническое значение.
Анкилозирующий спондилит (болезнь Бехтерева). Это заболевание является разновидностью артрита, при котором происходит хроническое воспаление суставов позвоночника, крестцово-подвздошных суставов. Первоначально, воспаление возникает в крестцово-подвздошных суставах, затем переходит в позвоночник, приводя к скованности и ограничению подвижности. При длительном воспалении суставов позвоночника (спондилите), образуются депозиты кальция в связках вокруг межпозвоночных дисков, что приводит к ослаблению дисков и снижению их амортизационной и опорной функций. По мере накопления депозитов кальция в связках происходит значительно снижение, как объема движений, так и гибкости в позвоночнике. Болезнь может прогрессировать до сращения позвонков, что называется анкилозом. В результате анкилоза позвоночник теряет мобильность, позвонки становятся хрупкими, увеличивается риск перелома позвонков. Кроме повреждения позвоночника болезнь Бехтерева приводит к нарушениям в работе других органов, так как заболевание это системное.
Протрузия диска
Протрузии дисков не являются редкостью и довольно часто визуализируются при МРТ исследовании или КТ исследовании. Но само наличие протрузии не является клинически особо значимой находкой, особенно если обнаруживается у пациентов пожилого возраста, так как чаще наличие протрузии свидетельствуют о дегенеративных инволюционных изменениях в позвоночнике. Клиническое значение протрузия имеет только в том случае, если есть болевые проявления.
Остеохондроз
В течение времени позвоночник подвергается ежедневным нагрузкам и незначительным травмам, что в конечном итоге приводит к износу межпозвонковых дисков и их дегенерации. Фиброзное кольцо межпозвонкового диска при нагрузках подвергается повреждению, возникают микроразрывы фиброзной ткани, и потом зона повреждения замещается рубцовой ткани, эластические свойства которой значительно хуже, чем у фиброзной ткани. Такие изменения в фиброзном кольце приводят к снижению амортизационных функций диска и большему риску повторных разрывов диска. По мере рубцевания фиброзного кольца происходит также постепенное усыхание студенистой части диска (ядра), что приводит в свою очередь к снижению высоты диска. По мере снижения высоты диска и амортизационных функций позвонки начинают больше воздействовать друг на друга при нагрузках, что ведет к образованию костных разрастаний (остеофитов). Нарушение целостности фиброзного кольца ведет к образованию грыж дисков. Грыжи дисков и остеофиты могут оказывать компрессионное воздействие на корешки или стенозу, что приводит к появлению неврологической симптоматики.
Синдром фасеточных суставов
Фасеточные суставы соединяют позвонки друг с другом и позволяют обеспечить стабильность и подвижность позвонков. Как и любые другие суставы в организме, фасеточные суставы подвержены дегенеративным изменениям в хрящевой ткани. При артрите фасеточных суставов происходит как нарушение нормальных функций движения в позвоночнике, так и развивается клиническая картина (боли в спине, ограничение подвижности).
Фораминальной стеноз
Фораминальный стеноз это сужение позвоночного отверстия, через которое проходит корешок спинного мозга на выходе из позвоночника. Как правило, фораминальный стеноз возникает на фоне дегенеративных изменений позвоночника. Грыжи дисков, протрузии, отек мягких тканей и избыточные костные разрастания (остеофиты) могут приводить к развитию фораминального стеноза и компрессии корешков
Стеноз позвоночного канала
Стеноз это сужение пространства в позвоночнике, где проходит спинной мозг и корешки спинного мозга. Пространство спинального канала, как правило, изначально не очень большое, особенно в шейном и грудном отделах позвоночника, а при различных патологических изменениях в позвоночнике становится критически маленьким. Это могут быть как дегенеративные изменения в позвоночнике, так и травмы. Значительное сужение (стеноз) спинномозгового канала приводит к компрессионному воздействию на спинной мозг, что будет проявляться болями, слабостью в конечностях, нарушениями чувствительности, в тяжелых случаях нарушения функции мочевого пузыря и кишечника. У многих людей пожилого возраста имеется стеноз спинномозгового канала, в той или иной степени. В отличие от грыжи диска, при которой происходит компрессия одного – двух нервов и возникает картина радикулопатии, при стенозе происходит компрессионное воздействие одновременно на много нервов и такое состояние называется миелопатией. При стенозе возможно консервативное лечение, если симптоматика умеренная. Если есть выраженная неврологическая симптоматика, то тогда обычно рекомендуется оперативное лечение, цель которого провести декомпрессию спинного мозга.
Грыжа межпозвоночного диска

Грыжи межпозвоночных дисков происходит разрыв фиброзного кольца, которое окружает межпозвоночный диск. Этот разрыв вызывает высвобождение центральной части диска, содержащей вещество, которое называется желатинозным студенистым ядром. При давлении позвонков сверху и снизу студенистое ядро выходит наружу, оказывает давление на ближайшие нервные структуры и вызывает сильную боль и повреждение нерва. Грыжи дисков, чаще всего, возникают в поясничном отделе позвоночника и иногда называются экструзией диска.
Радикулопатия
Термин радикулит (радикулопатия) широко распространен, означает компрессию корешка. Радикулит может быть как в поясничном, так и в шейном или гораздо реже в грудном отделах позвоночника. Компрессия корешка возникает при избыточном давлении на нервный корешок. Избыточное давление может быть как со стороны костных тканей, так и мягких тканей (мышцы, хрящи, связки). Это давление нарушает функцию нерва, вызывая боль, покалывание, онемение или слабость.
Остеопороз заболевание, при котором происходит ослабление костной ткани, в том числе и позвонков, что увеличивает риск перелома позвонков, даже при незначительных нагрузках. Компрессионные переломы позвоночника являются наиболее распространенным типом переломов, обусловленных остеопорозом, также возможны при остеопорозе переломы бедра и запястья. Эти переломы позвонков могут изменить форму и прочность позвоночника, особенно у пожилых женщин, у которых на фоне таких переломов нередко возникает деформация позвоночника. Позвоночник приобретает избыточный наклон в грудном отделе (кифоз) и выпиранию плеч вперед. При выраженном остеопорозе даже простые движения, такие как наклон вперед, могут привести к перелому позвонков.
Пояснично-крестцовый радикулит
Пояснично-крестцовый радикулит (ишиас) связан с компрессией или повреждением седалищного нерва. Этот нерв проходит от нижней части спинного мозга, вниз по задней части ноги, к стопе. Повреждение или давление на седалищный нерв может вызвать характерные для пояснично-крестцового радикулита боли: острая или жгучая боль, которая исходит из нижней части спины в бедро и по пути следования седалищного нерва к стопе.
Спондилез
Спондилез это дегенеративное заболевание позвоночника, нередко приводящее к нарушению подвижности позвоночника, и обусловлено изменениями в костной ткани позвонков и развитием костным разрастаний (остеофитов).
Переломы позвоночника
Позвонки обладают большой прочностью и могут выдерживать большое давление, в то же время позвоночник не теряет гибкость. Но, как и другие кости в организме, они могут ломаться при экстремальном избыточном давлении, травме или заболевании. В таких случаях повреждения или переломы позвонков могут быть как незначительными, так и тяжелыми.
Компрессионные переломы
Как следует из названия, компрессионные переломы возникают от чрезмерных осевых нагрузок, что нарушает целостность тела позвонка. Остеопороз является одной из ведущих причин компрессионных переломов, так как происходит снижение способности позвонков выдерживать нагрузки. В таких случаях даже легкое падение или даже кашель могут привести к компрессионному перелому. Люди часто воспринимают боль в спине, как нормальный процесс старения, и подчас компрессионные переломы остаются незамеченными. Повторные компрессионные переломы могут приводить к уменьшению высоты позвоночника. Другой распространенной причиной компрессионного перелома является травма, такая как падение.
Часто, компрессионные переломы позвоночника в конечном итоге консолидируются самостоятельно (без лечения). Для снятия боли могут быть назначены препараты НПВС (например, аспирин)..При выраженных переломах возможно применение хирургических методов (вертебропластика и кифопластика).
Взрывные переломы
Взрывные переломы, как правило, возникают при тяжелой травме (например, при ДТП или падении с высоты). Взрывные переломы значительно более опасны, чем компрессионные переломы, так как передняя и средняя часть тела позвонка разбиты на несколько фрагментов, и это, скорее всего, может привести к травме спинного мозга. Кроме того, в связи с тем, что тело позвонка теряет свою целостность, позвоночник становится нестабильным. В некоторых случаях при взрывных переломах, если нет воздействия на спинной мозг, можно провести консервативное лечение. Если же есть свободные фрагменты или повреждение нервных структур, то необходимо оперативное лечение.
Переломы сгибания — разгибания
Такие переломы иногда называют переломами Chance, возникают при резком сгибании- разгибании. Чаще всего, такой вид травмы возникает при автомобильных авариях, у людей, пристегнутых ремнем безопасности, и возникает не только перелом позвонков, но и связок, дисков, а иногда и внутренних органов. Такие переломы, как правило, нестабильны и требуют оперативного лечения. Такой тип переломов встречается в 5-10 % случаев переломов позвоночника.
Перелом позвонка с дислокацией. Такие переломы возникают при воздействии большой силы, и происходит не только нарушение целостности тела позвонка, но и его смещение (за счет разрыва связок, дисков). Такие переломы часто требуют оперативного вмешательства.
Переломы также делятся на стабильные и нестабильные. Компрессионные переломы, как правило, считаются стабильными и не требуют хирургического вмешательства. Напротив,нестабильные переломы (например,взрывные или переломы Chance), как правило, требуют хирургического лечения нередко экстренного вмешательства.
Спондилолистез
Спондилолистез – это состояние, когда один позвонок скользит вперед (сублюксация) по отношению к другому. Дегенеративный спондилолистез поясничных позвонков часто является причиной приобретенной стеноза позвоночного канала в поясничном отделе позвоночника, особенно на уровне L4 и L5 и может проявляться клинически нейрогенной перемежающееся хромотой.
Спондилолиз
Это нарушение целостности дужки позвонка. Это нарушение может быть как врожденным, так и приобретенным в течение жизни. Спондилолиз может приводить к сползанию позвонка (листеза), особенно если спондилолиз двухсторонний.Приобретенный спондилолиз,как правило, возникает после стрессовых нагрузок и встречается у людей при интенсивной физической нагрузке например у спортсменов (особенно штангистов, футболистов, гимнастов).При выраженном спондилолизе лечение, как правило,оперативное.
Миелопатия
При компрессии спинного мозга грыжей диска или при стенозе спинального канала появляется характерная неврологическая симптоматика повреждения спинного мозга (миелопатия). Симптоматика миелопатии вариабельна и характеризуется двигательными нарушениями в конечностях, нарушением чувствительности, иногда нарушением функции органов малого таза. При серьезном повреждении спинного мозга может быть отсутствие рефлексов.
Синдром конского хвоста
Фактически спинной мозг заканчивается на уровне L2 и разветвляется на пучок нервов, который напоминает по всей форме «конский хвост». Синдром конского хвоста проявляется определенной группой симптомов (нарушение мочеиспускания, дефекации, онемение внутренней поверхности бедер, перианальной области, слабость в нижних конечностях). Как правило, при таком синдроме показана экстренная хирургическая операция.
Деформации позвоночника
Деформация позвоночного столба означает любое значительное отклонение от нормальных изгибов позвоночника. Наиболее распространенными являются
- Сколиоз
- Гиперкифоз
- Гиперлордоз
Существуют различные причины патологического искривления позвоночника. Некоторые дети рождаются с врожденным сколиозом или врожденные гиперкифозом.
Иногда нервные и мышечные заболевания, травмы или другие заболевания вызывают деформации позвоночника (например, церебральный паралич).
Чаще всего (до 80-85%) сколиоз встречается «идиопатический » (без очевидной причины). Идиопатический сколиоз развивается постепенно, но может быстро прогрессировать в период роста в подростковом возрасте.
Сколиоз
Термин сколиоз был впервые использован для описания этой деформации позвоночника Гиппократом в 400 году до нашей эры. Это прогрессирующее заболевание, причина которого неизвестна (идиопатический) в 80% случаев, хотя и существуют доказательства определенной роли генетического фактора и питания. У женщин в 10 раз выше риск развития сколиоза, чем у мужчин. Сколиоз часто сопровождается скручиванием позвоночника, что приводит к деформации реберных дуг и грудной клетки. Сколиоз обычно начинает проявляться в подростковом возрасте. Консервативное лечение достаточно эффективно при 1-2 степени сколиоза. При выраженной деформации (3-4 степени) и при прогрессирующем сколиозе в подростковом возрасте рекомендуется оперативное лечение (чем раньше проводится оперативное лечение, тем отдаленные результаты гораздо лучше).
Гиперкифоз
Небольшой кифоз является естественной кривизной грудного отдела позвоночника, в то время как гиперкифоз представляет собой избыточный наклон позвоночника в грудном отделе вперед (сутулость). Гиперкифоз распространен у пожилых людей и это, как правило, связано с наличием остеопороза и перенесенных компрессионных переломов позвонков. Причинами гиперкифоза могут быть также травмы, заболевания эндокринной системы и другие заболевания. В подростковом возрасте может встречаться такой гиперкифоз, как болезнь Шейермана Мау, для которой характера клиновидная деформация трех и более позвонков в грудном отделе позвоночника. Как правило, при болезни Шейермана Мау консервативное лечение достаточно эффективно, но при угле отклонения от оси более 60градусов рекомендуется оперативное лечение.
Гиперлордоз
Лордоз это естественный изгиб в поясничном отделе позвоночника вовнутрь, а гиперлордоз является патологическим увеличенным изгибом в поясничном отделе позвоночника. Гиперлордоз обычно сопровождается ненормальным наклоном таза вперед и часто сопровождается избыточным выпиранием ягодиц. Симптомы могут включать боль и онемение, если есть компрессия нервных структур. Как правило, гиперлордоз обусловлен слабостью мышц спины, гиперэкстензией, например, у беременных женщин, у мужчин с чрезмерным висцеральным жиром. Гиперлордоз также связан с половым созреванием.
Лечение гиперлордоза обычно не требуется, если нет воздействия на нервные структуры.
Опухоли позвоночника
Опухоли позвоночника встречаются достаточно редко. Опухоли могут быть доброкачественными и злокачественными. Первичные злокачественные опухоли спинного мозга встречаются очень редко. Злокачественные опухоли спинного обычно имеют метастатический характер и имеют первичный очаг в других органах и тканях.
С клинической и анатомической точки зрения опухоли могут быть классифицированы как опухоли эпидуральные, интрадуральные экстрамедуллярные и интрамедуллярные.
Метастатические опухоли позвоночника является наиболее распространенными для костных метастазов.
Наиболее распространенными солидными опухолями, вторично поражающими позвоночник являются: рак груди, простаты и почечная карцинома, на которые приходится почти 80% метастазов в позвоночник. На опухоли неизвестного первичного генеза приходится около 5% -10% случаев. Метастазы новообразований кроветворной системы составляют около 4% -10%.
Источник
