Мтс или гемангиома позвоночника
Гемангиома — опухоль доброкачественного характера, состоящая из расширенных сосудистых лакун, периваскулярного жира. По мнению Тагера И. Л., гемангиомы можно считать не опухолями, а вариантом развития сосудов в позвонке, либо проявлением инволютивных изменений в сосудах и губчатом веществе кости.
Гемангиома может обнаруживаться практически в любых органах, в т. ч. и в губчатых костях. Она не озлокачествляется, не дает метастазов, выявляется приблизительно у каждого 8-10 пациента как случайная находка при КТ, МРТ или рентгенографии позвоночника. Чаще всего выявляются гемангиомы тел позвонков грудного отдела позвоночника, затем поясничного, наиболее редко – шейного. Частота гемангиом зависит от возраста: по данным Тагера И. Л. у молодых пациентов сосудистые опухоли выявляются примерно в 4 раза реже, чем у пожилых.
ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА И КЛАССИФИКАЦИЯ ГЕМАНГИОМ ПОЗВОНОЧНИКА
По классификации Абрикосова А. И. гемангиомы принято разделять на: кавернозные – наиболее доброкачественные, не склонные к деструктивному росту, состоящие из множества патологически измененных, расширенных сосудов и периваскулярного жира; капиллярные, состоящие из мелких, практически не расширенных сосудов; а также – наиболее редкие – гемангиоэндотелиомы – самые прогностически неблагоприятные, способные приводить к разрушению позвонка как при злокачественных опухолях.
По классификации Виноградова Т. П. следующие сосудистые опухоли относятся к доброкачественным: гемангиома, гемангиоперицитома, гломангиома; и к злокачественным: ангиосаркома, гемангиоэндотелиома, злокачественная гемангиоперицитома.
По классификации Слынько Е. И. и Зозуля Ю. А. – наиболее современной (2000 г.) выделяют следующие доброкачественные разновидности ангиом: ангиолипома, ангиофиброма, костная киста аневризматическая, и злокачественные: гемангиосаркома, гемангиоэндотелиома, гемангиоперицитома, ангиоэндотелиоматоз неопластический.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГЕМАНГИОМЫ ПОЗВОНОЧНИКА
Чаще всего кавернозные гемангиомы позвоночника симптомов не дают. Капиллярные гемангиомы и гемангиоэндотелиомы могут провоцировать болевой синдром, нарушение чувствительности и движений в нижних конечностях по типу односторонней или двухсторонней плегии, пареза, но только в следующих случаях:
1) При прорастании опухоли в корешковый канал или при сдавлении ею корешка возникает моноплегия или монопарез – полное отсутствие или снижение возможности самостоятельных движений в конечности с одной стороны, боль определенной локализации. Например, при прорастании опухоли в корешковый канал в пояснично-крестцовом сегменте позвоночника слева боли будут отдавать в левую ягодицу, распространятся по задней поверхности бедра и голени.
2) При прорастании в позвоночный канал, при кровоизлияниях в экстрадуральное пространство и сдавлении дурального мешка гематомой может возникнуть нижний парапарез или параплегия – невозможность самостоятельных движений в обеих нижних конечностях, снижение чувствительности ниже места поражения, а также выраженный болевой синдром в пояснице.
3) При патологическом компрессионном переломе позвонка на фоне гемангиомы может возникнуть клиника повреждения спинного мозга, его сдавления, повреждения и (или) сдавления корешков, болевой синдром – в зависимости от степени компрессии спинного мозга, выраженности и направления смещения отломков.
КАК ВЫГЛЯДИТ ГЕМАНГИОМА ПОЗВОНОЧНИКА ПРИ РЕНТГЕНОГРАФИИ, КТ, МРТ
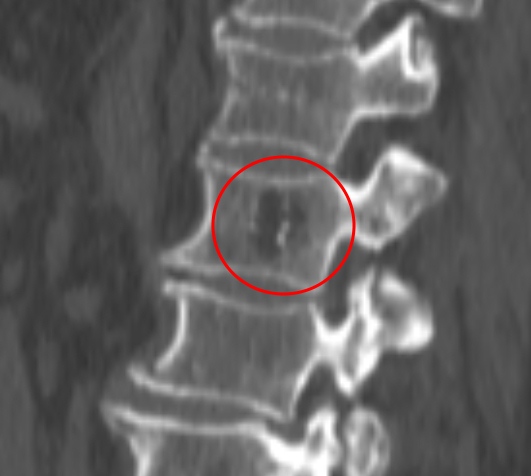
При КТ определяется участок в теле позвонка, в его дуге, ножках или суставных отростках, чаще всего имеющий форму шара или эллипсоида, или неправильную форму. Размеры гемангиомы различные – на томограммах можно можно опухоль начиная от 0,5 см. Редко встречаются гигантские сосудистые образования, занимающие практически весь объем позвонка. Рентгеновская плотность данного участка снижена по сравнению с плотностью губчатого вещества и, тем более, замыкательных пластинок.
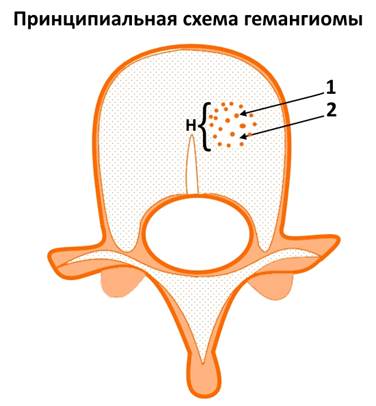
На изображении представлен поперечный срез через позвонок. В теле позвонка – типичная гемангиома (H). Цифрой 1 отмечены утолщенные и разреженные трабекулы губчатого вещества, цифрой 2 – периваскулярные пространства, сосудистые лакуны. При компьютерной томографии они имеют низкую плотность, приближающуюся к плотности жира (гемангиолипома).
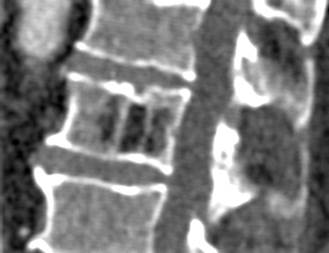
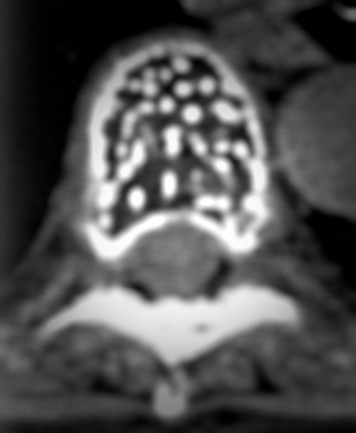
Типичная гемангиома в грудном позвонке. На аксиальном срезе – справа – отчетливо виден характерный «точечный» «рисунок», обусловленный утолщением трабекул и большим количеством периваскулярного жира.
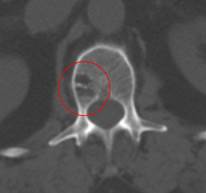

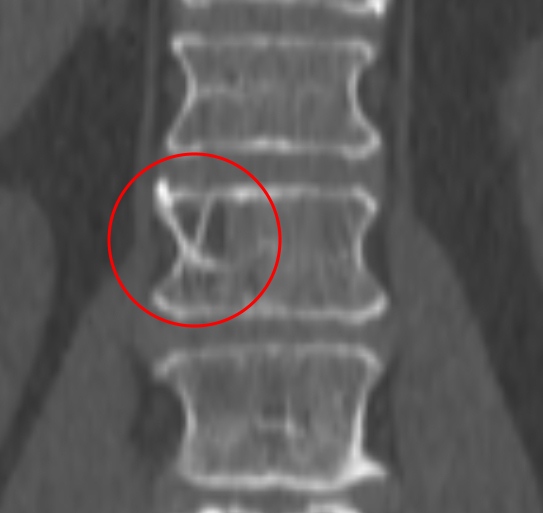
Небольшая сосудистая опухоль в боковых отделах тела первого поясничного позвонка. При компьютерной томографии выявлен гиподенсный участок плотностью -25…-30 единиц Хаунсфилда, с типичными утолщенными и «разреженными» трабекулами губчатого вещества.
В зависимости от количества периваскулярного жира плотность гемангиомы может колебаться от +200 единиц Хаунсфилда до -40 и меньше, но практически никогда не достигает плотности жировой ткани (-100 единиц Хаунсфилда). В структуре опухоли видны множественные разреженные и утолщенные до 1-3 мм трабекулы, дающие характерный «мелкоточечный» рисунок на аксиальных срезах и «полосатый» рисунок на аксиальных и корональных изображениях. После введения контрастного вещества строма опухоли может усиливаться, зачастую весьма значительно. Наибольшую плотность сосудистые опухоли имеют в артериальную фазу контрастирования. Контраст из сосудистых лакун вымывается быстро, поэтому уже в венозную фазу плотность образования существенно снижается.
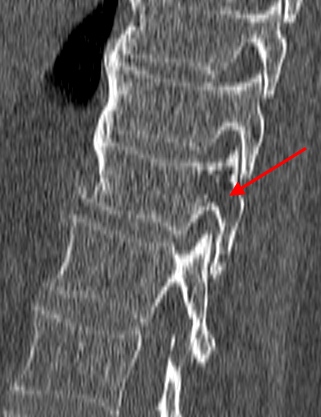
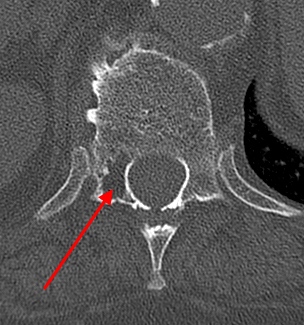
Гемангиолипома, не совсем типичная локализация в дужке грудного позвонка. Плотность отмеченного стрелкой участка приближается к плотности жира (порядка – 90 единиц Хаунсфилда).
Как выглядит гемангиома позвонка на МРТ? При МРТ сигнальные характеристики гемангиомы позвонка могут варьировать в зависимости от количества жира в структуре опухоли. Если периваскулярного жира много, сигнал от опухоли «гасится» в режиме STIR (специальный режим для подавления сигнала от жировой ткани) – гемангиома становится гипоинтенсивной. В этом случае принято говорить о гемангиолипоме или ангиолипоме.
Рентгенологическое описание гемангиомы позвоночника может быть следующим: «в позвонке выявляется участок низкой интенсивности, с ровными краями, четкими контурами, неоднородной структуры за счет наличия утолщенных трабекул губчатого вещества». Здесь также прослеживается зависимость между количеством жира и рентгеновской плотностью – чем больше жира, тем выше контраст с окружающим губчатым веществом.
Различные типы гемангиом выглядят на рентгенограммах по-разному. Выше приведено описание наиболее часто встречающейся кавернозной гемангиомы, при капиллярном типе сосудистой опухоли структура позвонка становится мелкоячеистой, позвонок может выглядеть «вздутым», что симулирует картину первичной злокачественной опухоли или метастаза. Гемнагиоэндотелиома может разрушать позвонок, прорастая в замыкательные пластинки, в дужку, в позвоночный и корешковые каналы.
На фоне гемангиомы позвонка, особенно если заниматься спортом, давать осевую нагрузку, можно спровоцировать патологический перелом. В данном случае диагностика образования может стать затруднительной, т. к. характерную структуру опухоли проследить, скорее всего, не удастся. При наличии перелома необходимо исключить злокачественную опухоль, в том числе, вторичную (метастаз). В некоторых случаях может также потребоваться сцинтиграфия.
ПРИЗНАКИ ПРОГРЕССИРОВАНИЯ ГЕМАНГИОМЫ
Какие признаки могут говорить о росте гемангиомы, либо об атипичном или злокачественном варианте ангиомы?
1) Распространение опухоли на задние отделы позвонка – дужку, поперечные и суставные отростки, остистый отросток.
2) Распространение опухоли на поперечно-реберный сустав и на проксимальные (начальные) отделы ребра с типичным ангиоматозным изменением его структуры.
3) Появление локального или диффузного вздутия тела позвонка, нарушение его обычной формы.
4) Возникновение грыж Шморля, особенно большого размера, с «проламыванием» замыкательных пластинок.
5) Возникновение компрессионного перелома.
ОТЛИЧИЯ ГЕМАНГИОМЫ ОТ МЕТАСТАЗОВ
Очень важно отличить гемангиому от вероятной злокачественной опухоли, в т. ч. вторичной. Гемангиома позвоночника может быть атипичной, первично множественной – в этом случае их бывает тяжело отличить от вторичных очагов. В таких случаях помогает Второе мнение. Существуют основные признаки, ориентируясь на которые, можно отличить метастазы от гемангиом:
1) Локализация. Кавернозные гемангиомы обычно располагаются в губчатом веществе тел позвонков, метастазы могут поражать также дужку, суставные и поперечные отростки, остистый отросток.
2) Форма и размеры. Неспецифичный признак, размеры и форма гемангиом могут варьировать. Однако есть тенденция к тому, что метастазы чаще имеют неправильную форму.
3) Структура и плотность. Кавернозные гемангиомы никогда не бывают гиперденсными (склеротическими), структура костной ткани при кавернозной гемангиоме изменяется, но трабекулы губчатого вещества проследить можно. Склеротические и литические метастазы вызывают нарушение структуры позвонка, типичный ход трабекул нарушается.
4) Воздействие на позвонок. Внутрикостные метастазы вызывают «вздутие» позвонка, доброкачественная гемангиома не оказывает объемного воздействия. Кавернозная гемангиома также никогда не вызывает лизис кости, не разрушает замыкательные пластинки.
5) Наличие первичного очага. При выявлении первичной опухоли, а также множественных поражений позвоночника можно сделать вывод о том, что они не являются множественными гемангиомами. Так, часто в кости метастазирует рак почки, молочной железы, предстательной железы.
ЧТО ДЕЛАТЬ ПРИ ВЫЯВЛЕНИИ ГЕМАНГИОМЫ В ПОЗВОНКЕ?
Как лечить гемангиому позвоночника? Если гемангиома имеет небольшой размер и риск патологического перелома невелик, делать ничего не надо. Если есть сомнения в том, типичная ли гемангиома, доктор может порекомендовать контрольное исследование через 3-6 месяцев.
Стоит ли оперировать гемангиому позвоночника? Операция показана в следующих случаях:
- Опухоль имеет большой размер и есть риск перелома позвонка на этом фоне
- Доказан рост гемангиомы по результатам повторных исследований КТ или МРТ
- Образование по результатам томографии носит атипичные или злокачественные черты
Оперативное лечение включает в себя вертебропластику или склерозирование опухоли. Окончательное решение о необходимости и методах операции принимается только врачом-нейрохирургом или ортопедом-травматологом!
Кроме того, в спорных случаях и сомнениях в диагнозе имеет смысл получить Второе мнение и обратиться к опытному рентгенологу, который повторно проанализирует ваши снимки КТ и МРТ. В результате такого анализа снижается риск ошибки. Заказать такую консультацию можно не выходя из дома. Достаточно загрузить снимки МРТ с диска в систему Национальной телерадиологической сети (НТРС), и врачи из ведущих профильных центров проведут тщательную расшифровку присланных изображений.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник
Гемангиомы позвоночника.
Гемангиомы — медленнорастущие доброкачественные сосудистые опухоли достаточно часто поражающие тела позвонков, проявляющиеся болевым синдромом или безболезненные. Синонимы: вертебральная ангиома, артериовенозная мальформация. Может возникнуть в любой костной ткани и представляет собой одну из наиболее распространенных первичных опухолей позвоночника.
Гемангиомы тел позвонков встречаются в попоуляции у 11% населения, чаще встречаются у взрослых женщин. По данным некоторых авторов — риск возникновения гемангиом в семьях, где были больные с гемангиомами, выше в 5 раз, чем в семьях без гемангиом. Почти в 80% случаев поражают грудной отдел позвоночника, приемущественно 6 (шестой) грудной позвонок. Вторым по частоте поражения является поясничный отдел позвоночника. Шейный и крестцовый отделы поражаются редко (около 1% случаев) Опухоли чаще выявляются в одном позвонке, но могут обнаруживаться и многоуровневые поражения — гемангиоматоз (могут поражаться от 2 до 5 позвонков, поражение более 5 позвонков встречается крайне редко).
Гистологическая структура гемангиом чрезвычайно полиморфна, в подавляющем большинстве случаев оценить ее характер весьма сложно.
По гистологической структуре геманкиомы деляться на:
•Капиллярные — состоят из большого количества тонкостенных капилляров, переплетающихся между собой и расположенных в несколько слоев, стенки сосудов хорошо сформированы, каналы разделены фиброзной и жировой тканью (редко дают симптоматику и практически никогда не оперируются)
•Кавернозные — представляют собой множество тонкостенных полостей различной величины, выстланных эндотелием, полости разделены тонкостенными перегородками из соединительной ткани и сообщаются между собой, для кавернозных гемангиом нетипично наличие эластических волокон в стенках сосудов
•Рацематозные — характеризуются наличием конгломерата сосудов артериального или венозного типа
•Смешанные — в образовании опухолей данного вида принимают участие капилляры, крупные сосуды, кавернозные полости
По степени поражения тела позвонка выделяют следующие типы:
•1-й тип — поражение всего позвонка
•2-й тип — поражение только тела позвонка
•3-й тип — изолированное поражение заднего полукольца
•4-й тип — поражение тела позвонка и части заднего полукольца
•5-й тип — эпидуральная локализация опухоли
Клиническая картина
Клиническое течение гемангиом позвоночника, как правило, доброкачественное, без выраженной клинической картины. Но в 10-15% случаев процесс протекает агрессивно, характеризуется ростом опухоли, что приводит к снижению механической прочности кости вследствие разрушения костных трабекул. Подобное клиническое течение сопровождается выраженным локальным болевым синдромом в области остистого отростка пораженного позвонка или в паравертебральной области. Дальнейшее прогрессирование процесса приводит к развитию патологического перелома пораженного позвонка, часто сопровождающегося неврологическими расстройствами вследствие сдавления спинного мозга экстрадуральной гематомой.
В зависимости от клинической симптоматики выделяют:
1.Асимптоматичные неагрессивные гемангиомы — опухоли без клинической симптоматики и радиологических признаков агрессивности
2.Симптоматичные неагресивные гемангиомы — опухоли, проявляющиеся локальным болевым синдромом, но без радиологических признаков агрессивности
3.Асимптоматичные агрессивные гемангиомы — опухоли без клинической симптоматики, однако проявляющие радиологические признаки агресивности
4.Симптоматичные агрессивные гемангиомы — опухоли с радиологическими признаками агрессивности, сопровождающиеся соответствующей клинической симптоматикой
Клинические признаки агрессивности гемангиом состоят из интенсивных постоянных болей в спине, усиливающихся при физической нагрузке или признаков компрессии спинного мозга или нервных корешков.
Рентгенологические признаки агрессивных или потенциально агрессивных опухолей включают:
•грудное расположение между T3-Т9
•поражение всего тела позвонка
•расширение гемангиомы к корню дужки
•расширение кортикального слоя с нечеткими краями
•неправильная ячеистость гемангиом при КТ и МРТ исследованиях
•наличие мягкотканевых масс в эпидуральном пространстве
Сочетание трех или более этих признаков может указывать на возможную симптоматическую гемангиому.
Диагностика
Обзорная рентгеновская спондилография
Рентгенологическая картина, отображающая структурную перестройку пораженного позвонка, имеет 3 варианта:
1. Вакуолеобразный — определяются округлые, продолговато-продольные, довольно крупные участки разрежения, окаймленные склеротическими ободками.
2. Столбчатый — на фоне общего разрежения резко выделяются продольные костные перегородки, расположенные в виде столбиков.
3. Сетчатый — тело позвонка похоже на губку с множеством продольных и поперечных перекладин, переплеты которых образуют мелкие ячейки. Наиболее толстые перекладины расположены в продольном направлении.
4. Иногда встречается смешанный рисунок.
Перестройка структуры позвонка является главным признаком его поражения.
Недостатком данного вида исследования (рентгенографии позвоночника) является его низкая информативность — при рентгенологическом обследовании обнаруживаются только крупные опухоли.
Наиболее информативны в диагностике гемангиом позвоночника магнитно-резонансная (МРТ) и компьютерная (КТ) томография, обладающие высокими разрешающими возможностями и способные давать изображение в нескольких плоскостях.
Магнитно-резонансная томография
Наиболее информативный метод в диагностике гемангиом позвоночника.
Картина неагрессивных гемангиом характеризуется:
•гиперинтенсивным сигналом от ткани опухоли на Т1- и Т2-взвешенных изображениях, что связано с высоким содержанием жира в интратрабекулярных пространствах
Картина агрессивных гемангиом характерезуется:
•на Т1-изображениях типичен изоинтенсивный или гиперинтенсивный сигнал
Оба типа гемангиом отображаются на Т1- и Т2-взвешенных изображениях испещренным сигналом, при этом области высокого сигнала соответствуют гипертрофическим трабекулам, а зоны низкого сигнала — ткани опухоли.
Иногда при интерпритации данных МРТ врачи допускают диагностические ошибки, когда за гемангиому у пожилых людей принимали жировую дистрофию позвонка и ангиоматозные узелки тел позвонков на фоне сенильного остеопороза.
Компьютерная томография
Также является информативным методом в диагностике гемангиом позвоночника.
На КТ области с патологическими изменениями имеют картину в виде:
•ячеистая структура в виде «медовых сот» вследствие частичного лизиса костных трабекул и образования склерозированных грубых трабекул (симптом «горошка»)
Методы лечения:
•Лучевая терапия
•Алкоголизация
•Эмболизация
•Пункционная вертебропластика
Хирургический метод лечения гемангиом длительное время оставался единственным. Операция по поводу гемангиомы позвоночника, впервые выполненная P. Bailey и P. Bucy в 1929 г., заключалась только в ламинэктомии, сама опухоль как в теле позвонка, так и в паравертебральных тканях не удалялась. В последующем хирургическая тактика была направлена на удаление мягкотканного компонента опухоли и частичную резекцию пораженной опухолью кости. Недостаточная радикальность таких операций в большинстве случаев обусловлена техническими трудностями удаления пораженных отделов тела позвонка и высокой васкуляризацией опухоли, что приводило к профузным кровотечениям. При хирургическом удалении интравертебральных гемангиом объем кровопотери достигал 3900 мл, а смертность из-за профузных кровотечений достигала 20-25%.
F. Nattrass и D. Ramage в 1932 г. предложили для лечения больных с гемангиомами тел позвонков использовать лучевую терапию. Под влиянием рентгенотерапии изменяется мягкотканный компонент опухоли. Опухоль фиброзируется, рубцуется, сосудистые просветы и полости спадаются, а костный компонент опухоли, т.е. та костная губка, в ячейках которой располагается опухолевая ткань, видимых изменений не претерпевает. Некоторое время лучевая терапия оставалась единственно доступным методом лечения гемангиом позвоночника. По данным литературы, лучевая терапия приводит к прекращению прогрессирования заболевания у 88% пациентов. Однако в настоящее время лучевая терапия как метод лечения гемангиом позвоночника используется редко из-за значительной лучевой нагрузки (средняя доза — 30 гр), высокой частоты развития лучевого поражения нервных структур (радиационные плекситы, миелиты, радикулиты), низкой эффективности при тотальном поражении тела позвонка.
Алкоголизация гемангиом была предложена в 1994 г. J. Heiss и соавт. Для склерозирования гемангиомы использовали 96% спирт. В раннем послеоперационном периоде, по данным МРТ, размеры опухоли уменьшались, т.е. спирт вызывал деваскуляризацию опухоли вследствие деструкции эндотелия и тромбоза сосудов. В отдаленном периоде по данным этих же авторов у нескольких из них через 1 и 4 мес после операции на фоне незначительных физических нагрузок развились компрессионные переломы тел позвонков, что потребовало проведения корпорэктомии, корпородеза и установки стабилизирующих систем. Другие авторы также рассматривает данную методику как недостаточно безопасную, описывая случи развития: синдрома Броуна — Секара, паравертебрального абсцесса (после введения этилового спирта). Ввиду небезопасности метода алкоголизация гемангиом широкого распространения не получила.
Метод искусственного тромбирования был впервые применен T. Newton и J. Adams в 1968 г. Для окклюзии сосудов использовали фрагменты гемостатической губки — эмболы размером 0,5 мм. В 1971 г. Ф. Сербиненко был разработан разделяющийся баллон. В настоящее время для этих целей применяют поливинилацетатные эмболы различных размеров, embosphere — желатиновые микросферы с гидрофильной мембраной, pulsar — рентгенконтрастные частицы с гидрофильной мембраной, покрытые титановым порошком, эмболизирующую композицию «Эмболин».
Принципиально различают 2 способа эмболизации:
•селективную, при которой эмболизирующий состав подводится непосредственно к опухоли
•эмболизацию поливиниловыми эмболами по току крови
Методика трансвазальной эмболизации технически довольно сложна и не всегда дает удовлетворительные результаты. Вводимые в сосуды тромбирующие вещества довольно быстро разрушаются ферментами крови. В некоторых случаях невозможно ввести тромбирующие агенты в сосуды новообразования, вследствие чего приходится облитерировать основные питающие сосуды. После такого вмешательства сохраняются мелкие сосуды, впоследствии способные гипертрофироваться и превращаться в питающие сосуды, что приводит к высокой частоте послеоперационной реканализации.
В 80-х годах XX века французским нейрохирургом Р. Gaibert и нейрорадиологом Н. Deramond был разработан метод чрескожной пункционной вертебропластики — в тело позвонка через троакар под флюороскопическим или КТ-контролем вводится смесь из костного цемента на основе полиметилметакрилата и контрастирующего материала (сульфат бария, титан). Реакция полимеризации цемента, приводящая к его отвердеванию, сопровождается выделением тепла и повышением температуры внутри тела позвонка. При этом наблюдается антибластный эффект, повышается биомеханическая прочность тела позвонка, что предупреждает возникновение патологических переломов.
Предоперационная подготовка больных к вертебропластике не отличается от общепринятой.
При вертебропластике при гемангиомах позвоночника используют цементы высокой вязкости — Osteopal фирмы «Cook» и Simplex фирмы «Stryker».
При тотальных поражениях тела позвонка вначале вводят более густую фракцию цемента для эмболизации дренирующих сосудов, а затем, через другой троакар, — цемент обычной консистенции для заполнения полости гемангиомы. Общий объем вводимого цемента колеблется от 4 мл в грудном отделе до 6-7 мл — в поясничном. Больного активизируют в первые 5 ч после операции. Регресс болевой симптоматики в 75-80% случаев наступает в первые часы.
Осложнения при пункционной вертебропластике встречаются в 1-10% случаев.
Условно среди них выделяют связанные:
• с техническими погрешностями
• с применением костного цемента (транзиторные усиление болевого синдрома и повышение температуры тела, гипотензия во время введения костного цемента).
Профилактика осложнений имеет несколько направлений:
• строгое соблюдение технологии проведения операции, использование современных средств введения костного цемента и визуального контроля;
• совершенствование цементной техники: приготовление цемента в условиях вакуума, применение для смешивания компонентов цемента центрифуги;
• разработка новых видов костного цемента на основе гидроаксилапатита.
Источник
