Наркоз при операции на позвоночник шея
Предубеждение против операций на позвоночнике распространено не только среди пациентов, но и среди врачей. Оно обусловлено, в частности, тем, что на начальных этапах развития спинальной хи-оургии подобные операции были сопряжены с высоким риском осложнений. Причем осложнения были связаны не только с самой операцией, но и с анестезией, и именно последние нередко приводили к тяжелым последствиям. Однако за последние несколько лет сильно изменились не только хирургические, но и анестезиологические аспекты спинальной хирургии. Благодаря внедрению новых методик и препаратов анестезиологическое пособие при операциях на позвоночнике стало, с одной стороны, более эффективным, а с другой — гораздо более безопасным и лучше переносимым.
Ранее для этого вида операций повсеместно применялась нейролептанальге-зия (НЛА), при которой пациенту вводили высокие дозы наркотического анальгетика фентанила и нейролептика дроперидола; НЛА обеспечивала седацию, миорелаксацию и аналгезию. К недостаткам НЛА относятся большая длительность и тяжелый посленаркозный период. Действие фентанила и дроперидола продолжается еще в течение нескольких часов после операции. При этом наблюдаются такие посленаркозные осложнения, как тошнота, рвота, ригидность мышц. Восстановление психомоторных и когнитивных функций происходит лишь через несколько часов. Кроме того, НЛА подразумевает применение интубации и ИВЛ, так как фентанил угнетает дыхательный центр и самостоятельное дыхание становится невозможным. ИВЛ приходится продолжать в течение нескольких часов после операции.
В то же время обезболивающее действие НЛА прекращается сразу после завершения анестезии, и пациенту уже в раннем послеоперационном периоде требуется дополнительное обезболивание, как правило, опять наркотическими анальгетиками. Таким образом, НЛА подразумевает применение высоких доз этих препаратов с их широким спектром нежелательных явлений.
Сегодня применяют в основном ингаляционные анестетики (изофлуран, се-вофлуран, десфлуран) в виде комбинированного эндотрахеального наркоза. Вначале обеспечивают седацию, затем проводят интубацию и вводят ингаляционный анестетик в сочетании с закисно-кисло-родной смесью.
Для седации предпочтительно использовать препараты для в/в анестезии ультракороткого действия, так называемые гипнотики (например пропофол или диприван). Эти препараты вызывают медикаментозный сон продолжительностью несколько минут. Продолжительность анестезии можно варьировать, вводя препарат по 2—3 мл в час с помощью специального внутривенного шприц-насоса. Преимущество препаратов ультракороткого действия — практически моментальное прекращение их действия (пробуждение) после окончания инфузии, недостатки — сравнительно высокая стоимость (в том числе автоматического шприц-насоса): один флакон изофлура-на, достаточный для 5—6 операций, стоит около 70 евро, а шприц-насос — около 3000 евро.
Ранее для седации использовали барбитураты и кетамин (калипсол). Они значительно дешевле и не требуют специального оборудования, но крайне неудобны для анестезиолога и тяжелы для больного: трудно рассчитать оптимальную дозу и управлять анестезией, а на восстановление психических функций уходит несколько часов.
Изофлуран можно вводить через ла-рингеальную маску, без интубации трахеи. Ларингеальная маска плотно примыкает к голосовым связкам, и дыхательная смесь попадает непосредственно в гортань и далее в дыхательные пути. По сравнению с интубацией трахеи ларингеальная маска гораздо безопаснее, но не менее эффективна.
Во время анестезии необходимо следить за степенью обезболивания, показателями гемодинамики, вентиляцией легких и газообменом с помощью стандартного мониторинга АД, ЧСС, пульс- окси-метрии, ЭКГ, капнографии.
Анестезия с использованием изофлура-на и его аналогов имеет ряд преимуществ. Наряду с адекватным обезболиванием она позволяет осуществлять искусственную (управляемую) гипотонию, при которой во время операции АД поддерживается на уровне 85—90/55— 60 мм рт. ст. Такой уровень АД обеспечивает «сухое» операционное поле, способствует уменьшению кровопотери и создает комфортные условия для выполнения операции. Ранее, например, при использовании НЛА, для управляемой гипотонии применяли инфузию нитратов, р-ад-реноблокаторов или ганглиоблокаторов. Анестезия с использованием изофлурана не требует введения дополнительных гипотензивных средств, поскольку позволяет быстро и эффективно снижать АД до требуемого уровня независимо от исходных показателей, а также быстро возвращать этот показатель к норме.
Обладая выраженными обезболивающими свойствами, ингаляционные анестетики в минимальной степени влияют на функции жизненно важных органов. Пробуждение наступает через несколько минут после прекращения подачи анестетика. После окончания анестезии изофлуран и его аналоги быстро выводятся легкими; около 20% препарата метаболи-зируется в печени, не оказывая гепатотоксического действия. В большинстве случаев сознание восстанавливается сразу после окончания анестезии, а тошнота и рвота в послеоперационном периоде отсутствуют. При избыточном весе иногда наблюдаются небольшая интоксикация — тошнота, слабость и нарушения равновесия. Дело в том, что изофлуран растворяется в жирах и при ожирении выводится медленнее.
Операция на позвоночнике занимает, как правило, от 1 до 6 ч. Однако с увеличением продолжительности ингаляционного наркоза и, соответственно, дозы изофлурана, ни сроки выведения препарата ни вероятность и выраженность побочных эффектов не повышаются. Это отличает ингаляционную анестезию от НЛА, при которой увеличение продолжительности анестезии и дозы препарата прямо пропорционально тяжести после-наркозного периода.
Резервный метод анестезии при операциях на позвоночнике — спинномозговая анестезия (СМА), которая применяется в сочетании с седацией барбитуратами или небарбитуровыми анестетиками ультракороткого действия. СМА проста в выполнении и не требует сложного анестезиологического оборудования. Тем не менее при операциях на позвоночнике ее применяют достаточно редко. Во-первых, СМА возможна только при вмешательствах на поясничном отделе позвоночника (не выше уровня ТЫ2). При операциях на шейном и грудном отделах СМА не показана в связи с опасностью угнетения дыхания и кровообращения Во-вторых, для осуществления операции на позвоночнике необходима глубокая мышечная релаксация, а СМА обеспечивает релаксацию только нижней половины туловища. В результате в ходе операции могут возникнуть затруднения, в частности, связанные с длительным нахождением пациента в положении на животе. Вызванный таким положением дискомфорт даже в условиях хорошей седации может сопровождаться двигательной активностью, что недопустимо во время микрохирургического вмешательства в зоне жизненно важных структур. Углубление седации для предупреждения двигательной активности крайне нежелательно, поскольку приводит к угнетению самостоятельного дыхания.
В клинике Ортоспайн выполняются в основном малоинвазивные операции. При этих вмешательствах мы применяем следующие виды анестезии. Лазерная реконструкция диска (термодископласти-ка) — самая малоинвазивная из процедур — выполняется под местной анестезией (место прокола инфильтрируют лидокаином). При необходимости дополнительно можно использовать ненаркотические анальгетики или нестероидные противовоспалительные средства с выраженными обезболивающими свойствами. Мы предпочитаем кетонал для в/в введения: он эффективен и хорошо переносится.
При выполнении кифопластики и вер-тебропластики применяют наркотические анальгетики, поскольку во время операции производится прокол надкостницы и коркового вещества кости иглой для трепанобиопсии. Наркотические анальгетики используются и при гидродискэктомии.
Эндоскопические и стабилизирующие операции, а также декомпрессия диски проводятся под общей анестезией с иь пользованием изофлурана или севофлурана; иногда проводят СМА.
Источник
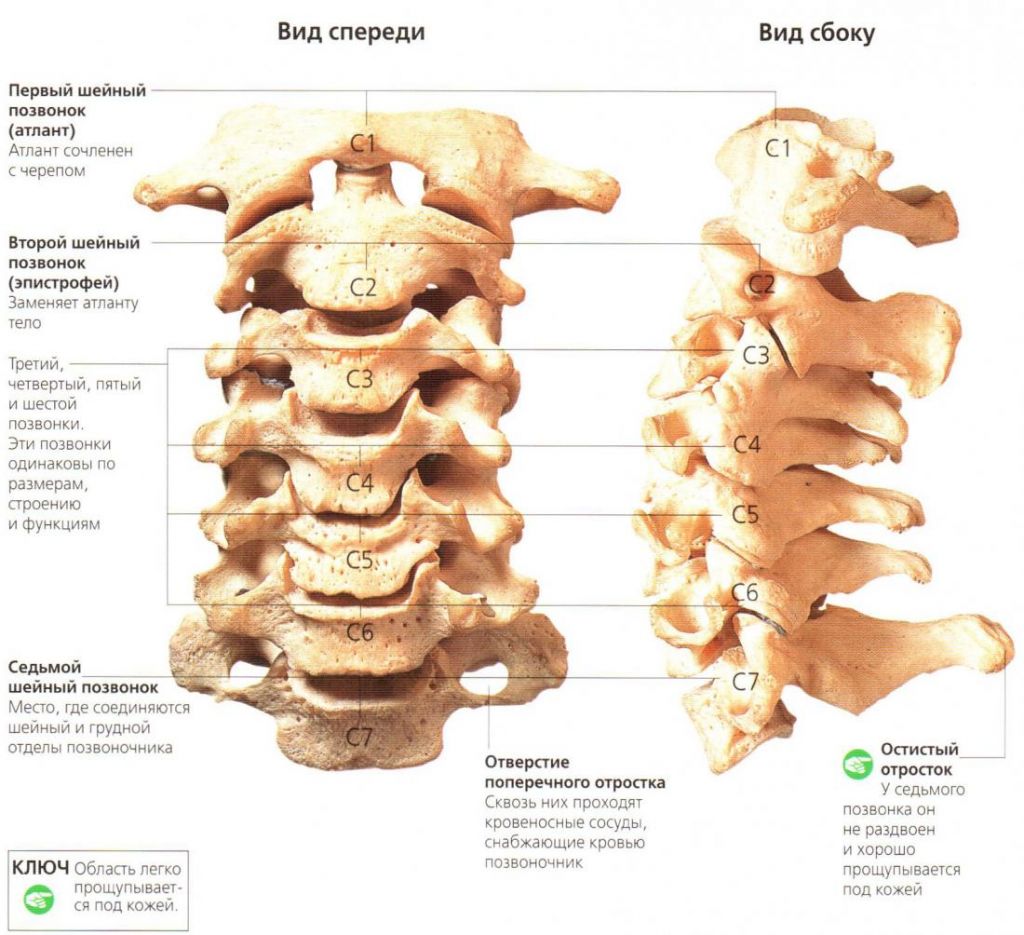
Шейный (цервикальный) отдел – самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.
Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.
Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
- микрохирургическая дискэктомия – иссечение межпозвоночной грыжи с неполным или тотальным удалением межпозвоночного диска, выполняется под контролем микроскопа;
- ламинэктомия – частичная или полная резекция дужки позвонка, остистых отростков, фасеточных суставов, связок;
- эндоскопическая операция – методика с использованием эндоскопа, реализуемая через миниатюрный доступ, назначается часто при грыжах, многих дегенеративно-дистрофических изменениях, опухолях;
- нуклеопластика – «выпаривание» при помощи лазерного световода небольшого фрагмента ткани пульпозного ядра для втяжения образовавшейся протрузии диска (доступ осуществляется через пункционный прокол).
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
- артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
Импланты шейного отдела позвоночника на рентгене.
- вертебропластика – операция, при которой в поврежденное тело позвонка «заливается» высокопрочный костный цемент для восстановления его целостности и прочности (делается при компрессионных переломах позвонков, гемангиомах, остеопорозе);
- трансплантация – вживление фрагмента костной ткани, взятой у пациента, с целью закрытия образовавшегося дефекта после операции, например, для заполнения пространства между позвонками и их фиксации после извлечения межпозвоночного диска;
- имплантация – это, как правило, установкаспециальных динамических или неподвижных металлоконструкций (часто при шейно-грудном сколиозе) или протезирование искусственного межпозвонкового диска.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС – спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.
Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.
Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей – в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
Источник
