Незаращение поясничного отдела позвоночника

Аномалии развития позвоночника иногда проявляются на стадии эмбрионального развития. Причины досконально не установлены, но предположительно ими могут быть:
- унаследованные генетические мутации;
- изменения в организме матери или воздействие внешних факторов в период вынашивания беременности.
Незаращение дужек позвонков или, как эту патологию называют на латыни, Spina bifida — одна из таких аномалий:
Формирование позвонков, спинного мозга и спинномозговых оболочек не завершается до конца, и между дужками позвонков остается щель, а в редких случаях происходит также неполное закрытие спинномозговой трубки. Это может проявляться в неврологических проявлениях, нарушениях в движении нижних конечностей, дисфункции мочевого пузыря и кишечника.
Этот порок развития проявляется обычно на девятой неделе беременности.
Пять степеней незаращения дужек позвоночника
Существуют пять степеней расщепления позвоночника с разительными симптоматическими отличиями между ними:
- от незначительных симптомов до полной нежизнеспособности.
Скрытое расщепление дужек позвонков (spina bifida occulta)
Самая легкая степень — это скрытое незаращение дужек.
Часто причина кроется в генетических недостатках остегенеза, в результате чего не происходит нормального окостенения, обычно завершающегося в раннем детском возрасте. Тело позвонка и дужки в месте их соединения остаются хрящами, и сращения не происходит.
Скрытое незаращение — очень частый дефект, обнаруживаемый в крестцовом отделе позвоночника больше, чем у половины населения.
У детей до 10 лет неполное сращение дужек крестцового позвонка S1 и поясничного L5 считается нормой.
Симптомы spina bifida occulta
Порой единственными внешними признаками скрытого расщепления являются:
- углубление в области пояснично-крестцового столба;
- наличие большого пигментного пятна;
- гипертрихоз (волосатость) на патологическом участке спины.
Однако и в первой степени незаращения может быть закрепление спинного мозга не на уровне первых поясничных позвонков, а на уровне последних.
Последующие степени незаращения позвоночника называют спинномозговой грыжей из-за характерного видимого выпячивания в области позвоночника.
Незаращение дужек позвонков: вторая степень (meningocele)
Из-за того, что не сращены дужки, и имеется также щель в трубке мозга, часть его оболочки со спинномозговой жидкостью выходит наружу. Внешне это выглядит, как наполненный жидкостью, полупрозрачный пузырь внизу спины.
Симптомы meningocele
- Функции ног обычно сохранены.
- Возможны частичные парезы (вялые параличи).
- Не исключены нарушения в работе кишечника или мочевого пузыря.
- Спинномозговой тяж недоразвит и закреплен внизу поясничного отдела.
Лечение незаращения второй степени — хирургическое.
Его цель — высвобождение спинного мозга и закрытие дефекта.
После вмешательства неврологическая симптоматика проходит, и работа мочевого пузыря или кишечника налаживается.
Расщепление дужек позвонков: третья степень (myelomeningocele)
При этой форме расщепления позвоночника наружу выступает не только оболочка мозга, но и сам мозг. Кожные покровы изменены, а в грыжевом мешке виден мозг и нервы.
Симптомы myelomeningocele
- Каудальный сегмент и спинной мозг недоразвиты.
- Выражены симптомы пареза в нижних конечностях.
- Циркуляция ликвора нарушена.
- Наблюдаются серьезные неврологические нарушения, гидроцефалия, миелодисплазия и дисфункции органов.
Лечение не приводит к восстановлению функций и исчезновению симптомов неврологии.
Более легкая форма — lipomeningocele, при которой спинной мозг прикрыт жировой тканью, не дает такой выраженной симптоматики и считается более благоприятной. При ней возможно хирургическое лечение.
Незаращение дужек: четвертая степень (myelocystocele)
Это форма спинномозговой грыжи, при которой спинномозговая жидкость (ликвор) скапливается в центральном канале мозга. Протекает очень тяжело, хотя прямой угрозы менингита нет.
Симптомы myelocystocele
- Нижние сегменты спинного мозга недоразвиты.
- Происходит задержка циркуляции ликвора.
- Резко выражена гидроцефалия.
- Наблюдаются параличи конечностей и сфинктеров, что сопровождается недержанием кала и мочи.
Лечение myelocystocele бесперспективно.
Полное незаращение позвоночника: пятая степень (rachischisis)
Это самая тяжелая форма расщепления, при которой участок спинного мозга полностью обнажается и выступает в виде овального темно-красного образования, покрытого по краям серой мозговой оболочкой.
Дети с такой грыжей погибают практически сразу после рождения. Причиной смерти является восходящий гнойный менингит.
Клинические симптомы незаращения позвоночника
Тяжесть симптомов зависит от степени миелодисплазии.
У младенца, появившегося на свет со спинномозговой грыжей с миелодисплазией наблюдаются симптомы:
- Отсутствие анального рефлекса и зияющий задний проход.
- Недержание стула с постепенным порционным опорожнением.
- Недержание мочи:
- струей бьет при плаче, крике, малейших потугах;
- постоянно капает;
- опорожнение мочевого пузыря неполное, что можно прощупать рукой;
- при надавливании на область мочевого пузыря или при вставлении катетера выделяется достаточно много мочи.
Такой мочевой пузырь у младенцев получил название у врачей «спинномозгового пузыря»:
УЗИ показывает:
- небольшие размеры и утолщение стенок пузыря;
- и наличие трабекул в стенах.
Причина таких изменений — повышенное давление внутри мочевого пузыря.
В отличие от «спинномозгового пузыря», мочевой пузырь при ущемлении конского хвоста и сдавливании спинного мозга пояснично-крестцовой грыжей атоничный, имеет тонкие стены и растянут.
Нарушение функции мочевого пузыря при спинномозговой грыже с тяжелой формой миелодисплазии приводит к восходящей инфекции мочевых путей и смерти.
Диагностика незаращения позвоночника
Диагностика незаращения дужек позвонков включает:
- УЗИ плода в период беременности:
- Такая диагностика является ключевой, так как позволяет произвести пренатальную операцию до рождения ребенка и до проявления неврологических симптомов.
- Клинический осмотр новорожденного.
- Рентгенологию (МРТ, КТ).
- Лабораторную диагностику:
- Анализы крови у женщины в период 15 — 20 недель беременности на выявление альфа-фетопротеина.
- Амниоцентез — забор спинномозговой жидкости у плода.
Лечение расщепления позвоночника
Если незаращение дужек позвонков выявлено в пренатальном периоде, то рекомендовано кесарево сечение для предотвращения повреждения спинного мозга при прохождении ребенка через узкие родовые пути.
За рубежом практикуются пренатальные операции, цель которых — закрыть дефект позвонков и спинного мозга, но пока широкого распространения повсюду они не получили.
Лечение направлено на поддержание функций конечностей, мочевого пузыря и кишечника.
Решающее значение имеет предотвращение восходящих инфекций. С этой целью при задержке мочи применяют:
- введение катетера в мочевой канал;
- промывку мочевого пузыря фурацилином, перманганатом калия и другими дезинфицирующими растворами;
- проводят цистоскопию и цистометрограмму для определения давления в пузыре.
Если контракция (сжатие) опорожняющей мышцы слишком велика, то проводится хирургическая операция на шейке мочевого пузыря.
Видео: Расщепление дужек позвоночника (Спина бифида).
Оценка статьи:
(175 оценок, среднее: 4,89 из 5)
Загрузка…
Источник
Незаращение дужек позвонков нельзя назвать редким диагнозом в медицине. Особенно это касается первой степени заболевания. Патология способна приводить как к быстрой смерти пациента, так и к тому, что в течение долгого времени можно вообще не замечать ее проявлений. Поэтому важно иметь представление о том, что такое незаращение дужек, как это лечить и какие методы профилактики существуют.
Что такое незаращение дужек позвонков
Название заболевания полностью отражает его суть. При данной патологии происходит незаращение тела позвонка с его дужками, что ведет к формированию щели, через которую наружу выходят различные части спинного мозга. От степени выхода данной структуры зависят симптоматика заболевания и его прогноз.
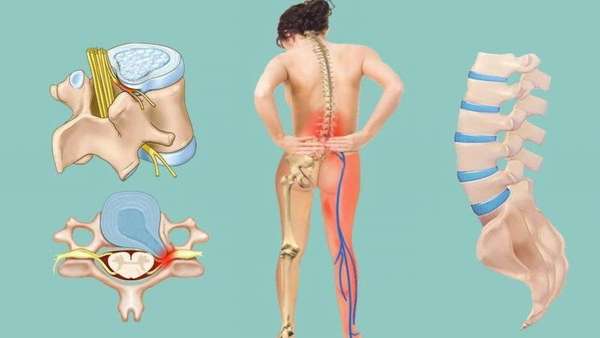
Классификация незаращений
Выделяется 5 степеней данного патологического состояния.
Первая носит название spina bifida и представляет собой самое легкое проявление незаращения. Иногда ее также называют скрытым расщеплением дужек, поскольку спинномозговых грыж не формируется, но, несмотря на это, тело позвонка и дужки соединяются между собой хрящевой тканью.
Другие степени заболевания выглядят следующим образом:
- При 2 степени дужки также не зарастают, но происходит формирование щели, через которую снаружи формируется грыжа, состоящая из самой оболочки спинного мозга и его жидкости.
- На 3 стадии дужки расщепляются и в грыжевом выпячивании присутствует сам мозг, можно также рассмотреть нервные окончания в мешке.
- 4 степень характеризуется незаращением дужек, при котором ликвор накапливается в центральном спинномозговом канале. Клиническое течение очень тяжелое.
- Пятая, степень имеет в основе полное незаращение позвоночного столба, при котором происходит обнажение спинного мозга снаружи. Такие пациенты нежизнеспособны и практически сразу погибают.
Важно! Наличие полного незаращения дужки первого крестцового позвонка и пятого поясничного у детей в возрасте до 10 лет патологией не считается. Речь идет о разновидности spina bifida, которая постепенно проходит, костные структуры срастаются, и все приходит в норму.
Причины
Необходимо знать, что такое незаращение дужки L5 (и других) позвонка и от чего это появляется. Причины возникновения неполного сращения до конца не выяснены.
Предполагается, что появление данного заболевания связано с генетическими мутациями в организме, которые происходят в результате воздействия неблагоприятных факторов внешней среды – физических, химических, биологических.
Вследствие мутаций происходит процесс формирования костной ткани, что приводит к недостаточному сращению тела и дужек позвонков. Они соединяются между собой не костной тканью, а хрящевой. Это грозит их расщеплением, что приводит к выходу спинного мозга наружу. Данные патологические механизмы имеют различную степень выраженности и клиническую симптоматику. Подробнее об этом – ниже.
Симптомы
Спектр клинических проявлений данного заболевания очень широк. Нередко патология обнаруживается у взрослых людей, но при этом имеются ее разновидности, при которых младенец сразу же погибает.
Spina bifida проявляется наличием углубления с повышенным ростом волос в зоне незаращения. Также можно выявить пигментное пятно в этой области.
При 2 степени (или менингоцеле) имеется наружное выпячивание. Клинически патология проявляется слабостью в нижних конечностях, сниженным мышечным тонусом и в некоторых случаях нарушением функции тазовых органов.
Как принимать препарат Мидокалм?
Узнайте, какие есть препараты с кальцием.
Незаращение 3 степени (миеломенингоцеле) характеризуется выраженным нижним парапарезом, гидроцефалией, нарушением функции органов таза и не только. Оперативное вмешательство не позволяет полностью избавиться от симптоматики.
Самые тяжело протекающие стадии заболевания – 4 (миелоцистоцеле) и 5 (рахишизис). При 4 степени наблюдаются нарушение функции тазовых органов в виде недержания мочи и кала, паралич и недоразвитие нижних конечностей, а также нарастающая гидроцефалия. Такие пациенты быстро погибают. При 5 стадии заболевания сразу же происходит развитие гнойного менингита и смерть больного.
Что касается взрослых пациентов, то у них быстрее, чем у людей без данной аномалии, возникают дегенеративные процессы в позвоночнике. Изначально это проявляется повышенной утомляемостью, чувством дискомфорта в зоне поражения. Может наблюдаться появление деформаций позвоночного столба в виде сколиоза различной степени.
По мере прогрессирования заболевания к указанной симптоматике присоединяется болевой синдром в области поясницы, с периодическими прострелами в нижние конечности. Пациенты могут предъявлять жалобы на онемение и слабость в ногах (вплоть до парезов и параличей). При обследовании больных можно обнаружить снижение или отсутствие коленных и ахилловых рефлексов.
В особо тяжелых ситуациях может происходить нарушение функции тазовых органов в виде недержания мочи и кала. При значительно выраженных сколиотических деформациях наблюдается нарушение дыхательной и сердечно-сосудистой функций организма.
Диагностика
Аномалию можно диагностировать в период беременности во время проведения ультразвуковой диагностики. Выявление патологии на данной стадии имеет важное значение, поскольку позволяет поставить вопрос о проведении пренатального оперативного вмешательства.
Оно позволяет устранить дефект в период вынашивания, тем самым сохранив жизнь и здоровье ребенка. Подобная тактика характерна для зарубежных стран. Что касается отечественной медицины, то практикуют родоразрешение путем кесарева сечения, после которого проводят операцию по устранению незаращения.
Важно! Дефекты можно выявить путем проведения анализа крови беременной женщины на уровень альфа-фетопротеина либо при проведении амниоцентеза, который позволяет исследовать спинномозговую жидкость плода.
После родоразрешения можно обнаружить наличие неврологического дефицита в виде парезов и параличей, недержания мочи и каловых масс. При 2, 3, 4 и 5 степенях имеется так называемая спинномозговая грыжа.
Поскольку имеется несколько стадий незаращения дужек позвонков, то они далеко не всегда проявляются в детском периоде. Симптомы патологии могут начинать беспокоить пациентов во взрослом возрасте, обычно до 30-35 лет.
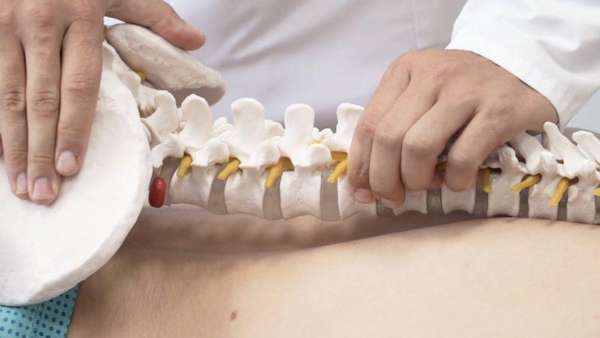
В таких ситуациях требуется внимательный неврологический осмотр с проведением следующих исследований: рентгенография, электронейромиография, пункция спинномозговой жидкости. Наиболее полную картину дает компьютерная или магнитно-резонансная томография, на основе результатов которой определяют тактику лечения пациента.
Лечение
При диагностировании данного дефекта в период беременности рекомендовано кесарево сечение, поскольку родоразрешение через половые пути не представляется возможным.
После производят хирургическое закрытие дефекта с последующим восстановлением функций нижних конечностей, мочевого пузыря и кишечника. Как уже указывалось, помочь это может только при 2 и 3 стадиях заболевания (при 3 не полностью, остаточные симптомы будут сопровождать человека всю жизнь).
При лечении незаращения дужки позвонка S1 и других позвонков важно не допустить инфицирования мочевых путей. С этой целью в период лечения проводят промывание этой зоны растворами антисептиков (подойдет «Фурацилин»).
В дальнейшем необходимо укреплять мышцы спины, чтобы удерживать позвоночник в правильном положении. Таким пациентам подойдет занятие плаванием, также рекомендована лечебная физкультура, массаж, физиопроцедуры. Тактика терапии всегда индивидуальна.
Что касается лекарственных средств, то используются препараты, улучшающие передачу нервного импульса («Прозерин», «Ипидакрин») и кровоток («Трентал»), витамины группы В («Нейромед форте», «Неуробекс»). При болевом синдроме рекомендуется принимать средства из группы НПВС («Декскетопрофен», «Мелоксикам»).
Узнайте, какими лекарствами лечить остеохондроз.
Что такое никотиновая кислота?
Профилактика
Что касается профилактики, то необходим прием фолиевой кислоты в период вынашивания ребенка. Большое значение это имеет на ранних сроках, во время которых происходит формирование нервной трубки. Также важно вести здоровый образ жизни, выполнять все рекомендации врача, пройти медико-генетическое консультирование.
Заключение
Каждой женщине, планирующей беременность, следует знать, что такое незаращение задних дужек крестцовых (и других) позвонков. Необходимо иметь представление о том, как заболевание возникает, как проявляется и методы лечения.
Особое внимание стоит уделить профилактике и планированию беременности, ведь это является главным аспектом рождения здорового ребенка.
Источник
Практика мануальной терапии заставляет врачей рентгенологов обращать внимание на все детали и особенности строения позвоночника каждого больного. И в этом смысле важнейшую роль играют аномалии развития позвонков. В данной статье рассматриваются только наиболее часто встречающиеся аномалии развития, с которыми сталкивается врач рентгенолог практически ежедневно.
Орел А.М.
д.м.н.
Многочисленные классификации пороков и аномалий развития позвоночника построены на опыте ведущих хирургических клиник. Они полезны для хирургов и лучевых диагностов с точки зрения общего понимания процессов эмбриогенеза и онтогенеза позвоночника. Практика работы с мануальными терапевтами показывает, что куда важнее знать те аномалии, которые не требуют хирургического вмешательства, но необходимо учитывать для анализа пространственного положения позвонков. Аномалии развития помогают рентгенологу объяснить, почему возник сколиоз, откуда взялся ранний остеохондроз у данного больного именно в данных позвоночных двигательных сегментах.
Аномалии и пороки развития оказывают существенное влияние на статику позвоночника в целом и движение в каждом позвоночном двигательном сегменте. Пороки развития чаще бывают множественными. В 88% случаев их обнаруживают на всем протяжении позвоночника, причем в среднем у одного больного наблюдалось пять порочно развитых позвонков [Ульрих Э.В.,1995].
Наиболее часто встречаются изменение числа поясничных и крестцовых позвонков. Сакрализация пятого поясничного позвонка происходит, когда поперечные отростки становятся большими и образуют с крестцом и подвздошными костями таза анатомическую связь, которая бывает костной, хрящевой, в виде сустава; неподвижной или подвижной. В последнем случае она может служить причиной болей. Функционально в поясничном отделе остается только четыре позвонка [Майкова-Строганова В.С., Финкельштейн М.А., 1952]. Сакрализация пятого поясничного позвонка встречались при исследованиях скелетов в 8,1% случаев, односторонняя у 5,8% и двухсторонняя у 2.3%. [Дьяченко В.А. 1954].
Противоположная ситуация встречается когда имеет место люмбализация первого крестцового позвонка. Он не срастается с крестцом, формируясь в свободный позвонок. В этом случае в поясничном отделе функционируют шесть позвонков. Люмбализация первого крестцового позвонка встречается у 1,1% скелетов. Процесс может иметь односторонний характер, когда один из поперечных отростков вырастает больше другого, что создает условия для сколиотической деформации позвоночника. П.Л.Жарков предлагает классифицировать виды сакрализации и люмбализация по характеру влияния этого вида дисплазий на статическую и динамическую функцию позвоночника. Автор различает 1) костную (двухстороннюю, одностороннюю), 2) хрящевую (двухстороннюю, одностороннюю), и суставную (двухстороннюю, одностороннюю) формы дисплазии [Жарков П.Л., 1994].
Асимметричное положение суставных площадок позвонков называется аномалией тропизма. Один из суставных отростков занимает обычное положение, ближе к сагиттальной плоскости, а второй выходит своей продольной осью во фронтальную плоскость. Аномалии тропизма грудного, поясничного и крестцового отделов встречается (по скелетам) 33% случаев [Дьяченко В.А. 1954]. Укорочение суставных отростков обнаруживались у 19%. Полное незаращение дужек позвонков (Spina bifida posterior) встречаются в 19% случаев. Наиболее часто эта аномалия развития происходит в первом крестцовом позвонке 5 — 10%. Открытый канал крестца (S1-S5) обнаруживается в 3,6% случаев, [Дьяченко В.А. 1954; Ульрих Э.В.,1995]. Неслияние тел позвонков (Spina bifida anterior) наиболее часто встречается в грудном отделе, достигая 5,28% [Дьяченко В.А. 1954; Ульрих Э.В.,1995]. Врожденное двухстороннее незаращение дужки (спондилолиз) чаще встречается у пятого поясничного позвонка и составляет 4,5-5%. Нарушение числа ребер может оказать существенное влияние на статику позвоночника. Так, формирование добавочных ребер, особенно асимметричное, может привести к сколиозу. Шейные ребра формируются от 0,5-1,5% (по данным Дьяченко В.А. 1954) до 7% (по данным Майковой-Строгановой В.С., Финкельштейна М.А, 1952) больных, поясничные у 8-9%.
Недоразвитие (гипоплазия) или полное отсутствие (агенезия) XII ребер встречаются в 0,5-0,9% случаев. Ограничения подвижности и функционирования грудной клетки часто связывают с вариантами развития ребер (расщепление, синостоз, экзостозы, удвоение, конкресценция ребер и др.), которые обнаруживают у 0,5-1% больных. Особое значение придается аномалиям развития позвонков краниовертебральной зоны. В исследованиях М.К.Михайлова (1983) они встречались у 8% обследованных. Незаращение задней дуги первого шейного позвонка встречается у 1,3% пациентов, блокирование (конкресценция) второго — третьего шейных позвонков у 2%, а полная ассимиляция первого шейного позвонка и затылочной кости у 1-2% скелетов. Для вертебрологов представляет интерес выявление ассимиляции атланта, то есть спаяние его с затылочной костью (встречается у 1-2 %), седловидная гиперплазия атланта [Майкова-Строганова В.С., Финкельштейн М.А., 1952; Дьяченко В.А. 1954; Королюк И.П.,1996; Ульрих Э.В.,1995].
Превращение борозды позвоночной артерии, располагающейся на атланте в канал вследствие образования костного мостика над этой бороздой (аномалия Киммерле). Выделяют медиальное положение костного мостика, когда он связывает суставной отросток и заднюю дугу атланта и боковое, если мостик перекидывается между суставом и реберно-поперечным отростком атланта, образуя аномальное кольцо латеральнее суставного отростка. Аномалия Киммерле встречается в 3% случаев и может играть немаловажную роль в развитии дисциркуляторных нарушений в бассейне позвоночных артерий [Луцик А.А., 1997; Ульрих Э.В., Мушкин А.Ю., 2002].
Синдром Клиппеля — Фейля — Шпренгеля тяжелая врожденная аномалия развития шейного отдела позвоночника с его резким укорочением, ограничением подвижности и конкресценцией нескольких позвонков. Рентгенологически определяются разнообразные аномалии: бабочковидные позвонки, задние или боковые полупозвонки, конкресценция или неслияние отдельных его частей [Лагунова И.Г., 1989; и др.].
Спондилоэпифизарные дисплазии характеризуются изменениями формы тел позвонков по типу платиспондилии, наиболее резко выраженными на уровне Th8 — L3. Причина этих проявлений — нарушение энхондрального окостенения во всех отделах скелета, где формируется спонгиозная кость. Позвонок приобретает вытянутую форму и напоминает бутылку, направленную горлышком вперед, что получило в литературе название «центральный язык». Спондилоэпиметафизарные дисплазии характеризуются уменьшением высоты передних отделов и сближением между собой тел грудных позвонков. Дети отстают в росте, постепенно укорачивается шея и туловище, усиливаются грудной и шейный кифоз, и особенно поясничный лордоз, деформируется грудная клетка [Лагунова И.Г., 1989; и др.].
Иллюстрации
pzvk01.jpg
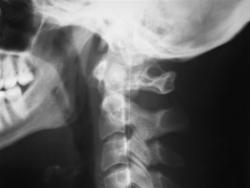
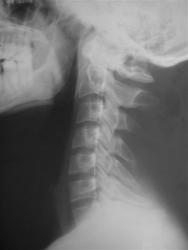
Рис 1. Аномалия Киммерли
На рентгенограмме краниовертебральной зоны в сагиттальной проекции дифференцируется костная перемычка, соединяющая задний край боковой массы и заднюю дужку атланта.
Рис 2. Незаращение задней дужки атланта
На рентгенограмме краниовертебральной зоны в сагиттальной проекции отмечается удвоение контура задней дужки атланта, задний контур позвоночного канала атланта отсутствует.
Рис 3. Седловидная гиперплазия боковых масс атланта
На рентгенограмме краниовертебральной зоны в сагиттальной проекции отмечается увеличение боковых масс атланта, верхняя площадка которых формирует изгиб в форме седла для сочленения с мыщелками затылочной кости.
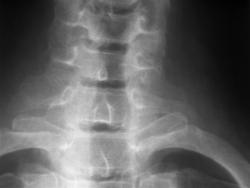
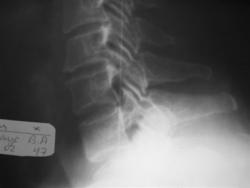
Рис 4, 4a. Шейные ребра
На рентгенограммах шейного отдела позвоночника во фронтальной сагиттальной проекциях отмечаются шейные ребра, головки которых сочленяются с реберно-поперечными отростками С7. На рентгенограмме в боковой проекции на уровне суставных отростков С7 дифференцируется округлая головка шейного ребра.
Рис 5. Аномалия Клиппеля-Фейля-Шпренгеля
На рентгенограмме шейного отдела позвоночника во фронтальной проекции шейные позвонки С3 — С7 представляют собой костную массу, среди которой трудно определить отдельные тела позвонков.
Рис 6. Гипоплазия XII ребер
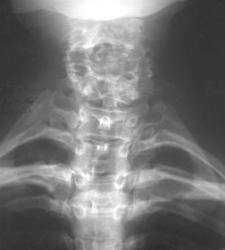
На рентгенограмме пояснично-грудного перехода во фронтальной проекции XII ребра с обеих сторон утончены и уменьшены в размерах.
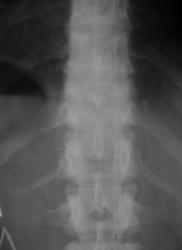
Рис 7. Сакрализация L5 (двухсторонняя суставная по В.А. Дьяченко)
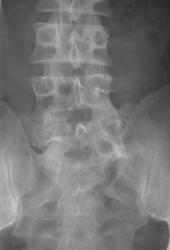
На рентгенограмме пояснично-крестцового перехода во фронтальной проекции дифференцируется неравномерное увеличение левого поперечного отростка пятого поясничного позвонка, который контактирует с крестцом. Правый поперечный отросток в размерах не увеличен, но также контактирует с крестцом.
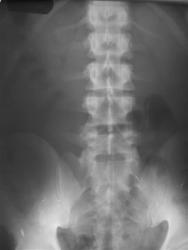
Рис 8. Сакрализация L5 Гипоплазия XII ребер
Иллюстрирует типичную ситуацию, когда сакрализация L5 и создание в силу этого биомеханических условий с четырьмя поясничными позвонками компенсируется гипоплазией XII ребер. На этом же снимке можно распознать аномалию тропизма суставных отростков S1 и межостистый неоартроз (симптом Бострупа) на уровне L3 — L4.
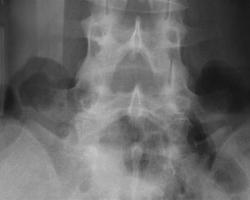
Рис 9. Аномалия тропизма суставных отростков
На рентгенограмме пояснично-крестцового перехода правый суставной отросток S1 расположен фронтально и на рентгенограмме суставная щель не различима, тени суставных отростков накладываются одна на другую. Суставная щель левого дугоотростчатого сустава хорошо дифференцируется, левый суставной отросток расположен в сагиттальной плоскости.
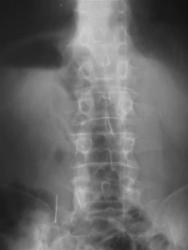
Рис 10. Люмбализация S1
На рентгенограмме поясничного отдела позвоночника во фронтальной проекции дифференцируются шесть поясничных позвонков с наличием двухсторонней костной люмбализацией с крестцом. Верхние суставные отростки L6 различаются по форме, размерам и положению, что создает условия для выше расположенных позвонков.
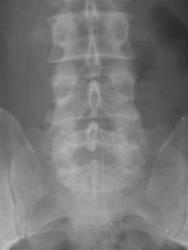
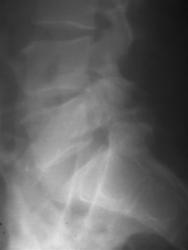
Рис 11, 11a. Спондилолистез и спондилолиз дужки L5
На вертеброграмме пояснично-крестцового перехода во фронтальной проекции отмечается дополнительная тень костной плотности, проецирующаяся на S1, продолжение этой линии приводит к поперечным отросткам L5 с обеих сторон — линия Брайлсфорда, (симптом шапки жандарма или Наполеона).
На вертеброграмме пояснично-крестцового перехода в сагиттальной проекции отмечается передний спондилолистез L5 на 3 мм. Имеет место полное не сращение дужек, дифференцируется полоса просветления, отделяющая верхние и нижние суставные отростки L5. Переднезадняя дистанция от передней поверхности тела до верхушки остистого отростка L5 больше, чем у выше лежащих позвонков.

pzvk12.jpg
Рис 12. Расщепление задних дуг позвонков крестца (spina bifida posterior)
На рентгенограмме крестца во фронтальной проекции отмечается отсутствие костных элементов задних дуг, охватывающее все крестцовые позвонки. В проекции этой расщелины видны ядра остистых отростков S1 — S4, костной плотности.
Список литературы
1. Дьяченко В.А. Рентгеноостеология (норма и варианты костной системы в рентгеновском изображении). Пособие для изучающих рентгенологию. — М., Медгиз, 1954, — 298 с.
2. Жарков П.Л. Остеохондроз и другие дистрофические изменения позвоночника у взрослых и детей, М., Медицина, 1994, — 191 с.
3. Луцик А.А. Компрессионные синдромы остеохондроза шейного отдела позвоночника. Новосибирск, Издатель, 1997, — 400 с.
4. Майкова — Строганова В.С., Финкельштейн М.А. Кости и суставы в рентгеновском изображении (общие установки в трактовке снимков в норме и патологии). Туловище. Под ред. и при участии чл. — корр. АМН СССР проф. Д.Г Рохлина, Л., Медгиз, 1952, — 219 с.
5. Михайлов М.К. Рентгенодиагностика родовых повреждений позвоночника. Казань, Татарское кн. изд-во, 1983, — 120 с.
6. Клиническая рентгеноанатомия. Антонова Р.А., Васильев Н.А., Загородская М.М., Коваль Г.Ю., Литвинова Г.С., Нестеровская В.И., Розенфельд Г.И., Сизов В.А., Симонова З.Н. //Под ред. д.м.н., проф. Коваль Г.Ю., Киев : «Здоровья», 1975, — 599 с.
7. Королюк И.П. Рентгеноанатомический атлас скелета (норма, варианты, ошибки интерпретации), М., Видар, 1996, — 191 с.
8. Кузнецов В.Ф. Справочник по вертеброневрологии: Клиника, диагностика. — Минск., «Беларусь», 2000, — 351 с.
9. Лагунова И.Г. Рентгеноанатомия скелета — М.: Медицина, 1980. 367 с.
10. Ульрих Э.В. Аномалии позвоночника у детей (руководство для врачей), Спб., «Сотис», 1995, — 336 с.
11. Ульрих Э.В., Мушкин А.Ю. Вертебрология в терминах, цифрах, рисунках. — СПб.: ЭЛБИ-СПб, 2002 — 187 с.
pzvk11.jpg
pzvk11a.jpg
pzvk10.jpg
pzvk09.jpg
pzvk08.jpg
pzvk07.jpg
pzvk06.jpg
pzvk05.jpg
pzvk04.jpg
pzvk04a.jpg

pzvk03.jpg
pzvk02.jpg
Источник
