Незначительная деформация грудного отдела позвоночника
Прямохождение не только продолжило эволюцию человека, но и спровоцировало многочисленные патологии позвоночника. Тяжёлая нагрузка, неправильная осанка, травмы, инфекции — всё это приведёт к деформации костей спины, в том числе вызовет искривление грудного отдела позвоночника.
Причины деформации позвоночника
Сколиоз — специфическое заболевание, причина которого кроется в строении человеческого тела. Наши предки опирались на все конечности, отчего на нагрузка на позвоночник распределялась равномерно. Прямохождение сместило нагрузку, а физическая работа, травмы и слаборазвитые мышцы усугубили проблему. На искривление грудного отдела позвоночника может негативно повлиять много факторов:
- неправильная осанка в детстве;
- неравномерные нагрузки на одну сторону — например, ношение тяжёлой сумки на одном и том же плече;
- травмы позвоночника;
- инфекционные заболевания и хронические воспаления мышц;
- врождённые аномалии — например, разная длина ног;
- слабый мышечный корсет.
К искривлению приведут хронические стрессы и постоянное нахождение в неудобной позе. Кроме того, некоторые люди к нему наследственно предрасположены.
Симптомы различных видов сколиоза грудного отдела
Искривление костей позвоночника имеет три классификации: по степени тяжести, типу искривления и по направлению изгиба.
По тяжести выделяют четыре степени:
- Сутулость почти не заметна, искривление видно при наклоне и доставляет небольшой дискомфорт.
- Заметная асимметрия позвоночника, искривлённый угол до 25°. Ощущается мышечное натяжение, а боли возникают при долгом нахождении без движения.
- Ярко выраженная деформация груди, заметный межрёберный горб. Чувствуется сильная боль в спине, а у внутренних органов появляются нарушения в работе.
- Появляется перекос туловища и тазобедренных суставов, спина искривлена на 40-80°. Становится тяжело двигаться, возникает вероятность паралича.
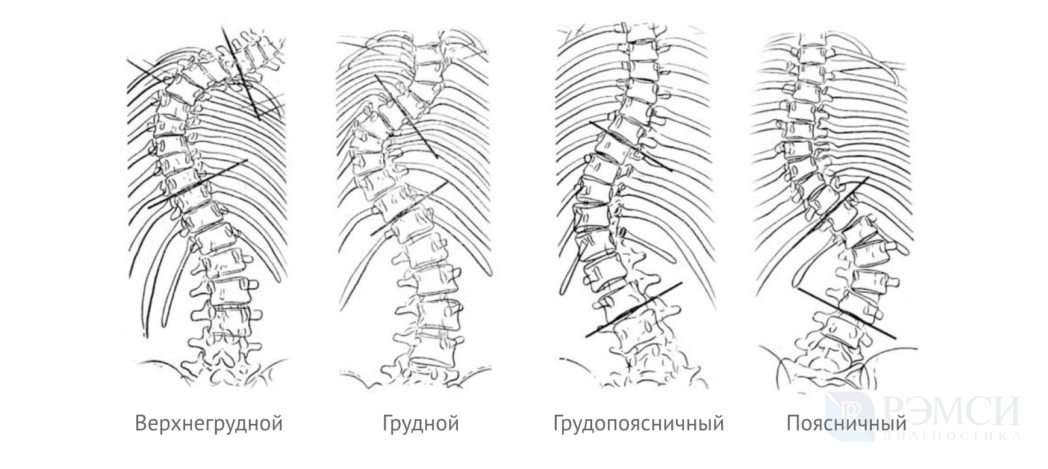
По типу искривления выделяют три вида:
- верхнегрудной — изменения затрагивают шею и верхний грудной отдел;
- грудной — деформируется грудная клетка, появляются спинной и межребёрный горбы;
- грудопоясничный — одновременное искривление грудного и поясничного отделов;
- поясничный — изменения затрагивают только поясничный отдел позвоночника.

По стороне сколиоз грудного отдела делится на право- и левосторонний. Правосторонний обычно доставляет сильный дискомфорт, а левосторонний, наоборот, может долго протекать практически бессимптомно.
Общие симптомы всех степеней и типов сколиоза: боль в спине, асимметрия плеч и сутулость. Однако при развитии заболевания могут появиться такие признаки, как:
- асимметрия лица — при шейных нарушениях;
- затруднение дыхания, проблемы с пищеварением — при высокой степени искривления и давлении на внутренние органы;
- межрёберная невралгия;
- покалывание и слабость в руке.
Как диагностируют искривление грудного отдела позвоночника?
Проблемами спины занимаются несколько врачей. Ортопед и хирург помогут вам при врождённых или приобретённых аномалиях строения позвоночника, а травматолог — при поражениях позвоночника после повреждений спины. Невролог сможет назначить лечение при поражении нервной ткани из-за патологий костей.
Сколиоз второй степени и выше хорошо заметен при первичном визуальном осмотре в нескольких положениях: стоя, лёжа и при наклоне вперёд.
Для определения степени и вычисления угла наклона вас могут отправить на рентген. Вероятно, посоветуют сделать МРТ грудного отдела позвоночника. Такой снимок не только покажет изменения в костях, но и позволит проверить степень деформированности внутренних органов при высокой степени сколиоза. Похожий результат даст компьютерная томография.
Как лечится сколиоз?
Низкие степени сколиоза исправляются лечебной физкультурой, массажем и плаванием. Часто назначают физиопроцедуры: электрофорез, грязелечение и магнитотерапию.
Тяжёлые формы искривления можно исправить только хирургическим вмешательством.
После проведённого лечения часто назначают применение фиксирующих корсетов. Они позволяют закрепить результат, но их нельзя носить слишком долго.
Как избежать искривления спины?
Как и в случае со многими другими болезнями, сколиоз грудного отдела проще предотвратить. Следить за этим должны в первую очередь родители:
- Не пытайтесь посадить маленького ребёнка раньше, чем он сам попытается это сделать;
- Подбирайте ребёнку мебель по росту, чтобы он всегда сидел с ровной спиной.
Взрослым в профилактике сколиоза поможет здоровый образ жизни:
- Регулярно занимайтесь спортом, много и разнообразно двигайтесь;
- Во избежание нарушений в строении костей следите за рационом питания.
При первых изменениях в осанке или появлении болей в спине незамедлительно обращайтесь к врачу. Искривление первой степени легко вылечить или, по крайней мере, задержать.
Источник
Дегенеративные заболевания позвоночника являются распространенной патологией, поражающей пациентов различных возрастных групп. В основе лежит нарушение питания костных и хрящевых тканей, их ранее изнашивание. Дегенеративно-дистрофические заболевания грудного отдела позвоночника встречаются не так часто, как поражение других сегментов и не имеют такой яркой симптоматики как, например, остеохондроз шейного отдела или междупозвоночная грыжа, локализующаяся в поясничном отделе. Вследствие этого такие болезни часто диагностируются в уже далеко зашедшей стадии течения.
Что такое дегенеративно-дистрофические поражения грудного отдела позвоночника
Из 12 позвонков, ребер и грудины формируется прочный каркас – грудная клетка. В связи с малой высотой дисков и большой длиной остистых отростков позвонков, данный отдел имеет ограниченную подвижность — для сохранения целостности жизненно важных органов необходима жесткая структура.
Характерная форма позвонков грудного отдела, естественный изгиб назад создает условия, в которых межпозвонковые диски реже травмируются и на них приходится меньшая нагрузка. Следовательно, ДДЗП в этом отделе развиваются реже и медленнее.
Дегенеративно-дистрофические болезни грудного отдела позвоночника — это группа патологий костной и хрящевой ткани, проявляющихся потерей эластичности и преждевременным изнашиванием его структур.
Виды ДДЗП в грудном отделе:
- остеохондроз;
- протрузии и грыжи межпозвоночных дисков;
- спондилоартроз;
- остеоартроз.
Причины
Дегенеративно-дистрофические изменения грудного отдела позвоночника формируются с возрастом во всех тканях и органах. Иногда такие изменения выявляются у молодых пациентов. Раннему развитию ДДЗП в грудном отделе позвоночника способствуют:
- врожденные нарушения формы позвоночника (кифоз и сколиоз);
- вынужденная рабочая поза;
- неправильная осанка;
- наследственные нарушения питания хрящей;
- наличие травм в анамнезе;
- физическая перегрузка;
- остеопороз;
- дефицит микроэлементов, особенно кальция и магния приводит к нарушению строения костной ткани и дисфункции нервов;
- метаболические нарушение и болезни эндокринной системы;
- расстройства гормонального фона: прием гормональных препаратов, период менопаузы у женщин.
К факторам риска, способствующим развитию дегенеративно-дистрофических заболеваний позвоночника относятся следующие состояния:
- курение;
- употребление алкоголя;
- гиподинамия;
- высокий рост;
- избыточная масса тела;
- частые переохлаждения;
- генетическая предрасположенность.
В первую очередь страдают элементы межпозвоночных дисков, состоящие из соединительной ткани. Происходит сближение позвонков. В связи с возросшей нагрузкой образуются выросты – благодаря им распределение нагрузки идет более равномерно. Однако в ответ на образование наростов формируется спазм мышц. Напряженная мышечная ткань затрудняет приток артериальной крови к органам и позвоночнику. С течением заболевания затрудняется движение в пораженном отделе позвоночного столба.
Клинические проявления
Как правило, дегенеративные изменения в грудном отделе позвоночника проявляются поздно, когда заболевание уже развилось. Выраженность симптомов зависит от выраженности воспаления хрящей и защемления спинного мозга и его корешков.
Остеохондроз грудного отдела позвоночника развивается вследствие изменений в тканях межпозвоночного диска: ядро сохнет и утрачивает свои свойства, фиброзное кольцо становится тоньше, на нем появляются трещины. Спинномозговые корешки защемляются, начинается воспалительный процесс, это приводит к боли. При прогрессировании остеохондроз поражает не только межпозвоночные диски, но и связочно-суставной аппарат позвоночника. В отличие от шейного и поясничного, грудной остеохондроз имеет скрытое течение, существуют следующие симптомы болезни:
- дорсаго – резкая боль, возникающая после долгого нахождения одной позе, во время приступа затрудняется дыхание;
- дорсалгия – невыраженная боль, локализующаяся в очаге поражения, усиливается во время глубокого дыхания и наклонов;
- боль между ребрами во время ходьбы;
- чувство давления вокруг груди;
- парестезии – изменение чувствительности;
- зуд, жжение;
- шелушение кожи;
- боли в области горла.
Ранняя симптоматика характерна для спондилоартроза грудного отдела:
- боль тянущего характера, локализующаяся в патологическом очаг, характерно ее усиление при движении, в случае защемления корешка боль иррадиирует по ходу межреберного нерва;
- скованность;
- парестезии: покалывания, онемение;
- дисфункция органов грудной клетки;
- формирование поверхностного, частого дыхания;
- при развитии спондилоартроза возможно искривление позвоночника.
Остеоартроз грудного отдела позвоночника формируется вследствие изменения костной ткани и межпозвоночных дисков. Отдельные элементы позвонков становятся более толстыми, связки теряют эластичность. На ранних стадиях болезни трудно диагностировать остеоартроз ввиду отсутствия специфических симптомов. На позднем этапе появляются следующие симптомы:
- периодические боли в спине и груди не причиняют острого дискомфорта, нарастают плавно, в течение нескольких месяцев, усиливаются во время наклонов, выполнения физической работы, на высоте вдоха.
- «грудной прострел» — острая, резкая боль, пациенты, перенесшие такой симптом остеоартроза, сравнивают его с ударом ножом между лопаток; болевые ощущения усугубляются при разгибании после продолжительного нахождения в положении сидя, затрудняется вдох, мышцы напряжены;
- редко развивается корешковый синдром.
Ощущение несильных болей в позвоночнике не означает, что болезнь находится на ранней стадии развития. Наоборот, это сигнал того, что остеоартроз уже развился. При отсутствии терапии эта болезнь приводит к осложнениям, одно из них – межпозвоночная грыжа.
Межпозвоночная грыжа грудного отдела чаще всего формируется в нижних позвонках, рядом с поясницей. При своем разрастании сдавливает спинномозговые корешки. Именно это провоцирует развитие нарушений. В начальной стадии пациент ощущает жжение, дискомфорт и ограничение подвижности. По мере прогрессирования заболевания присоединяются следующие симптомы:
- болезненность между лопаток;
- боли в области желудка и сердца различной интенсивности: от ноющей до острой;
нарушение дыхания; - слабость мышц;
- нарушение чувствительности верхних конечностей;
- парез рук;
- при тяжелом течении и обширности поражения возможно развитие паралича;
нарушение осанки.
Болезненные ощущения возникают при выполнении каких-либо движений: при поднятии рук, даже при ходьбе. Чем заболевание запущеннее, тем сильнее выражены проявления, а чем больше грыжа давит на корешки и спинной мозг, тем проявления разнообразней.
Осложнения
Без должного лечения ДДЗП приводят к возникновению патологии в близлежащих тканях, дисфункции органов грудной клетки. Вследствие сдавливания нервов и кровеносных сосудов формируется вегето-сосудистая дистония, проявляющаяся головокружением, головной болью, в тяжелых случаях обмороками.
На фоне усталости развиваются панические атаки – внезапные неконтролируемые приступы страха, сопровождаемые частым сердцебиением и нехваткой воздуха. Вследствие замещения корешков спинного мозга грудного отдела формируется межреберная невралгия, имеющая схожие признаки с другими болезнями: поражениями сердца и органов дыхания.
Диагностика
Для диагностики ДДЗП используются рентгенография, миелография, компьютерная и магнитно-резонансная томография.
В первую очередь проводится рентгенография. Этот метод исследования заключается в получении снимков отдельных областей позвоночника. Для получения дополнительных сведений проводится прицельная рентгенография. Признаки ДДЗП, определяемые с помощью этого метода: снижение высоты дисков, деформация отростков, подвывихи позвонков, наличие остеофитов. В случае если рентгенография не принесла необходимых результатов, проводятся другие виды обследования.
Миелография позволяет исследовать спинной мозг путем введений контрастного вещества под оболочку спинного мозга. Таким образом, обнаруживаются участки сужения. Миелография – сложная инвазивная процедура, поэтому выполнение ее возможно только при наличии подозрения на стеноз.
Компьютерная и магнитно-резонансная томография по сравнению с другими методами дают больше информации. Обнаруживаются следующая МР-дегенеративно-дистрофических изменений: в связи со снижением количества жидкости, пораженные диски выглядят темнее здоровых, хрящевая пластина тела стерта, наблюдаются разрывы, протрузии, грыжевые выпячивания.
Лечение
Задачи, стоящие перед врачом и пациентом при лечении дистрофических изменений позвоночника: купирование болевого синдрома, снижение скорости протекания процессов разрушения, восстановление структуры хрящевой и костной тканей, возвращение подвижности позвоночному столу. Терапия должна быть комплексной, в нее входят следующие составляющие:
- диета;
- медикаментозная терапия;
- использование ортопедического корсета;
- мануальная терапия и массаж;
- лечебная физкультура;
- физиотерапия;
- хирургическое лечение.
При обнаружении подобного заболевания обязательно соблюдение диеты: продукты должны быть богаты витаминами, минералами, в том числе кальцием. В остром периоде лечение начинается с назначения постельного режима. Длится он обычно 4-6 дней. При необходимости применяется кратковременная иммобилизация – ношение поддерживающих устройств, способствуют уменьшению нагрузки. По мене стихания симптоматики обычная двигательная активность должна возвращаться постепенно.
Медикаментозный метод лечения ДДЗП предусматривает назначение следующих видов препаратов:
- нестероидные противовоспалительные препараты позволяют снизить отечность, воспаление, устраняют боль (кетанов, диклофенакк);
- анальгетики, в том числе блокады;
- миорелаксанты для снятия спазма мышц (мидокалм, сирдалуд);
- витаминотерапия и прием минеральных комплексов;
- седативные средства (целекоксиб, мовалис);
- хондропротекторы (терфлекс, хондроитин);
- сосудистые препараты (трентал).
Анальгетики используются осторожно, так как они не устраняют причин патологии, а только позволяют лечить симптомы болезни. После стихания активной симптоматики проводится терапия с помощью массажа и мануальной терапии. Эти техники позволяют снять напряженность спины, снизить болевой синдром. Рекомендуется выполнять подобные процедуры только у профессиональных массажистов.
Упражнения лечебной физкультуры проводится под контролем специалиста, а после стихания симптоматики и облегчения состояния больного, можно продолжить занятия в домашних условиях. Специальные упражнения позволяют устранить скованность позвоночника и укрепить мышечную составляющую спины. ЛФК помогает снизить скорость протекания патологического процесса и улучшает обмен веществ. Возвращает правильную осанку, повышает подвижность позвонков и эластичность всех компонентов связочно-суставного аппарата позвоночника.
Среди физиотерапевтических существует большое количество методик, позволяющих снять болевой синдром и расслабить мышцы. Наиболее распространены электрофорез, индуктотермия и ультразвуковая терапия. УЗ-терапия снимает воспаление и боль, улучшает микроциркуляцию в тканях. Во время электрофореза организм больного подвергается действия электрического тока с одновременным введением лекарственных средств. При индуктотермии путем воздействия магнитного поля ткани прогреваются, улучшается кровообращение, снимается боль. Лазеротерапия повышает питание межпозвоночных дисков, освобождает нервные корешки от сдавливания.
Хирургическое лечение проводится в тяжелых, запущенных случаях. Принципом оперативного вмешательства является освобождение корешков от сдавливания: удаление грыжи или сустава. В случае необходимости проводится фиксация позвоночника конструкциями из металлов или установка специальных трансплантатов.
Показания к хирургическому вмешательству:
- сильная запущенность болезни;
- стремительное течение;
- ярко выраженные неврологические проявления;
- сильный болевой синдром;
- отсутствие необходимого эффекта от консервативных методов лечения.
Профилактика
Сохранить здоровье позвоночника позволяет соблюдение простых правил:
- избегать переохлаждения;
- укреплять мышечный корсет;
- не находиться долго в одной позе;
- соблюдать правильное питание;
- носить удобную одежду;
- контролировать вес;
- отказаться от алкоголя и курения;
- утром вставать сразу на две ноги для равномерной нагрузки на позвоночник;
- держать спину прямо;
- спать на твердом матрасе.
Дистрофические заболевания грудного отдела позвоночника развиваются постепенно, часто скрыто, но небольшая выраженность симптомов не говорит о легком течении заболевания. Кроме неудобств во время выполнения повседневных дел, осложненные ДДЗП могут стать причиной потери подвижности и привести к развитию инвалидности. В случае обнаружения признаков болезни следует немедленно обратиться к врачу – ранняя диагностика позволяет снизить срок лечения и увеличить вероятность полного восстановления функций позвоночника.
(7 оценок, среднее: 4,43 из 5)
Загрузка…
Источник
 Сколиотическая болезнь — широко распространенный недуг, которым страдают люди самых разных возрастных категорий.
Сколиотическая болезнь — широко распространенный недуг, которым страдают люди самых разных возрастных категорий.
Особенность данного расстройства заключается в том, что на начальном этапе оно протекает практически незаметно, и большинство пациентов, не наблюдая явных изменений, не подозревают о своей проблеме.
В связи с этим особенно важно регулярно обследовать состояние своего здоровья. Специалист выявит искривление уже при визуальном осмотре и назначит подходящее лечение.
Своевременная постановка диагноза и начало комплексной терапии помогут остановить развитие деформации, а в случаях, поддающихся коррекции, и совсем избавиться от недуга.
Сколиоз — это
Сколиоз грудного отдела позвоночника — изменение строения позвонков, представляющее собой их устойчивое смещение в бок. Искривление может быть направлено как в правую, так и в левую сторону; центр деформации обычно приходится на 7-10 грудные позвонки. Сколиоз — это опасная патология, которая имеет свойство быстро прогрессировать, переходя от стадии к другой.
История протекания
На начальном этапе недуг развивается практически незаметно, сопутствующие симптомы могут вовсе не беспокоить больного. Для следующей стадии искривления характерны неприятные ощущения в зоне груди и позвоночника, болезненность мышц.
Визуально заметна разница в уровне положения лопаток, плеч и ребер. Изменениям подвергаются и внутренние органы грудного отдела. Дальнейшее течение сколиоза сопровождается болью в легких и сердце. Проявлением болезни может стать межреберная невралгия.
При смещении в тяжёлой форме угол искривления становится явно выраженным. Позвоночник начинает сдавливать органы и мешать их нормальному функционированию. В запущенных случаях может произойти перемещение позвонков вокруг оси и в результате этого образоваться маленький горб в зоне ребер.
Виды и стадии
По своему происхождению грудной сколиоз позвоночника принято классифицировать на врожденный и приобретенный.
| Рахитическое | Паралитическое | Первичное | Статическое | Ишиалгическое | Идиопатическое |
| чаще выявляется у детей школьного возраста | развивается вследствие перенесенного полиомиелита | возникает из-за неправильной осанки | образуется на фоне травм и нарушений опорно-двигательного аппарата | развивается в следствие тяжёлых форм ишиаса | имеет неизвестное происхождение |
| 1 степень | 2 степень | 3 степень | 4 степень | |
| Угол смещения | не превышает 10 градусов | до 25 градусов | не более 40 градусов | превышает 40 градусов |
| Признаки | незначительное искривление | деформация явно выраженная, появляются компенсирующие изгибы, возможно образование небольшого горба | сильное искривление позвоночника, появление горба, в зонах наибольшей деформации позвонки приобретают клиновидную форму | тяжёлая форма заболевания, сильная деформация фигуры, внутренние органы подвержены серьезным изменениям |
Распространённость
Сколиоз грудного отдела позвоночника — заболевание, часто встречающееся у детей школьного возраста.
Основными причинами образования патологии являются неправильная осанка и малоподвижный образ жизни во время формирования позвоночника. Именно в период обучения фиксируется большинство случаев развития сколиотической болезни. Чаще всего недуг появляется у девочек, чем у мальчиков, что связано с большим проявлением гиподинамии и с более ответственным отношением к учебе.

Согласно проведённой статистике искривление позвоночника имеет широкое распространение во многих странах мира. Не так часто деформация встречается лишь в менее развитых государствах, в которых срок обучения очень ускорен или же отсутствует вовсе. Люди в таких странах ведут более активный образ жизни и мало времени проводят, работая за письменным столом.
Причины и факторы риска
Причины появления сколиоза позвоночника в области груди полностью не изучены, однако можно выделить основные факторы, провоцирующие это заболевание, к ним относятся:
- гиподинамия;
- неправильная осанка;
- ослабление связок и нарушение тонуса в мышцах;
- нарушение обменных процессов;
- наследственная предрасположенность;
- неодинаковая длина ног;
- различные травмы;
- занятия некоторыми видами спорта (метание ядра, теннис).
В группе риска находятся люди:
- страдающие ДЦП;
- больные рахитом;
- имеющие врожденную атрофию мышц;
- имеющие опухоли в мышечной или костной ткани;
- имеющие отклонения в развитии мышц и связок.
Симптомы и способы диагностики

Симптомами искривления позвоночника в грудном отделе являются такие внешние проявления, как:
- сутулость и нарушение походки;
- несимметричность таза, ребер, плеч;
- боли в области спины, сердца, легких;
- напряженность мышц;
- покалывания в руке;
- осложнение дыхательных функций;
- межреберная невралгия;
- деформация позвоночника;
- выпирание передних дуг ребер;
- ослабление мышц живота;
- появление реберного горба;
- нарушение работы сердечной мышцы и легких;
- изменение размеров и положения внутренних органов.
Выявить заболевание возможно уже на начальной стадии при визуальном осмотре пациента. Наиболее точно установить степень развития недуга можно при помощи рентгена. Для определения состояния внутренних органов и позвонков используется компьютерная томография. Диагностика искривления проводится также с применением дискографии, МРТ, КТ, спинномозговой пункции.
Видео: «Можно ли исправить сколиоз?»
Лечение
Целью лечения сколиоза является остановка прогрессирования расстройства и возвращение позвоночнику правильной формы. Эффективность терапии зависит от того, на какой стадии было выявлено искривление. С учётом протекания болезни пациенту назначается подходящее комплексное лечение. Тяжёлая форма деформация может потребовать проведения хирургической операции.
Терапия складывается из:
- специальной гимнастики;
- лечебного массажа;
- физиотерапевтических процедур;
- мануальной терапии;
- иглоукалывания;
- использования корсета и эластичных лент;
- приема медикаментов, устраняющих боль и воспаления.
Для успешного избавления от сколиоза необходимо также контролировать свою осанку, правильно организовать рабочее и спальное место, полноценно питаться, совершать ежедневные прогулки и активно двигаться.
Медицинские препараты
Медикаментозное лечение искривления позвоночника не способно устранить саму проблему, поэтому применяется достаточно редко и состоит в основном из препаратов кальция, а при сильном болевом синдроме — обезболивающих и противовоспалительных средств.
Цель такой терапии — приглушить боль и временно облегчить самочувствие человека. Для этого назначаются препараты на основе парацетамола и ибупрофена.
Оперативное вмешательство
 Для лечения сколиотической болезни на последней стадии, а также в случае стремительного прогрессирования расстройства может потребоваться оперативное вмешательство.
Для лечения сколиотической болезни на последней стадии, а также в случае стремительного прогрессирования расстройства может потребоваться оперативное вмешательство.
Хирургический метод заключается в установке различных механических эндокорректоров. После оперирования больному на протяжении нескольких месяцев нужно носить гипсовый корсет.
Успешно проведенная операция решает следующие задачи:
- возвращает позвоночнику правильное положение;
- устраняет сдавливание нервов;
- избавляет от болевых ощущений;
- уменьшает нагрузку на сердце и легкие;
- улучшает процесс поступления кислорода в кровь.
Физкультура и массаж
Специальные упражнения и массаж показаны пациентам на всех стадиях сколиоза, а для коррекции искривления 1 и 2 степени применяются в качестве основных методов терапии. Заниматься гимнастикой и посещать сеансы массажа необходимо и после достижения положительных результатов лечения, чтобы исключить повторное развитие сколиоза.
Регулярные физические тренировки и массажные процедуры способствуют:
- корректировке смещения;
- остановке развития сколиоза;
- уменьшению боли;
- улучшению работы сердца, сосудов и дыхательной системы;
- укреплению и приведению мышц в тонус;
- ослаблению напряжения в позвоночнике;
- улучшению кровообращения;
- обретению правильной осанки;
- закреплению результатов лечения.
Для наибольшей эффективности комплекс лечебных упражнений следует выполнять ежедневно, если это не противоречит рекомендациям врача. Заниматься физической активностью нужно в спокойном, умеренном темпе, не допуская резких движений и избегая упражнений, приводящих к чрезмерному растяжению позвоночника. При сколиозе противопоказаны прыжки, растяжка, упражнения с утяжелителями. После спортивной разминки необходимо отдохнуть минут 10, лежа на боку.
Примерная гимнастика, назначаемая при деформации позвоночника:
- Лечь на спину, руки поместить за голову. Из такого положения разводить локти в стороны и одновременно делать вдох, затем вернуться в первую позицию, выдохнуть.
- Лечь на спину. По очереди сгибать ноги и подводить колени к животу, делая выдох, выпрямить ноги и вдохнуть.
- Лечь на живот. Переместить ноги в сторону искривления, принять исходное положение.
- Лечь на спину, ноги согнуть. Из такой позы приподнимать таз, прогибая позвоночник в зоне груди.
- Лечь на спину. Поднять одну руку вверх, а вторую, которая находится со стороны искривления, в сторону, вдохнуть, вернуть руки, совершить выдох.
- Лечь на живот. Приподняться, прогибая позвоночник в зоне груди, вдохнуть, принять начальную позу, выдохнуть.
- Лечь на валик со стороны смещения позвоночника. Завести руки за голову, сделать вдох, опустить, выдохнуть.
Все упражнения повторяются 4-5 раз.
Видео: «Лечебное плавание»
Народные методы
Для облегчения болевых ощущений при искривлении позвоночника в зоне груди можно прибегнуть к помощи средств народной медицины. Для этого подойдут следующие рецепты:
- Компоненты: водка, цветки одуванчика или каштана. Банку объемом 2 литра заполнить на 1/3 цветками, залить 0,4 литрами водки. Поместить банку в теплое место на 10 дней, ежедневно взбалтывая. Перед использованием настойку развести водой и подогреть, затем смочить в ней бинт и приложить к больному участку на ночь.
- Компоненты: свежий картофель и хрен. Овощи прокрутить через мясорубку, перемешать. Больной участок накрыть бинтом, сверху выложить смесь картофеля и хрена. Обвязать тёплой тканью и оставить до сильного жжения.
- Компоненты: алоэ, 100 г мёда, 120 мл водки. Измельченные листья растения соединить с остальными ингредиентами. Полученной настойкой пропитать хлопчатобумажную ткань и приложить на ночь к больному участку.
- Компоненты: измельченные хвойные ветки. В кастрюлю с водой добавить хвойные ветки, кипятить в течение 10 минут, настоять 3-4 часа. Полученный отвар процедить и добавить в ванну.
Профилактика и диета
Сколиоз позвоночника в грудной части лучше предотвратить, чем заниматься его лечением. Начинать профилактику заболевания лучше с самого детства в период роста ребёнка.
 Для профилактики искривления у детей рекомендуется:
Для профилактики искривления у детей рекомендуется:
- Не присаживать малыша, который ещё не научился сидеть самостоятельно.
- Каждый день гулять с ребёнком для насыщения организма витамином Д, необходимым для формирования костной ткани.
- Использовать для сна новорожденного ортопедический матрац.
- Контролировать осанку ребёнка, не допускать сутулости.
- Оборудовать рабочее место учащегося в соответствии с возрастом и ростом.
- Учащимся носить рюкзаки с двумя лямками вместо сумок на одно плечо.
- Организовать для детей регулярные занятия спортом.
Профилактика смещения позвоночника у взрослых включает в себя:
- ведение здорового образа жизни;
- полноценное, сбалансированное питание;
- правильное оборудование и освещение рабочего места;
- сон на твёрдой поверхности;
- равномерное распределение нагрузки при сидячей работе.
Для предупреждения и устранения деформации позвонков не назначается конкретной диеты, однако существуют категории продуктов, которые рекомендуется употреблять при этом недуге:
| Белковая пища | курица, кролик, индейка, творог, рыба, горох, фасоль |
| Овощи и фрукты | яблоки, апельсины, киви, брокколи, болгарский перец |
| Крупы | рис, греча, овсянка, перловка |
| Продукты, содержащие витамин Е | миндаль, арахис, подсолнечное масло, облепиха, курага, фасоль |
| Продукты, богатые витамином С | цитрусы, черная смородина, шиповник, петрушка |
| Продукты — источники витамина Д | печень трески, сельдь, скумбрия, желток, сливочное масло, сыр |
Прогноз
Сколиоз на начальных стадиях у детей и подростков легко поддается корректировке. Искривление на данном этапе можно полностью вылечить. Вернуть позвоночнику нормальную форму на последних стадиях смещения, а также после завершения роста организма уже не представляется возможным без хирургического вмешательства.
Задачами консервативного лечения в таких случаях являются остановка развития недуга и поддержание полученных результатов при помощи укрепляющих процедур.
Заключение
- Сколиоз грудного отдела — деформация позвоночника, представляющее собой смещение позвонков в левую или правую сторону.
- Основными причинами развития заболевания являются гиподинамия и неправильная осанки. Чаще всего оно выявляется у девочек в период обучения.
- Сколиоз — это опасная патология, для которой характерно стремительное развитие и быстрый переход от начального этапа к тяжёлой форме.
- Недуг можно диагностировать уже на первой стадии при визуальном осмотре, поэтому особенно важно регулярно обследовать свое здоровье.
- Результаты лечения смещения позвоночника в большей степени зависят от того на каком этапе была обнаружена деформация.
- Для избавления от сколиоза назначается комплексная терапия. Искривление 1-2 стадии корректируется при помощи физкультуры и массажа.
- Для устранения запущенного или быстро прогрессирующего заболевания может потребоваться хирургическое вмешательство.
- Облегчить болевые ощущения при смещении позвонков помогут медикаментозные препараты и народные средства.
