Нормы движений в шейном отделе позвоночника
![]() Физкультура
Физкультура
Оценивая движения, которые способны производить два соседних позвонка, можно прийти к заключению, что они незначительны. Однако если смотреть на работу сочлененных между собой 24 подвижных позвонков, можно увидеть общую картину движения, складывающуюся из многочисленных движений связанных друг с другом позвонков. Эти 24 позвонка с соответствующими межпозвоночными дисками делают возможным движение позвоночника в целом либо в одном из его отделов, как, например, при сгибании только лишь в шейном отделе при кивке головой.
Изучая динамические возможности позвоночника, необходимо учитывать, что при комбинации движений позвоночника и таза конечным результатом будет большой уровень смещения туловища на сумму движений обеих структур (смотри с. 71).
Исследования, проведенные физиологами Панжаби, Уайтом или Капанджи, дают разные результаты относительно количества движений, которые может производить позвоночник. Возможно, такое различие в полученных данных основано на характеристиках изучаемых субъектов, поскольку гибкость позвоночника зависит от таких факторов, как конституция, возраст и эластичность мышц и связок.
Далее приводится приблизительное количество средних амплитуд, которые обычно встречаются у здоровых людей.
Движения всего позвоночника
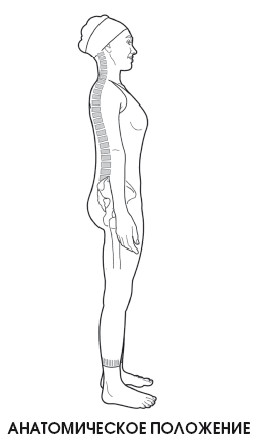
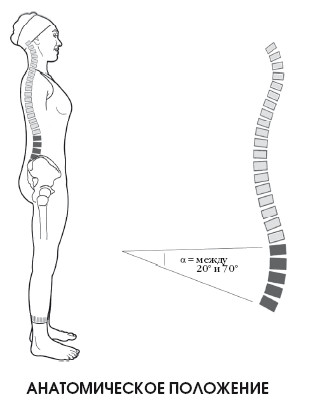
Анатомическое положение
Стандартное, исходное положение, отталкиваясь от которого изучаются движения, которые способен производить человек, а также различные отделы тела.
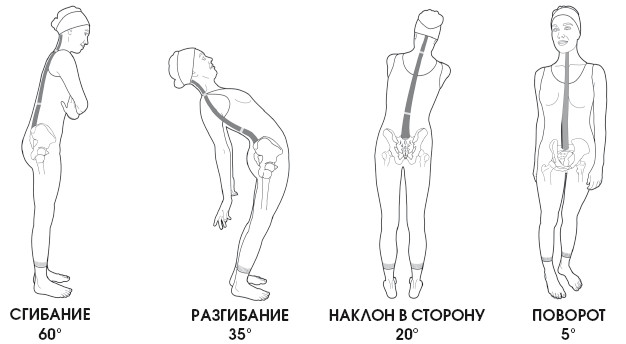
Движение в шейном отделе
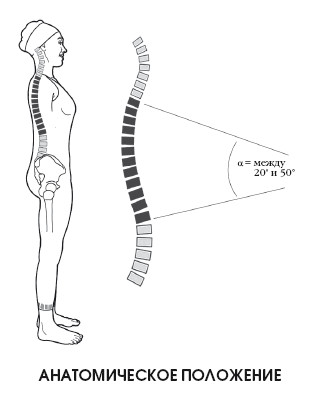
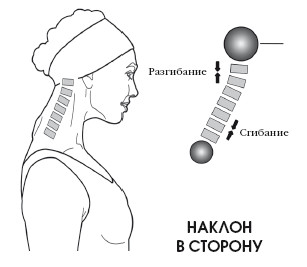
В анатомическом положении шея слегка вытянута и имеет изгиб – шейный лордоз.
Необходимо учитывать, что уровень шейного лордоза в норме варьируется от 2 до 25°, хотя на этот счет у ученых имеют различные мнения. Измерение изгиба производится по системе Кобба, в которой за исходное принимается положение первого шейного позвонка и нижней поверхности тела позвонка С7.
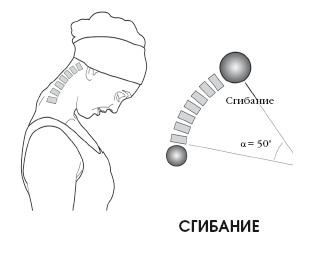
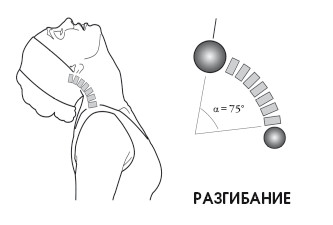
При измерении градуса движения в области атланта за основу берут жевательную плоскость (можно представить как надкусывание картонной пластинки) относительно горизонтальной поверхности. При этом учитывается положение головы при полном завершении сгибания. Такое движение головы становится возможным благодаря подвижному атланто-затылочному соединению.
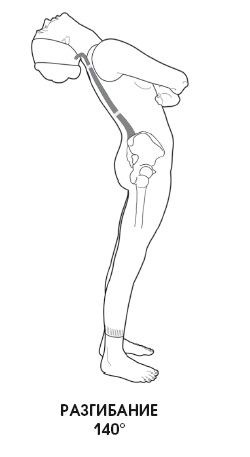
Приблизительно 15° сгибания шеи из 50° осуществляются благодаря подвижному атлантозатылочному соединению; это же относится и к разгибанию.
При сгибании позвоночник сначала находится в анатомическом положении, потом начальный лордоз выпрямляется, а затем позвоночник возвращается в исходное положение. При разгибании просто увеличивается лордоз.
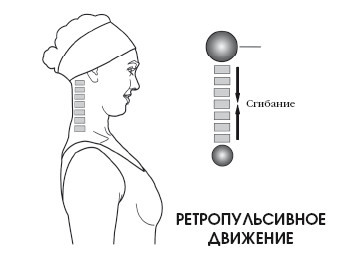
При совершении ретропульсивного движения также происходит выпрямление шейного изгиба, но возвращения в исходное положение не происходит. Ретропульсивное движение головы, или выпрямление шейного лордоза, может рассматриваться как частичное сгибание.
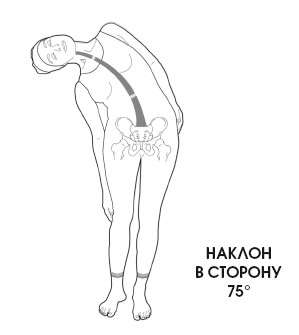
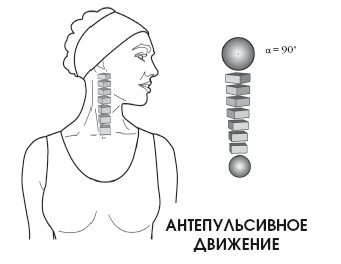
При антепульсивном движении нижние шейные позвонки сгибаются для смещения головы вперед, однако верхние позвонки разгибаются (особенно это касается атланто-затылочного соединения) для поддержания поля зрения в горизонтальной проекции. За счет атланто-затылочного соединения происходит наклон в сторону на 8°. Остальные шейные позвонки обеспечивают наклон на 37°.
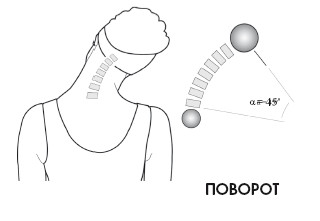
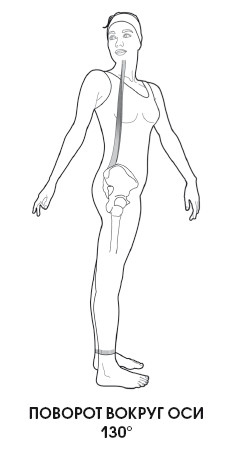
Из 90° движения шеи атлантозатылочное соединение обеспечивает 12°, и еще 12° – соединения атланта с эпистрофеем. Оставшиеся 66° производятся с помощью подвижных соединений с С3 по С7.

Движения в грудном отделе
Принимая в качестве основы верхнюю поверхность тела позвонка D1 и нижнюю поверхность позвонка D12, можно прочертить две линии для измерения угла данного отдела позвоночника. При свободном положении стоя грудные позвонки размещены под углом, варьирующимся от 20 до 50°.

Движения в грудном отделе, по сравнению с шейным отделом, ограничены, что вызвано, с одной стороны, сближением ребер (при сгибании и наклоне) и, с другой стороны, сжатием дугоотростчатых суставов (разгибание – смотри с. 45), а также давлением межреберных мышц и связок.
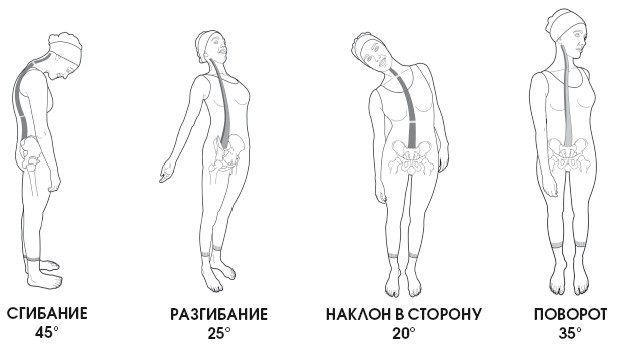
Движения в поясничном отделе
По Коббу, угол движения в поясничном отделе варьируется между 20 и 70°. Выделяется недостаточная подвижность поясничных позвонков при наклоне и повороте, вызванная контактом дугоотростчатых суставов, обусловленным их положением (смотри с. 42).
Хотя в этом разделе показаны движения каждого отдельного отдела позвоночника, грудные и поясничные позвонки (грудопоясничный отдел) в норме действуют совместно при выполнении повседневных движений, о чем говорится в разделах «Биодинамика на постуральное перевоспитание» и «Упражнения мышц».
Источник
Боль и скованность в шее возникают при неправильной нагрузке, а также некоторых патологических состояниях шейного отдела позвоночника. Болезненные ощущения в шее практически всегда сопровождаются ее ограниченной подвижностью – при попытках повернуть или наклонить голову возникает чувство резкой или нарастающей боли. Иногда она настолько сильна, что человек вынужден двигаться всем корпусом тела вместо движений шеи. При этом боль может касаться не только шеи, но и отдаваться в находящиеся рядом области – грудь, руки, голову, плечи; сопровождаться шумом в ушах, онемением рук и пальцев, головокружением.
Для того чтобы назначить грамотное лечение, нужно определить причины возникновения болей в шее, — в этом и будет заключаться задача специалиста, к которому вы обратитесь. Разберемся, из-за чего может возникать болевой синдром в шейном отделе позвоночника.
Причины боли в шее
Можно выделить 2 основные причины боли и ограничения движений шеи: ригидность мышц и болезни шейного отдела позвоночника.
Ригидность мышц шеи
Ригидность представляет собой состояние, когда мышцы переходят в повышенный тонус (не могут расслабиться) и сопротивляются любым попыткам двигаться. Ригидность мышц шеи не является самостоятельным заболеванием – она возникает либо из-за недостатка физической активности, либо сопровождает некоторые болезни.
В связи с сидячим образом жизни – работа за компьютером, передвижение за рулем, недостаток спортивной активности – позвонки шейного отдела могут смещаться, появляются ноющие боли, спазмы, вызванные неправильным кровообращением шейной зоны.
Ригидность мышц шеи также может быть симптомом:
- энцефалита, менингита, мозговых кровоизлияний. Другие симптомы этих заболеваний: головная боль, слабость, тошнота, повышение температуры, головокружение, сыпь.
- паркинсонизма. Он сопровождается тремором во всем теле, нарушением равновесия и автоматизма движений, проблемами с речью.
- травмы шеи. В таких случаях боль всегда предваряет какое-то серьезное механическое воздействие на шею (падение, удар).
Болезни шейного отдела позвоночника
Боль и ограничения движений в шейном отделе позвоночника могут возникать из-за патологий позвоночного столба:
- Грыжа. Сильная боль отдается в плечи и руки, ладони могут покалывать и неметь, возникает «шейный прострел» — резкая боль, затрудняющая движения всей верхней части туловища.
- Шейный остеохондроз. Сопровождается головной болью, шумом в ушах, понижением остроты зрения, мельканием «мушек» перед глазами, отдачей боли в руки и плечи.
- Шейный артроз. Боль бывает не только в шее, но и в области плечевого отдела. Она беспокоит сильнее всего по утрам и вечерам.
- Спондилёз. Сопровождается затылочной болью, онемением и покалыванием шеи, могут возникнуть проблемы со слухом и зрением, головокружения.
- Асимметрия шейной артерии. Характеризуется шумом в ушах, болью в голове, потемнением в глазах, возрастанием артериального давления.
К какому врачу обращаться с болью в шее?
В первую очередь мы предлагаем вам обратиться к врачу общей практики (терапевту), который сформирует дальнейшее направление обследования. Для уточнения диагноза и назначения непосредственно лечения могут задействоваться врачи более узкой направленности: ревматолог, невролог, травматолог, ортопед. Пациент также может быть направлен к мануальному терапевту и массажисту.
Диагностика причины боли в шее
После устного опроса врач проводит осмотр пациента: прощупывает поверхность шеи, проверяет чувствительность рук и ног, состояние рефлексов, выясняет наличие мышечных спазмов и гипертонуса.
Из аппаратных методик используются:
- рентгенография;
- МРТ;
- компьютерная томография;
- электромиография (ЭМГ);
- ультразвуковая допплерография (УЗДГ) сосудов шеи.
Для выявления в организме воспалительных процессов могут быть взяты анализы крови и мочи.
Методы лечения боли и скованности в шейном отделе
Терапия болезненности шеи может включать в себя:
- Сеансы физиотерапии (магнитотерапия, электрофорез, ультразвуковая терапия, УВТ).
- Назначение обезболивающих, седативных, противовоспалительных средств, мышечных релаксантов.
- Методы холистической медицины (иглоукалывание, массаж, моксотерапия, гирудотерапия, стоун-терапия, вакуум-терапия).
- Лечебную физкультуру, правильную организацию рабочего места, контроль за осанкой.
- Хирургическое вмешательство. Радикальные способы хирургического лечения назначаются только в случае неэффективности консервативных методов или при более серьезном диагнозе, который изначально предполагает оперативное вмешательство.
Лечение боли в шее в медицинском центре «Шифа»
Высокий профессионализм и внушительный стаж работы наших врачей позволяет подобрать подходящую программу лечения заболеваний шеи для каждого пациента. Наш медицинский центр оснащен современными высокотехнологичными и надежными аппаратами для лабораторной и инструментальной диагностики, физиотерапии и лечения. А опытные массажисты и мануальные терапевты помогут не только снять болевой синдром в шее, но и в общем оздоровить организм.
Если вас беспокоит боль и ограничения подвижности шеи, записывайтесь к нам на прием, не ожидая обострения состояния.
Источник
Специалистам / Практика / Практика (статья)
Статья |
7-07-2019, 14:08
|
 Диагностика позвоночникаПозвоночник (Columna vertebralis) состоит из позвонков и межпозвоночных дисков, переднезадняя асимметрия тел которых обуславливает физиологические изгибы – шейный и поясничный лордоз, грудной и крестцовый кифоз. Равномерное распределение силы гравитации на запирательную пластинку и наружное фиброзно-хрящевое кольцо позвонков обеспечивает центральное пульпозное ядро межпозвоночных дисков.
Диагностика позвоночникаПозвоночник (Columna vertebralis) состоит из позвонков и межпозвоночных дисков, переднезадняя асимметрия тел которых обуславливает физиологические изгибы – шейный и поясничный лордоз, грудной и крестцовый кифоз. Равномерное распределение силы гравитации на запирательную пластинку и наружное фиброзно-хрящевое кольцо позвонков обеспечивает центральное пульпозное ядро межпозвоночных дисков.
Сгибание и разгибание позвоночника в сагиттальной плоскости возможно во всех его отделах, но наиболее свободно эти движения выполняются в атлантозатылочном суставе (Articulatio atlantooccipitalis), а более ограничено – в шейном и поясничных отделах. Боковые сгибания возможны в атлантозатылочном суставе, поясничном и шейном отделах. Ротация (вращение вокруг оси) – атланто-осевое сочленение, а также в грудном отделе позвоночника (нужно отметить, что степень ротации зависит от формы апофизеальных (синовиальных) суставов).
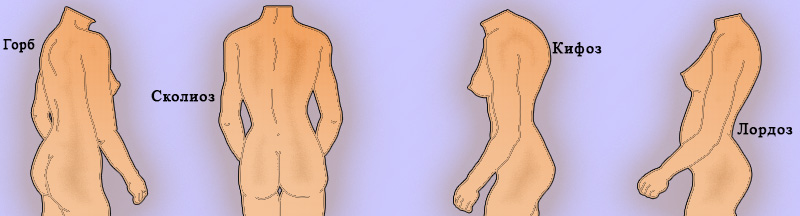
Перед обследованием позвоночника пациента нужно раздеть. В первую очередь врач осматривает пациента со стороны спины, при этом оценивая состояние областей анатомической локализации позвоночника. Затем проводится осмотр отделов позвоночника. Особое внимание нужно обращать на осанку пациента (рисунок 1). При этом могут определяться увеличенные изгибы позвоночника (кифоза и лордоза) и боковые искривления (сколиоз).

Рисунок 1. Деформация позвоночника
Сколиоз легко выявляется при осмотре пациента со спины, особенно при наклоне вперед. Также хорошо выявляются и локальные искривления позвоночника (горб), что может быть обусловлено компрессионным переломом позвонков (при разного рода травмах, инфекционной (туберкулез) или опухолевой патологии).
Для оценки объема движений в каждом отделе и определения локальной болезненности позвоночника применяют пальпацию.
При обследовании шейного отдела пациент должен находится в сидячем положении. Во время осмотра врач должен выявлять возможные искривления в этом отделе, после чего провести пальпацию остистых отростков шейных позвонков. Бывают случаи, когда в надключичной ямке выявляется добавочное шейное ребро (часто обуславливает синдром верхней апертуры грудной клетки), косвенным признаком которого является отсутствие пульса лучевой артерии при оттягивании руки больного вниз – проба Адсона. Затем оценивается объем пассивных и активных движений шейного отдела. Для этого врач располагается сбоку от пациента и просит его прижать подбородок к груди – оценка сгибания (норма – 45°), — потом максимально запрокинуть голову назад – оценка разгибания (норма – до 45°). Оценка бокового сгибания (норма – до 45°) врач располагается сзади или спереди от пациента и просит максимально наклонить голову в стороны. Оценка ротации (вращения) шейного отдела позвоночника (норма – примерно 80°) проводится в положении пациента стоя: сначала пациент смотрит (оглядываясь) назад на пятки через левое плечо, потом через правое (рисунок 2). Важно отметить, что во время выполнения таких движений у пациента может возникать боль, причем не только в шее, но и в руках.
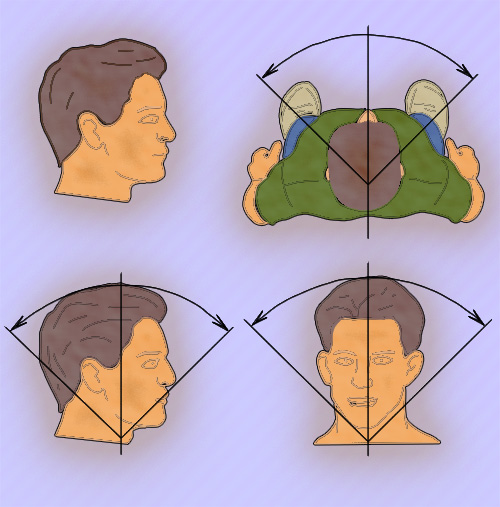
Рисунок 2. Оценка движений в шейном отделе позвоночника
Также для оценки подвижности шейного отдела позвоночника применяют пробу Спурлинга – врач осторожно надавливает руками на голову пациента (пациент в положении сидя) (рисунок 3). В случае усиления боли или возникновении парастезии в верхних конечностях, следует подозревать поражение фасеточных суставов или ущемление корешков в межпозвоночном отверстии.
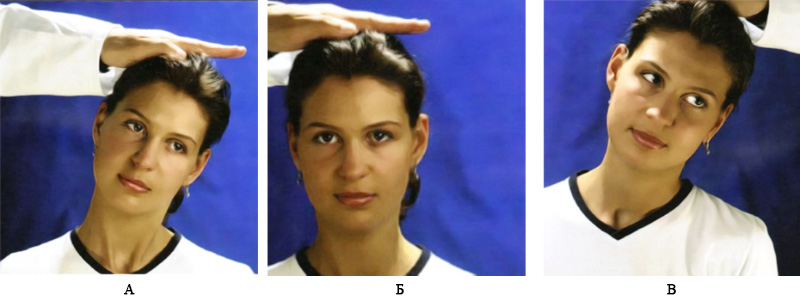
Рисунок 3. Проба Cпурлинга
Врач должен проявлять особую осторожность при обследовании шейного отдела у пациентов с ревматоидным артритом и синдромом Дауна.
После проведения пробы Спурлинга пациента просят в положении сидя скрестить руки на груди и повернуть туловище сначала в одну, потом в другую сторону. В этом случае объем движений врачу удобно оценивать сверху.
Подвижность реберно-позвоночных суставов оценивается путем оценки величины дыхательной экскурсии грудной клетки (в норме показатель экскурсии – 5 сантиметров). При хронической обструктивной болезни легких и болезни Бехтерева (анкилозирующий спондилоартрит – Ankylosing Spondylitis) показатель экскурсии грудной клетки снижается до 1-2 см.
Для обнаружения болезненных зон проводят пальпацию остистых отростков позвонков (при этом позвоночник должен быть слегка согнутым).
Поясничный отдел позвоночника также осматривается, пальпируется (остистые отростки) и оценивается объем его движений. Оценка степени сгибания позвоночника подразумевает проведение пробы Томайера (измерение расстояния от кончиков пальцев рук пациента до пола при максимальном наклоне туловища вперед, колени при этом прямые; норма – 0-5 см). В согнутом состоянии позвоночник образует плавную дугу. Если при сгибании остается поясничный лордоз, это признак ограничения подвижности позвоночника в поясничном отделе.
Для более точной оценки подвижности позвоночника в поясничном отделе применяют тест Шобера: пациент находится в положении стоя, на уровне остистого отростка L5 и на 10 см выше отмечают две точки и измеряют расстояние между ними; при максимальном наклоне туловища вперед проводят повторное измерение расстояния между этими точками (рисунок 4). В норме расстояние между точками при наклоне туловища увеличивается примерно на 4 сантиметра, при патологии – значительно меньше (например, при болезни Бехтерева).
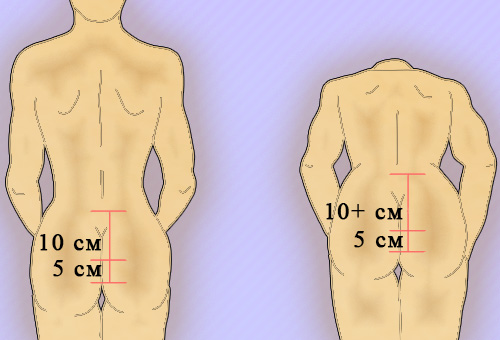
Рисунок 4. Тест Шобера
Стабилизировав таз руками, пациента просят прогнуться назад – разгибание; потом выполнить боковые наклоны туловища – боковое сгибание. При этом врач оценивает амплитуду движений (рисунок 5).
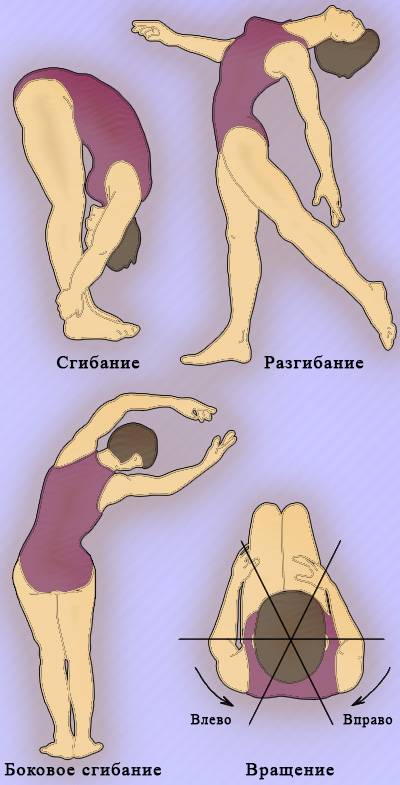
Рисунок 5. Оценка подвижности грудного и поясничного отделов позвоночника
Сакроилеит (воспаление крестцово-подвздошных суставов) характеризуется появлением локальной боли при пальпировании кожных ямок в области поясницы (ossae lumbales laterales – «ямочки Венеры» или «боковые поясничные вдавления»).
Есть и другие диагностические признаки, позволяющие определять поражение крестцово-подвздошных сочленений, таких как симптомы Кушелевского. Для этого используют специальные приемы Кушелевского. Первый прием: пациент занимает положение лежа на спине, врач размещает руки на гребнях подвздошных костей и резко на них надавливает (рисунок 6). При саркоилеите у пациента возникает боль в крестцовой области.
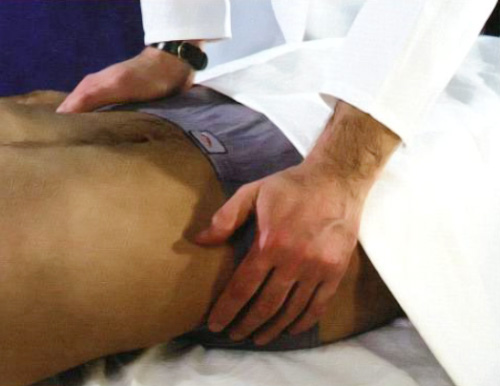
Рисунок 6. Первый прием Кушелевского
Второй прием Кушелевского: пациент в положении лежа на боку, врач располагает руки в области подвздошной кости с противоположной стороны и резко надавливает. В случае появления боли в крестцовой области симптом Кушелевского считается положительным. Третий прием Кушелевского: пациент в положении лежа на спине, одна нога выпрямлена, другая – согнута в коленном суставе и немного отведена в сторону. Врач одной рукой опирается на коленный сустав согнутой ноги, другой рукой оказывает давление на подвздошную кость с противоположной стороны (рисунок 7). В случае воспаления крестцово-подвздошных сочленений у пациента появляется боль.
Рисунок 7. Третий прием Кушелевского
Боли, вызванные патологией нервных корешков, как правило, усиливаются при натяжении. Для определения этой патологии часто применяют прием Ласега (Lasegue), первая фаза которого подразумевает сгибание прямой ноги в тазобедренном суставе (пациента находится в положении лежа на спине; при пояснично-крестцовом радикулите у пациента в области поясницы, на задней поверхности бедра и голени возникает боль, которая усиливается при тыльном сгибании стопы). Вторая фаза приема Ласега: при выполнении действий, описанных в первой фазе, пациенту сгибают ногу в коленном суставе, при этом боль стихает, что делает возможным дальнейшее поднятие ноги (рисунок 8).
Рисунок 8. Прием Ласега
После этого пациент ложится на живот и сгибает ногу в коленном суставе. Таким образом определяется симптом натяжения бедренного нерва. Если при этом появляется боль на передней поверхности бедра, это указывает на патологию нервных корешков L2-L4 – симптом Мацкевича. В некоторых случаях у пациента при попытке разгибания тазобедренного сустава может возникать усиление боли – положительный симптом Вассермана (рисунок 9).
Рисунок 9. Приемы натяжения бедренного нерва
Источник
Вертикально-фронтальное сечение через затылочную кость, атлант, аксис и третий шейный позвонок (рис. 23) показывает, что при боковом наклоне движение в атланто-аксиальном суставе отсутствует. Наклон происходит только между аксисом и третим шейным позвонком и между затылком и атлантом. Между затылком и атлантом амплитуда движения мала и заключается только в скольжении мыщелков затылочной кости вправо во время наклона влево и, наоборот, при наклоне вправо. На рисунке, показывающем наклон влево, левый мыщелок затылочной кости сближается с зубовидным отростком, но без соприкосновения, поскольку движение ограничено натяжением капсулярных связок атлантоокципитального сустава, и в особенности правой крыловидной связки. Общий объем бокового наклона между затылочной костью и третьим шейным позвонком составляет 8°, из них 5° — между аксисом и третьим шейным позвонком и 3° между атлантом и затылочной костью.
Во время сгибания и разгибания затылочной кости относительно атланта мыщелки затылочной кости скользят по боковым массам атланта.
При сгибании (рис. 24) мыщелки скользят назад по боковым массам атланта, и в то же время затылочная кость удаляется от задней дуги атланта (красные стрелки). Так как последнее движение всегда связано со сгибанием в атлантоаксиальном суставе, задние дуги атланта и аксиса удаляются друг от друга, тогда как передняя арка атланта скользит вниз по передней поверхности зубовидного отростка (красная стрелка). Сгибание ограничивается натяжением суставной капсулы и задних связок (атлантоаксиальная мембрана и задняя шейная связка).
При разгибании (рис. 25) мыщелки затылочной кости скользят вперед по боковым массам атланта. В то же время затылочная кость приближается к задней дуге атланта (синяя стрелка), и, так как атлантоаксиальный сустав также разгибается, задние дуги атланта и аксиса сближаются (синяя стрелка). Разгибание ограничивается формой этих трех костных структур. Во время насильственного разгибания задняя дуга атланта может быть зажата как в щипцах между затылочной костью и задней дугой осевого позвонка и переломлена.
Общий объем разгибания и сгибания в атлантоаксиальном суставе составляет 15°.
| 1. Боковой наклон, сгибание и разгибание в атлантозатылочном суставе 2. Объем движения в шейном отделе позвоночника |
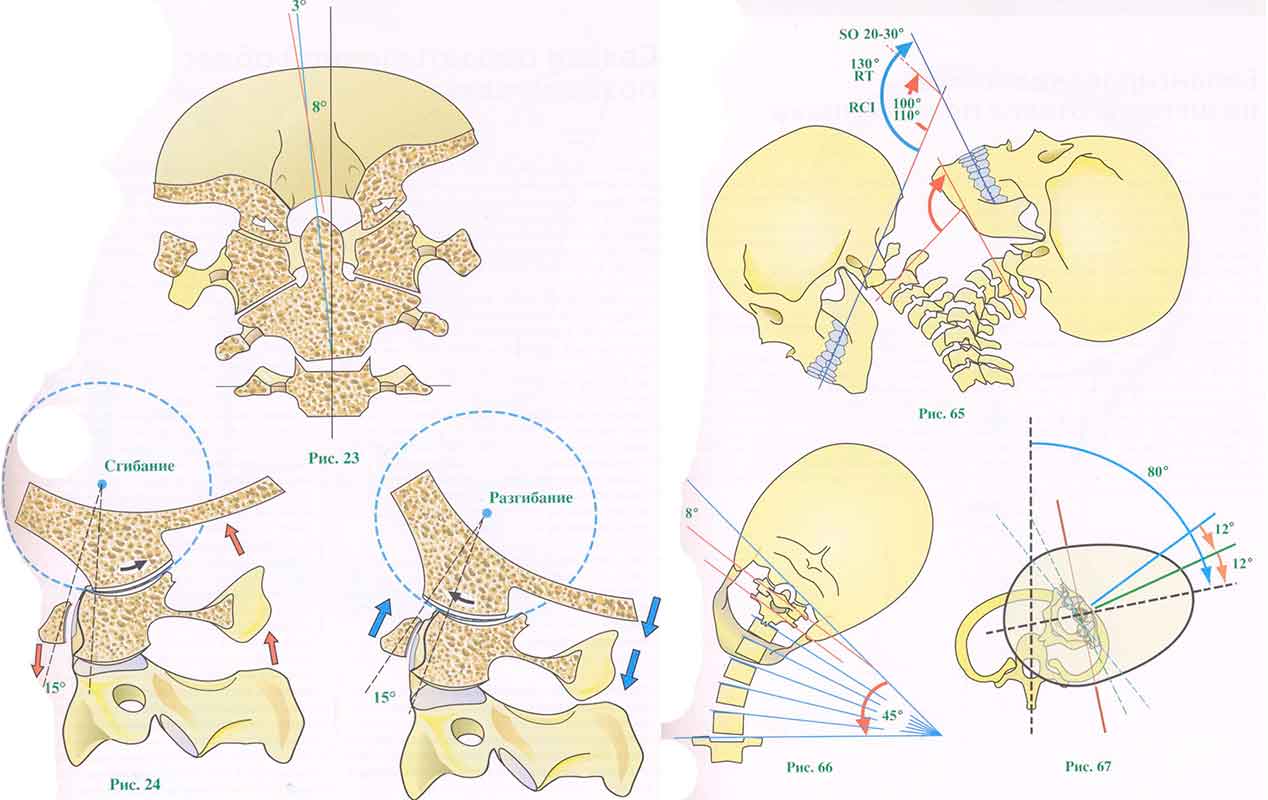 |
При изучении рентгенограмм в боковой проекции в положении крайнего сгибания и разгибания (рис. 65) было установлено, что:
• тотальный объем сгибания и разгибания в нижней части шейного отдела равен: RCI= 100-110°;
• тотальный объем сгибания и разгибания для всего шейного отдела по отношению к плоскости прикуса: RT=130°;
• путем вычитания можно вычислить объем сгибания и разгибания в подзатылочной части: S0=20-30°.
Также снимки в прямой проекции с головой в положении крайней степени бокового наклона (рис. 66) показали, что объем бокового наклона составляет около 45°. При проведении с одной стороны линии через поперечные отростки атланта, с другой — линии, соединяющей сосцевидные отростки, можно сделать вывод, что объем бокового наклона в подзатылочной части — 8°, т.е. это происходит только в атлантозатылочном суставе.
Объем поворота исследовать труднее, особенно это касается сегментарных компонентов (рис. 67). Общий объем поворота головы варьирует в пределах 80-90° в каждую сторону. Он оценивается в 12° в атлантозатылочном ив 12° в атлантоаксиальном суставе.
Источник
