Очаги в позвоночнике при рассеянном склерозе


Заболевания позвоночника весьма распространены среди населения разной возрастной категории. Они могут иметь разную этиологию, но в любом случае существенно снижают качество жизни человека, а иногда и вовсе могут привести к инвалидности или даже смерти. Одним из опасных заболеваний центральной нервной системы считается рассеянный склероз позвоночника, который имеет хроническое течение, выраженную симптоматику и не всегда благоприятный прогноз. Рассеянный склероз позвоночника: что это такое, каковы причины и симптомы болезни, какое лечение поможет облегчить самочувствие больного и какого прогноза можно ожидать от лечебной терапии? Попробуем разобраться!
Содержание:
- Рассеянный склероз позвоночника – что за болезнь
- Этиология
- Характерные симптомы
- Диагностика
- Методы лечения
- Прогноз жизни
Что это за болезнь
Рассеянный склероз – демиелинизирующий процесс центральной и периферической нервной системы, который характеризуется разрушением нервных окончаний миелиновой оболочки, образованием соединительной ткани из склеротических бляшек. В норме нервные окончания покрыты защитной оболочкой — миелином, они позволяют обеспечивать передачу нервных импульсов. В неврологии данное заболевание часто называют «субхондральный склероз позвоночника», при котором происходит формирование уплотнений в мягких тканях и их замещение соединительной тканью.
При формировании склероза происходит воспаление защитной оболочки с последующим ее разрушением. Такие процессы ведут к нарушениям в работе ЦНС, что вызывает изменение координации движений, боль в позвоночном столбе, недержание мочи, тремор и другие характерные признаки.
Узнайте, что миозит мышц спины тоже может иметь аутоиммунные причины.
Как проявляется миозит грудных мышц, можно ли его вылечить.
Склероз позвоночника относиться к прогрессирующим аутоиммунным заболеваниям воспалительного происхождения. Опасность болезни заключается в том, что она имеет довольно многообразную клинику, которую легко спутать с другими неврологическими патологиями.
Рассеянный склероз позвоночника протекает в двух фазах – период обострения и ремиссии. В первом случае симптоматика более выраженная, а при ремиссии она отсутствует или проявляется незначительными нарушениями.
Причины
Несмотря на возможности современной неврологии, точная причина склероза позвоночника до конца не изучена, но все же есть некоторые предположения, по которым может проявляться болезнь:
- вирусные или бактериальные инфекции;
- наследственность;
- влияние токсических веществ и радиации;
- геоэкономическое место проживания;
- травмы позвоночника;
- частые стрессы, депрессии;
- аутоиммунные нарушения;
- погрешности в питании;
- длительный прием оральных контрацептивов.
В группе риска к развитию склероза позвоночника находятся курящие люди, а также те, кто заражен вирусом Эпштейна—Барра. При подозрении на рассеянный склероз установить причину можно не всегда.
Симптомы
Распознать болезнь на ранних стадиях развития довольно сложно, поскольку она может иметь скрытое течение или напоминать другие заболевания. Одни из первых признаков: нарушение чувствительности, появление онемения конечностей, покалывания. У больного повышается тонус мышц, уменьшается сила в руках и ногах, нарушается координация движений, присутствует тремор рук, пошатывание при ходьбе.
Характерным симптомом болезни является боль в позвоночнике, которая может иметь разную интенсивность, усиливаться при любых движениях, распространяться на другие участки тела. При данном заболевании часто диагностируются остеосклеротические очаги позвоночника (см. остеосклероз), которые вызывают появление уплотнений в мягких тканях. Помимо этого, по мере прогрессирования болезни присутствуют и другие выраженные симптомы, среди которых:
- повышенная мышечная слабость, чувство хронической усталости;
- тремор и дрожание рук;
- тугоподвижность конечностей;
- ощущение «ползанья мурашек» по телу;
- двоение предметов в глазах (см. склероз шейного отдела);
- снижение остроты зрения;
- эпилептические припадки;
- боль разной интенсивности в позвоночнике и теле;
- ритмичные колебания глазных яблок;
- снижение либидо;
- эректильные проблемы у мужчин;
- непроизвольное мочеиспускание;
- провалы в памяти.
Знаете ли вы, что артроз позвоночника также сопровождается развитием тугоподвижности.
Какие первые симптомы артроза шейного отдела, какие методы лечения применяют.
Почему важно своевременно диагностировать унковертебральный артроз, как от этого зависит лечение.
Симптомы могут развиваться на протяжении многих лет, проявляться в меньшей или большей степени. Их тяжесть определяют по шкале EDSS. Минимальные показатели равны 0 баллов. Если по шкале 1–4.5 балла, это говорит о прогрессировании болезни, но возможности самообслуживания. Когда речь идет о 7 и больше баллах по шкале, это значит, у человека присутствует глубокая степень повреждения ЦНС, что ведет к необратимой инвалидизации.
Диагностика
При проявлении первых признаков болезни, врач невролог проводит осмотр пациента, изучает историю болезни, собирает анамнез. Для получения более точной картины болезни назначается ряд лабораторных и инструментальных исследований:
- Магнитно-резонансная томография (МРТ).
- Метод вызванных потенциалов — измерение импульсов мозга как реакции на зрительные и слуховые раздражители.
- Люмбальная пункция.
- Анализы крови.
- Анализ на антитела.
При необходимости врач назначает и другие методы обследования, которые помогут поставить заключительный диагноз, определить степень повреждения позвоночника и нервной системы в целом.
Методы лечения
Склероз поясничного отдела позвоночника относится к неизлечимым заболеваниям, поэтому для улучшения общего самочувствия и замедления прогрессирования болезни врачи назначают симптоматическое лечение. Терапия состоит из приема нескольких групп препаратов:

- Гормонотерапия (пульс-терапия) — включает применение больших доз лекарств короткими курсами.
- Препараты магния и калия.
- Иммуносупрессоры.
- β-интерфероны.
- Антидепрессанты.
- Миорелаксанты.
- Хондропротекторы.
- Витаминотерапия.
- Ноотропные препараты.
- Противоэпилептические лекарства.
Любой препарат для лечения склероза позвоночника назначается врачом индивидуально для каждого больного. Помимо медикаментозной терапии, больным рекомендуется санаторно-курортное лечение, различные физиопроцедуры, массаж, лечебное питание, физкультура и ЛФК. Питание при склерозе позвоночника должно быть полезным, витаминизированным, не содержать излишнее количество жиров.
Важно! Комплексный подход к лечению, соблюдение всех рекомендаций врача поможет продлить ремиссию.
Прогноз на жизнь
Комплексное лечение позволит существенно улучшить качество жизни больных, замедлить прогрессирование болезни, продлить жизнь больному. Прогноз при данном заболевании зависит от периода, когда была диагностирована болезнь, возраста больного, степени повреждения позвоночника и ЦНС в целом. При правильно подобранной терапии, вероятность выхода на инвалидность можно свести к минимуму, а продолжительность жизни увеличить до 40 лет. При частых обострениях болезни, масштабном поражении ЦНС, срок жизни не превышает 5–15 лет, а при обычном течении – инвалидизация, как и смерть, может наступить впервые 20 лет с момента начала болезни.
Рассеянный склероз позвоночника – опасное и неизлечимое заболевание, которое не только снижает работоспособность, но и приводит к инвалидности и даже смерти. Снизить риск его развития поможет периодическое медицинское обследование, проходить которое должен каждый человек не реже чем 1 раз в год.
Дополнительно о рассеянном склерозе смотрите в видео:
Источник
Существует большое количество заболеваний, протекающих в хронической форме. Среди них – рассеянный склероз. Многие ошибочно полагают, что патология развивается только у пожилых людей и связана с памятью. На самом деле болезнь имеет аутоиммунное происхождение и протекает с разрушением собственных здоровых клеток спинного и (или) головного мозга.
Особенности и причины развития патологии
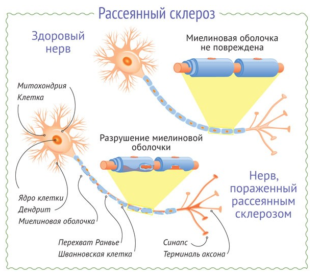 Аутоиммунная природа рассеянного склероза обусловлена активизацией иммунной системы, которая направлена не на борьбу с вредоносными патогенами, а на атаку собственных клеток организма. В результате происходит постепенное разрушение органов, что нередко приводит к летальному исходу.
Аутоиммунная природа рассеянного склероза обусловлена активизацией иммунной системы, которая направлена не на борьбу с вредоносными патогенами, а на атаку собственных клеток организма. В результате происходит постепенное разрушение органов, что нередко приводит к летальному исходу.
Рассеянный склероз – одно из наиболее часто диагностируемых аутоиммунных болезней. Связи со старческим склерозом патология не имеет. Симптомы вызваны образованием рубцовых очагов, рассеянных по всей центральной нервной системе.
Новообразования формируются из соединительной ткани, которая замещает нормальные клетки, вызывая сбой в работе соответствующей области. Диагностируют заболевание у людей в возрасте 10-50 лет, однако пик патологии приходится на возраст 30-35 лет. У представительниц слабого пола склероз развивается медленнее, чем у мужчин.
 Существует несколько разновидностей рассеянного склероза:
Существует несколько разновидностей рассеянного склероза:
- Изолированный синдром (начальная стадия заболевания). На данном этапе еще непонятно, как будет происходить развитие патологии.
- Ремиттирующая форма. Возникает в большинстве случаев и протекает со стадиями ремиссии и этапами обострения. В стадию ремиссии частично или полностью восстанавливаются утраченные функции.
- Вторично-прогрессирующая форма. Неврологические нарушения нарастают. Четкое разделение на этапы обострения и ремиссии отсутствует.
- Ремиттирующе-прогрессирующая форма. На стадии обострения возникают выраженные симптомы, после окончания ремиссии выраженность их увеличивается.
- Первично-прогрессирующая форма. Заболевание характеризуется стремительной прогрессией симптомов с самого начала развития патологии. Явные этапы обострения и ремиссии отсутствуют.
Предрасполагающие факторы, которые увеличивают риск развития заболевания:
- Генетический фактор. Возможность рождения ребенка с рассеянным склерозом или его появление на протяжении жизни обусловлены наличием сочетания определенных генов.
- Внешние факторы: неблагоприятные экологические условия проживания, радиационное облучение организма, перенесенная травма или хирургическое вмешательство, которые вызвали поражение спинного мозга.
- Неправильный образ жизни: злоупотребление вредными привычками (курением, спиртными напитками, наркотическими средствами), неправильное питание, повышенная умственная нагрузка.
Несмотря на распространенность патологии, невозможно назвать точные причины, по которым формируются очаги рассеянного склероза в спинном мозге.
Клиническая картина
 Симптомы спинальной формы рассеянного склероза в большинстве случаев сочетаются с церебральной формой заболевания, так как очаги формируются одновременно в спинном и головном мозге. Клиническая картина, характерная для церебральных структур, зависит от области, которая вовлеклась в поражение. Признаки и симптомы рассеянного склероза могут возникать и исчезать, что создает трудности в процессе постановки диагноза.
Симптомы спинальной формы рассеянного склероза в большинстве случаев сочетаются с церебральной формой заболевания, так как очаги формируются одновременно в спинном и головном мозге. Клиническая картина, характерная для церебральных структур, зависит от области, которая вовлеклась в поражение. Признаки и симптомы рассеянного склероза могут возникать и исчезать, что создает трудности в процессе постановки диагноза.
Характерные клинические проявления на начальной стадии – слабость, преходящее нарушение зрительной функции, нарушение координации движений, головокружение, парестезии конечностей. Редко на начальном этапе при рассеянном склерозе возникает боль в позвоночнике, нарушение мочеиспускательной функции, эпилептические припадки.
По мере развития заболевания спины и увеличения патологических очагов клинические проявления усиливаются, дополняются иные симптомы, происходит ухудшение функциональных способностей всего организма:
- нарушается зрительная функция, один глаз может видеть гораздо хуже второго;
- нарушается речевая функция, затрудняется выговор слов, наблюдается легкая путанность;
- снижается мышечная сила, может возникнуть полная неподвижность;
- исчезает чувствительность кожных покровов, за исключением головы;
- снижаются интеллектуальные способности, на запущенном этапе развивается деменция;
- нарушается функционирование органов мочевыделительной системы и кишечного тракта вплоть до полного недержания;
- возникает боль в пораженной области спинного мозга (пояснице, грудном отделе, шее).
Специалист опрашивает пациента о давности возникновения симптомов, характере клинических проявлений. Далее осматривают спинальную область и назначают инструментальную диагностику. В первую очередь проводят МРТ, исследование сигналов головного мозга под действием импульсов, диагностику спинномозговой жидкости.
Методы терапии
 Лечение рассеянного склероза спинного мозга проводится неврологом. Полностью избавиться от заболевания невозможно, так оно протекает в хронической форме. Лечение направлено на подавление клинических проявлений в стадию обострения и замедление прогрессии патологии
Лечение рассеянного склероза спинного мозга проводится неврологом. Полностью избавиться от заболевания невозможно, так оно протекает в хронической форме. Лечение направлено на подавление клинических проявлений в стадию обострения и замедление прогрессии патологии
Насколько эффективной окажется терапия, зависит от особенностей развития болезни: скорости прогрессии изменений, типа заболевания и стадии, частоты обострений, полноты соблюдения врачебных рекомендаций и назначений.
Метод лечения определяют с учетом формы рассеянного склероза:
- Ремиттирующая форма. В стадию обострения назначают прием глюкокортикоидов, которые способствуют уменьшению воспалительной реакции в ЦНС и восстановлению нарушенных функций спинного мозга.
- Вторично-прогрессирующая форма. Назначают прием иммуномодуляторов в больших дозировках или иммуносупрессивных препаратов, способствующих подавлению активности иммунной системы.
- Первично-прогрессирующая форма. Назначают препараты для поддержания качества жизни и ликвидации выраженных симптомов.
- Ремиттирующе-прогрессирующая форма. В стадию обострения требуется прием гормональных препаратов для подавления воспалительного процесса.
Важно изменение образа жизни: исключение вредных привычек, коррекция рациона, нормализация физической и умственной нагрузки.
Прогноз и профилактика
 У большинства больных рассеянным склерозом заболевание из ремитирующей формы спустя 10 лет переходит во вторично-прогрессирующую. Примерно через 20-25 лет поддерживающее лечение оказывается неэффективным.
У большинства больных рассеянным склерозом заболевание из ремитирующей формы спустя 10 лет переходит во вторично-прогрессирующую. Примерно через 20-25 лет поддерживающее лечение оказывается неэффективным.
При отсутствии соответствующей терапии на начальных стадиях заболевания у больного развиваются стойкие нарушения работы мочеполовых и других внутренних органов. Около 70% людей с патологией не могут самостоятельно себя обслуживать и нуждаются в посторонней помощи.
Для профилактики развития заболевания нужно придерживаться следующих рекомендаций:
- соблюдать здоровый образ жизни, избавиться от вредных привычек;
- скорректировать рацион, исключив жирное, жареное, спиртное;
- заниматься спортом;
- исключить умственные и физические перегрузки;
- не принимать гормональные препараты без назначения врача;
- избавиться от лишнего веса и ожирения.
Если возникли симптомы, косвенно указывающие на рассеянный склероз, нужно обратиться к врачу и пройти комплексную диагностику. Чем раньше будет начато лечение, тем благоприятнее прогноз.
Источник
Рассеянный склероз (РС) – тяжелое, неизлечимое заболевание нервной системы, поражающее молодых людей, чаще женского пола, имеет тенденцию к росту преимущественно в европейских странах. При прогрессирующем течении быстро приводит к инвалидизации.
Современная диагностика рассеянного склероза основана на жалобах и данных инструментальных исследований, заболевание трудно диагностируется на начальном этапе, когда есть возможность вовремя начать лечение. Основную информацию на ранних стадиях рассеянного склероза предоставляют данные МРТ, позволяющие определить малейшие признаки заболевания и выявить очаги поражения, которые еще не проявляются на клиническом уровне.

Симптомы и признаки заболевания
Рассеянный склероз (или множественный склероз, sclerosis disseminata) сопровождается хроническим аутоиммунным воспалительным процессом в белом веществе центральной и периферической нервной системы, повреждением миелиновых оболочек нервных волокон в виде склеротических бляшек.
Одновременно с демиелинизацией происходит гибель нервных клеток. Рассеянный склероз характеризуется хроническим прогрессирующим течением, приводящим пациентов к инвалидности. Причины аутоиммунных заболеваний до конца не изучены, нет единого возбудителя или повреждающего фактора, вызывающего эти процессы.
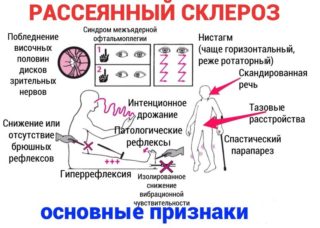
Считают, что вирусные агенты могут являться пусковым моментом в развитии РС – стимулируют воспалительно-аутоиммунные реакции, разрушения миелина и повреждения нервных волокон, что выражается в разнообразных симптомах заболевания:
- Снижение остроты зрения, четкости изображения.
- Преходящая слепота (на один или оба глаза), пелена перед глазами.
- Расстройства движения глазных яблок, головокружения.
- Пирамидные симптомы – центральные парезы с высокими сухожильными рефлексами, клонусы стоп, патологические пирамидные рефлексы, отсутствие брюшных кожных рефлексов.
- Пошатывание при ходьбе, расстройство координации движений, чувствительности.
- Асимметрия сухожильных рефлексов.
- Повышенная утомляемость, перепады настроения, нарушения памяти.
- Интенсивные боли по ходу позвоночника, усиливающиеся при сгибании шеи.
- Нарушение функции тазовых органов.
- Психотические расстройства при поражении гиппокампа.
- Прогрессирующая утрата мышечной массы (амиотрофия).
Рассеянный склероз может начинаться с ретробульбарного неврита (воспаления зрительного нерва) и чувствительных расстройств, поражения пирамидных путей и мозжечка. По мере прогрессирования заболевания присоединяются новые проявления в виде полинейропатии, происходит атрофия клеток головного и спинного мозга. У одного пациента могут сочетаться признаки поражения нескольких проводящих путей на разных уровнях нервной системы.
Характерным для РС является ухудшение состояния при перегревании — так называемый синдром горячей ванны, феномен Ухтоффа. Такая разнообразная симптоматика, отсутствие специфических рентгенологических, электрофизиологических, лабораторных критериев, однозначно говорящих в пользу рассеянного склероза (выявление в цереброспинальной жидкости олигоклонального IgG не абсолютно специфично), вызывает трудности в диагностике на ранних этапах заболевания.
Диагностические критерии рассеянного склероза
Для обследования пациентов с подозрением на РС разработаны специальные диагностические протоколы, которые принимают во внимание клиническую картину, неврологический осмотр, офтальмологическое обследование, лабораторные и инструментальные методы диагностики, характер течения заболевания.
К характерным клиническим симптомам относят отсутствие брюшных рефлексов, наличие тазовых нарушений, побледнение височных половин диска зрительного нерва, пентада Марбурга, триада Шарко. Заболевание имеет несколько вариантов развития, к ним относятся:
- Реммитирующее течение – обострения сменяются полным отсутствием жалоб и прогрессирования заболевания. Спокойные периоды могут длиться на протяжении десяти лет.
- Первично-прогрессирующее – постоянное ухудшение течения с нарастанием симптоматики, ухудшением состояния пациента.
- Вторично-прогрессирующее – после периода мнимого улучшения наступает период прогрессивного ухудшения, приводящий к инвалидности.
- Доброкачественное течение – минимальное количество симптомов на протяжении многих лет, заболевания как бы замораживается на одном уровне.
- Злокачественное – рассеянный склероз убивает пациентов в течение года.
Неврологи выделяют несколько характерных стадий развития болезни — дебют, обострение (экзацербацию), ремиссию (затихание), хроническое прогрессирование, стабилизацию, декомпенсацию. При осмотре врач может заподозрить заболевание нервной системы на основании жалоб, изменений в неврологическом статусе, но для уточнения диагноза проводят дополнительные методы обследования.

Среди лабораторных методов исследования в диагностике рассеянного склероза имеют ценность только показатели цереброспинальной жидкости. Наиболее информативны — индекс IgG, олигоклональные полосы IgG, содержание и индекс свободных легких цепей иммуноглобулинов к-типа. В дополнение к пункции проводят исследования вызванных потенциалов мозга.
Все перечисленные методы обследования не всегда позволяют точно установить распределение очагов демиелинизации в головном и спинном мозге, это стало возможным благодаря магнитно-резонансной томографии (МРТ) головного мозга. Информативность метода в диагностике рассеянного склероза при сканировании головного мозга достигает 90-95%, поражения спинного мозга выявляют реже.
С 2001 г. для подтверждения диагноза рассеянного склероза используют диагностические критерии МакДональда с учетом результатов МРТ головного и спинного мозга, как доказательства распространения патологического процесса в месте (локализация и количество) и во времени (возраст очагов), которых достаточно для достоверной диагностики заболевания. В 2010 году они были упрощены.
- Распространение в месте подтверждается наличием более одного T2-очага (накопление контраста не обязательно) в двух из четырех отделов мозга:
- Перивентрикулярно(вблизи желудочков головного мозга).
- Юкстакортикально(вблизи коры головного мозга).
- Инфратенториально(в мозговых структурах, расположенных под наметом мозжечка).
- Спинном мозге(если у пациента имеются симптомы поражения ствола мозга или спинного мозга, эти очаги исключаются из подсчета).
- Распространение во времени:
- Появлениеновых Т2-очагов, накапливающих парамагнитный контраст на повторных томограммах, в сравнении с предыдущими, независимо от того, когда они были сделаны.
- Одновременное выявление накапливающих и не накапливающих парамагнитный контраст очаговна томограммах, независимо от времени, когда они были сделаны.

В соответствии с этими критериями диагноз рассеянного склероза может быть установлен лишь на основании данных МРТ, если выявляют одновременно накапливающие и не накапливающие контраст очаги в областях мозга, поражаемых рассеянным склерозом. Диагноз может быть установлен даже при отсутствии симптомов болезни.
Проведение томографии для диагностики рассеянного склероза
С помощью МРТ при рассеянном склерозе выявляют распределение очагов демиелинизации в пространстве и определяют их возраст. Исследование проводят в трех плоскостях при толщине срезов 1-3мм. Сканирование рекомендуют проводить на аппаратах с силой магнитного поля более 0.5 Тл, сочетая исследования в аксиальной (поперечный срез) и сагиттальной плоскостях (вид сбоку) – для МРТ головного мозга.
В настоящее время принято выделять несколько МРТ-проявлений рассеянного склероза в виде синдромов:
- Хронической воспалительной демиелинизации.
- Острой воспалительной демиелинизации.
- Мультифокально-дегенеративной лейкоэнцефалопатии.
- Мультифокально-диффузной лейкоэнцефалопатии.
Наиболее информативны для МРТ спинного мозга при рассеянном склерозе корональные (вид спереди) и сагиттальные срезы на томографах с силой поля 1-2Тл. Исследование проводят в горизонтальном положении, головой к магниту, без предварительной подготовки, соблюдая рекомендации радиологов.
Режимы сканирования
Обычно используют Т1 и Т2 взвешенные последовательности, они предназначены для использования различий тканей по Т1 и Т2 с целью создания максимального контраста между ними в норме и патологии, что позволяет получать большое количество типов изображений при МРТ диагностике рассеянного склероза.
| Взвешенные последовательности | Время эхо (ТЕ) | Время повторения (ТR) |
| Т1 | 15-30мс | 300-500мс |
| Т2 | 60-120мс | 1600-2500мс |
Обязательно используют методику турбо-спин-эхо, последовательность FLAIR (Т2 с подавлением сигнала от жидкости), а также трехмерную ангиографию – 3D TOF. По показаниям дополнительно проводят трехмерные градиентные последовательности с тонкими срезами, диффузионно-взвешенные (DWI).
Во время сканирования используют пульсовые последовательности с различными интервалами — «инверсию восстановления» (IR) и «спиновое эхо» (SE). Патологические изменения при МРТ проявляются по-разному, в зависимости от типа пульсовой последовательности:
- очаги демиелинизации при режиме IR выглядят черными;
- очаги демиелинизации при режиме SE выглядят белыми.
Нормальное белое вещество мозга визуализируется:
- на Т1 взвешенных изображениях светлым;
- на Т2 ВИ – темным.
Очаги демиелинизации за счет увеличения содержания воды имеют сигнал:
- пониженной интенсивности на Т1-ВИ;
- повышенной на Т2-взвешенных изображениях.
Перспективной является методика переноса намагниченности, основанная на обмене магнитными полями между несвязанными протонами воды и связанными протонами миелина, что значительно повышает контрастность изображения, позволяет лучше выявлять нервные волокна, лишенные миелина.
Особенно показана МРТ переноса намагниченности в ситуациях, когда имеются более двух атак заболевания, но клинически выявляют лишь один очаг в центральной нервной системе. Визуализация нескольких очагов в белом веществе головного мозга в этом случае помогает поставить точный диагноз.

Сомнение могут вызвать гигантские, похожие на опухоль участки, сопровождающиеся масс-эффектом (повреждающий эффект окружающих тканей от образования). Магнитно-резонансную томографию используют для контроля эффективности лечения РС — очаги демиелинизации изменяются в размерах с разной скоростью.
Некоторые из них полностью исчезают, в то время как другие возникают на новом месте. При динамическом сканировании видны обострения процесса на доклиническом уровне. Эффективность исследования повышается при применении методики контрастирования.
Применение контраста
Для усиления структур мозга с отсутствующим или поврежденным гематоэнцефалическим барьером применяют контрастирование. С этой целью используют водорастворимые парамагнитные вещества на основе гадолиния, они проявляют эффект с первой до пятнадцатой минуты после внутривенного введения.
Способность накапливать контраст связана с активностью воспалительного процесса в нервном волокне, он проникает в зону воспаления и отека, вызывает усиление сигнала на Т1-ВИ в виде кольца вокруг появившихся новых или растущих участков склероза.
Чем выраженней поражение нервного волокна – тем ярче изображение. Этот процесс происходит в старых очагах, патологических участках, локализующихся в коре и подкорковом сером веществе, где они обычно не видны на стандартных Т2-изображениях.
Применение Магневиста (парамагнитное контрастное вещество на основе гадолиниума) повышает процент выявляемых бляшек, что позволяет определять тяжесть заболевания, назначать адекватную терапию. Рассеянный склероз на МРТ выявляют в десять раз чаще по сравнению с клиническими проявлениями заболевания.
Как выглядят очаги рассеянного склероза на снимках?
В белом веществе спинного мозга и в глубинных отделах головного выявляют бляшки РС различного количества и размеров. Характерным является их расположение по краям мозолистого тела, в ножках, стволе, мозжечке.

В типичных случаях в структурах головного мозга в режиме Т2-взвешенных изображений выявляют очаги повышенной интенсивности овальной формы от 2 до 20 мм вдоль тел и рогов желудочков, в мозолистом теле, реже — в белом веществе полушарий головного мозга, стволе, мозжечке. Свежие очаги хорошо визуализируются при контрастировании.
Типичные МР-признаки склеротических бляшек в спинном мозге – располагаются на уровне первого-второго сегментов, диаметром не менее 3 мм, чаще в области задних и боковых столбов, без отечности спинного мозга.
Противопоказания для томографии
Магнитно-резонансная томография является безопасным методом диагностики, но существуют ограничения для ее проведения. Абсолютно противопоказана МРТ обладателям искусственного водителя ритма, эндопротезов с ферросплавами, металлических клипс на сосудах головного мозга, металлических осколков и пуль, дозаторов лекарств.
Исследование может быть сделано беременным женщинам в первые шесть месяцев беременности, людям, страдающим тяжелыми сердечно сосудистыми заболеваниями, клаустрофобией в том случае, если польза от полученной информации превысит риск.
МРТ диагностика рассеянного склероза – единственный метод, визуализирующий очаги поражения до клинических проявлений заболевания. Исследование позволяет определить точные размеры, локализацию, возраст патологического участка. В сомнительных случаях позволяет подтвердить диагноз, проследить динамику развития заболевания и эффективность проводимого лечения.
Источник
