Операция по удалению крестца позвоночника
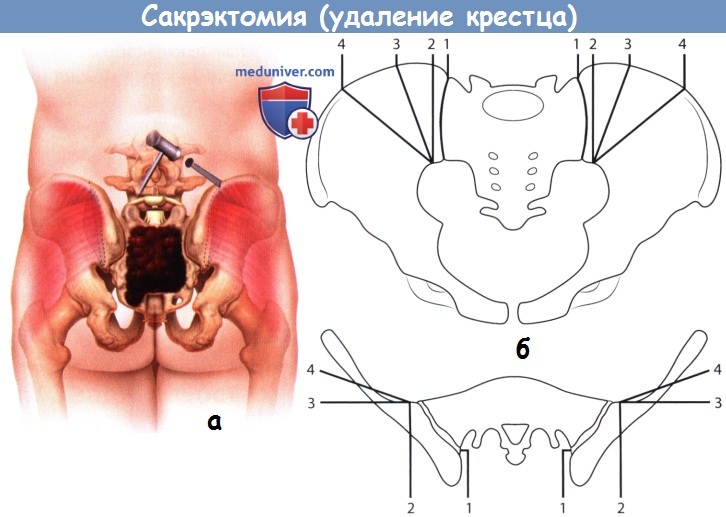
Техника операции при опухоли крестца — резекция крестца, удаление крестца (сакрэктомия)
Большинство опухолей крестца являются доброкачественными образованиями с местно-агрессивным ростом — аневризмальные костные кисты, остеобластомы и гигантоклеточные опухоли, либо злокачественными образованиями низкой степени злокачественности, например, хордомы или хондросаркомы. Внутриочаговая резекция образований в виде их кюретажа является исчерпывающим методом лечения при доброкачественных опухолях. Тогда как для радикального избавления от злокачественных образований показаны уже гораздо более обширные вмешательства. Хирургические вмешательства по поводу опухолей крестца в зависимости от распространенности поражения и уровня планируемой резекции можно подразделить на 4 типа.
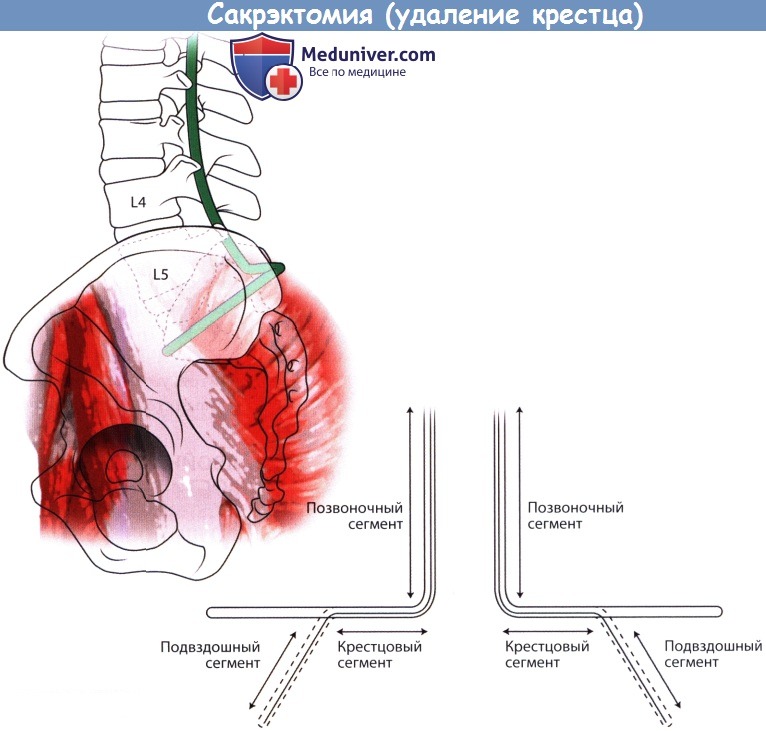
1. Тип I — низкая ампутация крестца, или сакрэктомия ниже уровня S2
2. Тип II — высокая ампутация крестца, или сакрэктомия на уровне S1 или S1-S2 сегмента
3. Тип III — тотальная сакрэктомия, или сакрэктомия на уровне L5-S1
4. Тип IV — расширенная сакрэктомия, или тотальная сакрэктомия в сочетании с резекциями смежных отделов подвздошных костей, позвонков или органов таза
При низкорасположенных опухолях крестца, т.е. опухолях, располагающихся ниже уровня S2, резекция выполняется из заднего доступа, тогда как при высоких опухолях, расположенных на уровне S1 и S2 позвонков, используется комбинированный передний и задний доступ.
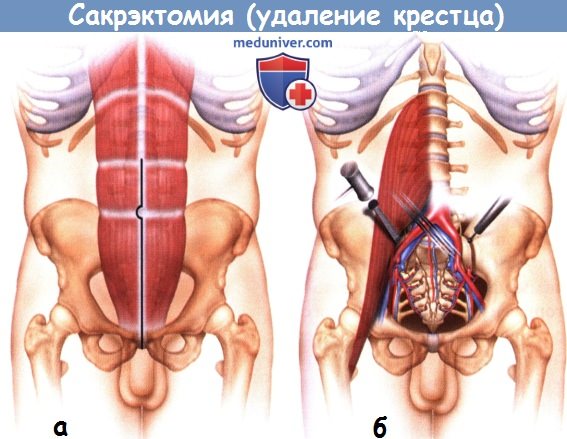
а) Опухоли, расположенные на уровне S3 и ниже. Описанный ниже доступ может использоваться при низкорасположенных опухолях крестца, верхняя граница которых может быть пропальпирована при пальцевом исследовании прямой кишки. Вокруг наружного отверстия анального канала накладывается кисетный шов, пациента укладывают в коленно-локтевое положение и выполняют срединный разрез кожи. Кожно-подкожные лоскуты мобилизуются и отводятся в стороны, открывая доступ к крестцу, при этом такие образования, как крестцово-подвздошная связка, зона прикрепления большой ягодичной мышцы, медиальная точка прикрепления крестцово-бугорной связки и надкостница крестца должны остаться интактными.
Эти связки и мышцы отсекаются с обеих сторон от крестца в непосредственной близости к точкам их прикрепления. Большая ягодичная мышца рассекается в зоне своего прикрепления до крестцово-подвздошного сочленения. Этим обеспечивается доступ к нижним корешкам седалищного нерва, грушевидной мышце и задним границам тазовой части опухоли.
В глубине доступа идентифицируют и рассекают грушевидную мышцу, а затем крестцово-остистую и копчиково-анальную связки. Прямая кишка осторожно мобилизуется от пресакральной фасции и поверхности опухоли, всегда растущей в вентральном направлении. Верхний уровень резекции крестца определяется исходя из данных лучевых методов исследования. На выбранном уровне мягкие ткани, расположенные кпереди от крестца, аккуратно мобилизуют пальцем через большие седалищные отверстия с обеих сторон. Даже крупные опухоли обычно растут поднадкостнично, поэтому аккуратная мобилизация тканей пальцем позволяет предотвратить такое весьма неприятное осложнение, как повреждение ягодичных сосудов.
Выходящие из большого седалищного отверстия и входящие затем в малое седалищное отверстие половые нервы следует идентифицировать, мобилизовать и защитить, исключение составляют лишь те случаи, когда эти нервы оказываются очень интимно спаянными с опухолью и сохранить их невозможно.
Нижние крестцовые корешки, в т.ч. S3, удаляются единым блоком вместе с опухолью. Удаленный массив тканей таким образом будет состоять из крестца, копчика, нижних крестцовых корешков и окружающих мягких тканей. Остеотомия крестца выполняется между задними крестцовыми отверстиями S2 и S3.
Опухоль освобождается от всех окружающих мягких тканей и удаляется единым блоком. Кровотечение из культи крестца останавливают с помощью воска, кроме этого довольно значительное кровотечение может наблюдаться из пресакральных мягких тканей. Основными источниками кровотечения здесь обычно являются срединные и латеральные крестцовые сосуды. При подобного рода резекциях в реконструктивных вмешательствах необходимости нет, поскольку крестцово-подвздошные сочленения остаются интактными. При небольшого объема образованиях средней и дистальной части крестца в резекции крестцово-подвздошных сочленений нет необходимости.3 При закрытии операционной раны также обычно не требуется ротации кожных лоскутов или каких-либо других реконструктивно-пластических вмешательств.
Задний доступ не обеспечивает возможности безопасной мобилизации тканей в верхней части пресакраль-ного пространства. Использование заднего доступа при вмешательствах в области верхней части крестца сопряжено с высоким риском повреждения крупных сосудов или прямой кишки, а также повреждения капсулы образования при остеотомии вентральной кортикальной пластинки крестца и крестцово-подвздошных сочленений сзади. Избежать подобных осложнений позволяет использование комбинированного переднего и заднего доступа, который считается наиболее оптимальным при образованиях, требующих ампутации крестца на уровне крестцово-подвздошных сочленений.
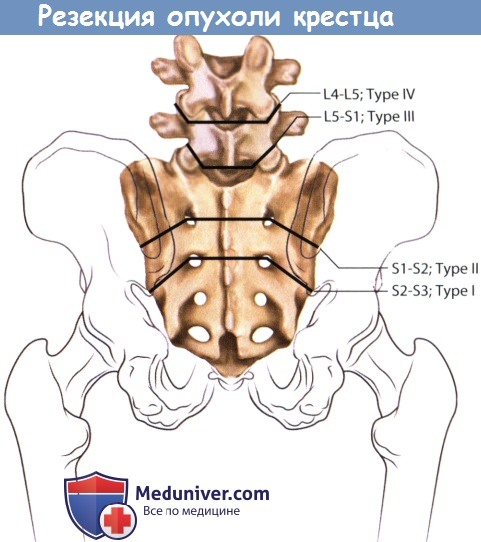
Варианты резекций при опухолях крестца.
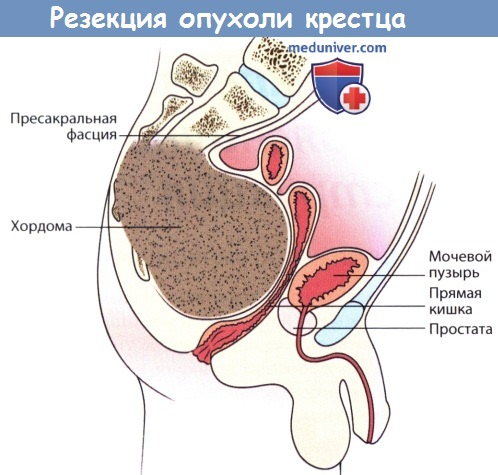
Низкая опухоль крестца.
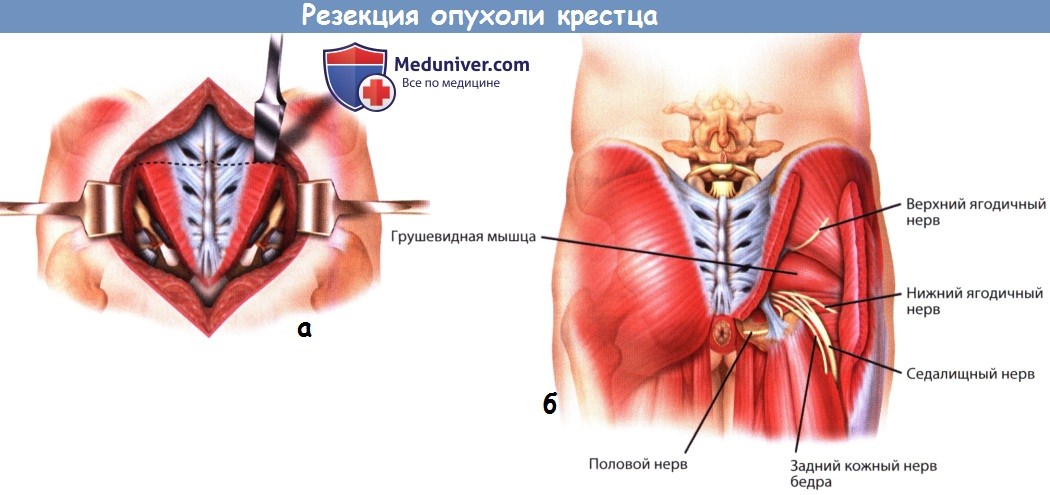
а — Низкая резекция крестца, вид сзади.
б — После отсечения ягодичных мышц в ране становятся видны грушевидная мышца и седалищный нерв.
б) Опухоли проксимального отдела крестца (комбинированный передний и задний доступ):
1. Вентральный этап сакрэктомии. В положении пациента на спине вдоль края прямой мышцы живота через все слои передней брюшной стенки, за исключением брюшины, выполняется передний вертикальный срединный доступ к вентральной поверхности крестца. Внутренние подвздошные артерии вместе со срединными и латеральными крестцовыми сосудами лигируются и пересекаются с обеих сторон. Лигирование внутренних подвздошных вен может привести к депонированию крови в органах таза и венах эпидурального венозного сплетения. В настоящее время лигированию внутренних подвздошных вен предпочитают перевязку по мере обнажения вентральной поверхности крестца сегментарных крестцовых вен в месте их входа в крестцовые отверстия.
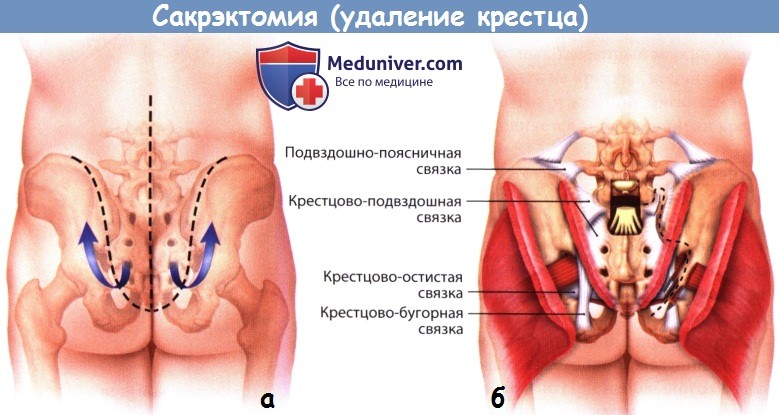
Пресакральная фасция не рассекается. Выполняют стандартную дискэктомию L5-S1, сосуды и подвздошно-поясничные мышцы мобилизуют и разводят в стороны, после чего идентифицирует корешок L5 и подвздошно-поясничный ствол. Внутренняя кортикальная стенка крыла подвздошной кости с обеих сторон рассекается долотом в 1 см латеральней крестцово-подвздошных сочленений, ограничивая тем самым зону резекции. Стволы пояснично-крестцового сплетения, берущие начало от L4-L5 корешков, необходимо сохранить. S1-S4 корешки пересекаются по обе стороны от опухоли. Прямая кишка тупо мобилизуется от крестца в пределах пресакрального пространства.
2. Задний этап сакрэктомии. Пациента поворачивают в положение на животе. Выполняется разрез кожи в виде трезубца, пояснично-крестцовые кожно-подкожные лоскуты мобилизуются и отводятся краниально. С обеих сторон обнажают задние отделы гребней подвздошных костей, большие седалищные отверстия и седалищные нервы, а также остистые отростки, дугоотростчатые суставы и поперечные отростки L3-L5 позвонков. После ляминэктомии L3-L5 позвонков пересекают крестцовые корешки спинного мозга. Дуральный мешок пересекается дистальней отхождения L5 корешков и перевязывается нерассасывающейся нитью. Из заднего доступа выполняется завершающий этап дискэктомии L5-S1. Выполняется резекция дутоотростчатых суставов L5-S1.
В поперечном направлении пересекаются крестцово-остистые мышцы, а затем большие ягодичные и грушевидные мышцы. Задняя крестцово-подвздошная, крестцово-бугорная и крестцово-остистая связки отделяются поднадкостнично или пересекаются. Верхние ягодичные сосуды и нервы, нижние ягодичные сосуды и нервы, седалищные нервы, половые нервы и задние кожные нервы бедра необходимо сохранить.
В ходе заднего этапа сакрэктомии задние отделы крыльев подвздошных костей или крестцово-подвздошные сочленения рассекаются долотом или бором уже со стороны их задней поверхности. Линии остеотомии со стороны задней поверхности должны соединиться с ранее выполненными остеотомиями со стороны вентральной поверхности. Для упрощения этого этапа операции можно воспользоваться проволочной пилой. При наличии показаний объем резекции можно расширить, включив сюда необходимый участок подвздошных костей. Объем резекции определяется данными компьютерной (КТ) или магнитно-резонансной (МРТ) томографии. Перед этим граница предстоящей резекции намечается с помощью долота, которым на поверхности крыла подвздошной кости кнаружи от крестцово-подвздошного сочленения формируется неглубокая бороздка.
Если планируется резекция подвздошной кости, то подвздошные сосуды необходимо мобилизовать еще во время вентрального этапа вмешательства.
а — Доступ для вентрального этапа сакрэктомии.
б — Вентральный этап сакрэктомии.
а — Доступ для заднего этапа сакрэктомии.
б — Мобилизация мышц в ходе заднего этапа сакрэктомии.

а — Остеотомия в ходе заднего этапа сакрэктомии.
б — Объем резекции подвздошной кости может варьировать от 1 до 4.
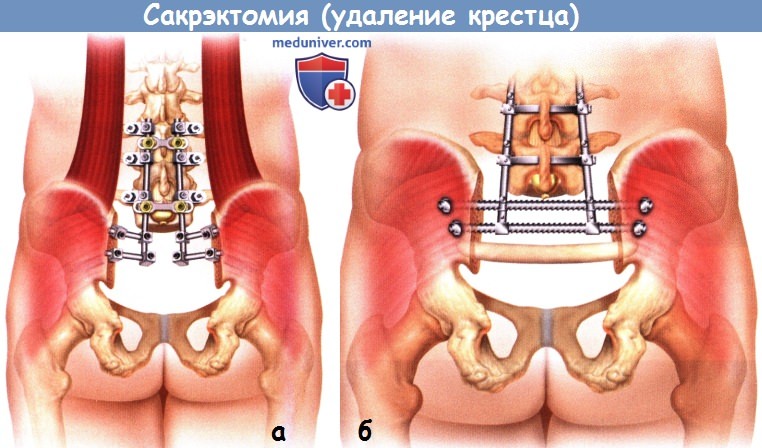
в) Реконструкция крестца. Удаление более половины объема крестцово-подвздошного сочленения приводит к нестабильности таза, поэтому для восстановления непрерывности позвоночника и тазового кольца показано реконструктивное вмешательство. Многочисленные методики реконструкции, используемые после тотальной сакрэктомии, включают использование крестцовых балок, соединяющих между собой пластины, вертикальных стержней Галвестон, соединенных поперечными коннекторами с продольными стержнями транспедикулярного фиксатора, резьбовых трансподвздошных стержней или изготовление индивидуального протеза крестца.
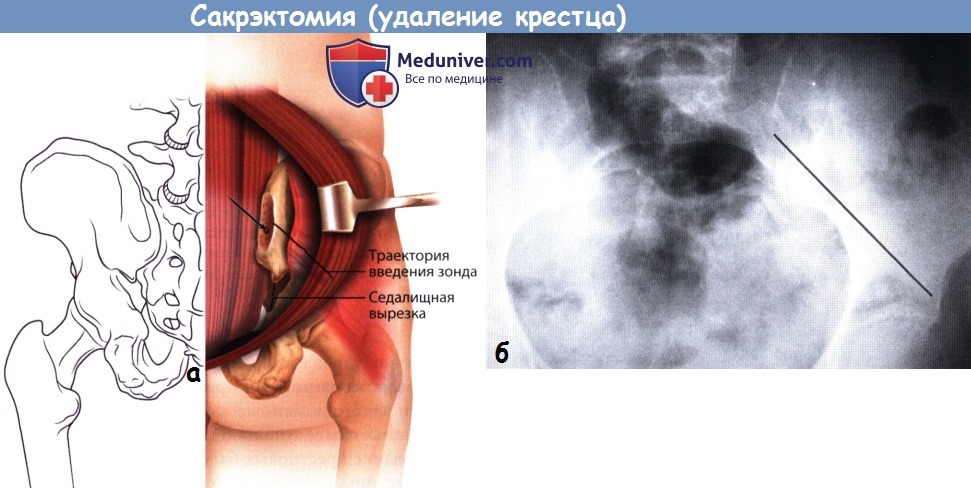
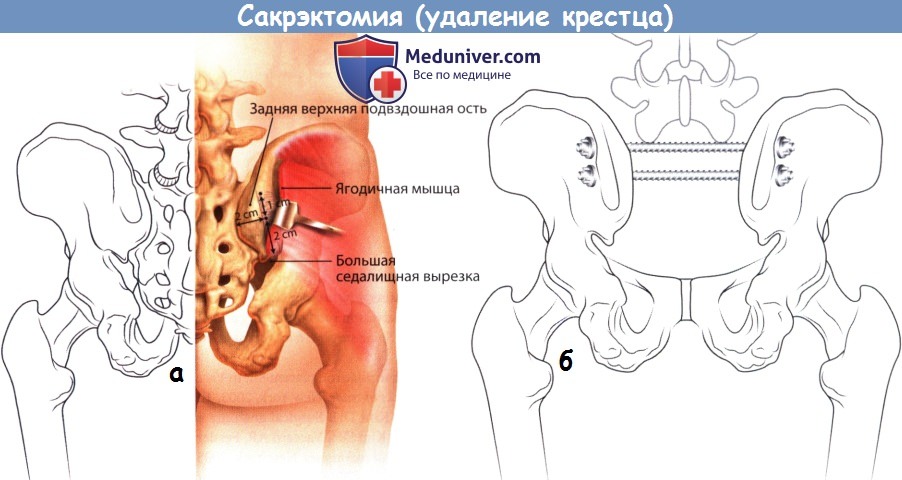
1. Модифицированная техника Галвестон. Первым этапом выполняется двусторонняя транспедикулярная стабилизация L3-L5 сегментов. Точкой для введения стержня в подвздошную кость служит задняя верхняя подвздошная ость (ЗВПО), которая располагается сразу латеральней задних отверстий второго крестцового позвонка. ЗВПО удаляется с помощью костных кусачек до формирования костной поверхности, располагающейся на одном уровне с поверхностью крестца. В образованное костное ложе вводится педикулярный зонд и направляется на 1,5 см выше седалищной вырезки в толщу подвздошной кости между ее наружной и внутренней кортикальными стенками, зонд погружается аккуратными ударами молотка на глубину 6-9 см.
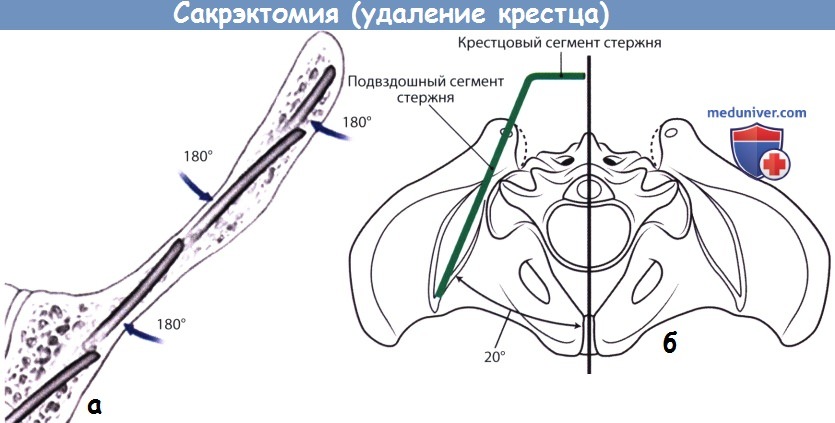
Пальпация пальцем наружной кортикальной стенки подвздошной кости и седалищной вырезки позволяет сформировать канал в наиболее мощном надвертлужном костном массиве подвздошной кости. В плотные участки кости зонд погружается вращательными движениями. Угол введения зонда обычно составляет 20° латерально от срединной линии в поперечной плоскости и 30-35° каудально по отношению к горизонтальной плоскости. После того как канал будет сформирован, в него вводится гибкий стержень-шаблон (проволока), используемый в последующем для моделирования стержня.
Моделирование стержня. Стержень Галвестон состоит из трех сегментов: позвоночного, крестцового и подвздошного. С помощью трубчатого изгибателя на границе позвоночного и крестцового сегментов формируется изгиб 90°. Второй изгиб формируется на уровне крестцово-подвздошного сочленения в поперечной плоскости, ориентация его зависит от того, правый это стержень или левый, от направления канала в подвздошной кости и степени изгиба позвоночного сегмента стержня в сагиттальной плоскости. По предварительно отмоделированному шаблонному стержню соответствующим образом моделируют титановый стержень диаметром 6 мм. Стержень вводится в подвздошную кость на глубину 4-5 см и фиксируется в головках педикулярных винтов, установленных в поясничные позвонки, правый и левый стержни соединяются поперечными коннекторами.
2. Двойная стабилизация подвздошной кости винтами в сочетании с сегментарной стабилизацией позвоночника. Точки ввода подвздошных винтов формируют путем резекции с помощью изогнутого остеотома задних верхних подвздошных остей. Задняя часть гребня подвздошной кости должна располагаться на одном уровне с поверхностью крестца, что позволяет разместить базу на подвздошной кости относительно вентрально и оптимизирует ее укрытие мягкими тканями при ушивании раны. Резекция задней верхней подвздошной кости приводит к образованию овальной формы площадки, которая является зоной для установки обоих — верхнего и нижнего — подвздошных винтов.
Хирург помещает кончик пальца одной руки в верхний отдел седалищной вырезки, а другой рукой погружает зонд в нижнюю часть овальной зоны введения, продвигая его вглубь между внутренней и наружной кортикальными стенками подвздошной кости. Зонд, таким образом, будет располагаться между двумя кортикальными стенками подвздошной кости сразу выше седалищной вырезки. После формирования канала в нем нарезается резьба и устанавливается нижний подвздошный винт. Длина этого винта, учитывая приходящуюся на него нагрузку, должна составлять 70-75 мм.
Второй винт вводится в верхней части овальной зоны. Здесь точно так же сначала устанавливается зонд, траектория введения которого выбирается несколько краниально. Зонд аналогичным образом погружается в толщу подвздошной кости, в сформированном зондом канале нарезается резьба и устанавливается верхний подвздошный винт.
3. Реконструкция с использованием треугольной рамы. После транспедикулярной стабилизации L3-L5 сегментов позвоночный столб смещается каудально и L5 позвонок с обеих сторон фиксируется к подвздошным костям, это достигается за счет крестцовых стержней и любых других позвоночных фиксаторов, позволяющих стабилизировать позвоночник и таз. После стабилизации позвоночника и таза выполняется массивная костная реконструкция с использованием аллотрансплантатов из малоберцовых костей и костных чипсов или губчатой аллокости.
4. Введение чресподвздошных стержней. Техника введения чресподвздошных стержней предполагает выполнение доступа к наружным кортикальным пластинкам обеих подвздошных костей. Для этого грудопоясничная фасция рассекается вдоль задней части подвздошного гребня и над задней верхней подвздошной остью. Большая ягодичная мышца отсекается от наиболее медиальных участков задней верхней подвздошной кости и вместе с грудопоясничной фасцией отводится латерально. Точка ввода стержня выбирается примерно в 2 см латеральней вершины ЗВПО в наиболее широкой части подвздошной кости и в 2 см выше большой седалищной вырезки. С помощью ручной рукояти подвздошная балка проводится через оба крыла подвздошной кости, проведение балки необходимо контролировать визуально — балка постоянно должна располагаться кзади по отношению к крестцовым отверстиям. Эта методика предполагает использование двух массивных подвздошных стержней.
Верхний должен располагаться на уровне сочленения L5 и S1 позвонков, а нижний — на уровне S2 позвонка. В качестве таких стержней чаще всего используются резьбовые крестцовые балки из системы Херрингтона, имеющие диаметр 6,3 мм. После проведения обоих стержней со стороны наружных кортикальных пластинок подвздошных костей они фиксируются гайками с шайбами, концы стержней при необходимости обрезаются.
5. Задняя крестцово-подвздошная стабилизация пластиной. Стабилизация пластиной осуществляется с использованием такого же доступа, как и при установке чресподвздошных стержней. В качестве фиксатора используется прямая реконструктивная 3,5- или 4,5-мм пластина на 10-12 отверстий. Пластина фиксируется к каждому из крыльев подвздошных костей винтами, при этом наиболее медиальный винт вводится в косом направлении между наружной и внутренней кортикальными стенками подвздошной кости. Наиболее прочную фиксацию здесь обеспечивает использование 6,5-мм кортикального винта длиной 80 мм и более. С каждой стороны пластина дополнительно фиксируется к подвздошной кости еще двумя винтами.
Винты с каждой из сторон сначала вводятся не на полную глубину и только после введения всех винтов они последовательно затягиваются. Пластина моделируется соответственно задней поверхности крестца и за счет фиксации к обеим подвздошным костям выполняет роль стягивающей пластины. Оптимальным уровнем расположения пластины считается ее расположение сразу же ниже задней верхней подвздошной кости и выше большой седалищной вырезки. Реконструктивная пластина позволяет выполнить ее моделирование непосредственно in situ после первичной фиксации. Пластина может использоваться в качестве дополнения и опоры для чресподвздошных стержней.
а — Точка введения подвздошного стержня.
б — Угол введения подвздошного стержня.
а — Метод введения стержня путем его вращения.
б — Схематичное изображение траектории введения подвздошного стержня, вид сверху.
Моделирование стержня Галвестон.
а — Двойная стабилизация подвздошных костей винтами.
б — Треугольная рама.
а — Мобилизация тканей для установки чресподвздошных стержней.
б — Схема расположения чресподвздошных стержней.
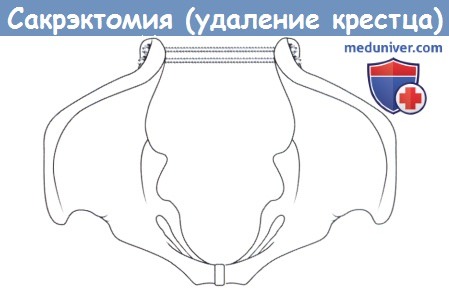
То же, вид сверху.
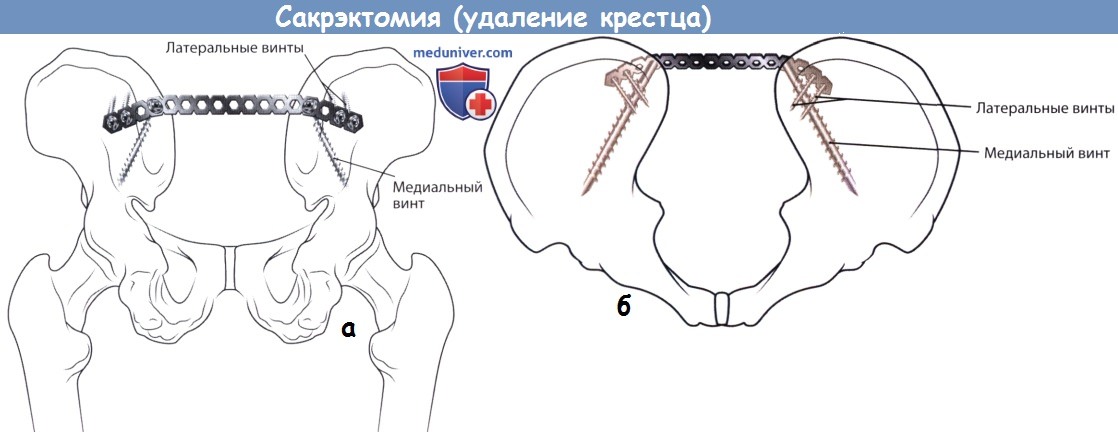
а — Задняя крестцово-подвздошная стабилизация пластиной, вид сзади.
б — То же, вид сверху.
— Также рекомендуем «Пример резекции при опухоли крестца»
Оглавление темы «Резекция крестца и сакрэктомия.»:
- Техника операции при опухоли крестца — резекция крестца, удаление крестца (сакрэктомия)
- Пример резекции при опухоли крестца
- Пример сакрэктомии при хордоме крестца
Источник
Как известно, основными мотивами показания к оперативному вмешательству служат хронические боли, наличие повреждения нервов и спинного мозга или опасность в поражении спинномозговых структур, непродуктивность или нецелесообразность консервативной терапии.
Именно боль заставляет человека решиться на операцию.
Спинальные нарушения в различной степени тяжести происходят у многих людей, причем четкой тенденции по половому и возрастному принципу предрасположенности нет. Недуги позвоночной системы встречаются даже у новорожденных, и такой грубый порок, как спина бифида, – яркий тому пример. Надобность операции рассматривается индивидуально, но даже при проведении хирургии при данном диагнозе, шансы на полное восстановление ребенка низкие. К счастью, встречаемость соответствующей формы врожденной аномалии, которая заключается в неполном закрытии позвоночных дужек, составляет только 1-3 случая на 1000 новорожденных.
Грыжа поясничного отдела.
Что примечательно, основная доля из всех известных заболеваний спины приходится на пояснично-крестцовый отдел. Так, по данным некоторых медицинских источников, пациенты первично обращаются к врачу с жалобами на вертебральный синдром в пояснице примерно в 75% случаев, в шее – в 25%, в грудной области – в 5%. Главной причиной ощущения дискомфорта в хребтовых зонах является грыжа позвоночника или деформация позвоночного столба.
Патологические явления, связанные со спиной, могут быть совершенно не причастны к позвоночнику. Например, липома на спине, которая является доброкачественным подкожнолипидным образованием, формирующимся из соединительной жировой ткани. И, несмотря на кажущуюся безобидность новообразования, его лечат посредством хирургических методов. Непосредственная близость с позвоночными структурами может спровоцировать их сдавливание, включая не только костные и хрящевые элементы, но и сосуды с нервными образованиями. Сильно прогрессирующая липома или ее разновидность атерома, способна трансформироваться в трудноизлечимую раковую опухоль.
Липома.
Да, существуют заболевания, которые могут в тяжелом проявлении вынуждать применять хирургическое вмешательство на спину: сколиоз, межпозвоночные грыжи, переломы позвонков, опухоли и многие другие. Для каждого клинического случая будет своя высокоэффективная методика операции.
- Операция по удалению атеромы представляет собой иссечение кистозной капсулы, липосакцию или лазерное выжигание.
- Оперативное вмешательство по выпрямлению спины заключается в коррекции искривленного уровня и задней фиксации позвоночника внутренней опорной металлоконструкцией.
- Грыжевое выпячивание ликвидируют при помощи декомпрессионной микродискэктомии, эндоскопии или нуклеопластики.
- Разрушенные позвонки восстанавливают путем цементопластической коррекции или, если разрушение серьезное, путем трансплантации костного материала и установки металлических стабилизаторов.
Схема установки искусственного диска.
В одной статье невозможно охватить тот массивный объем информации обо всех известных медицинских проблемах, локализирующихся в области спины, и лечебных тактиках. Поэтому изложим далее только самые основополагающие моменты, относящиеся к рассматриваемой нами теме.
Проблемы со спиной: где лечат лучше?
В Федеральном центре нейрохирургии, расположенном в Новосибирске, делают высокотехнологичные вмешательства на позвоночнике. По профилю спинальной хирургии клиника занимает почетное место в пределах РФ. У хирургов оперируются взрослые и дети, а после операции, отзывы утверждают сказанное нами, предоставляется хорошая реабилитационная помощь под патронажем ЛФК-методистов.
Если же вы планируете выехать за пределы российской или украинской территории, советуем пройти спинальную операцию в Чешской Республике, ее по праву во всем мире называют – «королевой» ортопедии и травматологии. К тому же, в этой стране при образцовой системе ортопедической и реабилитационной медицины отмечены самые доступные цены: в 2 раза меньше, чем в Германии, в 2,5-3 раза, чем в Израиле.
Как проходит операция
Первое, что всех без исключения волнует: какую делают анестезию в спину и будет ли ощущаться дискомфорт во время процедуры. Сразу ответим, что при правильном подборе вида, дозы наркоза и грамотном его введении чувствительность оперируемой зоны будет полностью отсутствовать, то есть, пациент комфортно перенесет все манипуляции, совершенно не ощущая никакой боли. Что касается вида анестезиологического обеспечения, оно подбирается с учетом типа выбранной методики операции, состояния здоровья больного в целом и возрастными особенностями.
В первую очередь хирург и анестезиолог будут предварительно смотреть, есть ли непереносимость у пациента на составляющие вещества. Чтобы не вызвал в интраоперационный и послеоперационный периоды наркоз последствия, на предоперационном этапе подготовки обязательно проводится специальное тестирование организма на аллергический фактор. Если аллергия зафиксирована, будет подобрана эффективная замена стандартному компонентному составу анестезии.
В структуре всех оперативных вмешательств на спине основополагающими способами обезболивания являются: местный или общий наркоз.
- Местное анестезиологическое пособие возможно при незначительной патологии и/или миниинвазивной операции (эндоскопической, пункционной, пр.), при этом его могут комбинировать с седацией. Седативные компоненты вводят капельным путем в вену.
- Общий наркоз, по большей мере эндотрахеальный, применяется, как правило, при микрохирургии и открытых вмешательствах на позвоночнике. В момент операции пациент будет погружен в состояние глубокого хирургического сна.
Перейдем к не менее важному аспекту, касающегося лечебно-операционного процесса. Хирурги спинальных отделений, идущие в ногу со временем, задействуют щадящие технологии, которые:
- предельно минимизируют степень травматичности;
- обеспечивают экстраточность проводимых манипуляций;
- сокращают до минимума риски последствий;
- значительно уменьшают сроки госпитализации;
- способствуют быстрому послеоперационному восстановлению.
Во время хирургии.
Сеанс хирургической терапии зависит от рода проблемы. К примеру, для ликвидации часто встречаемого компрессионного фактора пациента располагают на операционный стол – лежа на спине (чаще при шейных формах) или на животе. Далее аккуратно производится небольшой по размерам разрез кожи (1,5-4 см) в нужной проекции и, собственно, начинается работа миниатюрными инструментами над удалением, например, всего диска или только ее выступающей патологической ткани, частичном подпиливании дужки позвонка, неполной резекции суставных отростков. Только при необходимости, возможно, в оперируемый отдел поставят стабилизирующую систему. Она, в зависимости от показаний, может быть сделана из стойкого титанового сплава, полимерных материалов, биорассасывающихся имплантатов или представлять собой конструкцию, сочетающую несколько типов материалов одновременно.
Если же брать во внимание заболевания, которые не связаны непосредственно с позвоночной системой, такие как, предположим, липомы кожи, локализирующиеся над позвоночником, то хирургическому воздействию подвергают большие новообразования. В ходе вмешательства используется простой местный наркоз. Жировик, образовавшийся под кожей, вскрывают путем экономного рассечения кожных покровов, чтобы извлечь капсульное содержимое. После удаления рану сшивают, используя косметическую технику наложения швов. Содержимое липомы отправляют на гистологическую экспертизу.
Швы и шрам на спине после операции
Чтобы врач-хирург выполнил разрез и смог подобраться к проблемному сегменту, не подвергая пациента страданиям, как выяснили, анестезиолог делает укол в спину для сильного анестезирующего эффекта на ограниченном участке или проводит общую анестезию. Иногда доступ выполняется не через разрез с последующей установкой расширителя, а через создание пункционного отверстия. Поэтому швы при некоторых вмешательствах могут и не накладываться вовсе, достаточно будет наложения антисептической повязки. Но в преобладающем количестве случаев после операции проводится ушивание краев раны специальным шовным материалом по своеобразной технологии для отдельного типа осуществленной процедуры.
Шов после удаления грыжи.
Размер шва зависит от вида используемого метода и масштабов оперируемой площади. Если выполнялась коррекция сколиоза, шов будет сделан самый максимальный, и может проходить даже вдоль всего хребта. Операция на одном позвоночном сегменте предполагает небольшой разрез, длина которого может соответствовать 1-8 см. Снимаются швы только после нормального сращения кожных покровов, обычно процедура извлечения нитей из раневой зоны назначается спустя 7-12 суток после оперативного вмешательства.
После фиксации.
Почему болит спина после операции
После любой операции болевые ощущения – это нормально, поэтому сразу паниковать не нужно, ведь на позвоночнике и околопозвоночных тканях выполнялась глубокая инвазия. Со временем боли в спине постепенно сокращаются и к концу реабилитационного периода обычно полностью исчезают.
Но что делать, если боли в спине остались, несмотря на то, что рана благополучно зажила, корсет носится в соответствии с полученными предписаниями. Первыми делом, об этом нужно оповестить своего лечащего доктора. Причин может быть много, почему заболела спина, от естественных непатологических до очень серьезных, угрожающих инвалидностью:
- медленно протекающие в организме репаративно-регенерационные процессы вследствие индивидуальной специфики организма человека;
- некорректно выполненная процедура хирургического лечения (травма инструментами спинного мозга, нервно-сосудистых структур, неправильная резекция той или иной анатомической единицы, неверная постановка имплантата или трансплантата и др.);
- некачественная реабилитация (несоблюдение в точности всех ограничений и лечебных мероприятий, форсирование нагрузок, долгое использование или преждевременная отмена корсета и других ортопедических изделий, пр.);
- выход из строя (поломка, трещина, разбалтывание и т. д.) имплантированного устройства, если применялась стабилизирующая операция;
- рецидив основной патологии или развитие вторичных заболеваний (стеноз, артроз, нестабильность позвонков и др.).
Выяснить природу болевого синдрома и ответить, почему ширяет в спине или ноет, способен только специалист. Многие осложнения, например, пережатие и атрофия нервных структур (пациент говорит – «боль отдает в конечность», «не чувствую ногу или руку»), чреваты полной обездвиженностью верхних или нижних верхних конечностей. Цените собственное здоровье и не затягивайте с визитом к врачу, чтобы не допустить необратимых изменений!
Упражнения после операции на спине
После любой перенесенной спинной операции назначается гимнастика на укрепление мышц костно-мышечного корсета, которая позволит быстро и качественно возобновить нормальную подвижность позвоночника и суставов. Именно гимнастика играет основополагающую роль в предупреждении осложнений. Ее рекомендует сугубо хирург или инструктор по части реабилитологии. Выполнять предложенный комплекс поэтапной ЛФК нужно весь восстановительный период, причем основную часть вашей физической реабилитации необходимо проходить строго под контролем специалистов.
Упражнения делаются мягко и спокойно, без рывков и без насильственных (через боль) движений. К тренировкам приступают в самое ближайшее время после хирургии, зачастую уже на следующий день, даже если пациенту пока не разрешено вставать с постели. Физкультуру начинают легкие, неотягощенные упражнения (изометрические сокращения мышц, вращение кистями рук, ротация стоп и движение ими на себя/от себя, поднятие ровных конечностей над поверхностью, сгибание/разгибание колена в положении лежа и др.). Постепенно комплекс физических тренировок расширяется и усложняется, но только по показаниям врача.
Примерно через 1,5-2 месяца рекомендуются занятия в бассейне, которые превосходно одновременно и разгружают, и укрепляют спину. Когда окончательно завершено послеоперационное восстановление, после потребуется посетить специализированный санаторий. Пройти курс курортно-санаторного лечения имеет огромное значение, так как он поможет надежно закрепить достигнутый в процессе основной реабилитации терапевтический эффект, а также усилить функциональные возможности и отлично повысить выносливость опорно-двигательного аппарата.
Источник
