Оссификация связок шейного отдела позвоночника
Форестье болезнь.
Болезнь Форестье — невоспалительное поражение позвоночника, очень напоминающее по формальным признакам спондилез, описали в 1950 г. J. Forestier и J. Rots-Querol, предложив называть ее анкилозирующим старческим гиперостозом позвоночника. В последующих публикациях это заболевание стали описывать под названием «болезнь Форестье» или «фиксирующий лигаментоз», «фиксирующий гиперостоз» (что не соответствует принятому в отечественной литературе представлению о гиперостозе как патологическом увеличении содержания костного вещества в неизмененной костной ткани). По мнению зарубежных авторов термин «лигаментоз» не подходит по принципиальным соображениям, поскольку означает дистрофическое изменение связки, которого при этом заболевании не происходит.
Длительное время считалось, что болезнь Форестье ограничивается оссификацией связок позвоночника, но с середины 70-х гг. все большее распространение получает представление о генерализованном характере патологического процесса, который захватывает многие связки и сухожилия как позвоночника, так и периферического скелета. Первоначальные изменения в виде очагов метаплазии соединительной ткани в хрящевую, а затем кистную выявляются в местах прикрепления связок и сухожилий к костям (болезнь Форестье также характеризуется образованием остеофитов и шпор, кальцификацией мягких тканей). Наиболее постоянно процесс эктопического костеобразования отмечается в передней продольной связке позвоночника, собственной связке надколенника, местах прикрепления сухожилий мышц к подвздошным костям, подошвенном апоневрозе, иногда в задней продольной связке позвоночника.
Заболевание редкое, в 2 раза чаще встречается у мужчин, чем у женщин, преимущественно в возрасте старше 50 лет.
Болезнь Форестье может развиваться на фоне сахарного диабета, чаще наблюдается у больных с ожирением и артериальной гипертензией.
Патоморфология: Передняя продольная связка позвоночника имеет внутренний камбиальный слой и для позвоночника является надкостницей, которая при определенных условиях продуцирует костную ткань. Такие условия создаются при отрывах связки от места ее прикрепления, что приводит к характерным изменениям, обозначаемым спондилезом. При болезни Форестье передняя продольная связка также активно продуцирует кость. Этот процесс начинается вблизи межпозвонковых дисков, причем одновременно на нескольких уровнях позвоночного столба. По мере продуцирования кости передняя продольная связка отодвигается от позвоночника, все время непосредственно покрывая позвоночный столб, а, вовсе не отслаиваясь от него, как пишут некоторые авторы. Эти гиперостозные напластования, прочно сросшиеся с телами позвонков, покрывают их спереди и по бокам, лишая их в конце концов всякой подвижности.
•при болезни Форестье в первую очередь поражается грудной отдел, причем больше его средняя часть справа, откуда процесс обычно и начинается, постепенно захватывая другие отделы
•вслед за грудным отделом наиболее часто мощное подсвязочное костеобразование происходит в поясничном отделе, причем больше слева: вблизи межпозвонковых дисков образуются мощные клювообразные разрастания, идущие от тел смежных позвонков навстречу друг другу и огибающие диск (по мнению некоторых авторов после грудного отдела — поражается шейный); иногда их ошибочно расценивают как спондилез (вероятно приводимые в литературе данные о высокой частоте спондилеза объясняются той же ошибкой)
•пока не произошло полного сращения этих скобообразных разрастаний, движения в сегменте сохраняются
Частота фиксирующего гиперостоза с возрастом повышается.
Клинические проявления: характерны жалобы на дискомфорт, скованность, реже на боли в грудном отделе позвоночника. Эти ощущения усиливаются утром после сна, к концу рабочего дня, после физической нагрузки, длительного нахождения в одной позе, на холоде. При распространении процесса на шейный и поясничный отделы позвоночника указанные ощущения могут отмечаться и в этих отделах. У одних больных неприятные ощущения постоянны, у других возникают эпизодически. Степень выраженности их варьирует, но редко бывает значительной.
Нередко, особенно в преклонном возрасте, жалобы полностью отсутствуют. В единичных случаях при очень значительном утолщении передней продольной связки позвоночника может возникнуть сдавление пищевода, что затрудняет прохождение твердой пищи.
Параллелизм между клинической или рентгенологической картиной заболевания отсутствует.
Первые клинические симптомы могут начаться за 10-15 лет до появления характерных рентгенологических изменений.
В то же время, иногда болевой синдром (разной выраженности и характера) нельзя с полной уверенностью отнести к симптомам именно этой патологии, поскольку у пациентов, как правило, имеются и другие дистрофические изменения позвоночника.
Чаще всего больных беспокоят:
•скованность в грудном (реже в шейном и поясничном) отделе позвоночника в утренние и вечерние часы
•иногда дисфагия (вследствие давления шейными остеофитами на пищевод)
•боли в пяточных костях, локтевых суставах и плечевых суставах, реже в области таза
•отмечаются локальные участки болезненности мягких тканей, кальцификация связок надколенника, ахилловых сухожилий, квадрицепсов
Боли обычно кратковременные, но могут принимать стойкий характер.
Количество периферических гиперостозов, выявленных рентгенологически, всегда значительно превышает число болевых зон. Видимо, клиническая симптоматика определяется не самими гиперостозами связок и сухожилий, а эпизодическим развитием реактивного воспаления этих структур в процессе оссификации.
При осмотре больных существенных внешних изменений со стороны опорно-двигательного аппарата не отмечается.
Могут наблюдаться лишь:
1.ограничение движений в грудном теле позвоночника
2.небольшое усиление грудного кифоза
3.болезненность при надавливании на остистые отростки позвонков в этом отделе
В случае значительной выраженности периферических гиперостозов, особенно в локтевых или пяточных областях, их можно пропальпировать. При реактивном воспалении этих структур отмечаются локальная болезненность, иногда припухлость окружающих тканей.
В случае оссификации задней продольной связки позвоночника и сдавления спинного мозга развиваются неврологические нарушения, характерные для шейной миелопатии, вплоть до тетраплегии.
Рентгенологическая картина фиксирующего гиперостоза позвоночника, если рассматривать изменения на уровне одного сегмента, особенно в начале заболевания, ничем не отличается от таковой при спондилезе поскольку в том и в другом случае механизм костеобразования и его локализация одинаковы.
Но причины этих изменений различны:
•при спондилезе костеобразование происходит на одном ограниченном участке, протекает быстро и прекращается
•при болезни Форестье оно начинается сразу на многих участках и длительно, неуклонно нарастает
Причина, вызывающая костеобразовательную функцию передней продольной связки, пока неизвестна.
На ранних этапах заболевания отличить болезнь Форестье от остеохондроза и спондилеза, если рассматривать лишь один сегмент и при анализе снимка в прямой проекции невозможно. Облегчает задачу выявление распространенного процесса при болезни Форестье, для чего иногда необходимо исследовать все отделы позвоночника и необходим просмотр рентгенограмм, произведенных в боковой проекции:
•при остеохондрозе и спондилезе позвоночника отчетливо видно, что оссификации подверглись лишь структуры на уровне межпозвоночных дисков
•для болезни Форестье характерна оссификация передней продольной связки как на уровне межпозвоночных дисков, так и прежде всего на уровне тел позвонков
На поздних этапах болезни имеются обширные и массивные поднадкостничные костные напластования, сплошной полосой покрывающие передние и боковые поверхности тел позвонков, сливающиеся с ними и огибающие межпозвонковые диски. Толщина костных напластований иногда более или менее равномерная, но чаще различается не только на уровне разных сегментов, но и на уровне тел позвонков и дисков и может достигать 1-1,5 см. Высота дисков нормальная или несколько уменьшена, если ее уменьшение произошло до начала гиперостоза. Если гиперостозу предшествовал выраженный остеохондроз, то и его признаки сохраняются: умеренное или значительное уменьшение высоты дисков, краевые костные разрастания по типу остеохондроза, субхондральный остеосклероз. Поверх этих образований — мощные распространенные или сплошные костные напластования. На этом этапе высота дисков уже, конечно, не меняется.
Все анатомические образования на заднем участке позвоночного столба при фиксирующем гиперостозе изменений не претерпевают. Дугоотростчатые, крестцово-подвздошные, реберно-позвоночные суставы не страдают.
На рентгеновских снимках в прямой проекции в выраженных случаях позвоночник окружен по бокам лентовидными образованиями костной плотности с неровными контурами, как бы стекающими вдоль позвоночного столба, выгибаясь на уровне межпозвоночных дисков и соприкасаясь с телами позвонков. Позвоночник на определенных уровнях становится как бы закованным вновь образованной костной тканью (анкилозирующий гиперостоз позвоночника).
Специфика гиперостоза на различных уровня позвоночного столба:
•При вовлечении в процесс шейного отдела костные напластования видны обычно не в виде сплошной полосы, а фрагментарно на уровне от СIII до ТII-ТIII.
•Поражение грудного отдела всегда больше выражено в его средней части и справа.
•Поясничный отдел поражается на всем протяжении, но вначале костеобразование идет в основном в околодисковых зонах, больше слева. Мощные костные разрастания в околодисковых зонах придают позвоночнику характерный вид.
Каких-либо характерных лабораторных изменений, в том числе повышения показателей воспаления, при исследовании крови не находят; довольно часто отмечают гипергликемию.
Дифференциальная диагностика
1. На ранней стадии формирования фиксирующего гиперостоза его необходимо дифференцировать прежде всего от спондилеза, а в случае поражения поясничного отдела такое разделение требуется даже при выраженных формах заболевания. Правильный диагноз помогают установить распространенность поражений при фиксирующем гиперостозе и исследование трудного отдела в сомнительных случаях. Рентгенографию необходимо проводить обязательно в двух проекциях.
2. Начальные формы болезни Форестье необходимо отличать также от болезни Бехтерева (анкилозирующий спондилит).
Для фиксирующего гиперостоза характерно:
•узлы костеобразования вблизи межпозвонковых дисков
•даже в начальных стадиях, отсутствие остеопороза, поражений крестцово-подвздошных и дугоотростчатых суставов, изменений крови и биохимических показателей
•пожилой возраст больных
Болезнь же Бехтерева сопровождается:
•изменением тел позвонков, принимающих прямоугольную форму с заостренными углами
•образованием тонких нежных костных перемычек от позвонка к позвонку через диски
•выраженным остеопорозом позвоночника
•поражением, как правило, крестцово-подвздошных суставов, реже дугоотростчатых
•характерными изменениями крови и биохимических показателей
•возникает преимущественно у лиц молодого возраста
Рентгенологическая картина сформировавшегося выраженного фиксирующего гиперостоза настолько патогномонична, что дифференциальной диагностики не требуется.
Диагноз основывается на данных рентгенографии позвоночника.
Диагноз болезни Форестье считается достоверным, если:
•определяется непрерывное окостенение передней продольной связки на протяжении не менее четырех последовательных сегментов позвоночника вдоль переднелатеральной его части
•при условии отсутствия в этой области признаков остеохондроза, а также рентгенологических признаков сакроилеита.
•при рентгенографии различных отделов периферического скелета выявляются окостенение мест прикрепления сухожилий и связок к костям в виде шпор, бахромы, а иногда оссификация капсул суставов
Источник
Техника операции при оссификации задней продольной связки позвоночника (ОЗПС, OPLL)
У пациентов с прогрессированием симптоматики, несмотря на консервативное лечение, хирургические методы включают ламинэктомию, ламинэктомию и остеосинтез, и сочетание последнего с ламинопластикой или передней декомпрессией. Решение о проведении операции осложнено выбором наиболее приемлемого доступа и отсутствием данных, которые укладывались бы в понятие «стандарт».
В каждом отдельном случае необходимо учитывать множество факторов, включая возраст пациента, размер и локализацию очага, степень стеноза, выраженность лордоза или кифоза и особенности симптоматики.
а) Ламинэктомия при оссификации задней продольной связки (ОЗПС). Ламинэктомия выполняется безопасным и простым доступом для декомпрессии невральных элементов при условии сохраненного шейного лордоза. Задняя декомпрессия лордоза позволяет удерживать спинной мозг на расстоянии от увеличенной в размере кальцинированной задней продольной связки, однако подобная процедура на кифотически измененном шейном отделе может привести к небольшому облегчению, так как спинной мозг остается в контакте с элементами передней колонны. В дополнение к этому 30-40% пациентов имеют риск развития кифотической деформации после удаления задних, удерживающих напряжение, отделов. Kato в своих работах сообщил о 53 случаях применения только ламинэктомии.
Изначально у 44,2% пациентов неврологический дефицит был компенсирован, в отдаленном периоде клиническое обследование выявило прогрессирование кифотической деформации у 47% пациентов, а у 70% пациентов отрицательная динамика оссификации задней продольной связки позвоночника (ОЗПС) была подтверждена при рентгенографии.
Ламинэктомия как монолечение хорошо подходит для пожилых пациентов с полисегментарной формой болезни, сохраняя лордоз, ограничивая движения в шейном отделе и распространенность оссификации задней продольной связки позвоночника (ОЗПС). Более подробно ламинэктомия рассмотрена в другой главе.
б) Ламинэктомия и остеосинтез. Необходимость в задней фиксации после декомпрессии посредством ламинэктомии вызвана сегментарной недостаточностью, кифотической деформацией шейного отдела или проведением декомпрессии, выходящей за шейногрудной переход. Применение дополнительно остеосинтеза приводит к улучшению. В той же степени, как и при монотерапии ламинэктомией, он значительно снижает риск развития кифотической деформации и прогрессирования нестабильности позвоночника.
Фиксация за латеральные массы или транспедикулярная фиксация несет риск возможного кровотечения, повреждения корешков спинного мозга, несостоятельности конструкции, распространения болезни на смежные сегменты, а в отдаленном периоде несращения. Техники фиксации из заднего доступа, в том числе за латеральные массы были описаны ранее.
в) Техника операции через передний доступ. Передняя декомпрессия позвоночного канала за счет частичного или полного удаления позвонка с дальнейшей его заменой трансплантатом и выполнением остеосинтеза считается альтернативой операции из заднего доступа. Корпэктомия через передний доступ и остеосинтез могут предотвратить кифотическую деформацию и позволяют выполнить декомпрессию за счет непосредственного воздействия на кальцинированную связку. При переднем доступе существует вероятность развития некоторых тяжелых осложнений, таких как интраоперационное кровотечение (высокий риск), повреждение твердой мозговой оболочки, сохранение неврологического дефицита по причине недостаточно полной декомпрессии, развитие ложных суставов при вовлечении в остеосинтез более трех уровней.
В недавнем докладе Li и Dai были изложены хирургические осложнения при переднем доступе в лечении оссификации задней продольной связки позвоночника (ОЗПС) шейного отдела и представлены 27 работ, где описывались 1500 пациентов. Хотя в большинстве исследований уделено внимание хирургическим осложнениям (5,2-57,6%), интересно, что значительная разница между осложнениями из переднего (24,3%) и заднего доступа (25,4%) отсутствовала.
При планировании операции через передний доступ необходимо выяснить некоторые особенности. Хотя некоторые хирурги предлагают удалять все кальцинированные элементы, это увеличивает риск повреждения дурального мешка. Альтернативной техникой, которая способна обеспечить адекватную декомпрессию считается создание подвижного сегмента кости. Это может быть достигнуто путем истончения тела позвонка с сохранением задней его части и оссифицированной задней продольной связки (ЗПС) с последующим рассверливанием маленьких желобов по бокам канала. Затем среднюю часть кости можно сместить вентральнее позвоночного канала.
г) Комбинированные передние и задние доступы при оссификации задней продольной связки позвоночника (ОЗПС). В случае полисегментарного поражения ОЗПС у молодых пациентов Epstein описала использование «огибающей» хирургической техники. Она доложила о 25 успешных операциях у 26 пациентов с многоуровневой передней корпэктомией и остеосинтезом с последующей декомпрессией за счет ламинэктомии и заднего остеосинтеза. Улучшения отмечены на три балла и выше по шкале Nurick, при этом большинство пациентов при обследовании были оценены от нуля до одного балла по шкале Nurick. Столь перспективный вариант лечения необходимо предварительно соотнести со всеми рисками перед применением на практике, ведь, как правило, этот способ достаточно индивидуальный.
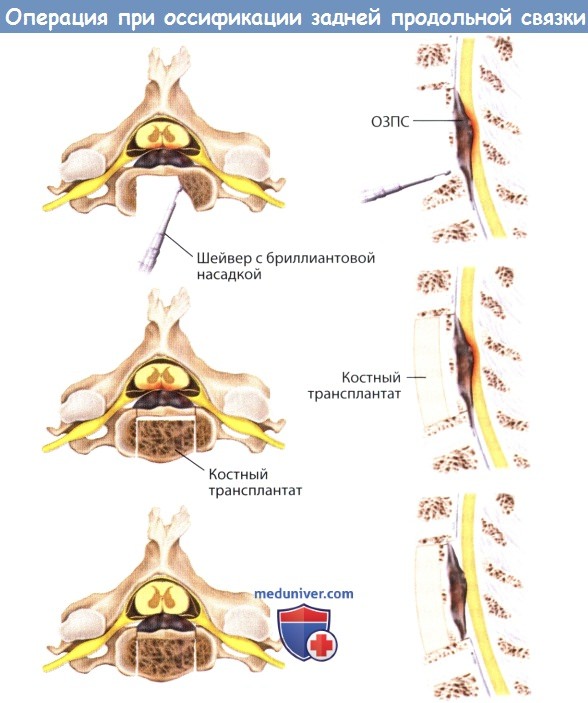
Создание подвижного сегмента из переднего доступа при ОЗПС.
д) Ламинопластика при оссификации задней продольной связки позвоночника (ОЗПС). В попытке предотвратить развитие кифоза после ламинэктомии и вторичной компрессии, замещающими пластинку дуги мягкими тканями, в качестве альтернативного лечения была предложена ламинопластика. В недавно проведенном анализе результатов ламинопластики Ratliff и Cooper попытались оценить ее преимущества, используя шкалу для оценки миелопатии Японского ортопедического общества (ЯОО).
Они обнаружили широкий диапазон результатов — от 20% до 80% со средним значением 55%. Эти данные сравнили с подобными при ламинэктомии со средним результатом 54% за тот же период и 48% за следующие пять лет. Matz в своем докладе недавно сообщил о необходимости использования ламинопластики в классе III при лечении ОЗПС шейного отдела. Автор сообщил об улучшении состояния по сравнению с консервативным лечением в 55-60% случаев.
Ratliff и Cooper сообщили о развитии кифоза после ламинопластики в 10% случаев, а в 35% о нарушении оси шейного отдела, хотя эти данные не были рассмотрены как снижение лордоза или увеличение кифотической деформации. Также были описаны 50% случаев восстановления объема движений и 40% рецидива стеноза. Частота послеоперационных болей в шейном отделе колебалась от 6 до 60%, и не было найдено ни одного свидетельства замедления мышечной атрофии в случаях применения ламинопластики и ламиноэктомии.
Как минимум в 70% случаев происходило восстановление мускулатуры шеи на участке операции после ламинопластики с отсутствием корреляции между степенью выраженности атрофии и искривлением позвоночника. Точно не ясно какая степень целостности задних отделов, удерживающих напряжение, обеспечивает сохранение объема движений.
Авторы сделали вывод о том, что в литературе еще недостаточно данных о преимуществах ламинопластики, чтобы считать ее выполнение стандартом у всех пациентов с ОЗПС. Как и другие вмешательства, ламинопластика должна применяться индивидуально, исходя из особенностей течения болезни.
Случаи послеоперационного пареза С5-корешка после декомпрессии шейного отдела при оссификации задней продольной связки позвоночника (ОЗПС) колеблются от 4,6% до 16,3%. Это хорошо известное осложнение после декомпрессии шейного отдела, однако его относительная частота после операции по поводу ОЗПС кажется большей, чем в случае дегенеративного шейного спондилеза. И хотя точная причина паралича спинномозгового нерва С5 остается спорной, большинство авторов сообщают о хороших результатах консервативного лечения.
1. Виды ламинопластики. Ламинопластика была популяризирована во второй половине 70-х годов доктором Hirabayashi. С того времени возникло множество модификаций техники этой операции, приводящей к снижению послеоперационного кифоза. Многие из них описаны в литературе и схематически представлены на рисунке ниже.
Развитие этих методик в большинстве случаев происходило из-за отсутствия соответствующих систем для стабилизации. Недавно предложенные костные трансплантаты-спейсеры и небольшие титановые пластины позволяют выполнять простую и эффективную фиксацию. Ламинопластика по типу «открытой двери» с использованием титановых минипластин позволяет избежать использования стальных имплантов и улучшает визуализацию при МРТ. Ламинопластика по типу «открытой двери» с использованием трансплантата и пластин описана ниже. Необходимо понимать, что результат любого типа ламинопластики в значительной степени зависит от опыта его использования хирургом.
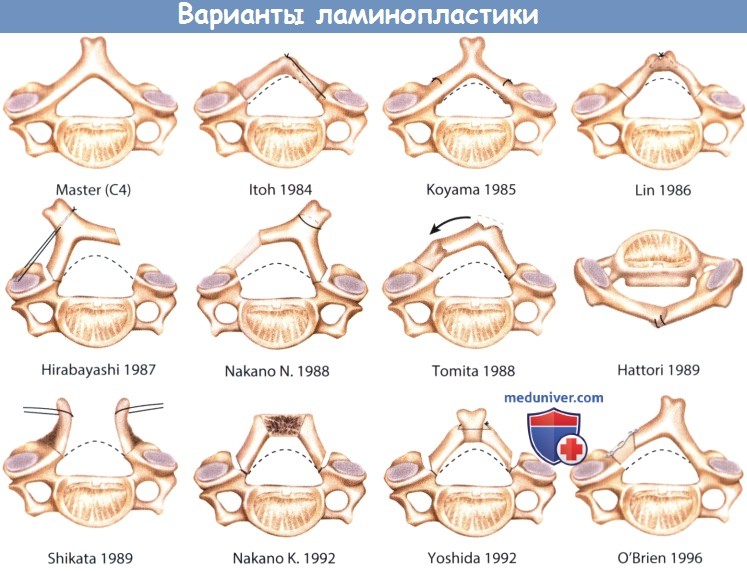
Варианты ламинопластики при оссификации задней продольной связки позвоночника (ОЗПС, OPLL).
2. Показания для ламинопластики при оссификации задней продольной связки позвоночника (ОЗПС):
— Миелопатия.
— Прогрессирующая радикулопатия шейного отдела позвоночника или ее рецидив.
— Минимум 10° шейного лордоза от С2 до С7.
— ОЗПС менее 7 мм.
— Стеноз позвоночного канала менее 50%.
— Пациенты моложе 60 лет.
— Гипермобильность шейного отдела.
3. Противопоказания:
— Кифоз шейного отдела.
— Сегментарный вид оссификации задней продольной связки позвоночника (ОЗПС).
— Сегментарная нестабильность.
— Пожилые пациенты с фоновыми заболеваниями.
е) Техника ламинопластики по типу «открытой двери»:
1. Оборудование:
— Операционный стол совместимый с выполнением рентгенографии.
— Рентгеновская установка по типу С-дуги.
— Система мониторинга соматосенсорных и двигательных импульсных потенциалов.
— Налобный фонарь.
— Ранорасширитель с клемарьерой.
— Высокоскоростной шейвер с бриллиантовой насадкой.
— Кюретки прямые и изогнутые. Размеры 3-0; 4-0; 5-0.
— Нейрохирургические кусачки Kerrison.
— Костный трансплантат.
— Аутотрансплантат (остистый отросток, ребро, подвздошный гребень).
— Аллотрансплантат (стружка малоберцовой кости).
— Титановые пластинки для фиксации.
2. Положение пациента и интубация:
— Эндотрахеальный наркоз. Используется интубация в сознании под контролем фиброскопа во избежание переразгибания шейного отдела позвоночника и возможного повреждения спинного мозга.
— Перед переворотом пациента в необходимое положение выполняется мониторирование соматосенсорных и двигательных потенциалов.
— Использование трехточечного фиксатора Mayfield.
— Пациента кладут на живот и фиксируют в головодержателе Mayfield, который прикреплен к операционному столу для обеспечения поддержания нейтрального положения шеи.
— Плечи максимально опущены вдоль туловища для обеспечения обзора при выполнении рентгенографии.
— Повторный мониторинг для подтверждения стабильности сигнала.
— Если планируется использование трансплантата, необходимо подготовить соответствующее операционное поле.
3. Определение места разреза:
— Выполняется рентгеноскопия для определения точной локализации очага и выполнения разреза
— Срединный разрез выполняется на один остистый отросток выше планируемого вмешательства и на один отросток ниже.
4. Подготовка операционного поля:
— Намечается разрез и проводится подготовка операционного поля
— Операционное поле обкладывается по разработанным стандартам.
— При взятии трансплантата выделяется отдельное операционное поле.
— Анестезиолог располагается у головного конца стола, а операционная медсестра — у нижней части стола.
— Освещение и микроскоп располагаются на стороне первого хирурга.
— Рентгеновский аппарат расположен на противоположной стороне от первого хирурга.
5. Разрез и доступ:
— В проекцию разреза подкожно вводится местный анестетик.
— На соответствующем уровне выполняется срединный разрез.
— Монополярный каутер используется для рассечения по срединной линии до остистых отростков.
— Паравертебральные мышцы отслаиваются от остистых отростков и пластинок дуг позвонков поднадкостнично. Необходимо избегать повреждения межостистых связок.
— Особенную осторожность следует проявлять во избежание повреждения фасеток, иногда приводящего к нестабильности и кифозированию.
— Устанавливают два ранорасширителя с клеморьерой в краниальном и каудальном углах раны так, чтобы паравертебральную мускулатуру можно было отвести в латеральном направлении.
— Для предотвращения заднего напряжения и уменьшения развития послеоперационного кифоза может быть использовано одностороннее рассечение мышц.
— По возможности следует избегать повреждения мест прикрепления мышц и связок к остистым отросткам С2 и С7 для исключения послеоперационного болевого синдрома.
6. Ламинопластика:
— Высокоскоростным шейвером выполняют канавки в месте соединения пластинок дуги позвонка и латеральных масс. При этом внутренняя поверхность не должна быть повреждена. Проваливание в позвоночный канал предотвращается созданием небольшого желобка на медиальном крае латеральной массы на глубину, которая позволяет сохранить внутреннюю пластинку дуги позвонка.
— Вскрытие дуги позвонка (слева или справа) должно определяться локализацией патологического очага кости или радикулопатии.
— Оставшуюся кость удаляют с помощью рассверливания или костных кусачек и изогнутой кюретки.
— Пластинку на стороне «петли» истончают, для выполнения поворота освобожденной половины.
— Межостистые связки и желтая связка частично рассекаются на краниальном и каудальном краях ламинопластики.
— Задние элементы ротируют, используя расширитель, сохраняя межостистые связки и желтую связку интактной. Необходимо проявлять осторожность, чтобы не повредить внутреннюю кортикальную пластинку «петлевой» стороны.
— Эпидуральное сращение и венозное сплетение высвобождают, но это может привести к кровотечению, которое необходимо остановить с помощью биполярного каутера или гемостатического порошкообразного сорбирующего желатина (Gelfoam).
7. Костный трансплантат и инструментарий:
— Необходимо избегать использования костного воска, так как он может помешать консолидации.
— Распорку из аллотрансплантата или аутотрансплантата располагают на каждом уровне для поддержания дуги с «открытой» стороны.
— Минипластины фиксируются к дуге позвонка, трансплантату и латеральным массам с помощью винтов под углом, который позволит предотвратить повреждение фасеток.
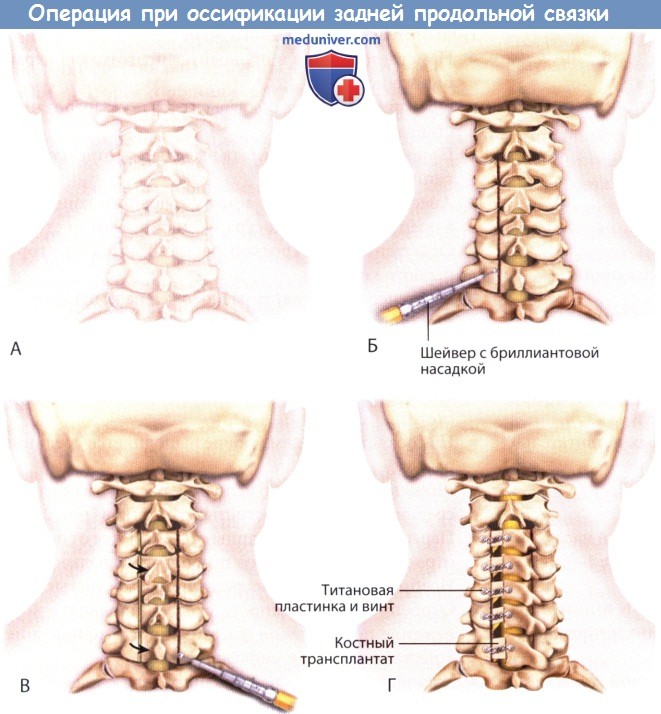
А. Разрез и доступ.
Б. Просверливание желобков.
В. Раздвижение пластины.
Г. Введение костных трансплантатов, металлических пластин, винтов.
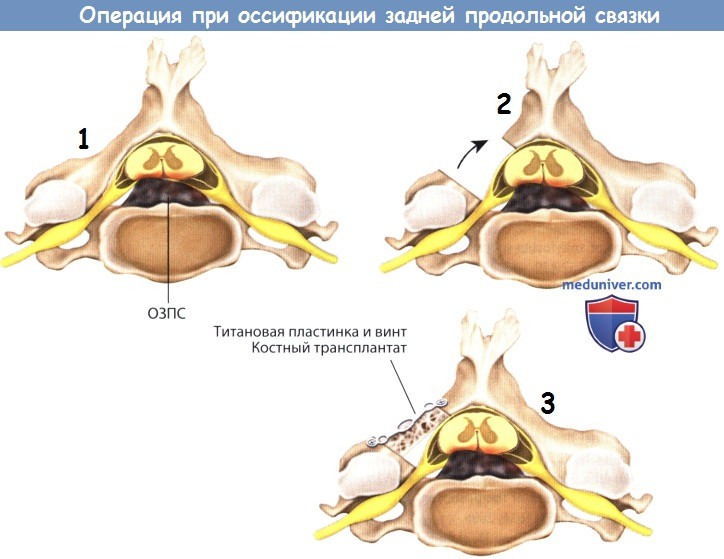
Аксиальная проекция ламинопластики.
8. Ушивание раны:
— Необходим тщательный гемостаз.
— Дренаж выводят на несколько сантиметров каудальнее нижнего угла раны.
— На фасцию накладывают прерывистые швы нитью Vicryl 4-0.
— Для глубоких подкожных слоев используется нить Vicryl 2-0 и прерывистый шов.
— Швы на кожу накладывают нерассасывающейся нитью Monocryl 4-0 с захватом подкожного субфасциального слоя.
ж) Уход после операции по поводу оссификации задней продольной связки (ОЗПС):
— Для подтверждения правильной оси шейного отдела позвоночника, определения положения трансплантата и металлоконструкции необходимо выполнить рентгенографию.
— Предлагается ранняя вертикализация и дыхательная гимнастика.
— Послеоперационный болевой синдром купируется пероральными анальгетиками с возможным назначением коротких курсов внутривенных наркотических средств и мышечных релаксантов.
— Для подтверждения стабильности конструкции рекомендуется выполнить рентгенографию в вертикальном положении после того как пациент будет уже какое-то время ходить.
— При отсутствии осложнений пациенты обычно выписываются из стационара на 2-3 день.
з) Осложнения операции по поводу оссификации задней продольной связки (ОЗПС):
— Осложнения в виде вновь появившегося неврологического дефицита могут присутствовать после выхода из наркоза; они представляют собой вторичные повреждения корешков нервов вследствие отека или травмы, сотрясения спинного мозга или декомпенсации по причине быстрой декомпрессии.
— Внезапное отсутствие движений по причине подвывиха позвонков, острая эпидуральная гематома или смещение трансплантата требуют хирургического лечения.
— Ранний дефицит, включая ущемление корешка С5, развивается вследствие послеоперационного отека или натяжения и имеет хороший прогноз.
— Послеоперационные боли вдоль шеи и надплечий могут появляться у 60% больных, которым была проведена ламинопластика.
— Прогрессирующая симптоматика в течение первой недели после оперативного вмешательства может свидетельствовать о нестабильности шейного отдела или о наличии инфекции.
и) Резюме. В общем, пожилые пациенты с полисегментарной формой ОЗПС с сохранившимся шейным лордозом и отсутствием очевидной нестабильности подходят для проведения ламинэктомии. Металлостеосинтез или ламинопластика могут понадобиться для молодых пациентов или в случаях, где сохранение натяжения задних структур даст преимущества. Передняя декомпрессия должна быть проведена на коротком сегменте и часто требует проведения задней фиксации и декомпрессии.
Разнообразие вариантов хирургического лечения ОЗПС является свидетельством проблем, возникающих при этом заболевании. Как и при большинстве патологических состояний, лечение должно быть индивидуальным. Тщательное обследование пациента, знание особенностей его анатомии, фоновой составляющей влияют на определение выбора доступа в большей степени, чем стандартные установки.

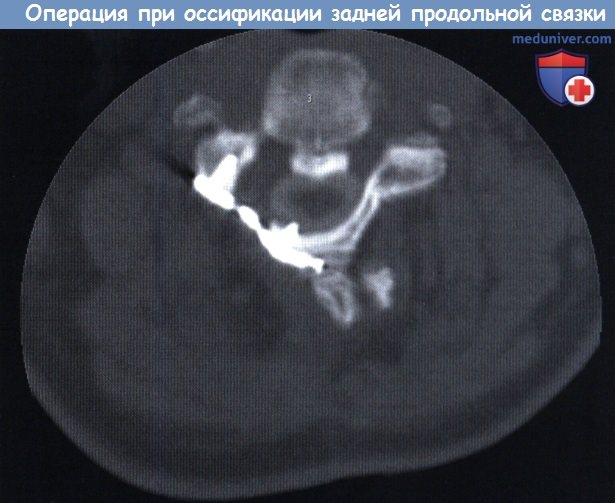
КТ, аксиальная проекция: ламинопластика. Миелограмма шейного отдела позвоночника.
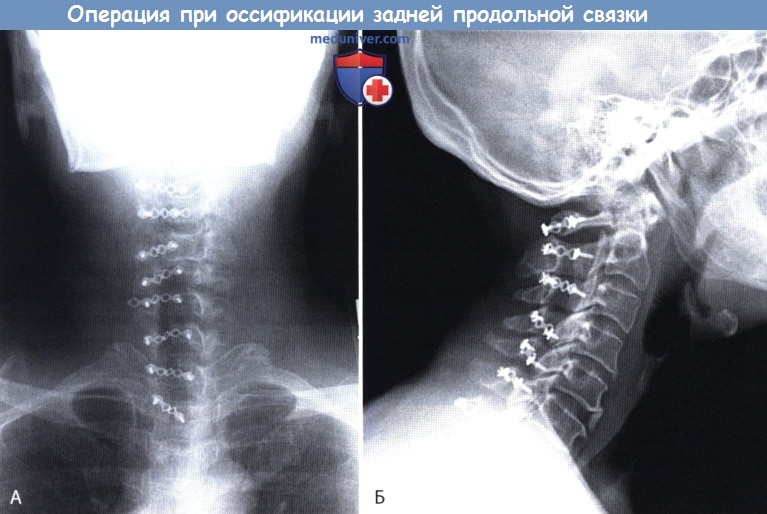
Прямая (А) и боковая (Б) рентгенограммы шейного отдела позвоночника после ламинопластики.
— Также рекомендуем «Хирургическая анатомия переднего доступа к грудному отделу позвоночника»
Оглавление темы «Оссификация задней продольной связки позвоночника (ОЗПС, OPLL).»:
- Оссификация задней продольной связки позвоночника (ОЗПС, OPLL) — причины, классификация, клиника, диагностика
- Техника операции при оссификации задней продольной связки позвоночника (ОЗПС, OPLL)
Источник
