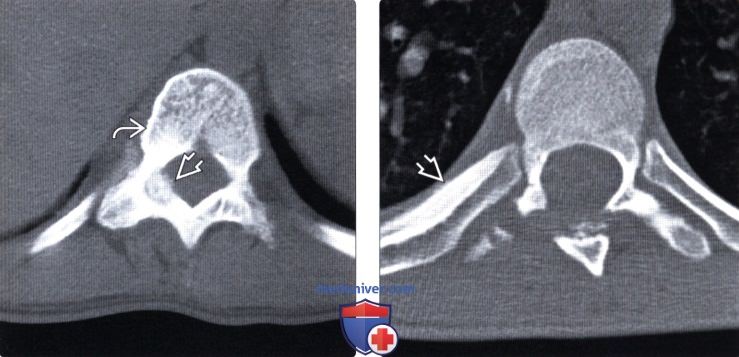
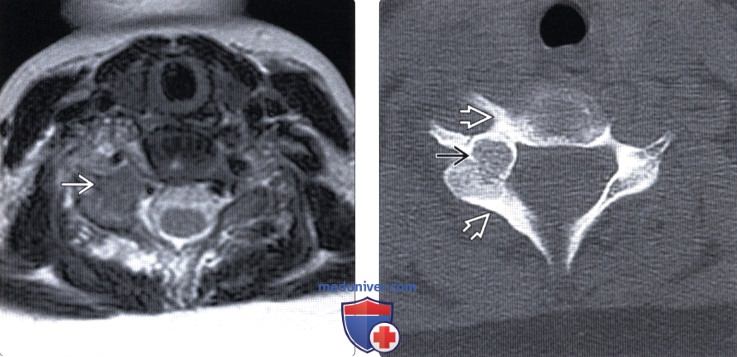
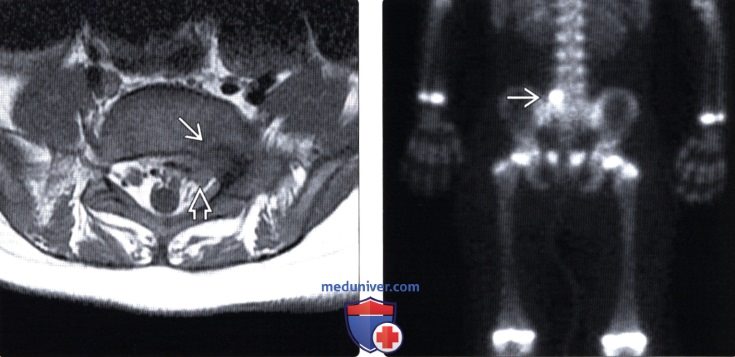
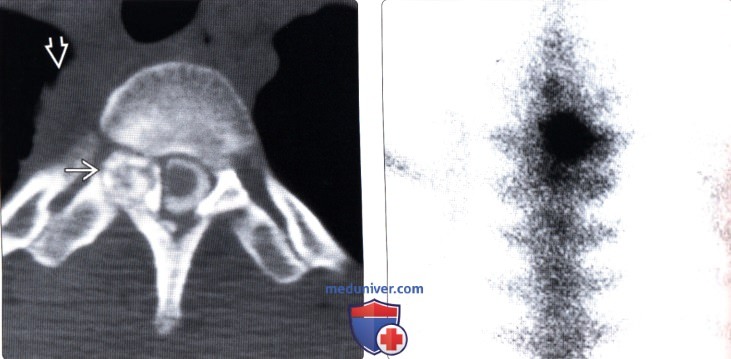
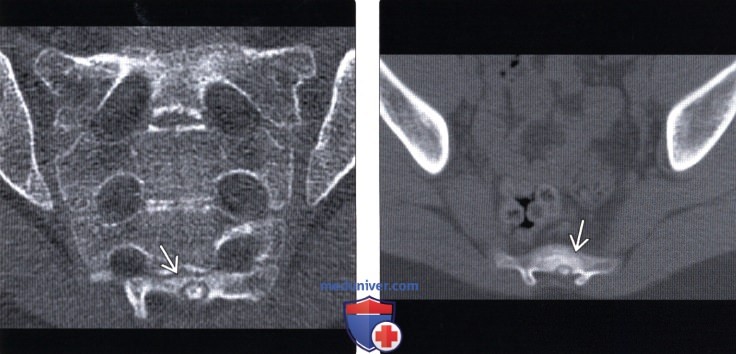
Остеома в грудном отделе позвоночника
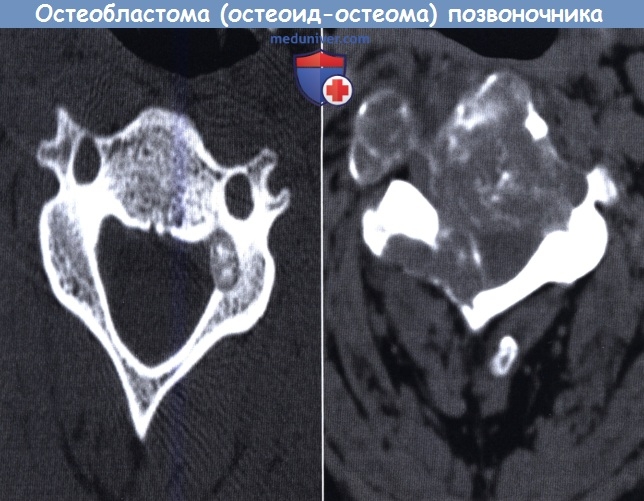
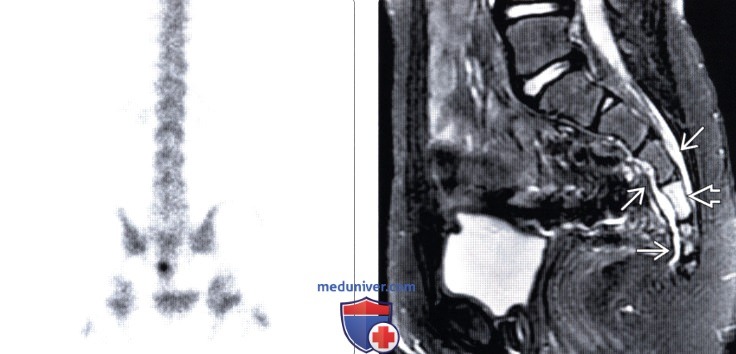
Остеобластома позвоночника (остеоид-остеома) — лечение, прогнозДоброкачественные остеобластические образования кости в зависимости от их размеров носят названия остеоид-остеома или остеобластома. Опухоли размером менее 2 см называются остеоид-остеомами, более 2 см — остеобластомами. Гистологически это похожие образования, развивающиеся из губчатой кости. Остеоид-остеома обычно обнаруживается в длинных трубчатых костях у детей и подростков, менее, чем в 20% случаев — в позвонках, тогда как остеобластомы диагностируются во втором и третьем десятилетии жизни. Остеоид-остеомы встречаются в четыре раза чаще остеобластом, и те, и другие чаще диагностируются у мужчин (2-3:1). Пациенты предъявляют жалобы на боль в позвоночнике, усиливающуюся в ночное время, неврологический дефицит выражен в большей степени обычно при остеобластомах благодаря их размерам. В отличие от многих других опухолей остеоид-остеомы чаще поражают задние элементы позвонков и вследствие спазма паравертебральных мышц и болевого синдрома могут проявляться клиникой патологического сколиоза. Для диагностики этих образований используются КТ, МРТ и сцинтиграфия с технецием, при этом наиболее чувствительным методом является последняя. Остеоид-остеомы могут быть самоограничивающимися образованиями, в качестве первой линии терапии при этих опухолях могут назначаться нестероидные противовоспалительные препараты (НПВС). Другими методами лечения являются хирургический кюретаж и радиочастотная абляция (РЧА). РЧА под КТ-контролем является безопасным и эффективным методом лечения, обеспечивающим купирование болевого синдрома у 78-97% пациентов. Пациенты с компрессии нервных образований подлежат хирургическому лечению. При радикальном удалении остеоид-остеом возможно полное выздоровление пациента, тогда как при остеобластомах частота локальных рецидивов опухоли достигает 10%. Остеобластомы также могут подвергаться малигнизации. Вопрос о лучевой терапии в лечении данных опухолей остается спорным.
— Также рекомендуем «Остеокластома позвоночника (гигантоклеточная опухоль) — лечение, прогноз» Оглавление темы «Операция при опухоли позвоночника.»:
|
Источник
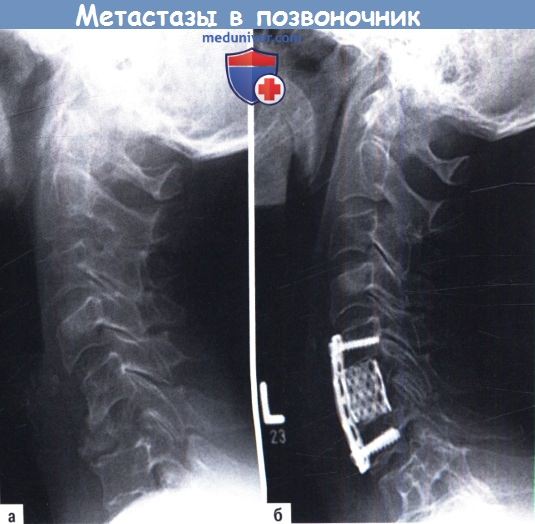
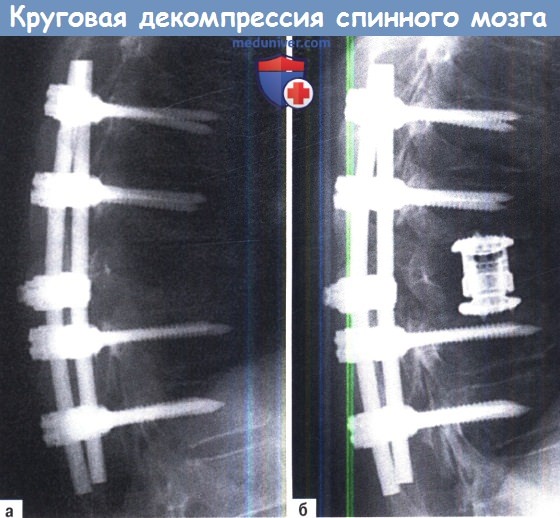
Клиника и диагностика опухоли грудного отдела позвоночникаПоследние четыре десятилетия свидетельствовали о значительном прогрессе спинальной хирургии, и эти новшества не обошли стороной проблему лечения опухолей в вертебрологии. Хирургический подход сегодня является ведущим способом лечения многих опухолей позвоночника и имеет достаточно преимуществ перед другими методами. Безопасность и эффективность таких разработок заключается в нескольких основных моментах: В большинстве случаев цели хирургического вмешательства сводятся к декомпрессии и стабилизации, и, следовательно, к обеспечению паллиативной поддержки пациента. Доказано, что в редких случаях первичных опухолей или метастазирования операция может иметь лечебное воздействие. Нет сомнений в том, что открытия в хирургии помогают решению многих проблем, особенно если речь идет о грудном отделе позвоночника. Эти преимущества должны сделать лечение опухолей комплексным. а) Распространение первичных опухолей и метастазов в грудном отделе. Имеется утверждение, что около 50-70% всех пациентов, страдающих раком, имели к моменту смерти метастатические очаги в позвоночнике, которые представляют тяжелое осложнение в этой группе больных. Первичные места локализации опухолевого процесса с последующей малигнизацией часто включают предстательную железу, молочные железы, кожу и легкие. Отмечено, что инвазивный рост новых очагов может приводить к патологическим переломам, что в свою очередь вызывает компрессию спинного мозга. Большинство этих переломов возникают по причине метастатических очагов из молочных желез (22%), легких (15%), предстательной железы (10%). Все пациенты, у которых имеются метастазы в позвоночнике, примерно в 20% случаев будут иметь патологический перелом, который станет причиной компрессии дурального мешка (около 20000-30000 пациентов ежегодно). В большинстве случаев метастазы позвоночника выявляют в грудном отделе (70%), в 20% случаев — в поясничном и 10% случаев — в шейном. Недавние исследования в этой области определили распределение опухолей по частям позвонка, и оказалось, что чаще всего очаги локализованы в задней части тела позвонка, но со временем их стали выявлять в передней части тела, пластинке и ножках. Первичные опухоли в позвоночнике встречаются реже, чем метастатические очаги, но они насчитывают около 10% всех опухолей костей, которые увеличиваются на 7500 новых случаев ежегодно. Этот показатель ничтожен по сравнению с 90000 новыми случаями выявления метастазов. Поэтому первичные опухоли необходимо четко отличать от метастатического поражения, так как объем операции при иссечении этих опухолей имеет несомненное влияние на прогноз и выбор хирургического доступа. Опухоли позвоночника классифицируют как доброкачественные и злокачественные. Первичные доброкачественные опухоли включают аневризмальные костные кисты, гемангиомы, остеоид-остеому, остеобластому, остеохондробластому, энхондрому, хондробластому, гигантоклеточные опухоли. Среди злокачественных опухолей различают хондрому, хондросаркому, саркому Юинга (Ewing), остеосаркому, плазмацистому, множественные миеломы. В отличие от метастатических очагов в хирургическом лечении первичных опухолей целью является достижение контроля роста опухоли, что влияет на выживаемость и возможность распространения опухоли. В настоящее время наиболее приемлемым и передовым хирургическим лечением опухолей является резекция с широким иссечением краев при инвазивных доброкачественных опухолях позвоночника и по возможности всех злокачественных первичных опухолей позвоночника, устойчивых к химиотерапии.
б) Клиническая картина и распространение опухоли грудного отдела позвоночника. Вопреки разнообразию патологических изменений среди различных первичных и вторичных опухолей (метастазов) позвоночника единственным общим симптомом может быть боль как основное проявление дебюта заболевания. Боль в спине часто проявляется задолго до развития неврологического дефицита. Эта боль часто характеризуется и как механическая, и как биологическая (связанная с опухолью). Биологическая боль связана с ростом опухоли и часто имеет тупой характер, она упорная и особенно усиливается ночью или рано утром. Для клиницистов отличием этой боли от мышечной или по причине воспаления является ее постоянный характер, усиление лежа и сохранение при смене положения. Эта боль не отвечает на прием анальгетиков. Ее патофизиология часто имеет механистический характер, связанный с увеличением объема новообразования, разрушающего один или несколько суставных фасеточных суставов. Были предложены другие описания механизма боли: выброс цитокинов, растягивание надкостницы и раздражение внутрикостных нервных окончаний. Другое объяснение — приток крови к опухоли вызывает увеличение массы и воздействие на чувствительные окончания нервов твердой мозговой оболочки и надкостницы. В отличие от механической боли биологическая боль отвечает на низкие дозы стероидов. Пациенты с механической болью описывают обострение при движении, что часто зависит от заинтересованного уровня спинного мозга. Пациенты с компрессионным переломом грудного или грудо-поясничного отделов позвоночника будут жаловаться на выраженную боль в положении лежа на полу отчасти по причине пе-реразгибания, что усиливает нестабильный кифоз. Такую боль можно купировать наркотическими средствами или применением ортеза, исключая активность, вертикальное положение и кашель. Она очень похожа на боль, которую человек испытывает при травматической нестабильности. Эти признаки помогают врачам отличать механическую боль от биологической. Механическую боль в спине можно купировать путем операции. Радикулопатия и миелопатия считаются более поздним симптомами опухолевого процесса в позвоночнике и часто развиваются в ответ на вторичную компрессию непосредственного сдавления опухолью, давления, вызванного отломками и/или тяжелым кифозом позвоночника. Радикулопатия грудного отдела проявляется сегментарно на соответствующем уровне поражения, в отличие от боли в определенном дерматоме, возникающей при поражении поясничного, крестцового или шейного отдела позвоночника. Миелопатия часто начинается как гиперчувствительность по восходящему плантарному рефлексу и клонусу, который часто переходит в слабость и потерю проприочувствительности, так как кортикоспинальный и дорзальный тракты разрушаются по причине вторичной компрессии. Автономная дисфункция вторична по причине компрессии спинного мозга или конского хвоста и отмечается при увеличении опухоли позвоночника. В этой стадии пациенты часто приходят с жалобами на нарушение функции кишечника и мочевого пузыря с характерной болезненной задержкой мочи и недержанием. в) Методы диагностики и предварительный диагноз. Методом выбора при оценке опухоли позвоночного столба часто становится рентгенография, которая в большинстве случаев помогает локализовать очаг, но диагностическую нагрузку несет только в особых случаях. Рентгенография является малоинформативным методом диагностики опухолей, так как необходимо снижение минерализации кости на 30-60%. Тем не менее стандартные рентгенограммы позволяют выявить кифотическую или сколиотическую деформацию в положении стоя, в отличие от МРТ и КТ, которые выполняются лежа. С помощью этих методов не удается выявить только совсем незначительные изменения. Развитие методов визуализации значительными темпами привело к улучшению чувствительности и выявления первичного очага поражения позвоночника опухолью или ее метастазом. Наиболее часто используемые методы это МРТ, КТ, мелография, сцинтиграфия (позитронно эмиссионная томография — ПЭТ), ангиография и денситометрия. КТ и МРТ стали стандартом для определения локализации и распространения опухолевого процесса. МРТ обеспечивает разное излучение тканей и при контрастировании гадолинием можно отличить опухолевую ткань от окружающей нормальной ткани. КТ часто используют в сочетании с МРТ для оценки степени разрушения костной ткани и свойств костной архитектоники в целом. Применения МРТ и КТ одновременно бывает достаточно для определения характеристики опухоли без других методов обследования. До распространения МРТ методом выбора для оценки компрессии спинного мозга была КТ-миелография. Этот метод визуализации требует введения контраста в эпидуральное пространство. В настоящее время этот метод используется при наличии противопоказаний к МРТ из-за металлического импланта или инородного тела. Дополнить данные МРТ и КТ могут ПЭТ и ангиография. Сканирование костной ткани, основанное на отслеживании активности меток контраста, такого как технеций-99-ме-тилеен-дифосфанат, позволяет выявить участки роста кости или переломы, что делает этот метод высокочувствительным, но слабоспецифичным в отношении неопластических процессов. ПЭТ основана на особенности метаболизма опухолевой ткани и разной способности клеток поглощать глюкозу. Помеченную меткой молекулу определяют в опухолевых клетках. Этот метод визуализации становиться все более популярным, так как позволяет изучить все тело за одну процедуру и получить точную информацию о масштабах опухолевого процесса. Ангиография может быть использована как в диагностических целях, так и в терапевтических, она может помочь в определении такого очага, как аневризмальная костная киста или гемангиома. Альтернативой ангиографии может служить эмболизация сосудов позвоночника при почечно-клеточной карциноме или меланоме с одновременным изучением источников кровоснабжения опухоли. Перед любым хирургическим вмешательством и при отсутствии точного диагноза необходимо выполнение биопсии и принятия решения о тактике. Получение гистологического материала наиболее часто проводят под контролем КТ. Эта процедура стала безопасной, экономически выгодной и достаточно надежной. После получения всех данных, консилиумом в составе хирургов вертебрологов, онкологов и рентгенологов-онкологов, а также пациента и его родственников принимается решение о лечении пациента. Аргументами в пользу решения вопроса об операции считается паллиативность, декомпрессия и/или лечение при редких первичных очагах поражения. Однако все эти факторы в свете общей выживаемости пациентов, прогноза и прогрессирования делают принятие решения об операции очень сложным.
— Также рекомендуем «Показания для операции при опухоли грудного отдела позвоночника» Оглавление темы «Хирургия опухоли грудного отдела позвоночника.»:
|
Источник
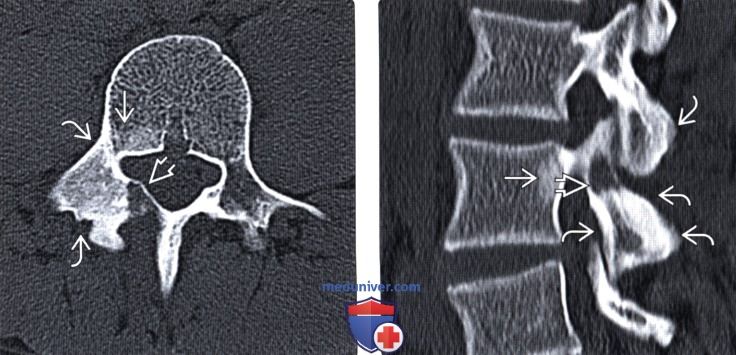
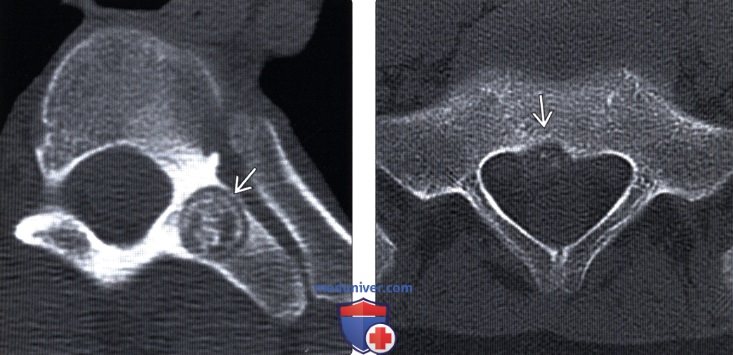
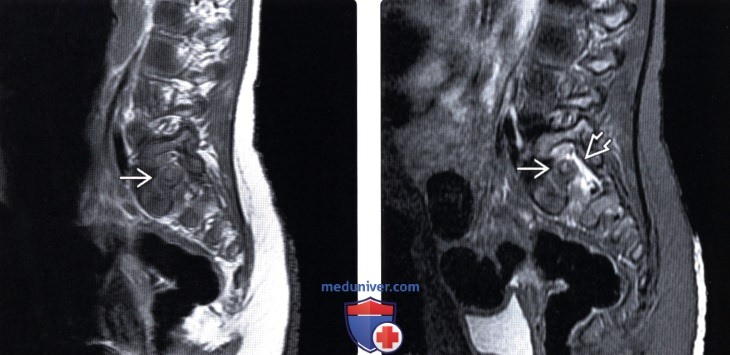
Лучевая диагностика остеоид-остеомы позвоночникаа) Терминология: б) Визуализация: 1. Общие характеристики: 2. Рентгенологические данные: 3. КТ при остеоид-остеоме (ОО): 4. МРТ при остеоид-остеоме (ОО): 5. Радиоизотопные методы исследования: 6. Рекомендации по визуализации:
в) Дифференциальная диагностика остеоид-остеомы (ОО): 1. Остеобластома: 2. Стрессовый перелом корня или пластинки дуги: 3. Односторонний спондилолиз: 4. Односторонний дефект корня или межсуставной части дуги: 5. Склерозирующий метастаз: 6. Лимфома: 7. Спондилит: 8. Саркома Юинга:
г) Патология: 1. Общие характеристики: 2. Макроскопические и хирургические особенности: 3. Микроскопия:
д) Клинические особенности: 1. Клиническая картина остеоид-остеомы (ОО): 2. Демография: 3. Течение заболевания и прогноз: 4. Лечение остеоид-остеомы (ОО): д) Диагностический поиск: е) Список использованной литературы: — Также рекомендуем «Рентгенограмма, КТ остеобластомы позвоночника» Редактор: Искандер Милевски. Дата публикации: 23.8.2019 |
Источник