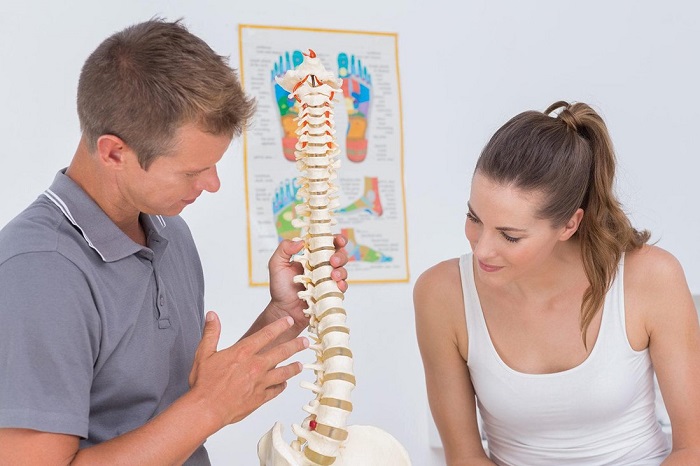
Поясничный отдел позвоночника и колени

Многие люди предполагают, что если у них болит колено, то это из-за проблемы с коленным суставом. Это не всегда так. Хотя дискомфорт может быть вызван состоянием колена, он также может быть результатом выпячивания диска или защемления нерва в нижней части спины. Работа с физиотерапевтом может помочь определить, так ли это.
Боль в бедре или колене может исходить от самого коленного сустава, но она также может появиться в результате защемления нерва в спине. Посещение врача, а затем тесное сотрудничество с физиотерапевтом, который является специалистом по позвоночнику, может помочь вам быстро и безопасно определить причину вашей боли и быстро вернуться к активному образу жизни.
Почему проблемы с позвоночников вызывают боль в колене?
Нервы, которые передают ощущение боли ногам и ступням, расположены в нижней части спины. Иногда с возрастом или травмой диски между позвонками могут выпячиваться и давить на эти нервы.
Когда это происходит, нерв становится раздраженным и посылает болевые сигналы. Расположение боли зависит от того, какой диск выступает. Сила боли зависит от того, какая именно часть диска давит на нерв. Нервы, которые посылают импульсы к колену, расположены на втором, третьем и четвертом поясничных позвоночных уровнях в нижней части спины.
Если выпуклый диск, костная шпора или сустав во втором, третьем или четвертом поясничном позвонке сжимают («зажимают») нерв, блуждающая боль часто ощущается в колене.
Блуждающая боль — это боль, которая ощущается не в том месте, где находится причина. Это результат передачи болевых сигналов по сети взаимосвязанных сенсорных нервов.
Это состояние может быть диагностировано врачом после подробного анамнеза и физического обследования. Если нерв, который подает импульсы бедру и колену, раздражен или защемлен, вы можете чувствовать множество симптомов, включая:
- Боль в передней части бедра.
- Боль в колене.
- Онемение или покалывание в бедре.
- Слабость в мышцах бедра или четырехглавой мышцы.
Если у вас есть какие-либо из этих симптомов, обратитесь к врачу. В некоторых случаях, бедро может быть виновником , поэтому необходимо тщательное обследование, чтобы найти истинную причину боли в колене.
Лечение боли в колене
Лечение боли в колене из-за сдавливания или раздражения спинного нерва может быть выполнено с помощью операции, но сначала необходимо испробовать все консервативные меры. Инъекции стероидов могут использоваться, если это необходимо, для уменьшения воспаления вокруг нервного корешка, но, опять же, это не входит в первоначальный план лечения.
Физическая терапия занимает центральное место в плане лечения и может включать такие вмешательства, как растяжка спины и упражнения для укрепления позвоночника.
Грамотный физиотерапевт может определить, происходит ли ваша боль в позвоночнике или колене от определенных движений. Если вы выполняете упражнение для спины и боль в позвоночнике централизуется в боль в колене, то с большой вероятностью эта боль передается со спины.
Гимнастика для спины при болях в колене:
Продолжение выполнения упражнений для централизации боли может помочь вам быстро и безопасно избавиться от боли в колене и вернуться к нормальной деятельности. Если ваши боли в колене уменьшаются с помощью упражнений для позвоночника, ваш физиотерапевт может также показать вам упражнения для постуральной коррекции и стратегии, чтобы удерживать давление от сжатого нерва.
С другой стороны, если движения в позвоночнике не влияют на боль в колене, физиотерапевт может определить, вызвана ли ваша боль проблемой с коленным или тазобедренным суставом.
![]() Коллаген Ультра содержит природный легкоусвояемый коллаген, который является строительным материалом организма. Коллаген участвует в процессе восстановления после травм, обеспечивает подвижность суставов.
Коллаген Ультра содержит природный легкоусвояемый коллаген, который является строительным материалом организма. Коллаген участвует в процессе восстановления после травм, обеспечивает подвижность суставов.
Одновременно с началом лечения и физиотерапии начните курс БАДов Коллаген Ультра. Коллаген Ультра значительно ускорит восстановление тканей коленей и позвоночника, усилив в несколько раз эффект физиотерапии. Заказать Коллаген Ультра можно на сайтах по ссылке: https://zapitanie.ru/gde_kupit_anfeya_i_kollagen
Источник
Может ли болеть колено от позвоночника или это локальная боль и на нее стоит обращать особого внимания? Боль в колене может быть связана совершенно с другими частями организма. Она может свидетельствовать о нарушениях в коленном суставе, или же сигнализировать о более значительных нарушениях в позвоночнике, обменных процессах организма. Важно не запускать болезнь, и вовремя начать лечение. Что бывает причиной болей и к какому специалисту обращаться? Расскажем об этом.
Причины болей в коленях и пояснице

Колено или колени могут болеть по самым различным причинам, но если при этом болезненные ощущения имеются и в пояснице, то корень проблемы стоит искать не в самом суставе или связках, а в более общих проблемах опорно-двигательной системы. Локальное лечение колена при этом лишь усугубит и обострит нежелательный процесс. Требуется тщательная диагностика для выявления точного диагноза. Вариантов много: от радикулита до отклонений в работе нервной системы.
Боли начинаются по-разному: резко и внезапно или мягко и постепенно нарастают. От поясницы они переходят к тазу, а дальше распространяются на колено. Больному становится сложно ходить, он начинает хромать, избегать нагрузок на колено, а это ведет к изменениям в суставе и мягких тканях: мышцы атрофируются, снижается подвижность, основное заболевание продолжает развиваться. Могут не проявлять себя в покое или быть постоянными.
При подобных симптомах, в первую очередь, подозрение падает на остеохондроз или радикулит (тоже является проявлением первого). Остеохондроз имеет самую различную локализацию и приводит к дистрофическим изменениям в позвоночнике. Он ведет к изменениям в костях и связках позвоночника, возникающих из-за дегенеративных нарушений межпозвонковых дисков. Часто им страдают лица с нарушением осанки, люди в преклонном возрасте. Усугубляется проблема возможным наличием межпозвоночной грыжи.
При пояснично-крестцовом радикулите меняется осанка и повадки. При ходьбе больной наклоняется вперед, а когда стоит – опирается на здоровую ногу, снижая нагрузку на нервные стволы, уменьшая боль. Болезненные ощущения в пояснице и колене чаще односторонние, усиливающиеся при напряжении: ходьбе, чихании, кашле и т. д. Независимо от диагноза, болевой синдром возникает по четырем причинам:
- Сидячий образ жизни, нарушение осанки, сопутствующие заболевания;
- Дистрофические изменения в позвоночных тканях;
- Результат травм или ушибов, чрезмерных нагрузок;
- Перенесенное переохлаждение или возникновение миозита и подобных нервно-мышечных проблем.

Болезнь может быть вызвана врожденной неполноценностью межпозвонковых дисков. Хронические инфекции тоже порой провоцируют заболевание. В зависимости от конкретных причин, взывающих боли в пояснице и в коленях будет отличаться диагноз и назначения врача. Своевременное диагностика и лечение помогут минимизировать негативные последствия болезни и изменений в хрящевых и костных тканях.
Способы диагностики
Для установления точного диагноза без исследований не обойтись. Они помогут увидеть внутренние процессы организма, позвоночника и коленного сустава, сделать наиболее точные выводы о типе болей и стадии заболевания. Только после этого может быть назначено наиболее эффективное лечение. В качестве диагностики сегодня используют:
- МРТ;
- КТ;
- Рентген;
- УЗД суставов;
- Лабораторные исследования (крови, мочи).
Назначениями и лечением боли в пояснице и в коленях занимаются ортопед, травматолог, вертебролог и невропатолог.
Методы лечения

После определения причин болей в пояснице и коленях, назначают советующее лечение. Иногда бывает достаточно ЛФК и мазей, а порой требуется целый ряд мер по восстановлению здоровья позвоночника и коленей. В качестве местного обезболивающего средства назначают:
- Финалгон;
- Никофлекс;
- Капсин;
- Крем Чага;
- Горчичники;
- Согревающий перцовый пластырь.
Из домашних средств могут помочь грелки, мешочек с подогретым песком, шерстяной шарф или платок. При воспалительных процессах помогают также растирания с применением обезболивающих мазей типа: индометациновой, вольтареновой, ортофеновой и др. При очень сильных болях проводят противовоспалительные и обезболивающие инъекции:
- Анальгетиками (анальгин, седалгин, баралгин, спазган);
- Нестероидными противовоспалительными средствами (ибупрофен, диклофенак, ортофен, вольтарен).
При этом важно знать о противопоказаниях и сочетаниях с другими принимаемыми пациентом препаратами. Подбором лекарств, доз и сроков применения занимается лечащий врач. Для пожилых больных нестероидные лекарственные средства могут заменить на ингибиторы циклооксигеназы-2: целекоксиб, целебрекс, нимесил, рофекоксиб, виокс, мовалис, месулид и др.
Все перечисленные медицинские средства лишь убирают раздражающий симптом – боль, но не лечат ее причину. Для излечения выписывают восстанавливающие хрящевую ткань природные полисахариды в составе:
- Ампул или порошка глюкозамина сульфата – Дона;
- Капсул хондроитина сульфата – Структум;
- Комбинации этих двух – Хондро или Артра.
Также при болях в спине, отдающей в колено могут быть назначены следующие процедуры:
- Электроанальгезия через кожу;
- Синусоидально-модулированные или диадинамические токи;
- Электрофорез с обезболивающим;
- Рефлексотерапия (иглоукалывание, лазерная терапия, прижигание) и пр.
Во время стационарного лечения при радикулите проводят подводное или сухое вытягивание туловища (тракционную терапию), бальнеотерапию (специальные ванны с сульфидом, йодобромом и т. д.), теплые грязевые аппликации.
Для уменьшения боли и ее профилактики иногда прописывают носить ортезы – наружные приспособления для поддержания осанки и разгрузки спины: корсета или полукорсета, реклинатора, бандажа, специальных поясов. Ношение таких приспособлений и срок использования назначает лечащий врач. Самостоятельное назначение может нанести вред: длительное ношение приводит к ослаблению и атрофированнию мышц, тугое затягивание – затрудняет кровообращение, дыхание, пищеварение.
Конкретные назначения зависят от точного диагноза, течения болезни, возраста и состояния больного. В любом случае должна проводится лечебная физкультура, назначенная специалистом, который объяснит какие упражнения делать, покажет, как правильно и укажет частоту их проведения.
Профилактика заболеваний позвоночника
Не стоит ждать, когда позвоночник заявит о себе болью. Не стоит также игнорировать болезненные ощущения – лучше сразу пройти обследование и начать лечение, если оно потребуется. Знание профилактических мер для поддержания здоровья позвоночника помогут сохранить его здоровье и молодость, а вместе с ним – хорошее самочувствие, настроение и активность.
Для поддержания здоровья спины, помните и выполняйте следующие правила:
- Движение – основа здоровых суставов и позвонков. Чем активней человек, тем он здоровее. При сидячей работе делайте 15-ти минутные перерывы каждых полчаса-час для разминки, активно проводите выходные, как можно чаще ходите пешком. Сильные мышцы спины – отличный щит от его травм и повреждений. Очень полезно заниматься плаванием;
- Долой вредные привычки. Курение высушивает водный баланс межпозвонковой жидкости, приводя к их хрупкости. Курильщик значительно повышает риск возникновения болезней костно-хрящевых тканей;
- Не забывайте об осанке. Не сутультесь, не сидите постоянно в неровном положении – следите за тем, чтобы спина была ровной и излишне не напряженной;
- Укрепляйте поясничный отдел спины, наиболее подверженный нагрузкам. Накачивание пресса, стойка в «планке», упражнения на скручивание и растягивание помогут в этом лучше всего;
- Обратите внимание на позу сна. Идеально спать на боку в позе «зародыша» на достаточно твердой поверхности – это отлично расслабляет спину. Снять напряжение с колен поможет подушка, положенная между них;
- Не игнорируйте болевые сигналы. Боль – язык тела о том, что в нем что-то вышло из строя. Если она не утихает, постепенно распространяясь на колено или сопровождается ощущениями слабости и онемения конечностей – стоит пройти обследование;
- Не перенапрягайте спину и суставы, не переохлаждайте их.
Сделайте эти правила образом своей жизни, постепенно вытесняя старые привычки, ухудшающие состояние опорно-двигательного аппарата и сможете еще долго наслаждаться своим здоровьем.
Источник
Поясничный остеохондроз и ноги связаны между собой тончайшей сетью нервного волокна. Дело в том, что именно в пояснично-крестцовом отделе позвоночника от спинного мозга отходят корешковые нервы, которые отвечают за иннервацию тканей нижних конечностей. Совершенно очевидно, что при дегенеративном дистрофическом разрушении межпозвоночных дисков происходит компрессионное сдавливание корешковых нервов и они не могут обеспечивать полноценную иннервацию. Начинаются проблемы с ногами – они немеют, слабеют и болят.
Что делать в такой ситуации и к какому врачу обратится за помощью? На эти вопросы найдете ответы в предлагаемой вашему вниманию статье.
Начнем с того, что остеохондроз поясничного отдела на ноги может оказывать влияние не на любой стадии своего развития, а только в запущенных случаях, когда происходит сдавливание нервного волокна. Чтобы лучше понять данный процесс,
Рассмотрим физиологию иннервации нижних конечностей:
- от спинного мозга, который находится внутри позвоночного столба через боковые фораминальные отверстия отходят парные корешковые нервы;
- они содержат в себя сенсорные (чувствительные), моторные (двигательные) и смешанные типы аксонов;
- по мере удаления от позвоночника корешковые нервы разветвляются и часть ветвей направляется к мягким тканям, а часть к пояснично-крестцовому нервному сплетению;
- из нервного сплетения выходят нервы, отвечающие за иннервацию нижних конечностей (самые крупные из них это паховый, бедренный, седалищный, кожный латеральный и т.д.);
- каждый из таких нервов сформирован из ответвлений нескольких корешковых нервов, таким образом осуществляется защита в случае поражения одного корешка;
- по мере своего продвижения крупные нервы распадаются на более мелкие.
Что может стать причиной повреждения нервного волокна, которое отвечает за иннервацию нижних конечностей:
- снижение высоты межпозвоночного диска на фоне дегенеративных дистрофических изменений в хрящевых тканях (остеохондроз на стадии протрузии);
- разрыв фиброзного кольца межпозвоночного диска и грыжевое выпячивание пульпозного ядра, которое оказывает давление на корешковый нерв или мягкие ткани, вызывая сильное воспаление и отечность;
- смещение тела позвонка на фоне снижения высоты межпозвоночного диска и сдавливание спинномозгового канала;
- поражение пояснично-крестцового нервного сплетения (плексит);
- защемление нервов по пути их прохождения через ткани к нижним конечностям, например, синдром грушевидной мышцы;
- травматическое поражение целостности нервного волокна (разрывы, переломы костной ткани, растяжения связочной и сухожильной ткани и т.д.).
при подобных патологиях нужно обращаться на приём к неврологу или вертебрологу. Эти доктора смогут поставить точный диагноз и назначить эффективное и безопасное лечение. Перед его проведением следует исключить все вероятные факторы риска, которые могут привести к поражению пояснично-крестцового отдела позвоночника и вызывать ощущение онемения и боль в ногах.
Почему поясничный остеохондроз отдает в ногу?
Поясничный остеохондроз отдает в ногу – почему это происходит уже объяснили выше. А теперь разберемся в том, на какой стадии развития дегенеративных дистрофических изменений в межпозвоночных дисках может наблюдаться такое клиническое проявление.
Чаще всего остеохондроз поясничного отдела отдает в ногу на той стадии, когда начинает повреждаться нервное волокно. Одна из функций позвоночго столба – защитная. Внутри позвоночного столба находится спинномозговой канал. Там располагается защищенный твердыми оболочками спинной мозг. Он окружен ликвором (жидкостью, через которую передаются нервные импульсы от головного мозга к телу и обратно).
От спинного мозга отходят нервные волокна, отвечающие за иннервацию всего тела. Это вегетативная нервная система и она обеспечивает функциональность всех тканей, систем и внутренних органов.
Задача позвончого столба – обеспечивать безопасность этих процессов. Для этого предусмотрены эластичные хрящевые диски, которые разделяют между собой соседние тела позвонков, не позволяя им сомкнуться во время движений и сдавить корешковые нервы, которые располагаются между ними.
Строение межпозвоночного диска с одной стороны простое – это фиброзное кольцо и расположенное внутри него пульпозное ядро, с другой стороны незащищенное. Нет защиты от того, что человек будет вести пассивный образ жизни.
Природой так устроено, что здоровье межпозвоночных дисков напрямую зависит от степени работоспособности окружающих позвоночный столб паравертебральных мышц. Они сокращаются при физической нагрузке и выделяют жидкость. В ней растворены питательные вещества и кислород. Эта жидкость усваивается хрящевыми тканями фиброзного кольца межпозвоночного диска. Обратный процесс происходит при расслаблении мышцы и сжатии межпозвоночного диска. Так осуществляется диффузное питание. Другого способа получения жидкости и питательных веществ у межпозвоночных дисков нет.
Поясничный остеохондроз и боли в ногах могут развиваться при воздействии следующих факторов риска:
- избыточная масса тела – чем она выше, тем сильнее оказывается давление на хрящевые межпозвоночные диски;
- отсутствие регулярных физических нагрузок в достаточном объеме;
- тяжёлый физический труд или длительное нахождение в статичном положении, в результате чего мышцы спазмируются и утрачивают способность осуществлять диффузное питание хрящевых тканей;
- курение и употребление алкоголя;
- неправильная постановка стопы в виде плоскостопия и косолапости – неправильно распределяется амортизационная нагрузка;
- ношение неправильно подобранной одежды и обуви;
- нарушение правил эргономики организации своего спального и рабочего места;
- искривление позвончого столба и изменение осанки.
Эти факторы негативного влияния следует исключать из своей жизни для проведения активной профилактики поясничного остеохондроза.
Остеохондроз поясничного отдела и боли в ногах
Поясничный остеохондроз боли в ногах может провоцировать при радикулите, ишиасе и других вариантах осложнений. Как правило все клинические случаи связаны с компрессией нервного волокна. Реже остеохондроз поясничного отдела боли в ногах вызывает по причине нарушения иннервации сосудистого русла.
В таких случаях у пациента начинает развиваться:
- атеросклероз кровеносных сосудов – отложение холестериновых бляшек на внутреннем эндотелии на фоне снижения сократительной активности мышечной сосудистой стенки;
- варикозное расширение вен нижних конечностей – застой венозной крови с последующим разрушением системы клапанов, влечёт за собой нарушение гемодинамики, отёчность мягких тканей, развитие трофических язв голени;
- облитерирующий эндартериит – чаще развивается у лиц мужского пола, имеющих проблемы с поясничным отделом позвоночника, курящих и ведущих малоподвижный образ жизни.
Если у вас развивается поясничный остеохондроз и болят ноги, рекомендуем как можно быстрее обратиться на прием к неврологу. Это состояние может быть опасно для вашего здоровья. Поражаются нервные волокна, которые регулируют не только чувствительность. В скором времени у вас может появиться выраженная мышечная слабость. Появится быстрая утомляемость мышц ног и начнется их дистрофия. Это очень серьезные осложнения поясничного остеохондроза которые могут привести в итоге к параличу и парезу. Вы можете стать инвалидом.
Онемение ног при поясничном остеохондрозе
Остеохондроз в поясничном отделе позвоночника ноги затрагивает по-разному. У кого-то появляются боли, другие страдают от ощущения онемения. И это важно разделять. В обоих случаях поражаются сенсорные типы нервного волокна. Но в первом варианте от нарушения процесса иннервации происходят трофические ишемические изменения, которые и провоцируют болевой синдром. Во втором случае онемение свидетельствует о начальных дистрофических процессах или об окончательной атрофии нервного волокна.
Как вы понимаете, онемение ног при поясничном остеохондрозе не является безобидным признаком, на который можно не обращать особого внимания. Стоит быть предельно внимательным, особенно если клинический признак затрагивает сразу обе конечности. Это говорит о том, что компрессии подвергается не корешковый нерв, который отвечает только за одну конечность, а спинной мозг. Это может быть стеноз спинномозгового канала. Это состояние рано или поздно спровоцирует полный паралич нижней части тела.
Второе опасное состояние, которое может присутствовать на фоне поясничного остеохондроза, заключается в том, что происходит защемление нервных сплетений. Чаще других за счет отечности мягких тканей защемляется «конский хвост».
Слабость в ногах при поясничном остеохондрозе
Может ли поясничный остеохондроз вызывать слабость в ногах и почему это происходит. В области поясничного отдела позвоночника отходят не только чувствительные аксоны, которые отвечают за передачу ощущений от нижних конечностей к структурам головного мозга. Здесь же выходят и двигательные нервные волокна. По ним к миоцитам приходит сигнал из головного мозга (двигательного центра), дающий команду расслабится или сжаться. Таким образом осуществляется управление мышцами.
Слабость в ногах при поясничном остеохондрозе связана с тем, что прохождение команды по моторным аксонам блокируется на каком-то уровне. Это может быть межпозвоночная грыжа, которая давит на корешковый нерв, отек мягких тканей или напряжение мышц, которые сдавливают ответвления корешковых нервов. Часто мышечная слабость бывает сопряжена с сосудистыми проблемами.
Появление выраженной слабости в ногах на фоне длительно протекающего поясничного остеохондроза практически всегда связано с серьезными осложнениями. Это может быть стеноз спинномозгового канала, выпадение межпозвоночной грыжи, смещение тела позвонка или поражение пояснично-крестцового нервного сплетения. Обратитесь срочно к врачу.
Что делать, если при поясничном остеохондрозе болят ноги
Если на фоне остеохондроза поясничного отдела болят ноги, первое что делать – обращаться за медицинской помощью. Следует записаться на прием к вертебрологу или неврологу. Врач назначит ряд обследований. Наиболее достоверные сведения о текущем состоянии нервного волокна и хрящевых тканей позвоночника позволяет получить МРТ обследование. Но оно не всегда доступно. Поэтому для опытного врача будет достаточно осмотра, мануального обследования, функциональных диагностических тестов и рентгенографического снимка, по которому он оценит состояние хрящевой и костной ткани позвоночго столба.
Лечение боли, онемения или слабости в ногах изолированно от основного заболевания проводить невозможно. Необходимо проводить комплексную терапию, направленную на восстановление ткани позвончого столба. Делать это целесообразно с помощью методов мануальной терапии, поскольку нет никаких фармакологических препаратов, которые могли бы это сделать. Хондропротекторы не имеют никакого лечебного воздействия без их использования в сочетании с методами мануального воздействия. Как вы уже поняли, при остеохондрозе нарушается диффузное питание хрящевых тканей. Поэтому хондропротекторы просто не проникают внутрь хрящевых межпозвоночных дисков.
Для начала нужно восстановить нормальные межпозвоночные промежутки с помощью вытяжения позвончого столба. Затем задействовать остеопатию, массаж, лечебную физкультуры, кинезиотерапию, физиопроцедуры и т.д. Для проведения лечения обратитесь в клинику мануальной терапии по месту жительства. Там вам разработают индивидуальный курс терапии, который восстановит иннервацию нижних конечностей.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(8) чел. ответили полезен
Источник
