Положение пациента в постели при переломе позвоночника
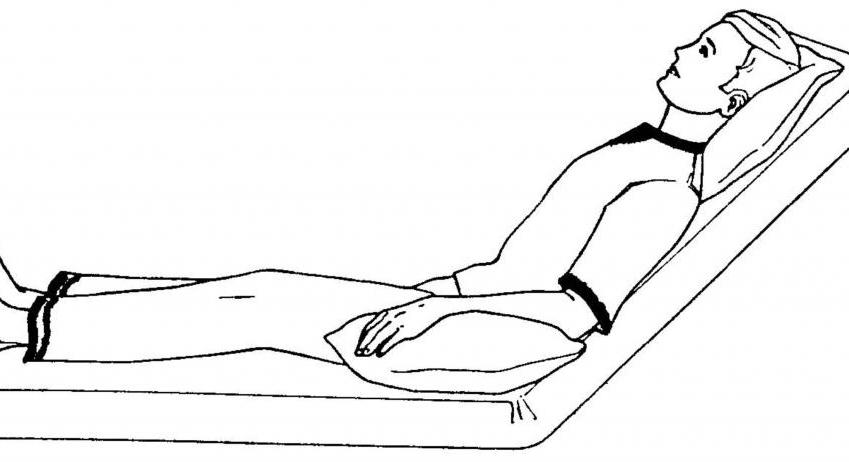
В тех случаях, когда человек в результате серьезной травмы или болезни теряет подвижность, для его лечения и реабилитации имеют значение абсолютно любые детали: от правильно назначенных медикаментов до благоприятного микроклимата вокруг. Но особенно важна определенная биомеханика тела при подборе положения в постели пациента. От правильно подобранной пассивной позы во многом зависит здоровье больного. А выбранная поза в период течения заболевания может стать некой диагностической характеристикой.
Виды положения пациента в постели
Определенное расположение тела больного во многом указывает на степень тяжести его заболевания. Положение пациента в постели бывает:
- активным;
- пассивным;
- вынужденным.
Каждая из этих групп имеет собственную градацию по степени тяжести и характеристике заболевания.
Понятие активного положения
Активное положение пациента в постели характеризуется набором определенных поз, которые больной, хоть с трудом, но в состоянии сменять. При перемещении в пространстве человек также может испытывать неприятные и даже болезненные ощущения. Данный тип свойственен для легкого течения болезни или периода выздоровления.
Вынужденное
Вынужденное положение пациента в постели наблюдается тогда, когда больной, испытывая сильные боли, принимает такую позу, которая, как ему кажется, хоть немного, но облегчает неприятные ощущения. Положение тела больного — это очень важная характеристика, которая в определенных случаях способна указать на локализацию боли и непосредственно сам недуг.

Существует множество поз, которые так или иначе сопутствуют определенным заболеваниям. Например, при обострившемся панкреатите пациент лежит на кровати, прижав ноги к груди, в так называемой «позе плода». При перитоните больной старается занять положение полной неподвижности, так как любое движение вызывает сильные боли.
При таком заболевании, как столбняк, пациент во время судорог выгибается дугой, упираясь головой и ногами в края кровати.
Пассивное
В тех ситуациях, когда пациенту необходимо длительное время находиться в вынужденном неподвижном состоянии, используют положения в постели пациента, основанные на правильной биомеханики тела:
- на спине;
- на боку;
- на животе;
- положение Фаулера;
- положение Симса.
Положение на спине
Данная поза осуществляется в том случае, если пациент полностью пассивен. Положение в постели пациента на спине формируется следующим образом:
- Больного укладывают на спину на горизонтальную поверхность.
- Под поясницу подкладывают валик, под голову и плечи — подушки, но таким образом, чтобы не было напряжения поясничного отдела.
- Подкладывают валики возле наружной стороны бедер, чтобы избежать такого явления, как поворот наружу.
- Подкладывают валики в нижнюю часть голени, что должно обеспечить отсутствие пролежней.
- Реализуют перпендикулярный упор стоп, чтобы предотвратить повороты и провисание.
- Руки кладут ладонями вниз, вкладывая в ладонь валики, и также закрепляя их во избежании поворота.

Положение Фаулера
Это определенное положение в постели пациента, которое характеризуется, как поза полусидя. Данная поза формируется при помещении пациента на поверхность кровати с приподнятым верхом под углом от 45 до 60 градусов.

Тело больного также закрепляется валиками, согласно правильной биомеханике, стопам придается перпендикулярный упор. В таком положении больному, находящемуся в ясном сознании, будет удобно общаться с людьми, принимать пищу и совершать иные процедуры.
Положение на животе
Данная поза рекомендована пациенту в том случае, если у него уже существует риск образования пролежней.
Для осуществления такого положения пациента аккуратно кладут на горизонтальную поверхность без подушек. Голову поворачивают в бок и подкладывают под нее узкий небольшой валик, чтобы избежать излишней нагрузки на позвонки. Ниже уровня диафрагмы под живот подкладывается подушка, уменьшающая давление на позвоночник. Руки необходимо поднять и согнуть таким образом, чтобы кисти находились на уровне головы. Ноги также закрепляются валиками, под нижнюю часть кладутся подушечки.
Положение на боку
Данный вид положения пациента в постели рекомендуется для профилактики образования пролежней.
Поза реализуется на полностью горизонтальной поверхности. Пациента кладут на бок, подгибая ему верхнюю ногу и подкладывая под нее нижнюю. Голову и плечи укладывают на подушку. Также специальными валиками, размещающимися возле спины, закрепляют пациента в боковом положении. Под ноги кладут подушку, рукам придают согнутое состояние, размещая одну возле головы, другую — на подушке на уровне плеч. Для стоп организуют упор, как во всех других положениях.
Положение Симса
Это определенное положение пациента в постели, когда его тело находится в позе, смежной с «лежа на боку» и «лежа на животе».

Для ее реализации пациента кладут полубоком на горизонтальную поверхность, подкладывая под голову подушку. Одну руку размещают на подушке на уровне головы, другую уводят вниз для сохранения правильной биомеханики. Под верхнюю ногу, согнутую таким образом, чтобы она находилась на уровне нижней трети бедра, подкладывают подушку. Стопам придается правильный упор.
Общие правила
Положение больного в постели — это очень важный этап, как в лечении, так и в диагностике. По многим позам можно даже охарактеризовать заболевание.
С особой осторожностью нужно относиться к больным, которые ввиду своей болезни не могут самостоятельно перемещаться в пространстве. В процессе формирования наиболее благоприятный позы необходимо руководствоваться правилами биомеханики, соблюдать аккуратность и осторожность. В противном случае, поза или перемещение могут стать причиной растяжений или более серьезных травм.
Также необходимо обо всех манипуляциях и перемещениях сообщать пациенту и получать его одобрение и согласие. Стоит учитывать, что пациенту с высоким риском развития пролежней показаны смены различных положений каждые два часа. После каждой смены поз медперсонал должен убедиться, что больной находится в удобном и комфортном положении.
Источник

Восстановление после перелома позвоночника
Травмы позвоночника являются очень опасными для здоровья и приводят к серьезным осложнениям, инвалидности больного. Специалисты разработали рекомендации при переломе позвоночника, которые направлены на облегчение состояния пострадавшего и ускорение процесса реабилитации.
Правильное и своевременное выполнение необходимых процедур помогут человеку восстановится после сложной травмы и вернутся к прежнему образу жизни.
Главные задачи реабилитации
Спинной мозг человека надежно защищен от случайных повреждений, но при травмах, автомобильных авариях, при падении чрезмерная нагрузка на позвоночный столб приводит к его перелому.
Основными причинами патологии являются:
- падение с высоты;
- авария;
- спортивные травмы;
- остеопороз и опухолевые процессы в области позвоночника;
- сильные удары в спину.
Важнейшим этапом является период после перелома позвоночника, когда от пострадавшего требуется активное участие в восстановлении. Во время перелома может пострадать грудной, шейный, поясничный отдел, а также крестец и копчик.
Переломы бывают следующих видов:
- Травма с повреждением спинного мозга.
- Перелом, при котором спинной мозг не пострадал.
Одну из самых распространенных травм спины можно увидеть на фото.

Виды перелома позвоночника
Людей с травмой можно отнести к трем реабилитационным группам, у которых отличаются восстановительные методы.
| Первая группа | Пациенты с минимальными травмами, когда спинной мозг функционирует как прежде. Например, легкий ушиб или сотрясение могут привести к такой патологии. Во время реабилитации устраняют острые болевые ощущения, возвращают полную функциональность позвоночника, прежнюю активность человека и предупреждают деформации. Длительность такого восстановления — от 1 месяца до полугода. |
| Вторая группа | Пострадавшие с травмой средней тяжести. Как правило, повреждение происходит в нижнем и грудном отделе. Цель у реабилитации в максимальном восстановлении двигательной активности пациента, самостоятельному движению и обслуживанию себя, возвращение старых или приобретение новых профессиональных навыков. Срок такого периода составляет не меньше одного года. |
| Третья группа | Тяжелые повреждения позвоночника в грудном, шейном отделе нуждаются в длительной помощи и относятся к третьей группе. Задачей такого периода будет полное или частичное восстановление самообслуживания с помощью специальных устройств. Работа с тяжелыми пациентами продолжается приблизительно 2 года. |
Реабилитация включает различные упражнения, массаж для того, чтобы больной как можно скорее возвратился к нормальному ритму жизни. На комплекс процедур влияет степень повреждения, вид травмы и общее состояние здоровья больного. Инструкция требует четко придерживаться правил выполнения лечебной физкультуры, иначе можно серьезно навредить здоровью.
Общие рекомендации в восстановительный период
При различных повреждениях позвоночника сразу меняют свой привычный режим.
Некоторые правила должны соблюдать все пострадавшие, чтобы состояние не ухудшилось, мышцы оставались в тонусе, а поврежденный отдел полностью восстановился.
- Два раза в год выполнять рекомендованные специалистом физиотерапевтические и другие процедуры.
- Первые несколько месяцев пациенту запрещается сидеть. В зависимости от типа травмы и осложнений патологии доктор определит, когда можно садиться после перелома позвоночника.
- Необходимо правильно лежать на кровати и следить за положением тела. Во время сна спина должна быть в правильном положении, чему помогут ортопедические матрацы и другие лечебные приспособления. Подходит валик в области шеи и поясницы.
- Для грамотной коррекции и плотной фиксации травмированной спины назначают жесткий корсет.
Несмотря на отсутствие боли, человеку длительное время не разрешается сидеть. Нужно позабыть про активные виды спорта, тяжести и большие физические нагрузки. Вид перелома и его осложнения определяют, когда можно сидеть после перелома позвоночника. Обычно такой период продолжается от 6 месяцев до одного года.
В некоторых случаях люди возвращаются к прежнему способу жизни уже через две недели, но врач учитывает следующие показатели:
- анализ крови;
- температуру тела;
- наличие болевых ощущений;
- тип повреждения.
Период, когда можно вставать после перелома позвоночника определяется по сложности и месту повреждения. При несложных переломах больному разрешается вставать уже через две недели. В других случаях средней тяжести понадобится не меньше 2 месяцев, чтобы встать с постели.
При тяжелых травмах человек не может ходить и реабилитация направлена на восстановление частичных функций организма, на самообслуживание больного.
Рекомендации! Понадобится осмотр невролога, терапевта, специалиста по лечебной физкультуре.
Современные методы лечения
Перелом позвоночника является сложнейшей патологией, процесс лечения довольно длительный. В первую очередь обеспечивают иммобилизацию пострадавшего. Курс комплексной терапии состоит из обезболивающих, противовоспалительных средств, витаминных веществ для общего укрепления организма.
Не обойтись без препаратов для ускорения обменных процессов в тканях. Часто одних медикаментов недостаточно, патологию устраняют хирургическим путем.
Пациенту нужен полный покой и постельный режим на долгое время. Для поддержки мышц понадобится корсет, специальный воротник. Строгие изменения нужно внести в рацион больного. Продукты, богатые кальцием, помогут восстановить хрящевую и костную ткань. Следует отказаться от вредных привычек, от жирных, соленых и копченых блюд.
Спорт после повреждения позвоночника
Тип травмы влияет на то, сможет ли человек ходить, быть активным или самостоятельно обслуживать себя. Некоторые люди интересуются, можно ли заниматься спортом при переломе позвоночника. Поскольку любые физические нагрузки запрещаются на период лечения или операции, больному нужно подождать улучшения общего состояния организма.
При некоторых видах травм ЛФК начинают практически сразу после неприятного события. В других случаях исходя из данных анализов и функциональности верхних, нижних конечностей начинают лечебные упражнения как можно раньше. Таким образом укрепляют мышечный корсет и не допускают пролежней и других осложнений.
Беременность и роды после травмы
Ответить на вопрос, можно ли рожать после перелома позвоночника, сможет только специалист после тщательного обследования. Как известно, во время вынашивания ребенка на позвоночник приходится большая нагрузка, потому при определенных повреждениях планировать беременность вовсе запрещено.
При несложных травмах понадобится контроль врача до родов, качественная профилактика осложнений патологии, инфекции мочеполовых путей и других заболеваний.
Чаще всего встречаются компрессионные переломы, после которых назначают кесарево сечение. Операция должна быть плановой, иначе возрастает риск для здоровья матери и ребенка. Почти всегда после переломов развивается остеохондроз различных отделов, который усложняет весь процесс вынашивания плода и приводит к сильным болям в спине.
В любом случае возможность родить ребенка у женщины появится только после полного курса правильной реабилитации. Рекомендуются специальные занятия для беременных, посещение бассейна, дыхательная гимнастика.
Важно! После родовой деятельности роженице обязательно делают МРТ позвоночника.
Правильные упражнения
Комплекс оздоровительной гимнастики назначается при отсутствии сильных болей в позвоночнике, по истечению двух и более месяцев. При легких повреждениях разрешается делать ЛФК сразу, когда прошла боль.
Специальные устройства для грамотной реабилитации помогают пострадавшему в следующих пунктах:
- нормализация биохимических процессов;
- приток крови к поврежденной области;
- предотвращается деформация позвоночника;
- постепенно улучшается подвижность и активность в спине;
- поддерживается стабильное состояние здоровья;
- восстанавливаются ткани возле больного места.
Человеку становится гораздо легче после выполнения упражнений, а боль уменьшается. Постепенно можно вернуть активность и не допустить атрофии мышц, пролежней. Различные клиники предоставляют целый комплекс услуг по восстановлению пациентов после легкой травмы, средней тяжести и при сложных переломах.
Цена зависит от вида повреждения и длительности реабилитации. Важен индивидуальный подход к каждому человеку. Эффективную ЛФК можно увидеть на видео в этой статье.
Опасность перелома
У человека с травмой позвоночника не только меняется образ жизни, но и появляется высокий риск развития других патологий без должного лечения или реабилитации:
- остеохондроз;
- дегенеративные изменения из-за нестабильности поврежденного сегмента, в состав которого входят позвонки, суставы, связки и межпозвоночная жидкость;
- кифоз или стойкие деформации позвоночного столба, особенно при травмах грудного отдела;
- паралич из-за повреждения спинного мозга.
Любое осложнение может развиваться постепенно, ведь костные отломки травмируют разные участки спинного мозга, появляется онемение в руках, ногах, мышцы расслабляются, у больного наблюдается одышка, нарушение функции органов ЖКТ. Доктор объясняет пациенту как правильно спать, можно ли лежать на боку при переломе позвоночника, ведь неправильные движения и резкие повороты могут привести к смещению и осложнениям.
Чтобы добиться максимального результата от восстановительного периода после перелома нужно соединять медикаментозное лечение с правильными физическими нагрузками, лечебным массажем, физиотерапией и сбалансированным питанием. Многих тяжелых последствий можно избежать, выполняя рекомендации специалистов, что позволит человеку постепенно вернутся к активной жизни.
Источник
Тяжесть перелома позвоночника зависит от уровня его повреждения (шейный, грудной, поясничный отделы), от того, какая часть позвонка повреждена (тело, дужка, отростки). Наиболее тяжелым является перелом позвоночника в сочетании с травмой спинного мозга (осложненный перелом).
В большинстве случаев при переломе позвоночника больному предписывают строгий постельный режим. Пациента укладывают на кровать с деревянным щитом, головной ее конец приподнимают, под позвоночник на уровне перелома подкладывают мешочек с песком (реклинирующий валик). В дальнейшем при переломе грудного и поясничного отделов позвоночника осуществляют вытяжение с помощью лямок, проводимых через подмышечные впадины.
При повреждении шейного отдела вытяжение осуществляют на петле Глиссона, которая представляет собой специальное приспособление в виде матерчатого ошейника, охватывающего шею, подбородочную и затылочную часть головы. К верхней части петли подвешивают груз, тягу к которому перебрасывают через блок.
В ближайшие дни петлю Глиссона меняют на скелетное вытяжение за теменные бугры черепа. Фиксацию конструктивных элементов системы вытяжения выполняют таким образом, чтобы больной не касался ногами спинки кровати. Под действием силы тяжести тела происходит постепенное расслабление мускулатуры позвоночного столба, вправление вывихнутого позвонка (при вывихе) и увеличение расстояния между позвонками, освобождая тем самым спинной мозг и его корешки от сдавления.
Такой строгий постельный режим длится не менее месяца. При этом непосредственный уход за больными включает обеспечение санитарно-гигиенических условий, помощь при физиологических отправлениях, своевременную смену нательного и постельного белья, надлежащий туалет промежности и половых органов (особенно у женщин в период менструации).
В зависимости от уровня повреждения спинного мозга наблюдаются тяжелейшие функциональные расстройства различных органов. Если имела место травма I-III сегментов, то от остановки сердечной деятельности вследствие паралича сосудодвигательного центра в продолговатом мозге наступает смерть.
При повреждении спинного мозга на уровне IV-VI шейного позвонка первоначально развивается спинальный шок, который сопровождается исчезновением всех двигательных рефлексов, падением артериального давления, отсутствием акта произвольной дефекации и мочеиспускания. Спустя некоторое время на передний план выходят парезы и параличи. Расстройства дыхания связаны с нарушением иннервации межреберных мышц и угнетением кашлевого рефлекса. В этом случае дыхательная недостаточность быстро прогрессирует и для спасения жизни пострадавшего необходимы реанимационные мероприятия.
Перелом позвоночника с повреждением спинного мозга на уровне грудного отдела сопровождается «тазовыми» расстройствами (нарушение мочеиспускания и дефекации), а также параличом ног с отвисанием стоп. Первоначально у больных имеет место задержка мочеиспускания. Затем вследствие паралича сфинктеров мочевого пузыря происходит самопроизвольное вытекание мочи. Такие нарушения опасны тем, что быстро развивается восходящая инфекция мочевыводящих путей (цистит, пиелонефрит, уросепсис). Для их предупреждения регулярно, 2 раза в сутки, при помощи эластического катетера опорожняют мочевой пузырь и промывают его антисептиками (водный раствор фурацилина 1:5000, раствор перманганата калия 1:5000).
Поскольку срок восстановления произвольного мочевыделения длителен, то используют постоянный катетер, либо накладывают надлобковый свищ на мочевой пузырь. В том и другом случае целесообразно дренирование мочевого пузыря с помощью системы Монро. Устройство состоит из постоянного катетера, соединенного с двумя трубками через регулятор, с помощью которого по одной из них в мочевой пузырь подается антисептик, а по другой содержимое пузыря выводится наружу. Эта система позволяет выработать «автоматизм» мочеиспускания.
Вследствие нарушения двигательной функции кишечника невозможна самостоятельная дефекация. В связи с этим больные нуждаются в регулярном его освобождении с помощью очистительной клизмы. При ее неэффективности прибегают к механическому удалению каловых масс из прямой кишки указательным пальцем правой руки, одновременно совершая левой рукой массирующие движения в нижних отделах живота. Затем делают очистительную или сифонную клизму, а после дефекации – дополнительное подмывание промежности.
Травма спинного мозга сопровождается парезом ног, и возникшее длительное отвисание стоп приводит к развитию тяжелых контрактур в голеностопном суставе. Для предупреждения отвисания стопы накладывают гипсовую лонгету, которая удерживает стопу под прямым углом по отношению к голени.
У больных с повреждением спинного мозга складывается исключительно оптимальное сочетание глубоких трофических нарушений, связанных с его травмой, и других факторов, способствующих развитию пролежней. Поэтому профилактика пролежней становится крайне трудной, но чрезвычайно важной задачей ухода. Для этого используют все возможные средства и способы.
В рацион питания таких больных включают высококалорийную пищу, богато содержащую белки и витамины. Пациенты чаще всего самостоятельно питаться не могут, и их приходится кормить. Для этого прикроватный столик пододвигают как можно ближе к головному концу кровати и кормят больного с ложки. Жидкую пищу дают через поильник.
Г. ВОПРОСЫ ДЛЯ САМОСТОЯТЕЛЬНОЙ ПОДГОТОВКИ
· Что такое перелом?
· Какие факторы способствуют замедлению сращения костных отломков?
· Какие мероприятия выполняют при оказании первой помощи при переломах?
· Как выполняется транспортная иммобилизация при переломах?
· Какие существуют принципы лечения переломов?
· Каковы правила наложения гипсовой повязки?
· Какие осложнения возникают при лечении перелома гипсовой повязкой?
· В чем заключаются особенности ухода при лечении перелома гипсовой повязкой?
· Какие осложнения возникают при лечении перелома скелетным вытяжением?
· В чем заключаются особенности ухода при лечении скелетным вытяжением?
· В чем заключаются особенности ухода при переломе позвоночника?
· Каково значение и содержание гигиенической гимнастики при лечении переломов?
Источник
