Позвоночник и косточка на ноге
Многих женщин беспокоит вопрос: что делать с косточками на ногах (точнее, на стопах), которые не только не эстетично выглядят в открытой обуви, но и доставляют массу неудобств. Поддаются ли они лечению? Можно ли их удалять?
Стопы являются последним звеном в единой цепи, связывающей череп, позвоночник, таз и нижние конечности. Если вы столкнулись с проблемой деформации стоп и выпиранием косточки на ноге, знайте: с большой уверенностью можно говорить о том, что у вас есть механические нарушения в вышележащих областях. В этом случае недостаточно заниматься исключительно лечением стоп, пытаясь вернуть им первозданный вид, поскольку изолированные методы лечения не дадут желаемого стабильного результата, к тому же, это еще и вредно.
Почему косточки начинают расти?
Чаще всего причиной такой деформации стоп является наличие травмы копчиково-крестцовой области, при которой, как по цепочке, сначала разворачиваются тазовые кости, затем бедренные, после этого кости голени, и, наконец, стопы. На первый взгляд может показаться, что деформация стоп никак не связана с травмой копчика, поскольку стопа расположена далеко от места удара, однако это не так. Разобраться, почему так происходит, несложно. Приведу простой пример. Представьте себе моряков, которые проложили курс корабля с ошибкой на полградуса. Проплыв десять километров, они практически не заметят отклонения, а вот через тысячу километров корабль уже окажется совсем в другом месте. Так же происходит и с нашим организмом.
Ответ очевиден – операцию по удалению. Дело в том, что любые отклонения от нормы в нашем теле направлены на поддержание равновесия. В нашем случае выпирающие косточки являются своеобразной дополнительной опорой, которую тело выстраивало годами. Что будет, если эту опору удалить? В первую очередь возникнут большие затруднения с ходьбой. Даже если после операции стопы будут выглядеть идеально, есть вероятность того, что из-за сильных болей вам будет тяжело ходить. В том случае, если операция будет выполнена только на одной стопе, нагрузка на другую значительно возрастет. В результате у вас даже может увеличиться стопа на 1-1,5 размера, она попросту «распластается», поэтому после операции вы будете вынуждены сменить весь свой обувной гардероб. Использование силиконовых расширителей, которые зажимаются между большим и вторым пальцем – это тоже бесполезный способ лечения деформации стоп.
Почему проблемы с косточками чаще возникают у женщин
Причин несколько. Во-первых, это связано с особенностями строения женского тела. Дело в том, что связки таза у женщин менее крепкие и стабильные, чем у мужчин – они размягчаются во время беременности и растягиваются в процессе родов. Во-вторых, длина стопы у женщин меньше, чем у мужчин, относительно общего веса и размера тела. Так, к примеру, при весе 70 кг у мужчин размер ноги в среднем 43-45, тогда как у женщины – 38-40. Фактически получается, что меньшая конструкция несёт больший вес. Именно поэтому женские стопы более подвержены деформации, чем мужские.
Первое, с чего нужно начать лечение стоп – это восстановление правильного положения осевого скелета, которого можно достичь путем устранения последствий травмы копчика. После того, как кости займут правильное положение, следом за ними на место встанут крестец и кости таза. Спустя некоторое время за ними подтянутся бедренные кости и голени, после чего очередь дойдёт и до стоп. Важно также учитывать, что скорость восстановления и эффект от лечения будут зависеть от того, как давно появилась деформация. Помните: чем раньше начнется лечение, тем быстрее удастся значительно улучшить форму стопы. Кроме того, остеопат поможет сделать так, чтобы вы смогли наслаждаться лёгкой и комфортной ходьбой. Даже если форма стопы быстро не станет идеальной, ноги перестанут уставать, боли в стопах уменьшатся.
Врач-остеопат. Помимо работы в медицине, ведет блог про здоровье в Instagram (@vladimirzhivotov). Также он разработал мануальное направление – краниопостурологию (запатентовал метод краниобаланс), которое считается более эффективным, чем классическая остеопатия.
Текст:
Владимир Животов·14 июля 2020
Источник
Тесная обувь на высоком каблуке, возможно, не виновата.
Эта проблема распространена больше, чем кажется. Так, есть данные , что от бурсита большого пальца стопы (так в медицинской терминологии называется выступающая косточка) страдают до половины всех взрослых людей.
У многих заболевание можно если не предотвратить, то остановить на раннем этапе. Сейчас разберёмся, как.
Откуда вообще берётся косточка на ноге
Как правило, бурсит — мозолистый и твёрдый на ощупь. Он действительно выглядит словно костный нарост. И отчасти это правда.
Чтобы понять, откуда он берётся, в самых общих чертах рассмотрим, как устроена стопа в целом и большой палец в частности.
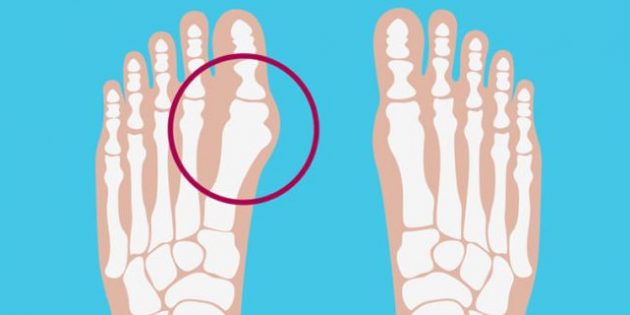 health.clevelandclinic.org
health.clevelandclinic.org
Большой палец состоит из двух суставов. Более крупным является плюснефаланговый, где первая длинная кость стопы (плюсневая) встречается с первой костью пальца (фалангой). Это сочленение костей похоже на прямую линию. Взгляните на здоровую стопу — она на картинке справа.
Но если нагрузка на неё возрастает или перераспределяется (например, из-за прибавки в весе, стоячей работы или неудобной, шаткой обуви), сустав меняет форму, чтобы помочь стопе удерживать нарушившееся равновесие.
Плюсневая кость уходит наружу, фаланговая устремляется к указательному пальцу, а сам плюснефаланговый сустав формой всё больше начинает напоминать треугольник. Со стороны это выглядит так, будто большой палец разворачивается и стремится залезть под соседа. Такое искривление называют вальгусной деформацией стопы.
 triadfoot.com
triadfoot.com
Из-за того, что суставные кости постоянно давят на мягкие ткани, подкожная жировая клетчатка становится всё тоньше, а верхний слой кожи уплотняется и затвердевает, как мозоль. Так появляется «косточка».
Почему выступает косточка на ноге
Лишний вес или неудобная обувь, возможно, играют в образовании вальгусной деформации свою роль. Однако эксперты считают , что это отнюдь не определяющие причины. Есть много полных людей и ещё больше любительниц головокружительных шпилек, у которых, тем не менее, со стопами всё в порядке.
Если быть честными, медики пока не выяснили точную причину появления бурсита. Но, по наблюдениям, чаще всего выступающую косточку на ноге провоцирует один из следующих факторов:
- Наследственность. Предполагается, что люди получают от родственников структуру костей и склонность к появлению косточки.
- Травмы стоп.
- Врождённые деформации стоп.
- Некоторые типы артрита. В частности, воспалительные: например, ревматоидный артрит.
- Нарушения, которые влияют на нервы и мышцы. Например, полиомиелит.
Что делать, если выступает косточка на ноге
Многое зависит от того, насколько сильно проявилась вальгусная деформация.
Косточка только наметилась
Или вы просто обнаружили, что под основанием большого пальца стали слишком часто появляться мозоли. В этом случае можно попробовать справиться домашними методами .
1. Правильно подбирайте обувь
Откажитесь от узких заострённых моделей, которые сжимают пальцы, или туфель на высоком неустойчивом каблуке. Они не являются истинной причиной бурсита, но могут ускорить его развитие. Ваш вариант — удобная свободная обувь на небольшом каблуке. Если вы привыкли к кедам с плоской подошвой, пришло время перейти на кроссовки.
2. Купите ортопедические стельки
Лучше всего — индивидуальные, которые изготавливаются по слепку вашей стопы. Они помогают скорректировать деформацию и снизить давление на плюснефаланговый сустав большого пальца.
3. Используйте силиконовые межпальцевые разделители
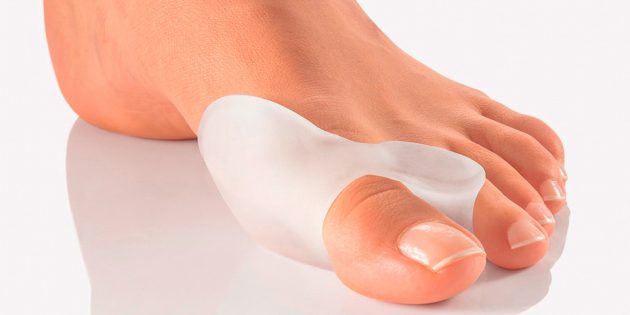 Bigl.ua
Bigl.ua
Такие накладки снижают трение между пальцами, удерживают большой в правильном положении и не дают ему отклоняться дальше.
4. Избегайте действий, которые могут усугубить вальгусную деформацию
Например, постарайтесь долго не стоять на месте или откажитесь от переноски тяжестей.
Косточка явно выражена
И ей сопутствует дискомфорт: боль при ходьбе, отёки, жжение. Тут совершенно точно не обойтись без визита к хирургу-ортопеду.
Медик заглянет в вашу историю болезни, расспросит об образе жизни и симптомах. Возможно, он предложит сделать рентген стопы, чтобы получить более точную картинку того, как именно смещены кости. В зависимости от результатов будет назначено лечение.
В большинстве случаев выступающая косточка лечится нехирургическими методами.
Врач поможет подобрать правильную обувь, ортопедическую стельку, силиконовые прокладки между пальцами. Если есть боль, посоветует воспользоваться безрецептурными обезболивающими: например, на основе ибупрофена. При отёках, если это необходимо, вам назначат инъекции кортизона.
Хирургические операции проводятся лишь в крайних случаях — когда деформация стопы достигает такого уровня, что начинает угрожать здоровью других суставов ног.
Хирургии не стоит бояться. В современных условиях операция занимает полчаса-час, а после неё вы вполне можете уйти из кабинета врача самостоятельно, в специально подобранной обуви, которая снизит нагрузку на переднюю часть стопы. Полное восстановление займёт от нескольких недель до нескольких месяцев.
Источник
Содержание:
Деформация стопы, которая получила популярное название «косточка на ноге», представляет собой отклонение большого пальца от его нормального физиологического положения. Из 100 пациентов, у которых выявляется это нарушение, примерно 85 – женщины и только 15 – мужчины. В медицине косточка называется вальгусным отклонением, или Hallux Valgus.
Причины появления косточки на большом пальце ноги
Появлению косточки на ноге могут предшествовать изменения в строении стопы, которые остаются практически незамеченными, пока не разовьется заметный внешне косметический дефект. Среди вызывающих вальгусное отклонение причин ортопеды называют:
- Поперечное плоскостопие;
- Искривление заднего отдела стопы;
- Расхождение первой и второй плюсневых костей, увеличение угла между ними;
- Контрактура или сокращение ахиллова сухожилия;
- Усиленные занятия спортом и танцами с большой силовой нагрузкой на стопы;
- Расшатанность I плюсне-фалангового сустава;
- Паралич мелких мышц стопы;
- Наследственность.
Работа стопы при ходьбе нарушается. Смещаются основные точки опоры, нагрузка перераспределяется, и в области I плюсне-фалангового сустава происходит подвывих. Головка плюсневой кости смещается в сторону, выпирает под кожей, вокруг нее начинает развиваться костно-хрящевой нарост. Так формируется «косточка».
Большой палец тоже начинает искривляться вследствие подвывиха – он отклоняется в противоположную сторону и накладывается на другие пальцы стопы. Без своевременного лечения стопа может приобрести пугающую измененную форму, исправить которую очень трудно.
Особенно способствует развитию вальгусного отклонения любовь женщин к узкой тесной обуви на высоком каблуке. При ходьбе в такой обуви вес тела переносится на переднюю часть стопы, что приводит к деформации плюсневых суставов. Повышенный риск развития косточек наблюдается также у спортсменов и танцоров балета из-за нагрузки на ступни. Одним из факторов риска развития «косточки» могут быть перенесенные в прошлом травмы ног, нарушившие нормальное положение и работу ступней.
Симптомы «косточки на ноге»
Первым симптомом становится отклонение большого пальца ноги вовнутрь. Именно так можно отличить вальгусную деформацию от подагры и других болезней суставов. Чем дольше нарушение остается без лечения, тем больше отклоняется большой палец; затем он накладывается на II и III палец ноги.
Далее возникает шишка – выпирание плюсневой кости под кожу. Вокруг головки этой косточки начинают откладываться соли кальция, еще более увеличивая выпуклость и причиняя дискомфорт. Далее присоединяется болевой симптом – косточка болит от натирания обувью, а позднее и в состоянии покоя. Из-за расшатанности и деформации I плюсне-фалангового сустава развивается воспаление, окружающие ткани отекают, что еще больше усиливает боль. Покраснение кожи в области сустава может перейти в местное гнойное воспаление.
Пораженная ступня становится более плоской, у больного нарушается походка, стопа начинает скашиваться на внутреннюю сторону при ходьбе. Визуально ноги кажутся искривленными, а стопа – вывернутой. Едва заметив на ноге измененный сустав, следует обращаться к специалисту за консультацией и лечением.
Диагностика
Диагноз «вальгусная деформация» можно поставить на основе визуального осмотра и сбора анамнеза, но для уточнения назначается рентгенография стопы в прямой и боковой проекции. На снимке становится виден подвывих I плюсне-фалангового сустава, определяется угол вальгусного отклонения пальца и плюсневой кости. Параллельно проводится дифференциальная диагностика с подагрическими изменениями суставов, артритом и артрозом; определяются сопутствующие заболевания, если они есть.
Различают 4 стадии развития «косточки» на большом пальце ноги:
- 1 стадия – угол отклонения большого пальца от нормального положения не превышает 20°;
- 2 стадия – угол смещения от 20 до 30°;
- 3 стадия – от 30 до 50°;
- 4 стадия – более 50°.
Терапевтическое лечение деформации косточки на ноге
Диагностикой и лечением вальгусной деформации стоп занимается врач-ортопед. На ранней стадии, когда появляются первые признаки смещения, возможны консервативные методы лечения. Простейшие терапевтические меры включают:
- ношение ортопедических стелек, которые помогают устранить плоскостопие;
- правильный режим труда и отдыха;
- если род занятий пациента связан с нагрузками на ноги, рекомендуют взять перерыв или сменить вид деятельности;
- женщинам запрещается носить обувь на шпильках (каблук не должен быть выше 7 см) и туфли, сдавливающие стопу.
Возможно назначение специальных отводящих бандажей и силиконовых межпальцевых вкладышей. Эти приспособления возвращают большой палец в его физиологическое положение, и при длительном ношении могут затормозить дальнейшую деформацию стоп.
Весьма эффективным может стать ношение ортопедических стелек. Стельки изготавливаются с заказ, индивидуально для каждого пациента. При «косточке» на ноге стелька формируется с использованием супинатора, который поддерживает поперечный свод стопы. Благодаря этому нагрузка на стопу распределяется правильно, стопа не скашивается на сторону при ходьбе.
В современной медицине разработаны несколько технологий, которые повышают эффективность лечения «косточки». Искривление они не устраняют, но могут служить подготовительным этапом или вспомогательной мерой к более основательному лечению.
Ударно-волновая терапия – это аппаратный метод лечения вальгусного отклонения, плоскостопия, пяточной шпоры. С помощью акустических ударных волн в тканях происходит активизация кровотока, улучшается питание, происходит восстановление и обновление поврежденных клеток.
Как результат, разрушаются кальциевые отложения в области «косточки» – образовавшийся нарост становится значительно меньше за 5-6 недель терапии. Повышается эластичность мышц и связок стопы, уходит боль и отечность, уменьшается воспаление в области деформированного сустава.
Лечебный массаж при вальгусном отклонении снимает избыточное напряжение мелких мышц стопы. В ходе курса массажа суставу стараются вернуть его физиологическое положение, увеличивают его подвижность, устраняют перегрузку и дискомфорт. При выраженном воспалении I плюсне-фалангового сустава массаж противопоказан!
Корректирующая ортопедическая шина рассчитана на долгий срок ношения – первый эффект от ее применения заметен через 1-2 месяца. Вальгусная шина оттягивает большой палец ноги, возвращая его в правильное положение. Дополнительно она корректирует поперечный свод стопы, приподнимая его. Шина носится постоянно, ее можно не снимать во время сна. Подвижность стопы сохраняется.
Лазеротерапия при «косточке» на ноге – это прогревание воспаленного участка при помощи лазера. Благодаря тепловому эффекту разрушаются кальциевые отложения, уменьшается отек, снимаются болевые ощущения. Напряженные мышцы стопы расслабляются, снимаются спазмы.
Ультразвуковая терапия имеет тот же тепловой эффект, который расслабляет мелкие мышцы стопы и запускает активный кровоток в сосудах и капиллярах, способствуя восстановлению клеток и тканей. Кроме того, ультразвук способствует выработке коллагена в тканях, поэтому повышается эластичность стопы, укрепляются мышцы и связки.
Лечебная физкультура при вальгусном отклонении состоит из реабилитационной гимнастики для ног, некоторых упражнений йоги, приемов на активизацию точек на стопах, работу с аппликаторами, восстановительный массаж.
Дополнительно назначаются нестероидные противовоспалительные препараты, которые уменьшают воспаление и снимают боль в пораженном суставе. Возможны согревающие противовоспалительные мази, кремы и компрессы, но все лечение должно проходить под наблюдением врача-ортопеда. Заниматься самолечением при «косточке» на ноге не рекомендуется.
Оперативное лечение деформации косточки на ноге
Если плюсневая косточка сместилась уже достаточно значительно и терапевтическими методами вернуть ей нормальное положение не удается, рекомендовано хирургическое вмешательство. Вид операции выбирает лечащий врач. При этом учитываются сопутствующие заболевания пациента, степень отклонения пальца от нормального положения, наличие вторичных деформаций стопы и пальцев.
Существуют 2 разновидности оперативного вмешательства при вальгусной деформации: реконструктивная операция и мини-инвазивная хирургия. Определить, нужно или нет делать операцию, можно очень просто – если «косточка» мешает ходить и натирает в обуви, то без вмешательства не обойтись.
Перед операцией, кроме рентгенографии стопы, необходимо пройти такие обследования:
- ЭКГ,
- клинический анализ крови,
- общий анализ мочи,
- биохимический анализ крови,
- группа крови и резус-фактор,
- анализы крови на вирусный гепатиты, сифилис и ВИЧ.
Специальной подготовки к операции на стопе не требуется.
Мини-инвазивная операция
Этот вид хирургического вмешательства проводится при вальгусной деформации I степени. Операция проводится без разрезов кожи. Делается несколько маленьких проколов, через которые вводятся инструменты – микроскальпель, специальные фрезы и другие. Под рентген-контролем плюсневые и фаланговые кости подпиливаются в нужных местах, удаляется нарост, восстанавливается физиологическое положение сустава, большой палец стопы возвращается на свое место. После операции не нужна фиксация – ни внешняя, ни внутренняя в виде пластин и скоб.
Реконструктивная операция
Этот вид лечения проводится во 2-й и более стадии деформации. Другое его название – остеотомия, или «иссечение костей». Операция более травматична, но для многих она становится единственным выходом.
Остеотомия проводится открытым способом, с рассечением кожи и суставной капсулы. Удаляется «косточка», подпиливается выпирающая I плюсневая кость. Чем сильнее выражено отклонение кости, тем сложнее и объемнее будет спиливание. Проводится также подпиливание фаланги большого пальца. Затем костям придают их нормальное положение и фиксируют изнутри титановыми мини-винтами.
После операции необходима фиксирующая повязка, костыли и другие приспособления не нужны. Удаление титановых винтов не требуется. В стационаре больному нужно провести 1-2 суток. Ходить разрешают уже в первые послеоперационные дни. Рекомендуют носить ортопедическую обувь в течение нескольких месяцев. Отечность стоп длится до 3-х месяцев.
Возможные последствия «косточки» на большом пальце ноги
Если образовавшийся вырост на ступне оставить без лечения, нарушение будет только прогрессировать. Кроме косметического дефекта и проблем с подбором обуви, возможны последствия для всего организма.
Со стороны поврежденной стопы наблюдается искривление остальных ее пальцев, деформируется голеностопный сустав, может развиться пяточная шпора. Скашивание стопы при ходьбе приводит к поражению коленного и тазобедренного суставов. Нога становится Х-образной, колено выворачивается внутрь. Таз перекручивается и становится скошенным, нарушается положение позвоночника, происходит искривление его отделов, смещаются позвонки. Все это провоцирует развитие межпозвоночных грыж и зажатие корешков позвоночных нервов.
Профилактика «косточек»
Чтобы не допустить развития такой неприятной и опасной патологии, нужно, прежде всего, беречь свои ноги и уделять им достаточно внимания. Нельзя носить тесную обувь, которая сдавливает стопу. Желательно приобретать туфли из эластичных материалов, которые растягиваются при ношении. Женщинам следует носить каблук не выше 5-7 см. При занятиях спортом с большой нагрузкой на ноги и стопы надо подбирать спортивную обувь с утолщенной подошвой, которая дает хорошую амортизацию.
Полезно ходить летом босиком – это возвращает стопе ее физиологическое положение и предотвращает плоскостопие. Для снятия усталости и улучшения кровообращения в стопах полезно делать физические упражнения – вставать на носочки, переносить вес с носка на пятку, аккуратно разминать стопу – это укрепляет мелкие мышцы и предотвращает смещение косточек в дальнейшем.
Источник
