Позвоночник spina bifida occulta

Расщепление позвоночника, незаращение дужки позвонка[1] (лат. Spina bifida, англ. split spine) — порок развития позвоночника, разновидность дефектов нервной трубки[en], часто сочетающийся с дефектами развития спинного мозга. Порок представляет собой неполное закрытие нервной трубки в не полностью сформированном спинном мозге.
Общая информация[править | править код]
Этот порок возникает на 3-й неделе беременности. Он представляет собой неполное закрытие нервной трубки в не полностью сформированном спинном мозге. Кроме того, позвонки над открытой частью спинного мозга сформированы не полностью.
При несмыкании пятого участка нервной трубки обнаруживается поддающийся коррекции врождённый порок — расщепление позвоночника, или spina bifida.
Из-за неполного закрытия нервной трубки (в недосформированном спинном мозге) у рождённого ребёнка позвоночные дужки над открытой частью спинного мозга (часто в поясничном отделе) отсутствуют либо деформированы, мозг торчит в виде грыжи.
Частота spina bifida колеблется от 1 до 2 на 1000 новорожденных. Частота повторных родов с этим пороком от 6 % до 8 %, что говорит о генетическом факторе развития заболевания. Более высока частота данной патологии у детей, родившихся от более пожилых матерей. Однако, несмотря на эти данные, 95 % новорожденных со spina bifida рождаются у родителей, у которых не было spina bifida. Такие факторы, как краснуха, грипп, тератогенные вещества, являются предрасполагающими.
В зависимости от тяжести расщепление позвоночника делят на несколько подтипов.
Spina bifida occulta[править | править код]
Часто эта форма называется «скрытое расщепление позвоночника», так как при этом спинной мозг и нервные корешки в норме, а также отсутствует дефект в области спины. Данная форма характеризуется лишь небольшим дефектом или щелью в позвонках, которые формируют позвоночный столб. Зачастую эта форма патологии настолько умеренно выражена, что не вызывает каких-либо беспокойств. При этом такие больные даже не знают о наличии у себя этого порока развития и узнают об этом лишь после рентгенографии. Чаще всего эта форма патологии возникает в пояснично-крестцовом отделе позвоночника. У 1 из 1000 больных могут отмечаться проблемы с функцией мочевого пузыря или кишечника, боли в спине, слабость мышц ног и сколиоз.
Менингоцеле[править | править код]
Возникает, когда кости позвоночника не закрывают спинной мозг полностью. При этом мозговые оболочки через имеющийся дефект выпячиваются в виде мешочка, содержащего жидкость. Этот мешочек состоит из трёх слоев: твёрдой мозговой оболочки, паутинной оболочки и мягкой мозговой оболочки. В большинстве случаев спинной мозг и нервные корешки нормальны либо с умеренным дефектом. Очень часто «мешочек» мозговых оболочек покрыт кожей. В этом состоянии может потребоваться хирургическое вмешательство.
Миеломенингоцеле (spina bifida cystica)[править | править код]
Эта наиболее тяжёлая форма составляет около 75 % всех форм расщепления позвоночника. Через дефект позвоночника выходит часть спинного мозга (так называемая мозговая грыжа). В некоторых случаях «мешочек» со спинным мозгом может быть покрыт кожей, в других случаях наружу могут выходить сама ткань мозга и нервные корешки. Степень неврологических нарушений напрямую связана с локализацией и тяжестью дефекта спинного мозга. При вовлечении в процесс конечного отдела спинного мозга могут отмечаться нарушения только мочевого пузыря и кишечника. Более тяжелые дефекты могут проявляться в виде параличей ног вместе с нарушением функции мочевого пузыря и кишечника.
Статистика[править | править код]
Частота встречаемости от 1 до 2 на 1000 новорождённых в мире.
Причины[править | править код]
Считается, что расщепление позвоночника вызвано сочетанием генетических и внешних факторов[2]. Если у родителей уже есть ребёнок с данной патологией или если она есть у одного из родителей, то вероятность рождения следующего ребёнка с расщеплением позвоночника повышается до 4 %[3]. Дефицит фолиевой кислоты во время беременности также играет значительную роль[2]. Другие факторы риска: противосудорожные препараты на основе вальпроевой кислоты (Депакин)[4], цитостатические препараты (антагонисты пуринов и антагонисты пиримидинов)[5]; ожирение и плохо управляемый диабет[3]. Частое употребление алкоголя вызывает макроцитоз, который разрушает фолиевую кислоту. После прекращения употребления алкоголя требуется месячный период времени для восстановления костного мозга от макроцитоза[5].
У белых или латиноамериканцев риск более высокий. Девочки более склонны к рождению с расщеплением позвоночника[4].
Определённые мутации в гене VANGL1 являются факторами риска развития расщепления позвоночника: эти мутации были связаны со spina bifida в некоторых семьях с историей расщепления позвоночника[6].
Лечение[править | править код]
Стандартным и общепринятым методом является лечение после родов[7]. Эта операция направлена на предотвращение дальнейшего повреждения нервной ткани и профилактику инфекций. Нейрохирурги стремятся закрыть дефект позвоночника: спинной мозг и его нервные корешки помещаются обратно в спинномозговой канал и покрываются мозговой оболочкой. Хирургическим путём может быть установлен шунт для обеспечения непрерывного слива избыточной спинномозговой жидкости, вырабатываемой в головном мозге, как это происходит при гидроцефалии. Шунты чаще всего стекают в брюшную или грудную полость[8].
Есть предварительные данные об эффективности[9] пренатального (то есть до родов) лечения, в то время как поражённый плод находится в матке[10]. По состоянию на 2014 год соотношение пользы и вреда от пренатальной хирургии плода при этой патологии остаётся сомнительным[7]. 40 % новорожденных, которых прооперировали внутриутробно, всё равно нуждались в установке шунта[10].
Лечение расщепления позвоночника во время беременности небезопасно: высок риск рубцевания матки и преждевременных родов[10].
Есть две формы пренатального лечения. Первая — это операция, при которой раскрывают матку через разрез и устраняют расщепление позвоночника. Вторая — через фетоскопию[8].
Профилактика[править | править код]
Так как точные причины расщепления позвоночника неизвестны, не существует какого-либо известного способа его надёжного предотвращения. Однако было показано, что употребление матерью фолиевой кислоты помогает снизить частоту возникновения этого порока у новорождённых. Источниками фолиевой кислоты являются цельные зёрна, обогащённые сухие завтраки, сушёные бобы, листовые овощи и фрукты[11].
Обогащение зерновых продуктов фолиевой кислотой рекомендуется в Соединённых Штатах с 1998 года. Управление США по контролю за продуктами и лекарствами и Агентство общественного здравоохранения Канады[12] рекомендовали планирующим забеременеть женщинам детородного возраста принимать по меньшей мере 0,4 мг фолиевой кислоты в день, начав не менее, чем за три месяца до зачатия, и продолжать приём в течение первых 12 недель беременности[13]. Женщины, которые уже родили ребёнка с расщеплённым позвоночником или другим типом дефекта нервной трубки, или принимают противосудорожное лекарство, должны принимать более высокую дозу: 4-5 мг в день[13].
В соответствии с приказом Министерства здравоохранения и социального развития РФ от 3 декабря 2007 г. № 736 «Об утверждении перечня медицинских показаний для искусственного прерывания беременности»[14], при выявлении у плода во время беременности врождённых аномалий (пороков развития), деформаций и хромосомных нарушений (коды по МКБ от Q00 до Q99) вопрос о прерывании беременности и неблагоприятном прогнозе для жизни плода должен решаться индивидуально перинатальным консилиумом врачей.
Примечания[править | править код]
- ↑ Аномалии развития позвоночника
- ↑ 1 2 What causes spina bifida? (англ.). National Institutes of Health (30 May 2012). Дата обращения 13 марта 2017.
- ↑ 1 2 How many people are affected by or at risk for spina bifida? (англ.). National Institutes of Health (30 November 2012). Дата обращения 13 марта 2017.
- ↑ 1 2 Spina bifida. Risk factors (англ.). Mayo Clinic (27 August 2014). Дата обращения 13 марта 2017.
- ↑ 1 2 Vincent E Herrin. Macrocytosis. Risk factors (англ.). Medscape (24 September 2016). Дата обращения 13 марта 2017.
- ↑ Kibar Z., Torban E., McDearmid J. R., Reynolds A., Berghout J., Mathieu M., Kirillova I., De Marco P., Merello E., Hayes J. M., Wallingford J. B., Drapeau P., Capra V., Gros P. Mutations in VANGL1 associated with neural-tube defects. (англ.) // The New England journal of medicine. — 2007. — Vol. 356, no. 14. — P. 1432—1437. — doi:10.1056/NEJMoa060651. — PMID 17409324.
- ↑ 1 2 Grivell R. M., Andersen C., Dodd J. M. Prenatal versus postnatal repair procedures for spina bifida for improving infant and maternal outcomes. (англ.) // The Cochrane database of systematic reviews. — 2014. — No. 10. — P. 008825. — doi:10.1002/14651858.CD008825.pub2. — PMID 25348498.
- ↑ 1 2 Joyeux L., Chalouhi G. E., Ville Y., Sapin E. Maternal-fetal surgery for spina bifida: future perspectives (фр.) // Journal de gynecologie, obstetrique et biologie de la reproduction. — 2014. — Vol. 43, no 6. — P. 443—454. — doi:10.1016/j.jgyn.2014.01.014. — PMID 24582882.
- ↑ Оперировать до рождения (рус.). Дата обращения 29 июня 2017.
- ↑ 1 2 3 Adzick N. S. Fetal surgery for spina bifida: past, present, future. (англ.) // Seminars in pediatric surgery. — 2013. — Vol. 22, no. 1. — P. 10—17. — doi:10.1053/j.sempedsurg.2012.10.003. — PMID 23395140.
- ↑ Folic acid fortification (англ.) (недоступная ссылка). U. S. Food and Drug Administration. Архивировано 18 сентября 2009 года.
- ↑ Folic Acid (англ.) (недоступная ссылка). Public Health Agency of Canada (16 December 2003). Архивировано 27 сентября 2006 года.
- ↑ 1 2 Why do I need folic acid? (англ.) (недоступная ссылка). HNS Direct (6 March 2006). Архивировано 13 апреля 2006 года.
- ↑ Приказ Министерства здравоохранения и социального развития РФ от 3 декабря 2007 г. № 736. «Об утверждении перечня медицинских показаний для искусственного прерывания беременности». garant.ru. Дата обращения 13 марта 2017.
Ссылки[править | править код]
- Оперировать до рождения / В. Панюшкин
- Два мира / В. Панюшкин
- Мама ошиблась / В.Панюшкин
- Spina Bifida Overview / eMedicine MedScape, October 2014 (англ.)
Источник
Автор Руслан Хусаинов На чтение 3 мин. Опубликовано 16.03.2018 11:47
Spina bifida occulta, или скрытое незаращение позвоночника, развивается у ребенка в утробе матери, когда некоторые позвонки позвоночника полностью не могут закрыться. От 10 до 20 процентов людей имеют spina bifida. Название Spina bifida occulta происходит от латинских слов: «спина» — означает позвоночник, «бифида» означает расщепление, и «оккульта» , что означает скрытый или тайный. У людей с Spina bifida occulta могут быть маловыраженные симптомы или вообще отсутствовать. Данное состояние обычно случайно обнаруживают при помощи рентгенографии или МРТ.
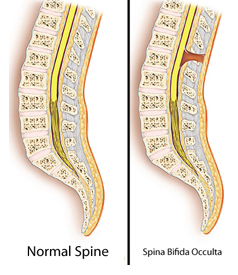 Фото: Википедия
Фото: Википедия
МКБ — Q05
Открытая spina bifida, которая также известна как миеломенингоцеле, является тяжелым врожденным дефектом. У людей с открытым незаращением позвоночника отмечаются проблемы с движением, и у них чаще наблюдаются травмы и инфекции, чем у людей со скрытым незаращением позвоночника.
Spina bifida occulta — симптомы
Симптомы Spina bifida occulta, как правило, легкие и могут включать:
- боль в пояснице;
- слабость в ногах;
- онемение или боль в спине и ногах;
- искривление позвоночника, известное как сколиоз;
- отсутствие контроля мочевого пузыря или кишечника;
- деформация стоп.
Приблизительно 1 из 1000 человек с Spina bifida occulta будут испытывать такие симптомы. В некоторых случаях наблюдаются признаки аномалии спинного мозга, которые могут проявляться изменениями кожи вдоль средней линии нижней части спины. К видимым признакам возможной аномалии спинного мозга относятся:
- волосатое пятно на коже;
- обесцвечивание кожи или родимое пятно.
Spina bifida occulta — причины
Исследователи не знают, почему возникает Spina bifida occulta. Однако дефекты спинного мозга чаще встречаются у детей, чьи матери не потребляют достаточного количества фолиевой кислоты во время беременности.
Женщины с диабетом и те, у кого ранее родился ребенок с дефектом нервной трубки, имеют более высокий риск. Прием фолиевой кислоты во время беременности может снизить риск дефектов позвоночника, таких как расщелина позвоночника.
Spina bifida occulta — осложнения
Синдром «фиксированного спинного мозга» является наиболее частым осложнением Spina bifida occulta. Спинной мозг человека проходит от мозга вниз по позвоночнику. При синдроме «фиксированного спинного мозга» свободно висящий спинной мозг прикрепляется к позвоночнику, ограничивая его движение. Дети с данным синдромом могут испытывать повреждения нервных волокон и неврологические симптомы, так как фиксированный спинной мозг должен вытягиваться по мере роста.
Spina bifida occulta — лечение
Никакого лечения Spina bifida occulta нет. Когда появляются симптомы, их лечат индивидуально. Если человек страдает от боли в спине, например, он может получать физиотерапию или обезболивающее. Если из-за Spina bifida occulta возникает синдром фиксированного спинного мозга, то может потребоваться операция.
Наличие у ребенка Spina bifida occulta не означает, что человек будет инвалид. Тем не менее, некоторые имеют серьезные симптомы из-за данного состояния и могут иметь право на льготы. Многие люди живут всю свою жизнь, не зная, что у них это заболевание, так как симптомы зачастую остаются незамеченными.
Литература
- Shepard C. L. et al. Pregnancy among mothers with spina bifida //Journal of pediatric urology. – 2017.
- Toriello H. V. Folic acid and neural tube defects //Genetics in medicine. – 2005. – Т. 7. – №. 4. – С. 283.
Источник
Spina bifida occulta (закрытая расщелина позвоночника) — методы диагностики, лечения по Европейским рекомендациямOcculta означает «закрытый/скрытый», т. е. эти спинальные дизрафические поражения всегда покрыты кожей. Следовательно, нервная трубка должна быть закрыта на начальном этапе. Таким образом, эти аномалии должны рассматриваться как нарушения после нейруляции. Характерно, что гидроцефалия и грыжи заднего мозга не сопутствуют. Часто симптомы могут быть классифицированы как фиксированный спинной мозг (ФСМ). Можно выделить следующие морфологические типы: липомиеломенингоцеле (ЛМЦ), кожный синус, расщепление спинного мозга (РСМ), утолщение концевой нити, менингоцеле и некоторые редкие пороки развития. Фиксированный спинной мозг (ФСМ). Симптомы, связанные с фиксацией спинного мозга, могут создать фиксированный спинной мозг (ФСМ). Патофизиология подробно исследована Ямада. Считается, что клинические симптомы вызваны дисфункцией нейронов из-за растяжения. Натяжение обычно происходит между каудальным концом спинного мозга и самой нижней парой зубчатых связок на уровне Th12-L1. Фиксированный спинной мозг (ФСМ) характеризуется неврологическими и/или урологическими и/или ортопедическими симптомами. Типичны моторный и сенсорный дефицит в нижних конечностях, недержание мочи и сколиоз. Развитие симптомов и, следовательно, формирование фиксированного спинного мозга (ФСМ) не может быть предсказано и может произойти в дальнейшем. Появление поздних симптомов, возникающих у взрослых, может быть выявлено не всегда. Преобладающим симптомом является боль в нижней части спины, но боль обычно усиливается при физической нагрузке, в частности, при сгибании и разгибании поясничного отдела позвоночника. Хирургическое лечение фиксированного спинного мозга (ФСМ) у взрослых эффективно. Показания к профилактическому лечению бессимптомной ФСМ четко не установлены и зависят отчасти от типа врожденной аномалии. а) Липомиеломенингоцеле (ЛМЦ). Липомиеломенингоцеле (ЛМЦ) или врожденные пояснично-крестцовые липомы, являются наиболее важным типом spina bifida occulta. Заболеваемость является неопределенной, отражая конкретные серии, но оценивается как 4-8 на 100000. Патогенез связан с нарушенной дифференциацией спинальной мезодермы. К альтернативным объяснениям относится вторичное открытие нервной трубки под кожей. В зависимости от локализации на спинном мозге можно выделить различные типы липомы: каудальные, дорсолатеральные и каудолатеральные липомы. Хотя ЛМЦ покрыты кожей, при наличии подкожной липомы или типичных кожных стигмах необходима МРТ. Большинство липомиеломенингоцеле (ЛМЦ) дают симптоматику фиксированного спинного мозга (ФСМ), но некоторые с рождения протекают бессимптомно. Развитие фиксированного спинного мозга (ФСМ) нельзя предсказать. Было установлено, что несмотря на профилактическое лечение у бессимптомных больных, неврологические симптомы сохранялись почти у 60% пациентов через 12 лет. Следствием стало предположение, что развитие симптомов определяется не только наличием липомы, но и миелодисплазией, на которую не может повлиять хирургическое лечение. Для изучения анамнеза липомиеломенингоцеле (ЛМЦ) у бессимптомных пациентов был разработан специальный протокол. Промежуточный анализ после среднего периода наблюдения 4,4 года показал, что неврологическое ухудшение у 25% бессимптомных пациентов дало аналогичную картину прогрессии как в группе, получивших хирургическое лечение. Хирургические стратегии. Цель хирургического лечения пациентов с ЛМЦ-разъединение спинного мозга с подкожной липомой, чтобы предотвратить фиксированный спинной мозг (ФСМ) в спинномозговом канале. Так как позвоночник расщеплен, часть подкожной липомы может быть оставлена в целях защиты спинного мозга в открытом позвоночном канале. Прежде всего, подкожная липома рассекается до уровня дефекта в пояснично-крестцовой фасции. Впоследствии каудальная дужка, которая может быть раздвоена, удаляется для выделения дурального мешка. Дорзальный дефект в дуральном мешке выделяется и определяется протяженность липомы. Следующим шагом является вскрытие твердой мозговой оболочки и раскрытие места прикрепления липомы к спинному мозгу. Внимание сосредоточено на сохранении спинномозговых корешков. При дорсолатеральном и каудолатеральном положении липомы может наблюдаться смещение спинного мозга. Может быть полезна периоперационная электрическая стимуляция. Липому не следует отделять полностью от спинного мозга, необходимо оставить небольшой фрагмент новообразования в месте прикрепления. Если эффективное освобождение спинного мозга достигнуто, и он может свободно передвигаться в пределах позвоночного канала, твердая мозговая оболочка должна быть закрыта свободно, насколько это возможно. Иногда требуется трансплантат. Местные осложнения, такие как инфекции, псевдоменингоцеле и ликворея составляют 20-25%, а постоянные неврологические дефициты встречаются у 0-4% пациентов. Хирургическое высвобождение спинного мозга при симптоматическом ЛМЦ показано для эффективного облегчения симптомов или стабилизации жалоб в большинстве случаев. У взрослых с ФСМ после хирургического лечения проходит боль, при этом у хорошо подобранных пациентов повторные операции значительно облегчают симптомы. б) Дермальный синус. Дермальный синус — остатки дермы, которым не удалось отделиться от нейроэктодермы после закрытия нервной трубки. Скопление из продуктов выделения кожи в синусе может привести к образованию дермоидной кисты. Вторичное инфицирование дермоидного синуса может вызвать менингит и обширное рубцевание нервных корешков. Дермальный синус может подняться в позвоночный канал до уровня конуса. Интрадуральная дермоидная киста может привести к ФСМ. Профилактика вторичной инфекции и потенциального возникновения ФСМ—хирургическая экстирпация. Следует ожидать достаточного хирургического выделения вдоль восходящих синусов. в) Расщепление спинного мозга. Термин «расщепление спинного мозга» (РСМ) был предложен Pang и Dias; могут быть выделены два типа. Тип I расщепления спинного мозга (РСМ) относится к наличию двух геми-корд, имеющих две отдельные твердые мозговые оболочки, разделенные срединным костным или соединительнотканным шипом. Тип II расщепления спинного мозга (РСМ) описывает две гемикорды, разделенные волокнистой перегородкой по средней линии в пределах одной твердой мозговой оболочки. Альтернативная терминология «диастематомиелия», обозначающая расщепление спинного мозга на две половины, или «дипломиелия», описывающая полное дублирование сегментов спинного мозга, сложнее для оценки. Существуют различные теории патогенеза, но большинство из них относятся к раннему нарушению слияния хордальных зачатков в одну хорду в течение третьей недели беременности. Нарушение слияния хорды дает две гемикорды. В последствие перемещенная соматическая ткань может привести к неправильной сегментации позвоночника. Существуют многочисленные связанные врожденные аномалии, такие как ЛМЦ, липома терминальной нити или дермальный синус. У многих детей с расщеплением спинного мозга (РСМ) при рождении симптомы не выявляются. Могут присутствовать кожные стигмы. Гипертрихоз особенно сильно коррелирует с расщеплением спинного мозга (РСМ) (50%). Дисфункция мочевыводящих путей описана у 75% обследованных пациентов. Хирургическая стратегия. С расщеплением спинного мозга (РСМ) тесно связаны сопутствующие врожденные аномалии, которые могут способствовать ФСМ, поэтому необходимо предоперационное изображение всего позвоночника на МРТ. При разработке стратегии лечения следует учитывать все аспекты, которые могут способствовать ФСМ. В частности, должно быть исключено наличие липомы терминальной нити. Аномальные формы позвонков и искривление позвоночника могут осложнить идентификацию позвоночного канала. Во-первых, дуральный мешок должен быть визуализирован. В случае РСМ типа I срединная костная шпора должна быть удалена. Впоследствии, дуральные мешки должны быть открыты для того, чтобы выполнить диссекцию. Медиальные нервные корешки обеих гемихорд являются нефункционирующими и могут быть пересечены. Медиальные фрагменты дурального мешка могут быть резецированы, твердая мозговая оболочка на дорсальной стороне должна быть закрыта в целях создания единого дурального мешка. В случае РСМ типа II обязательно нужно изучить интрадуральную картину для того, чтобы максимально эффективно высвободить спинной мозг. Может быть ценным интраоперационный нейромониторинг. Долгосрочный результат представляется благоприятным со стабилизацией симптоматики. г) Фиксация концевой нити спинного мозга. Фиксация концевой нити или ее липома связаны с ФСМ из-за их предположительной герметичности. Герметичность терминальной нити и постоянное натяжение дистального спинного мозга не могут быть визуализированы. Диагностике фиксации терминальной нити могут способствовать только косвенные признаки, такие как низменное положение конуса, утолщение нити (липома нити), увеличение размера люмбального мешка, раздвоенные дужки. У большинства пациентов диагноз ставится только после выполнения КТ. Показания к лечению остаются спорными, так как мнения экспертов расходятся. Хирургическое лечение фиксированной терминальной нити является простой и безопасной процедурой. Итоги отличные. Рефиксация маловероятна, а миелодисплазия отсутствует. д) Менингоцеле. Менингоцеле представляет собой грыжевое выпячивание, состоящее из менингеального мешка с цереброспинальной жидкостью, покрытое интактной кожей. Поскольку спинной мозг остается в пределах позвоночного канала, неврологические симптомы часто отсутствуют или не выражены. МРТ имеет важное значение для диагностики менингоцеле и определения дополнительных аномалий. Передние менингоцеле связаны с аноректальной деформацией. Хирургическое закрытие является простым, но спинной мозг должен быть проверен для исключения ФСМ. Вторичная рефиксация маловероятна. е) Миелоцистоцеле. Можно провести различие между терминальными и нетерминальными миелоцистоцеле. Терминальные миелоцистоцеле представляют собой покрытую кожей массу в пояснично-крестцовом отделе, в которой присутствует менингоцеле, содержащее выпяченный гидромиелически измененный спинной мозг. Патогенез считается связанным с нарушением дифференциации каудальной клеточной массы (вторичной нейруляции). У большинства пациентов имеется неврологический дефицит, типичны сопутствующие аномалии. Хирургическое лечение направлено на высвобождение мозга и создание свободной связи между гидромиелией мозга и паутинным пространством. Нетерминальные миелоцистоцеле редки, это покрытые кожей поражения в шейном или грудном отделе. Патогенез считается связанным с первичным нарушением нейруляции, из-за местного сращения кожи и хорды. Лечение состоит из открытия отделения фибронейроваскулярного ствола от хорды и вскрытия сирингоцеле для дренирования ликвора. Ассоциированные аномалии встречаются реже, позднее может возникнуть ухудшение из-за рефиксации. ж) Разное. Различные пороки развития нижней части спинного мозга связаны с такими аноректальными или урогенитальными аномалиями, как синдром каудальной регрессии или триада Currarino. Это связи, как полагают, возникают из-за раннего нарушения в хвостовом возвышении. VATER-ассоциация (аномалии позвоночника, трахеопищеводный свищ, радиальные или почечные аномалии) является примером комбинации, включающей врожденные аномалии позвоночника. В таких сложных случаях необходима расширенная диагностика и междисциплинарные консультации.
— Также рекомендуем «Краниосиностоз — классификация, причины» Оглавление темы «Нейрохирургия пороков позвоночника.»:
|
Источник
