Позвоночник во внутриутробном периоде
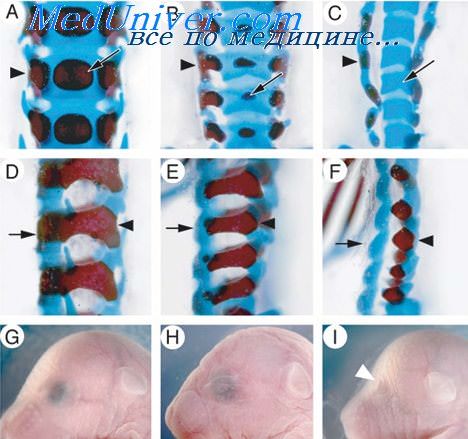
Позвоночник и спинной мозг предназначены для обеспечения движений, поддержания структурной целостности и вертикального положения, передачи сигнала от головного мозга и согласования моторных, сенсорных и вегетативных путей. Позвоночник и спинной мозг состоят из нескольких различных типов тканей, ответственных за эти различные функции. Эмбриологическое развитие человеческого позвоночника и спинного мозга является сложным процессом, приводящим к формированию сложноустроенных структур. Несмотря на огромные продвижения в молекулярных и биологических методах после многих десятилетий, сделавших доступными современного исследования, эмбриологическое развитие позвоночника и нервной системы остается не полностью понятным. Сложный каскад сигнальных событий на молекулярном уровне участвует в развитии позвоночных и нервных элементов. Изменения в этих важных этапах могут привести к отклонениям и аномалиям развития, некоторые из которых могут угрожать целостности и функции этих структур при развитии человека, что потенциально приведет к неврологической дисфункции или увеличенной восприимчивости нервных структур к травме.
Ранний эмбриональный период позвоночника
Формирование позвоночного столба, а также тела в целом, начинается во время периода гаструляции, при котором биламинарный эмбриональный диск преобразовывается в триламинарный эмбриональный диск. Этот процесс встречается в начале третьей недели после оплодотворения и характеризуется инвагинацией эктодермальных клеток через первичную борозду первичной полоски, создавая эмбриональную мезодерму. Концентрация инвагинированных внутриэмбриональных клеток мезодермы в краниальном конце первичной полоски формирует первичную ямку или узел. Непрерывно окутывающие клетки в первичном узле формируют канал, называемый хондриальной трубкой, которая непрерывна с амниотической полостью. Эти инвагинирующиеся клетки двигаются в краниальном направлении, они свойственны эмбриональной эндодерме, и формируют хондральную пластину, которая впоследствии превращается в хорду. Мигрирующими клетками, которые формируют хорду, управляют с помощью хемотаксиса фактор роста фибробластов 4 и фактор роста фибробластов 8. Наличие хорды побуждает лежащие эктодермальные клетки распространяться вширь, чтобы сформировать нервную пластину. Примерно на 19 день эта нейроэктодермальная ткань свернется, чтобы сформировать нервную борозду, которая впоследствии закроется, чтобы стать нервной трубкой. Хорда также играет одну из основных ролей в эмбриональном развитии в качестве координирования созревания позвоночного столба.
Инвагинирующиеся клетки, которые мигрировали латерально, дифференцируются в три главных области: параксиальная, промежуточная и боковая мезодермальные пластины. Эти мезодермальные предшественники будут развиваться, чтобы сформировать позвоночник, мочеполовую систему и трубку пищеварительного тракта, соответственно. Эти близкие пространственные отношения могут быть причиной проявления аномалий развития позвоночника, происходящих при мочеполовых нарушениях. Параксиальная мезодерма развивается в 42 — 44 пар сомитов в течение нескольких дней. Сомиты развиваются от краниального к каудальному концу и их число может служить оценкой эмбрионального возраста. Эти структуры являются, возможно, самым очевидным примером эмбриологического понятия метамер, в которых многократные анатомически подобные единицы устроены линейно, чтобы сформировать сложную структуру или орган. Каждый отдельный сегмент далее дифференцируется в две крупнейших области. Дорсолатеральная область сегмента, составленного из дерматомов и миотомов зреет, чтобы в конечном счете сформировать мускулатуру спины и поверхность кожи, соответственно. Вентромедиальная область, склеротомы сомитов являются предшественниками позвоночного столба развивающегося человека. Нервная трубка дифференцируется, чтобы сформировать спинной мозг.
Развитие позвоночного столба
В то время как гестация продолжается, на 4-ой и 5-ой неделе происходит формирование отдельных тел позвонков из метамерных сегментов. Этот процесс лучше всего объяснен теорией пересегментации, в которой каждый склеротом делится на ростральную и каудальную половины. Каждый позвонок фомируется из каудальной половины одного склеротома и краниальной половины смежного склеротома. Слияние этих двух склеротомов формирует центр, который станет отдельным телом позвонка . Каждый сформированный позвонок сопровождают сегментальные артерии и нервы. Теория пересегментации была доказана экспериментально в моделях. Шаблон позвонка во время пересегментации контролируется влиянием генов HOX и Pax. Ранее было предположено, что хорда может играть роль в координировании процесса ресегментации. Cмежные с нервной трубкой мезодермальные клетки развиваются в дужки, пластинчатые части и ножки, которые служат для защиты структур, проходящих через позвоночный канал.
Хорда является центральной осью для недавно сформированного центра и в конечном счете распадается между позвонками (процесс хондрогенеза), в области межпозвоночного диска она способствует формированию пульпозного ядра. Клетки склеротомов распространяются, чтобы сформировать окружающее фиброзное кольцо. В течение 6-ой недели молекулярные факторы от хорды и нервной трубки сигнализируют об инициировании процесса хондрогенеза. Два центра хондрогенеза в центре формируют единый большой сегмент хряща. На каждой дужке позвонка расположено по одному центру хондрогенеза, которые впоследствии растут, чтобы соединиться с противоположной частью дужки. Окостенение этих хрящевых предшественников начинается на 9-ой неделе развития. Три точки окостенения могут быть найдены в каждом позвонке, одна расположена в центре и одна в каждой половине дужки позвонка. Окостенение начинается в нижне-грудном отделе позвоночника и идет от этой точки краниально и каудально. Этот медленный процесс продолжается после рождения, потому что половинки дужек позвонков не полностью соединяются приблизительно до возраста 6 лет.
Развитие спинного мозга
Как уже сказано, нервная система развивается из растущей вширь эктодермальной нервной пластины, которая формируется над хордой. В то время как продолжается быстрый рост, края нервной пластины складываются и в конечном счете соединяются, чтобы сформировать нервную трубку. При нарушении закрытия нервной трубки образуется врожденный дефект, который называется миеломенингоцеле. Около 5 недели эмбрионального развития в пределах нервной трубки возникают спинные и брюшные пары утолщений крыловидной и базальной пластинкок. Эти утолщения отделены структурно пограничной бороздой и в конечном счете станут сенсорными и моторными трактами. Пограничная борозда исчезает в течение 6 недели из-за непрерывного быстрого увеличения. Ранее разделенные структуры, однако, сохраняют свои соответствующие функции. Задние и передние рога спинного мозга появляются в процессе эмбрионального роста, тракты белого вещества начинают появиться на 7-ой или 8-ой неделе.
Созревание позвоночника в детстве и юности
Медленный рост позвоночника в детстве и юности обеспечивает механическую ось для всего аксиального скелета, а также обеспечивает безопасность спинного мозга и нервных корешков. Окостенение позвоночника продолжается после рождения от трех основных точек окостенения, состоящих из центра и позвоночных дуг. Интересно, что люди непохожи на большинство других позвоночных животных, у которых не центр окостенения формирует истинную замыкательную пластину, а скорее тонкая хондроэпифизиальная область в замыкательных пластинах, которая также способствует периферическому росту. Пара нейроцентральных синхондрозов возле присоединения ножек к телу позвонка и единственный задний синхондроз на вершине дуги обеспечивают рост позвоночника и расширение позвоночного канала. Эти синхондрозы легко визуализируются на обычных рентгенограммах как просветления и не должны приниматься за перелом или порок развития. Позвоночный канал достигает своего взрослого диаметра в возрасте 6 — 8 лет после закрытия нейроцентральных синхондрозов. Раннее закрытие или асимметричный рост этих синхондрозов могут привести к развитию врожденного стеноза позвоночного канала или сколиоза.
| Центры окостенения: 1 – грудной позвонок до рождения и в пубертатный период (2); 3 – атлант; 4 – эпистрофей; 5 – поясничный позвонок; 6 – крестец новорожденного (спереди) и 4-летнего ребенка (сверху) (7). На рисунке обозначено время окостенения |
Первоначально у новорожденного полностью кифотизированный позвоночник. Это основное искривление остается в грудной области после развития вторичных искривлений при росте ребенка. Шейный лордоз развивается, когда задние мышцы шейного отдела позвоночника набирают силу и увеличиваются в объеме из-за того, что ребенок начинает поднимать голову вертикально. Поясничный лордоз развивается позже при созревании, поскольку ребенок начинает сидеть, стоять и ходить, и полностью стабилизируется после половой зрелости. Вторичные точки окостенения появляются в каждом позвонке в начале юности и расположены в концах остистых, поперечных и суставных отростков, а так же в апофизах тел позвонков. Как и основные точки окостенения, эти структуры могут визуализироваться рентгенографически и должны учитываться во время оценки травматического повреждения. Нужно также отметить, что неполная окостенелость позвоночника привносит существенные различия в сигнале МРТ. Рост в местах окостенения происходит в течение молодого возраста с закрытием зон роста в возрасте примерно 25 лет. После прекращения роста верхние и нижние апофизы становятся жесткими, для формирования края тела позвонка к которому прикрепляется межпозвоночный диск.
Источник:
Ссылки по теме:
Источник
Формирование позвонков эмбриона. Этапы развития позвонков различных отделов у плода
Медиально, по направлению к хорде, из склеротомов начинает пролиферировать мезенхимная ткань, которая затем покрывает хорду со всех сторон . Из этой области формируется закладка тела позвонка (corpus vertebrae). При этом располагающиеся рядом зачатки тел позвонков разделяются между собой упомянутыми закладками межпозвонковых пластинок.
Через середину закладок тел позвонков и межпозвонковых пластинок проходит спинная хорда, которая в области позвонковых тел со временем полностью дегенерирует, а в межпозвонковых пластинках от нее сохраняется рудимент в виде малого очага мукоидной ткани (nucleus pulposus — мякотного ядра).
По обеим сторонам медуллярной трубки из сгущенной краниальной половины склеротома в дорсальном направлении движется поток мезенхимной ткани, давая начало образованию закладок дуги позвонков (arcus vertebrae), которые впоследствии (приблизительно на четвертом месяце развития) замыкаются дорсально, по средней линии; в связи с этим, развивающийся мозг оказывается заключенным в сгущенную мезенхиму позвоночной закладки.
Из дуги позвонка затем вырастает остистый отросток (processus spinosus) и поперечный отросток (processus transversi). Наконец, из мезенхимы склеротомной закладки позвонков в вентролатеральном направлении вырастают мезенхимные тяжи, представляющие собой закладки реберных отростков (processus costales), то есть будущих ребер.

Сначала эта закладка позвонка представлена сгущенной мезенхимной бластемой склеротома. В течение седьмой недели из нее развивается хрящ, а позвонки приобретают плотную консистенцию с более точными контурами своей будущей формы. Наконец, начиная с десятой недели, наступает процесс хондрогенного окостенения (остеофикации). который исходит из нескольких центров окостенения.
Один из этих центров появляется в хрящевом теле позвонка (лишь в редких случаях наблюдается возникновение двух таких центров), а в каждой дуге позвонка по его обеим сторонам образуется по одному центру. Таким образом, позвонки возникают в результате окостенения, начинающегося из трех первичных центров; при этом сначала возникают три самостоятельные (вернее связанные только хрящем) косточки, которые лишь позднее, через несколько лет после рождения, сливаются в единый костный позвонок.
При окостенении сначала происходит энхондральная остеофикация, к которой позже, начиная от перихондра, присоединяется также перихондральныи вид окостенения. На данной стадии развития верхние и нижние поверхности тел позвонков еще покрыты гиалиновой хрящевой пластинкой, окостеневающей приблизительно к семнадцати годам и окончательно присоединяющейся к телу позвонков в среднем лишь на двадцатом году жизни.
Тело первого шейного позвонка, атланта (atlas), теряет связь с дугами и срастается с телом второго шейного позвонка (epistropheus), превращаясь при этом в его зубовидный отросток (dens epistrophei). Обе дуги первого шейного позвонка вентрально и дорсально соединяются, благодаря чему атлант приобретает форму кольца.
У крестцовых и копчиковых позвонков реберные отростки, идущие латерально, редуцированы, причем они особенно недоразвиты у копчиковых позвонков, у которых являются рудиментарными уже с самого начала. В крестцовой области тела позвонков в период полового созревания вторично срастаются в единую кость — крестец (os sacrum), причем окостенение захватывает также и межпозвонковые пластинки. Однако окончательное костное соединение крестцовых позвонков заканчивается приблизительно лишь на двадцать пятом году жизни. Боковые отделы крестцовой кости возникают в результате соединения рудиментарных зачатков крестцовых ребер.
Копчиковые позвонки также могут вторично срастаться, образуя более или менее единую копчиковую кость (os coccygis). На наружной поверхности тела в коже копчиковой области имеется умеренно углубленная ямка, копчиковая ямка (fovea coccygea), которая соответствует месту, где произошла дегенерация последних копчиковых позвонков и остатка хвоста.
— Также рекомендуем «Позвоночный столб плода. Развитие ребер у эмбриона»
Оглавление темы «Развитие половых органов и скелета плода»:
1. Формирование влагалища. Опущение половых желез
2. Образование оболочек яичка. Формирование семявыносящего протока
3. Формирование наружных половых органов. Развитие мужских половых органов
4. Формирование наружных женских половых органов. Аномалии женских половых органов
5. Добавочные половые железы. Развитие скелета и мышц плода
6. Этапы развития скелета эмбриона. Осевой скелет плода
7. Формирование позвонков эмбриона. Этапы развития позвонков различных отделов у плода
8. Позвоночный столб плода. Развитие ребер у эмбриона
9. Череп плода. Формирование черепа эмбриона
10. Примордиальпый череп плода. Развитие основания черепа эмбриона
Источник
Патологии позвоночника у плода встречаются в 1 случае на 1000 беременностей. Часто нарушения касаются не только самого позвоночного столба, но и спинного мозга. В основном плод с аномалией позвоночника гибнет внутриутробно или сразу после рождения, поэтому очень важно установить проблему как можно раньше, чтобы женщина обдуманно приняла решение о прерывании беременности.

Причины возникновения внутриутробных аномалий позвоночника
В большинстве случаев аномалия возникает в поясничном отделе, реже — в шейном, и совсем нечасто — в области крестца и грудном отделе.
Причины столь сложной патологии до сих пор не ясны. Но среди факторов, провоцирующих нарушение формирования спинного мозга, совершенно определенно можно выделить:
- TORCH-инфекцию;
- токсическое воздействие лекарств;
- сложные условия работы;
- употребление наркотиков и алкоголя;
- многолетний стаж курения.
Когда можно обнаружить патологии позвоночника у плода
Расщепление нервной трубки происходит в период с 19 по 30 день гестации (дня последней менструации у беременной). Аномалию позвоночника можно выявить уже на первом скрининге, который проводится на 11-й неделе беременности. Второй скрининг обычно подтверждает результаты 1-го скрининга и выявляет новые нарушения.
Миеломенингоцеле
75% всех случаев аномалий позвоночника у плода занимает миеломенингоцеле (spina bifida cystica). Патология выражается в выпячивании спинного мозга за пределы позвоночной дужки. Иногда мозговая ткань защищена кожей, но чаще выходит наружу вместе с нервными отростками. В последнем случае плод рождается с параличом нижних конечностей, проблемами с кишечником и мочевым пузырём. В 90% случаев у плода диагностируется гидроцефалия (водянка головного мозга).
Характерные признаки миеломенингоцеле на УЗИ:
- на задней поверхности позвоночника визуализируется жидкость;
- через позвоночную щели видно образование с жидкостью внутри;
- черепная ямка имеет меньшие размеры;
- ткани мозжечка смещены;
- выражено искривление позвоночника;
- размеры плода меньше нормы;
- диагностируется гидроцефалия из-за низкого расположения спинного мозга и блокировки спинномозговой жидкости.
При подозрении на патологию женщина сдаёт кровь на специфические ферменты. У неё повышен уровень альфа-фетопротеина, как и при других аномалиях плода. Затем беременную отправляют на 4D сканирование, во время которого можно увидеть объёмное изображение плода. Однако это становится возможным только с 20-й недели беременности.
Миеломенингоцеле — тяжёлая форма расщепления позвоночника, поэтому при подтверждении диагноза на УЗИ женщине рекомендуют сделать аборт. Даже если малыш родится живым, он не сможет ходить, у него будут проблемы с внутренними органами.
Операция по перемещению вышедшего за пределы позвоночного столба спинного мозга со спинномозговыми нервами проводится в течение 48 часов с момента рождения. Выпячивающаяся капсула помещается обратно в позвоночный канал, сверху нашиваются мышцы и кожа.
Такие дети нуждаются в особом лечении, которое существенно не улучшит их качество жизни. Очень низкий процент детей в будущем смогут ходить, но большинство будет нуждаться в инвалидной коляске, потому что нервные окончания повреждаются и не позволяют спинному мозгу нормально функционировать.
Синдром Клиппеля-Фейля
Синдром Клиппеля-Фейля встречается очень редко, в 1 случае из 120 000 беременностей, и имеет особенность передаваться по наследству.
Патология заключается в аномальном строении шейного отдела позвоночника, при котором позвонки сращиваются между собой. Шея практически отсутствует и, в зависимости от разновидности синдрома, патология имеет и другие нарушения. Наиболее опасна разновидность KFS3, при которой сращены не только шейные позвонки, но и грудные, а также поясничные. Из-за незаращения дужек позвоночника образуются дополнительные рёбра.
Помимо этого у плода визуализируются лишние пальцы, их недоразвитие или сращивание, гипоплазия почек, заращение мочеиспускательного канала, заболевания сердечно-сосудистой системы, отсутствует лёгкое, сбои в работе ЦНС. При любой форме синдрома у плода формируется искривление позвоночника (сколиоз).
Причина патологии — мутация гена GDF6. Выявляется аномалия не раньше 20-й недели беременности. При ультразвуковом исследовании на экране УЗИ заметно следующее:
- укорочение шеи;
- плод не поворачивает голову;
- низкая линия роста волос на затылке;
- асимметрия лица;
- отсутствие одного лёгкого;
- гипоплазия почки;
- срастание или недоразвитие пальцев на руке;
- лишние количество пальцев;
- сращение позвонков в различных отделах позвоночника.
Первые две разновидности синдрома Клиппеля-Фейля поддаются коррекции. Ребёнку проводят операцию, затем он проходит сложную восстановительную терапию. На сегодняшний день полностью восстановить позвоночник не удастся, однако человек сможет жить обычной жизнью, потому что умственные способности не затрагиваются.
При третьей форме патологии женщине предложат прерывать беременность, потому что при срастании позвонков ущемляются нервные корешки, из-за чего развиваются различные заболевания внутренних органов. Дети с формой KFS3 требуют особый уход за собой и всё-равно умирают в раннем возрасте.
Spina bifida
Spina bifida или неполное закрытие позвоночного канала, возникающее на ранних сроках беременности в связи с неправильным формированием нервной рубки. Помимо проблем с позвоночником, при Spina bifida имеется недоразвитие спинного мозга. 95% детей с такой патологией рождается у совершено здоровых молодых родителей.
Самой лёгкой формой патологии является Spina bifida occulta — небольшая щель в позвоночном столбе, не сопровождающаяся выпячиванием наружу спинного мозга и повреждением нервных корешков. Дефект внешне практически не заметен, и со стороны сложно сказать, что есть какая-то проблема.
Иногда у новорождённого наблюдаются проблемы с кишечником и мочевым пузырём, имеется сколиоз и слабый тонус ног. Единственным способом диагностики патологии является рентгенография. На скрининговом УЗИ она практически не видна, только при 4D УЗИ можно увидеть неполное сращение дужек позвоночного столба на поздних сроках беременности. Аномалия не требует коррекции, и прерывать беременность женщине не надо.
Кистозная гигрома шеи
Гигрома на шее у плода (лимфангиома) — это доброкачественная опухоль, которая образуется в результате нарушения формирования лимфасистемы в области шейных позвонков в период эмбрионального развития. Если нарушается лимфаток в месте соединения яремного мешка с яремной веной, образуется киста или несколько кист, заполненных фиброзно-серозной жидкостью. Опухоль локализуется возле шейных позвонков, влияя на развитии плода.
Патологию на УЗИ можно увидеть уже на 1-м скрининге на срок 11-12 недель. Главным показателем будет увеличение толщины воротникового пространства. Гигрома шеи у плода возникает как в результате хромосомных нарушений, так и под влиянием внешних причин — механической внутриутробной травмы, курение и употребление алкоголя матерью, перенесённые во время беременности инфекции.
На 2-м скрининге гигрома визуализируется как ассиметричное новообразование с плотной оболочкой, иногда имеющее перегородки внутри, расположенное в проекции шейного отдела позвоночника. Сама по себе опухоль не представляет угрозы для жизни плода.
На ранних сроках делается биопсия хориона с целью выявления хромосомных нарушений. Если они подтвердятся, женщине предложат прервать беременность. В случае отсутствия генетических отклонений врачи придерживаются выжидательной позиции. очень часто к 18-20 неделе беременности гигрома рассасывается сама собой.
Если этого не произойдёт, то у малыша после рождения вероятно наличие следующих отклонений:
- парез лицевого нерва — обездвиживание мускулатуры лица по причине длительного сдавливания гигромой нервного волокна;
- деформация позвоночника (чаще всего встречается кривошея — искривление шейного отдела из-за воспалительного процесса в шейных мышцах вследствие перенапряжения постоянного давления опухоли);
- деформация затылочной кости и челюсти;
- нарушение глотательной функции;
- обструкция дыхательных путей (непроходимость дыхательного канала из-за перекрытия трахеи гигромой).
Лечится гигрома консервативно после рождения ребёнка. Если причиной патологии не являются хромосомные нарушения, прогноз для малыша благоприятен.
Выводы
Чтобы исключить любые патологии позвоночника у плода, нужно уже на ранних сроках проходить скрининг с помощью хорошего УЗИ-аппарата. Аномалии позвоночника видны даже при первом обследовании, что позволяет, в случае тяжелых нарушений, своевременно прервать беременность.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
