Прогибания боль в позвоночнике

Эта простая 30-минутная тренировка поможет исправить гиперлордоз поясничного отдела позвоночника — нарушение осанки, которое может обернуться болью и напряжением.
Излишний прогиб в пояснице, или гиперлордоз поясничного отдела, — это неправильное положение позвоночника, при котором поясничный изгиб становится слишком глубоким. При таком положении живот выдаётся вперёд, а таз уходит назад. И вы начинаете напоминать фитоняшку, которая хочет показать, какую попу она накачала.
Почему возникает и чем опасен гиперлордоз
В числе распространённых причин приобретённого гиперлордоза поясничного отдела — лишний вес, беременность, остеопороз, спондилолистез, сидячий образ жизни.
Также причиной гиперлордоза часто называют хождение на каблуках. Однако учёные не подтвердили эту зависимость.
Деформация и смещение позвонков при поясничном гиперлордозе грозят защемлением нервных корешков, межпозвоночными грыжами, воспалением мышц, окружающих позвоночник, и прочими осложнениями.
Что происходит с мышцами
При любом нарушении осанки наблюдается чрезмерная жёсткость одних мышц и слабость других. И поясничный гиперлордоз не исключение.
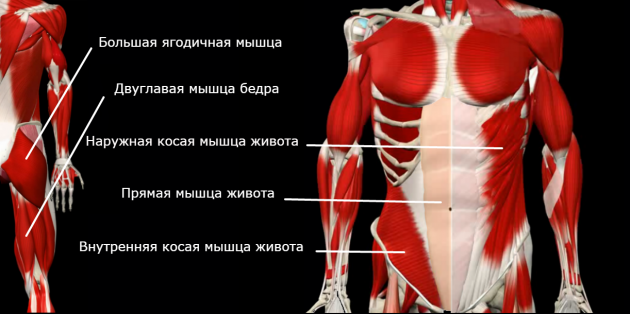
Вот список жёстких мышц, которые тянут за собой позвоночник:
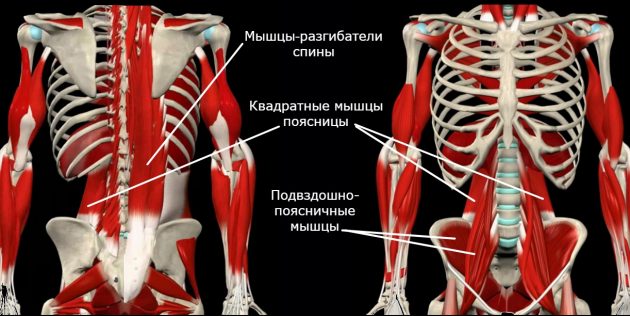
А вот слабые мышцы, которые постоянно находятся в растянутом положении:
Как определить, есть ли у вас излишний прогиб в пояснице
При гиперлордозе может болеть поясница, особенно при ходьбе и других физических нагрузках, а также если спать на животе.
Если вас мучает боль в пояснице, обратитесь к врачу. Врач-ортопед определяет наличие гиперлордоза и тяжесть заболевания по рентгеновским снимкам позвоночника, а также при визуальном осмотре.
Тяжёлые формы поясничного гиперлордоза (если у вас именно это нарушение) лечатся с помощью препаратов, физиотерапии, мануальной терапии, массажа и ЛФК. Комплекс мер позволяет эффективно воздействовать на мышцы вокруг позвоночника и восстановить правильную осанку.
Если же у вас нет боли и ограничения подвижности, однако вы подозреваете искривление осанки, вот несколько тестов для проверки.
Тест по косточкам таза
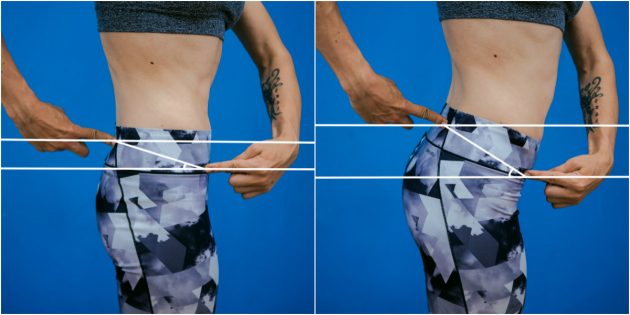
Для этого теста вам понадобится мел или карандаш, вертикальная плоскость, линейка и транспортир.
Нащупайте спереди и сзади выступающие косточки таза — переднюю и заднюю верхнюю ость подвздошной кости.
Отметьте на плоскости уровень передней верхней ости, а затем уровень задней. Проведите две параллельные линии, а затем соедините отметки и измерьте угол. В норме угол наклона таза должен составлять от 7 до 15 градусов.
Тест с двумя ладонями
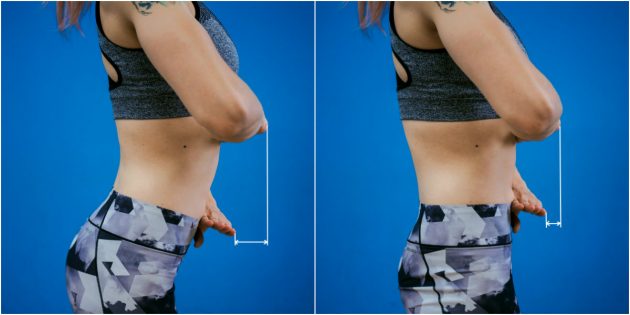
Это более простой тест, который не требует измерений. Просто приложите ребро одной ладони к диафрагме, а другой — к нижней части живота. В идеале одна ладонь должна располагаться над другой.
Если верхняя рука выдаётся вперёд относительно нижней, у вас есть излишний прогиб в пояснице.
Как исправить гиперлордоз
Чтобы исправить осанку, нужно привести в тонус слабые мышцы и одновременно снять напряжение с жёстких. Начнём с расслабления зажатых мышц.
Упражнения для растяжки
Поскольку закрепощённые мышцы расположены глубоко, раскатать их на массажных роликах или мячах невозможно. Поэтому мы будем расслаблять их с помощью растяжки.
Кошка — корова

Это упражнение хорошо разогревает и растягивает мышцы-разгибатели спины.
Встаньте на четвереньки. Выгибайте спину вверх, начиная с поясницы. Старайтесь почувствовать, что спина поднимается позвонок за позвонком.
А теперь постепенно, позвонок за позвонком, прогнитесь вниз, начиная с грудного отдела и заканчивая поясничным.
Повторите 5–8 раз.
Наклон к ногам с растяжкой

Это упражнение поможет вам хорошо растянуть квадратные мышцы поясницы и мышцы-разгибатели спины. Можете использовать секундомер или просто считать про себя.
Сядьте на пол, вытяните вперёд прямые ноги. Наклонитесь, не сгибая коленей, и тянитесь вперёд 10 секунд, округлив спину, как на фото слева.
Теперь, напрягая мышцы-разгибатели спины, выгнитесь в другую сторону, как на фото справа. Удерживайте это положение 10 секунд.
Снова склонитесь к ногам и тянитесь ещё 40 секунд.
Выполните 3–5 таких циклов. За счёт небольшого сокращения мышц вы сможете углубить позу и получше растянуть глубокие мышцы.
Растяжка квадратной мышцы поясницы

Сядьте на пол, правую ногу оставьте впереди, левую заведите назад. Угол в обоих коленях — 90 градусов.
Наклоните корпус вправо, правую руку поставьте на пол, левой тянитесь в сторону и вперёд, растягивая весь левый бок.
Старайтесь во время растяжки тянуть левое бедро вниз и назад. Удерживайте позу в течение 30 секунд, а потом повторите всё в другую сторону.
Растяжка подвздошно-поясничной мышцы

Опуститесь на одно колено. Между бедром и голенью, бедром и корпусом должны быть прямые углы.
Напрягите ягодицы, подкручивая таз. Опустите плечи, сведите лопатки, напрягите пресс. Сохраняйте напряжение до конца упражнения.
Из этого положения немного раскачивайтесь вперёд-назад. Продолжайте раскачиваться 1 минуту, а затем поменяйте ногу и повторите.
В этом упражнении важно держать ягодицы напряжёнными, а таз — подкрученным. Если вы всё делаете правильно, почувствуете напряжение в паху у опорной ноги.
Растяжка подвздошно-поясничной мышцы на полу

Лягте на пол на живот. Согните правую ногу в колене, поднимите голень и возьмитесь правой рукой за лодыжку.
Подкрутите таз и поднимите корпус вверх. Поднимается только грудной отдел, взгляд направлен вниз, шея прямая. Задержитесь в этой позе на секунду, а затем опуститесь на живот и поменяйте ногу.
Повторите по 5 раз на каждую ногу.
Эти пять упражнений займут у вас не больше 12–15 минут. После них пропадёт чувство усталости, спина будет ощущаться более гибкой.
Однако растяжки недостаточно, чтобы исправить осанку. Вам необходимы и силовые упражнения, которые приведут в тонус слабые мышцы.
Силовые упражнения
Медленные скручивания
Лягте на пол на спину, вытяните руки над головой. Начинайте медленно скручивать спину, поднимая сначала руки и шею, затем грудной отдел позвоночника и только после этого — поясничный. В крайней точке вы сидите, угол между ногами и корпусом — 90 градусов, руки вытянуты вверх.
Начинайте так же медленно опускаться, пока не примите исходное положение. Выполните упражнение 10 раз.
Каждый подъём и опускание должны совершаться не быстрее чем за 20 секунд — считайте про себя или смотрите на секундомер.
Старайтесь больше времени проводить в самых сложных положениях, не задерживайтесь в крайних точках: как только коснулись пола, сразу же поднимайте корпус снова.
Классическая и боковая планки

Встаньте в классическую планку на руках на 30 секунд. Развернитесь в сторону и оторвите одну руку от пола, выходя в боковую планку. Удерживайте позу ещё полминуты.
Снова вернитесь в прямую планку на 30 секунд. Теперь выйдите в боковую планку в другую сторону на 30 секунд.
Выполните столько циклов, сколько сможете.
Упражнение «Вакуум»
Это упражнение помогает привести в тонус поперечную мышцу живота, которая поддерживает внутренние органы.
Лягте на спину, согните ноги в коленях, поставьте стопы на пол. Положите руку на живот ниже пупка, чтобы контролировать движение.
Сделайте вдох так, чтобы живот надулся, а рука, лежащая на нём, приподнялась. Выдохните воздух и представьте, что вам нужно достать пупком до пола или до позвоночника. При этом живот сильно втянется. Задержитесь в таком положении на 3–5 секунд.
Повторите упражнение 10 раз.
Упражнения для бёдер и ягодиц
Есть много упражнений на укрепление больших ягодичных мышц и бицепсов бедра:
- Любые приседания: с гантелями, штангой, эспандерами, выпрыгиваниями.
- Выпады: на двух или одной ноге, в движении по залу или на месте, со свободными весами или без.
- Становая тяга: со штангой или с гантелями, на двух или одной ноге.
Варианты и технику исполнения упражнений для бёдер смотрите в этой статье. Здесь — упражнения для ягодиц, если вы ненавидите приседания, а в видео ниже — если любите их.
Выберите четыре упражнения — два для ягодиц и два для бицепса бедра — и включите их в свою тренировку.
Как часто тренироваться
Эта простая тренировка займёт у вас не больше получаса. Если после первого занятия у вас с непривычки болят мышцы, выполняйте силовые упражнения через день, а растяжку — каждый день.
Когда тело привыкнет к нагрузке, делайте все упражнения каждый день. Особенно полезно это будет для тех, кто ведёт сидячий образ жизни. Полчаса лёгких нагрузок после работы помогут избавиться от лишних калорий и со временем исправить осанку.
Источник
Ýõ, ðåáÿòà! Íàñêîëüêî æå ýòî êëàññíî ïðîñòî äâèãàòüñÿ!
Ïðîñòî ëåæàòü áåç òîãî, ÷òîáû êàæäóþ ñåêóíäó íå äóìàòü, êàê ïîøåâåëèòüñÿ è íàñêîëüêî ìèëëèìåòðîâ ñìåñòèòü çàäíèöó èëè ïîäòÿíóòü ðóêó. Ïðîñòî øàãàòü è íå äóìàòü êàê äàëåêî òû ìîæåøü ïîñòàâèòü íîãó è íàñêîëüêî ìîæíî íàêëîíèòüñÿ âïåð¸ä. È íå íóæíî âñòàâàòü íà êîëåíè ïåðåä ðàêîâèíîé, àêè ïåðåä àëòàð¸ì, ÷òîáû óìûòüñÿ!
Æåñòü, êîíå÷íî. Ñåé÷àñ âñ¸ ðàññêàæó. È äàæå êàê ïîáåäèòü, à åù¸ ëó÷øå íå äîïóñòèòü òàêîãî.
Ïèøó, êñòàòè ïîòîìó, ÷òî íå íàø¸ë ïîäîáíîé èíôîðìàöèè íà ëþáèìîì Pikabu, õîòÿ èñêàë. Äåëþñü ñâîèì ëè÷íûì îïûòîì.
Êàê ãîâîðèòñÿ, íè÷òî íå ïðåäâåùàëî. Ñ äåòñòâà ñïîðò, ïîñòîÿííî â äâèæåíèè, äàæå ïóçà ó ìåíÿ íåò. Íî ðàáîòà ñèäÿ÷àÿ. Çà êîìïüþòåðîì ïðîâîæó ïî 10-12 ÷àñîâ åæåäíåâíî ñ 22-õ ëåò, êàê çàêîí÷èë ÂÓÇ. ×åñòíî ñêàæó, ïðî ðåãóëÿðíûé ñïîðò çàáûë ëåò íà 15 ïîñëå íà÷àëà òðóäîâîé äåÿòåëüíîñòè. Ïëþñ ïîñòîÿííî çà ðóë¸ì.
Íà÷àëîñü âñ¸, êàê ïî ìåòîäè÷êå. Ïðîñòî êëàññèêà. Ïåðâûé ðàç â ñïèíó âñòóïèëî ðîâíî â òðèäöàòü ëåò. À âñåãî-òî: ïðîí¸ñ óâåñèñòóþ æåëåçêó ÷óòü áîëüøå ñòà ìåòðîâ. Íà ñëåäóþùèé äåíü íå ñìîã âñòàòü ñ êðîâàòè. Ïîÿñíèöà ñèëüíî áîëåëà äâå íåäåëè. Íàïîìèíàëà î ñåáå íåáîëüøèìè áîëÿìè åù¸ äâà ãîäà. Ïîòîì âðîäå êàê âñ¸ çàáûëîñü ðîâíî äî ñëåäóþùåãî ðàçà.
35 ëåò. Ïðèøëîñü øóñòðî òàùèòü âîäó â ïëàñòèêîâûõ áàêëàøêàõ ñ õîðîøèì ïåðåãðóçîì ââåðõ ïî ñêëîíó îò ðîäíèêà äî ìàøèíû. Óõ, êàê áîëåëà ñïèíà íà ñëåäóþùèé íåäü! Åùå ðàç áûëî òàê: â íàêëîíå âïåð¸ä òÿïêîé (íàãðóçêà «íà ñåáÿ») ÷èñòèë êàíàâó. Íåäîëãî. Îêîëî ïîëó÷àñà. Âñ¸! Íà ñëåäóþùèé äåíü êðîâàòü íå îòïóñòèëà. Ëåæàë äâà äíÿ. Ñ êðîâàòè ïðèõîäèëîñü ïðîñòî ñêàòûâàòüñÿ, ïîòîì ìåäëåííî è îñòîðîæíî ïîäíèìàòüñÿ. Êîëåíè, ëîêòè, ñïèíà ïðÿìàÿ, ìåëêèå øàæî÷êè… Òóò ìíå óæå 38 ëåò.
Íî ñàìîå èíòåðåñíîå ñî ìíîé ïðèêëþ÷èëîñü òðè íåäåëè íàçàä. Ñíà÷àëà ñïèíà çàáîëåëà äàæå íå ïîíÿë îò ÷åãî. Ñïóñòÿ äâà äíÿ, êàê ïîäíÿë ðóêè ââåðõ, ÷òîáû ïðèïîäíÿòü âîðîòà. Íå ñðàçó äàæå ïîíÿë, ñ ÷åãî ýòî ó ìåíÿ ñïèíà ðàçáîëåëàñü. Âðîäå áåðåãó ñåáÿ, òÿæåñòè âñåãäà ïðàâèëüíî ïîäíèìàþ ñ ïðÿìîé ñïèíîé, íå íàãðóæàþñü, â íàêëîíå íå ðàáîòàþ — òîëüêî íà òàáóðåòî÷êå ñèæó. Íó ðàçáîëåëàñü è ðàçáîëåëàñü, ÷åãî òóò òàêîãî? Óæå ïðèâû÷íî ñòàëî. 43 ãîäà — ïî÷òè ñòàðèê, ïîðà ñìèðèòüñÿ. Äåæóðíî ïîìàçàë âîëüòàðåíîì/òðàóìåëåì (÷òî òàì ïî òåëåêó ðåêëàìèðóþò ïîñòîÿííî). Çàîäíî è ê çíàêîìîìó êîñòîïðàâó çàåõàë. Òóò îáðàùó âíèìàíèå, ÷òî óæå áûëî òÿæåëî ñèäåòü çà ðóë¸ì áîëüøå ÷àñà. Îòäåëüíîå óäîâîëüñòâèå çà ðóëü ñàäèòüñÿ, ãîëîâó â ñàëîí ïðîïèõèâàòü. À óæ âûëåçàòü è òîãî «ïðèÿòíåå». Ïîêà íå ïîñòîèøü ðÿäîì, äåðæàñü çà àâòî, ñ ìåñòà íå ñäâèíåøüñÿ. Ïîòîì íåêîòîðîå âðåìÿ «ðàñõîäèøüñÿ» è óæå ìîæíî ñåìåíèòü äàëüøå áîëå-ìåíåå. Îí ìíå òàì ÷òî-òî ïî ñïèíå ïîñòó÷àë, ïîçâîíêè ïðîìÿë/ïîïðàâèë è îòïóñòèë. Äàæå ïîëåã÷àëî âðîäå. ß æ, êàê è âñå, íà ïîçâîíî÷íèê äóìàþ, êîãäà ñïèíà áîëèò… Ïîðà áû ÌÐÒ ñäåëàòü èëè ÊÒ. Ãðûæè òàì, âñÿêèå êîðåøêè íåðâíûõ îêîí÷àíèé, çàùåìëåíèå. Î ÷åì íàì ñî âñåõ ñòîðîí âðà÷è ðàññêàçûâàþò… Îðòîïåäû, äà õèðóðãè. Ðåêëàìà òà æå ïîñòîÿííî â ìîçã êàïàåò, âåñüìà íåçàìåòíî. «Áîëèò ñïèíà? —
âûïåé éÿäó
, îòíåñè äåíåã â àïòåêó!»
Ñ óòðà ïðîñûïàþñü, âðîäå âñ¸ íåïëîõî. Äóìàþ, äàé-êà ÿ â äóø ñõîæó, çàîäíî ùåòèíó ñáðåþ. Óñòàë ïî ïîñòåëÿì âàëÿòüñÿ, íàäî â ìèð âûõîäèòü, íà òåííèñ çàâòðà èäòè… Ñòîþ â äÓøå, âîäè÷êîé ñåáÿ ïîëèâàþ, çàîäíî áðåþñü… À ñïèíà íåçàìåòíî ì¸ðçíåò…
Âîò òóò-òî ìåíÿ è ïðèõâàòèëî. Íåò! ÏÐÈÕÂÀÒÈËÎ! ÑÓÊÀÁËßÍÀÕÑÊÐÓÒÈËÎÌÀÌÀÀÀÀÀÀÀ!!!!!!!
×òîáû ïðåäñòàâèòü: ó âàñ íàâåðíÿêà ñâîäèëî íîãó. È áîëüíî è ÷òî ñ ýòèì ñäåëàòü íå çíàåøü (õîòÿ çíàþ). À òóò ñêðó÷èâàåò â ïîÿñíèöå. Ðåçêî, ñèëüíî, áîëüíåå íîãè ðàç â ïÿòü! Ìîæåò áûòü ýòî ïîõîæå íà ñõâàòêè â ðîäàõ. Æåíùèíû ìåíÿ ïîéìóò. Èëè ÿ èõ! ????
Ñêðóòèëî ìãíîâåííî. ×òîáû íå óïàñòü è ðàçáèòüñÿ, äåðæàñü çà ñòåíêó ñî ñòîíàìè ïàäàþ íà êîëåíî — ÁÎËÜ!!! ïûòàþñü ïîäíÿòüñÿ — ÁÎËÜ!!!! Åäèíñòâåííîå ðåøåíèå — ëå÷ü íà ïîë ïðÿìî òóò, ÷òîáû õîòü êàê-òî ðàññëàáèòü ñïèíó. ÀÀÀÀÀÀÀÀÀÀÀÀÀÀ!!!! ÏÈÇÄÅÖ!!!! ÒÀÊ ÁÎËÜÍÎ åù¸ íè ðàçó íå áûëî. Ïîøåâåëèòüñÿ íå ìîãó. Âîäà íà ìåíÿ ëü¸òñÿ, êàôåëü õîëîäíûé. Ôîòî ïðèêëàäûâàòü íå ñòàíó. Çíàêîìûé îòêîììåíòèðîâàë: «òû òóò, êàê ñìåðòü». Áëåäíûé, êàê ìåë áûë.
Õîðîøî, ÷òî æåíó äîêðè÷àëñÿ. À áû áûë îäèí â äîìå? Òåëåôîí â íåäîñÿãàåìîñòè äëÿ âûòÿíóòîé ðóêè. Ïîñëå äâóõ òàáëåòîê îáåçáîëèâàþùåãî ÷åðåç ïîë÷àñà ñôîòêàëè ìåíÿ íà ïàìÿòü è ÷åðåç áîëü, îïèðàÿñü íà òàáóðåòêó, ïîäíÿëñÿ. Äîø¸ë äî êðîâàòè, äåðæàñü çà ïëå÷è ñóïðóãè. Ïîòîì åù¸ äâà äíÿ íà êîñòûëÿõ äî òóàëåòà õîäèë.
À ëåã÷å âñ¸ íå ñòàíîâèëîñü. Ìàçè íå ïîìîãàþò. Äàæå óíèâåðñàëüíîå ñåêðåòíîå ñðåäñòâî ïðèìåíèë — áàëüçàì «Çâ¸çäî÷êà». ???? Ìíå âîîáùå èíòåðåñíî, õîòü êîìó-òî ïîìîãàþò ìàçè îò áîëè â ñïèíå?
׸-òî óæå ìíîãî áóêâ ïîëó÷èëîñü. Ïîðà íà÷èíàòü ôèíàëüíóþ ÷àñòü. À òî åù¸ íå äî÷èòàþò òå, êîìó ýòî âàæíåå âñåãî.
Òàê âîò.  çîíå ðèñêà ïî÷òè âñ¸ ìóæñêîå íàñåëåíèå ñòàðøå 30-òè. ß âîîáùå íå çíàþ íè îäíîãî ìóæèêà ñòàðøå 30-òè, êîòîðûé íå æàëîâàëñÿ áû íà áîëü â ñïèíå õîòÿ áû ðàç. Íûí÷å ó âñåõ ñèäÿ÷àÿ ðàáîòà. Ëèáî â îôèñå çà êîìïüþòåðîì, ëèáî çà áàðàíêîé àâòî.
Îñíîâíîé òðèããåð ê ðåöèäèâó — ïåðåíîñ òÿæåñòåé, ðàáîòà â íàêëîíå âïåð¸ä èëè âåðòèêàëüíàÿ íàãðóçêà ñ ïîäíÿòûìè ââåðõ ðóêàìè. Íàïðèìåð, òîëêíóòü ëþê ÷åðäàêà èëè ÷òî-òî òÿæ¸ëîå âûñîêî ïîäíÿòü/çàêèíóòü.
Ïîñëå íàãðóçêè ìîæíî ñêîëüêî óãîäíî ïðîãèáàòüñÿ â ñïèíå è âèñåòü íà òóðíèêå. Íå ïîìîæåò, äàæå íå íàäåéòåñü! ???? È åù¸ õîëîä. Ìîæíî ñ îòêðûòîé ñïèíîé ïîõîäèòü. Íå çàìåòèøü êàê îñòûëà ñïèíà — ïðèâåò ïîÿñíèöå!
 èòîãå íà Þ-òóáå ÿ íàø¸ë íåñëîæíîå óïðàæíåíèå äëÿ ñíÿòèÿ áîëè â ïîÿñíèöå. È òóò ìåíÿ îñåíèëî! Ìûøöû! À ÷åðåç ÷àñ óïðàæíåíèé ÿ óæå âñòàë è ïîø¸ë! ×åðåç äâå íåäåëè ÿ óæå â íîðìå áåç âñÿêèõ ìàçåé è äîêòîðîâ. Íî òàêîå ëå÷åíèå ýòî äîâîëüíî áîëüíî, ïîòîìó ÷òî áîëüíî!
È âåäü ÿ ïðåêðàñíî çíàþ, êàê óáðàòü áîëü â êîëåíå èëè â ïëå÷å. Óïðàæíåíèÿ î÷åíü ïðîñòûå è ýôôåêòèâíûå. Äîñòóïíû ëþáîìó æåëàþùåìó. Åñëè êîìó-òî íóæíî — ðàññêàæó. Íåñêîëüêî ðàç ñî ìíîé ðàáîòàë ìàññàæèñò, êîòîðûé ïîâåäàë ìíå î÷åíü ìíîãî èíòåðåñíîãî ïî ïîâîäó íàøèõ ìûøö. Ïðèíöèï îäèí: áîëü âîçíèêàåò îò ïîâûøåííîãî òîíóñà. ×òîáû òîíóñ ñíÿòü — íàäî àêêóðàòíî ðàñòÿíóòü íóæíûå ìûøöû â íåñêîëüêî ïðè¸ìîâ. Ïîêà ìûøöà ïåðåíàïðÿæåíà, îíà áóäåò òÿíóòü çà ñóõîæèëèå. À íàì áóäåò êàçàòüñÿ, ÷òî áîëèò ñóñòàâ.
Óïðàæíåíèÿ, êîòîðûå ïîìîãóò ñíÿòü áîëåâîé ñèíäðîì â ïîÿñíèöå ïî÷òè ñðàçó, êàê îí âîçíèê:
1. Ëîæèìñÿ íà ðîâíóþ ïîâåðõíîñòü íà ñïèíó (ìîæíî ïðÿìî òàì, ãäå óïàë). Íîãè âûòÿíóòû (ýòî âàæíî). Ñïèíà â ýòîé ïîçå ðàññëàáëåíà, ïîýòîìó íå áîëèò. Áåð¸ì ïðàâóþ íîãó è òÿíåì ïðàâîå êîëåíî ê ïðàâîìó ïëå÷ó. Ïðè ýòîì ïûòàåìñÿ ðàñïðÿìèòü íîãó òàê, ÷òîáû äîñòè÷ü ïîëîæåíèÿ «ïÿòêà ñìîòðèò â ïîòîëîê». Ýòî áîëüíî. Ïðè÷¸ì áîëÿò ìûøöû íà çàäíåé ñòîðîíå áåäðà: äâóãëàâàÿ áåäðà è ïîëóñóõîæèëüíàÿ. Òóò æå ìîæíî ïîïûòàòüñÿ äîòÿíóòüñÿ ïîäáîðîäêîì äî êîëåíà, ïîääåðæèâàÿ ðóêîé ãîëîâó ñî ñòîðîíû çàòûëêà.
Âñå ìûøöû ñâÿçàíû «ïî öåïî÷êå», ïîýòîìó ðàñòÿãèâàòü ïðèä¸òñÿ èõ âñå. Óêëàäûâàåì ïðàâóþ íîãó íà ïîë, ïðîäåëûâàåì òîæå ñàìîå óïðàæíåíèå ñ ëåâîé íîãîé. Ìîæíî ïîïðîñèòü êîãî-íèáóäü ïîìî÷ü, íî è ñàìîìó ðåàëüíî ñïðàâèòüñÿ ïðè ïîìîùè äâóõ ðóê. Îáÿçàòåëüíî çàôèêñèðîâàòü ïîëîæåíèå, ïîäîæäàòü ïîêà áîëü óòèõíåò, ïîòÿíóòü äàëüøå. Ìûøöû ðàññëàáëÿþòñÿ î÷åíü ìåäëåííî. Ìîæíî íàïðÿ÷ü ìûøöû è ðàññëàáèòü — ðàñòÿæêà ïîéä¸ò ÷óòü àêòèâíåå.
2. Òÿíåì ëåâóþ ïÿòêó ê ïðàâîìó ïëå÷ó. Ïîòîìó ïðàâóþ ê ëåâîìó. Òóò âûøå ïîÿñà ïîäòÿíóòü íå ïîëó÷èòñÿ. Âòîðàÿ íîãà âûòÿíóòà âäîëü ïîâåðõíîñòè. Òÿíóòñÿ ãðóøåâèäíàÿ è áîëüøàÿ ÿãîäè÷íàÿ ìûøöû.
3. Ñòðàííîå, íî ýôôåêòèâíîå óïðàæíåíèå. Ïðàâóþ íîãó ïåðåêèäûâàåì íàëåâî, ïîñòàâèâ ñòîïîé íà ïîâåðõíîñòü ñëåâà îò òóëîâèùà. Òÿíåì â íàïðàâëåíèè ëåâîãî ïëå÷à, íå îòðûâàÿ îò ïîëà. È íàîáîðîò ñ ëåâîé íîãîé. Òÿíåòñÿ ïîäâçäîøíî-ïîÿñíè÷íàÿ ìûøöà (ýòî ìî¸ ïðåäïîëîæåíèå).
Îñíîâíàÿ çàäà÷à ýòèõ óïðàæíåíèé — îñëàáèòü òîíóñ ìûøö, âûïðÿìëÿþùèõ ïîçâîíî÷íèê. Õîðîøî ïîìîãàåò ïðîãðåâàþùèé ìàññàæ ìûøö ïåðåä ðàñòÿæêîé. Ïðèêîëüíî òî, ÷òî òÿíåøü ïðàâóþ íîãó — òÿíåòñÿ ëåâàÿ ÷àñòü ïîÿñíèöû. Òÿíåøü ëåâóþ íîãó — òÿíåòñÿ ïðàâàÿ ÷àñòü ñïèíû. ???? Ïîñëå ðàñòÿæêè ÷óâñòâóåòñÿ àêòèâíîå ææåíèå â îáëàñòè ïîÿñíèöû è ðàçîãðåâ.
È êñòàòè, ìîæíî âèñåòü íà òóðíèêå ñêîëüêî óãîäíî. Õîòü íà ðóêàõ, õîòü íà íîãàõ. Ðàñòÿãèâàíèå ïîçâîíî÷íèêà íèêàê íå ðàñòÿãèâàåò ìûøöû ñïèíû è çàäíåé ÷àñòè íîãè.
Äåëàòü íàêëîíû âïåð¸ä ïðè áîëè â ñïèíå íåðåàëüíî. Ïîýòîìó âñå óïðàæíåíèÿ òîëüêî ë¸æà íà ñïèíå. Êîãäà ïîëó÷èòñÿ âñòàòü, òî äåëàåì åù¸ îäíî óïðàæíåíèå: âñòà¸ì íà ñòóïåíüêó (íàïðèìåð, ïðèñòóïî÷êà ó âûõîäà íà áàëêîí) è ïðîâèñàåì ïÿòêàìè íèæå óðîâíÿ ìûñêîâ. Âñ¸ ñ ïðÿìûìè íîãàìè è ïðÿìîé ñïèíîé. Òÿíåòñÿ çàäíÿÿ ÷àñòü íîã. Ýòî î÷åíü âàæíî äëÿ ñïèíû. Ïûòàåìñÿ ðàññëàáèòü ìûøöû íîã. Òóò âñ¸ ïðîñòî — òÿíåì ìûøöû çà ñ÷¸ò ñîáñòâåííîãî âåñà.
Ïîòîì óæå, êîãäà îñòðîé áîëè íå áóäåò, ìîæíî íà÷èíàòü äåëàòü íàêëîíû âïåð¸ä. Åñëè âû ìîæåòå äîñòàòü êîí÷èêàìè ïàëüöåâ äî ïîëà ïðè âûïðÿìëåííûõ êîëåíêàõ, íîãè íà øèðèíå ïëå÷ — ïðîáëåì ó âàñ íåò. Ïðîñòî äåðæèòå ñåáÿ â òàêîé æå ôîðìå.
Ïîêà ìûøöû áîëÿò ïðè ðàñòÿæêå — ýòî çíà÷èò, ÷òî åñòü ïðîáëåìà. Êàê òîëüêî áîëü ïðîõîäèò, íà÷èíàåòñÿ ôàçà «òÿíó, ñêîëüêî õî÷ó». Ìûøöû òÿíóòñÿ áåç áîëè ãîðàçäî äàëüøå, ÷åì áûëî äî ýòîãî è òîëüêî ïðóæèíÿò. Òóò ìîæíî ñ÷èòàòü, ÷òî ëå÷åíèå çàâåðøåíî. Äàëüøå èñêëþ÷èòåëüíî ïîääåðæêà â ðàáî÷åì ñîñòîÿíèè. Õîòÿ áû ðàç â íåäåëþ. Ó ìûøö î÷åíü äîëãàÿ îòëîæåííàÿ ïàìÿòü. Ìûøöû äîëãî «íàáèðàþò» òîíóñ è òàê æå äîëãî ïðèõîäÿò â íîðìó. Ïîòÿíóëè ñåãîäíÿ — ýôôåêò ïîÿâèòñÿ ÷åðåç äåíü-äâà. Íåêîòîðûì ìûøöàì íóæíî âðåìÿ äî íåäåëè. Ìàêñèìàëüíûé ðåçóëüòàò ïîñëå çàíÿòèé ïî ðàñòÿæêå îùóùàåòñÿ íå ñðàçó.
Âîîáùå òîëêîâîé èíôîðìàöèè ÿ íàø¸ë êðàéíå ìàëî. Õîòÿ, èìåííî òóò, íà Pikabu â êîììåíòàõ óâèäåë ññûëêó íà èñòîðèþ Ýäóàðäà Êîíêèíà. Ññûëêó äàì â êîììåíòàðèè. ß íà ñâî¸ì îïûòå ïðèø¸ë ðîâíî ê òàêèì æå âûâîäàì, ÷òî è îí. Åäèíñòâåííàÿ ðàçíèöà â òîì, ÷òî ó Ýäóàðäà áûë ñëó÷àé íàìíîãî áîëåå çàïóùåííûé. Î÷åíü ðåêîìåíäóþ ê ïðîñìîòðó è ïðèíÿòèþ ê ñâåäåíèþ.
Áóäó ñ÷àñòëèâ, åñëè ìîé ïîñò ïîìîæåò õîòÿ áû îäíîìó ìó÷åíèêó ñ ïîÿñíèöåé.
Çà ñèì îòêëàíèâàþñü!
P.S. Òÿíèòå ñåáÿ!
Источник

Ощущение, что больно наклоняться в разные стороны испытывали в своей жизни практически все люди, которые перешагнули за 25-летний возрастной рубеж. Многие связывают традиционно это состояние с патологиями позвоночника и даже не подозревают, какое количество заболеваний может приводить к тому, что болит поясница, больно наклоняться и разгибаться, ощущается скованность и снижение мышечной силы. Предлагаем разобраться в самых распространенных причинах.
В этой статье мы расскажем вам о том, почему больно наклоняться, какие заболевания при этом могут быть диагностированы и с помощью каких приемов можно оказать себе первую медицинскую помощь. Стоит обратить внимание на то, что самостоятельно проводить диагностику и последующее лечение не рекомендуется. Вся информация, предоставленная на странице носит исключительно ознакомительный характер. Применять эти сведения для лечения кого бы то ни было нельзя. Эффект может быть непредсказуем.
Далеко не всегда больно наклоняться в пояснице по причине проблем с межпозвоночными дисками. Это может быть симптом почечной или печеночной колики, острого панкреатита и даже аппендицита. Требуется осмотр врача. Поэтому при появлении боли постарайтесь как можно быстрее обратиться за медицинской помощью. До момента осмотра врача нельзя принимать никакие обезболивающие препараты, поскольку это затрудняет процесс диагностики.
Болит поясница и больно наклоняться
Традиционно начнем рассматривать потенциальные причины с патологий опорно-двигательного аппарата. На первом месте у нас дегенеративные дистрофические изменения в хрящевых тканях фиброзных колец межпозвоночных дисков. Это так называемый остеохондроз, который по международной классификации болезней отнесен к дорсопатии.
При остеохондрозе болит поясница и больно наклоняться в нескольких случаях:
- на начальном этапе это может стать следствием воспалительной реакции в ответ на нарушение диффузного питания хрящевой ткани (с помощью воспаления организм пытается привлечь в очаг поражения большее количество крови и лимфатической жидкости и тем самым восполнить образовавшийся дефицит);
- на стадии протрузии (снижения высоты межпозвоночного диска при обезвоживании ткани фиброзного кольца) оказывается давление на окружающие мягкие ткани, корешковые нервы и их ответвления;
- на третьей стадии (экструзии или разрыва фиброзного кольца без выхода через него пульпозного ядра) опять возникает острая воспалительная реакция и чрезмерное напряжение мышечного волокна – это становится причиной скованности движений и невозможности совершить полноценный наклон или поворот туловища;
- при развитии четвертой стадии остеохондроза (выпадение грыжи диска) происходит сложный биохимический процесс раздражения окружающих тканей белком пульпозного ядра, статического перенапряжения мышц поясницы и воспаления.
Если появились боли в пояснице и больно наклоняться, при этом вы подозреваете, что у вас остеохондроз, то необходимо обратиться к неврологу или вертебрологу. Врач должен назначить рентгенографические снимки пояснично-крестцового отдела позвоночника. Если на снимках будет видно снижение высоты межпозвоночных промежутков и нестабильность их положения в динамике, то будет рекомендовано проведение МРТ. В ходе этого обследования можно выявить грыжи, экструзии и другие виды патологии межпозвоночных дисков.
Больно наклоняться вперед и назад в пояснице
Не всегда больно наклоняться вперед при остеохондрозе. Хотя дегенеративное дистрофическое заболевание межпозвоночных дисков и лидирует в списке потенциальных причин возникновения данного симптома, но оно там далеко не единственное.
Распространённой причиной того, что больно наклоняться вперед в пояснице, являются ревматоидные поражения хрящевой и соединительной ткани. К ним можно отнести системную красную волчанку, болезнь Бехтерева, склеродермию, спондилоартрит ревматоидного характера и т.д.
Часто диагностируется болезнь Бехтерева у мужчин среднего возраста. Это заболевание характеризуется следующими клиническими проявлениями:
- боль в области поясницы и крестца;
- ощущение скованности движений в первые часы после пробуждения или после длительного пребывания в статичной позе;
- нарушение подвижности в пояснично-крестцовом отделе позвоночника (другое название болезни Бехтерева – анкилозирующий спондилит, она приводит в итоге к полной неподвижности позвоночного столба);
- боли по ходу седалищных нервов сразу в обеих конечностях;
- постепенное снижение мышечной массы в области позвоночного столба.
При проведении обследования будет выявлено превышение пределов нормы по всем ревмофакторам. Лечение – постоянное. На первый план выходит кинезиотерапия, лечебная гимнастика, остеопатия и массаж. Именно эти приемы не позволяют позвоночнику утратить полностью свою подвижность и сохраняют амортизационную способность межпозвоночных дисков.
При системной красной волчанке не просто болит поясница и больно наклоняться вперед, при этой патологии человек ощущает и другие негативные признаки. Это повышение температуры тела, резкая слабость, снижение работоспособности, понижение аппетита, головные боли, ломота в суставах и крупных мышцах нижних и верхних конечностей. При отсутствии своевременного адекватного лечения системная красная волчанка может привести к полному разрушению позвоночного столба и крупных суставов верхних и нижних конечностей.
При подозрении на любые ревматоидные процессы необходимо в первую очередь обращаться к врачу ревматологу. Этот специалист проведет полноценное обследование, поставит точный диагноз и назначит этиотропную терапию. Для профилактики образования анкилозов и для сохранения своей двигательной активности нужно проводить регулярные курсы реабилитации. Для этого лучше всего обращаться в клинику мануальной терапии. Грамотно составленный курс из лечебной гимнастики, дополненный лазерным и физиотерапевтическим воздействием, рефлексотерапией и массажем позволит сохранить физическую активность и работоспособность.
Если больно наклоняться назад и вперед и при этом испытывает ощущение скованности, как будто что-то не дает совершать полноценное движение с привычной амплитудой, то обратитесь к вертебрологу или неврологу. Вполне вероятно, что это синдром перенапряжения паравертебральных мышц на фоне корешкового синдрома.
Больно наклоняться в сторону (в бок)
Если болит спина и больно наклоняться в ту или иную сторону, то высока вероятность протрузии или выпадения грыжи определённого сегмента межпозвоночной диска. Грыжевые выпячивания бывают передние, задние, дорзальные, профузные и боковые. Именно при боковой локализации пациент испытывает наибольший дискомфорт при попытке наклонить туловище в бок.
Помимо этого, больно наклоняться в сторону при следующих патологиях позвоночного столба и окружающих его тканей:
- рубцовая деформация связочного и сухожильного аппарата после перенесенного растяжения или разрыва (рубцовая ткань не обладает физиологической эластичностью связки и сухожилия, поэтому доставляет выраженный дискомфорт);
- растяжения и разрывы паравертебральных мышц и мускулатуры, отвечающей за совершение подобных движений;
- сколиоз и другие виды искривления позвоночного столба – происходит срастание тел позвонков и становится сложно выполнять то или иное движение;
- перекос и скручивание костей таза, в том числе спровоцированное их расхождением во время беременности;
- синдром короткой конечности (при укорочении одной ноги происходит неравномерное распределение амортизационной нагрузки по позвоночному столбу и с целью компенсации наблюдается чрезмерное напряжение мышечного каркаса спины с той или иной стороны;
- деформирующий остеоартроз тазобедренного сустава.
Если больно наклоняться в бок, то нужно временно исключить данный вид нагрузки и как можно быстрее обратиться на прием к доктору. Это может быть неврологу или вертебролог. Данные специалисты проведут обследования и поставят диагноз. В зависимости от выявленной патологии будет проведено эффективное лечение.
В каких случаях следует обращаться к травматологу?
Больно разгибаться может быть при травматическом поражении тканей позвоночного столба и поясницы. Это могут быть ушибы мышечного волокна с образованием в их толще гематом. Также часто встречаются смещения тел позвонков относительно их оси. Это состояние чревато сужением просвета спинномозгового канала. Стеноз спинномозгового канала дает массу неприятных ощущений и невозможность совершать полноценные наклоны и разгибания туловища – один из них.
Стоит опасаться компрессионных переломов тел позвонков, особенно у лиц, имеющих проблемы с костной тканью. Это может быть остеопороз, остеомаляция, дефицит кальция, недостаток витамина D и многое другое. Трещины остистых отростков – это тоже повод обратиться за помощью к травматологу.
В каких же случаях при появлении боли в спине и невозможности наклониться стоит обращаться к травматологу:
- падение с высоты или неудачное приземление после прыжка на пятки;
- дорожно-транспортное происшествие, в том числе и экстренное торможение при движении на автомобиле;
- любые удары в области поясницы;
- неудачный резкий подъем непривычных тяжестей;
- проникающее ранение в области позвоночного столба.
Во всех этих случаях не стоит выяснять, почему больно наклоняться, необходимо лечь на твердую поверхность и постараться как можно меньше двигаться, чтобы случайно не повредить спинной мозг. Немедленно вызвать бригаду скорой медицинской помощи. Только рентгенографический снимок сможет помочь поставить точный диагноз.
Что делать, если болит поясница и больно разогнуться
Если болит поясница и больно разогнуться, то первое, что стоит делать – это прекратить попытки совершать те движения, которые доставляют дискомфорт. Самостоятельно купировать мышечный спа?
