Рентгенография поясничного отдела позвоночника с фри

Лечение межпозвоночной грыжи пояснично-крестцового отдела позвоночника: обзор эффективных методов

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Самым тяжелым осложнением остеохондроза позвоночника является межпозвоночная грыжа. Чаще всего она возникает в поясничном отделе и приводит к нарушению двигательной функции пациента, поэтому лечение межпозвоночной грыжи пояснично-крестцового отдела позвоночника нужно проводить на начальных этапах заболевания. Это поможет снизить риск развития осложнений патологии в виде пареза или паралича.
Причинами появления болезни являются чрезмерные физические нагрузки, травмы, малоподвижный образ жизни, деструктивные изменения вследствие нарушения питания позвоночника. Позвонки между собой соединены с помощью дисков, в виде фиброзного кольца.
Содержание статьи:
Назначаемые препараты
ЛФК и питание
Рецепты народной медицины
Хирургия
При сильных постоянных нагрузках или изменениях структуры костной ткани, когда на диск приходится усиленное давление, он уплотняется, смещается и выпячивается, раздражая нервные волокна, иннервирующие позвоночник. Это вызывает сильный болевой синдром, ограничение движений, а при длительном передавливании нерва появляется нарушение чувствительности в нижних конечностях с последующим развитием пареза или паралича ног.
Купирование приступа
При защемлении нервного окончания межпозвоночной грыжей, сопровождающимся сильным болевым синдромом показано медикаментозное лечение. Оно заключается в снятии боли, отека и воспаления мышечной ткани.

В первую очередь больному прописывается постельный режим на 3-4 дня, чтобы снять нагрузку на позвоночник. Также ему назначают лекарственные препараты:
- диклофенак;
- диклак;
- диклоберл;
- нимид.
Их принимают не больше 7-10 дней строго по прописанной дозировке, поскольку они вызывают нарушение работы ЖКТ, а у больных с гастритом или язвенной болезнью способны спровоцировать обострение заболевания. Поэтому принимать их таким пациентам нужно под контролем врача.
Помимо нестероидных препаратов, больным для снятия мышечного напряжения назначают миорелаксанты (мидокалм, тизалуд), а диуретики (фуросемид, лазикс) для снятия отека мышечных тканей. В дальнейшем пациенту рекомендуется снизить физические нагрузки, не заниматься спортом и придерживаться такого режима около месяца.
 Если такое медикаментозное лечение не принесло ожидаемых результатов, то врач проводит рентген — контролируемую блокаду. Суть ее заключается в ведение лекарства специальной иглой непосредственно к зажатому нервному окончанию. Весь процесс выполнения отображается на экране, что облегчает работу врача. Через несколько часов пациент чувствует облегчение, поскольку снимается болевой синдром. Зависимо от степени поражения нервного окончания проводят 1-3 сеанса. Таким образом, локальное подведение лекарства к месту поражения дает максимальный результат за минимальное время лечения, снижает риск развития негативных реакций со стороны ЖКТ.
Если такое медикаментозное лечение не принесло ожидаемых результатов, то врач проводит рентген — контролируемую блокаду. Суть ее заключается в ведение лекарства специальной иглой непосредственно к зажатому нервному окончанию. Весь процесс выполнения отображается на экране, что облегчает работу врача. Через несколько часов пациент чувствует облегчение, поскольку снимается болевой синдром. Зависимо от степени поражения нервного окончания проводят 1-3 сеанса. Таким образом, локальное подведение лекарства к месту поражения дает максимальный результат за минимальное время лечения, снижает риск развития негативных реакций со стороны ЖКТ.
Диагностика и методы лечения
Проведенная терапия снимает болевой синдром, но не причину данной патологии. Поэтому, чтобы установить точный диагноз и подтвердить наличие межпозвонковых грыж в пояснично-крестцовом отделе, нужно пойти диагностические исследования. К ним относятся:
- МРТ;
- КТ;
- рентгенография поясничного отдела.
Магнитная томография показывает наличие грыж (если они есть), их локализацию и размер. Также на МРТ видно состояние нервных окончаний, нет ли защемлений. Компьютерная томография дает представление о состоянии позвонков, но плохо показывает мягкие ткани. Рентгенография в диагностике грыж занимает последнее место, поскольку не дает полной картины развития патологии.
Если проведенные исследования подтвердили наличие межпозвонковых грыж в пояснично-крестцовом отделе, то лечение такой патологии зависит от степени тяжести заболевания. При выявление образования на начальной стадии, показано консервативное лечение. Оно включает в себя:
- медикаментозное лечение;
- немедикаментозное лечение.
Целью приема лекарств при протрузии межпозвонковых дисков является:
-
 снятие болевого синдрома и воспаления;
снятие болевого синдрома и воспаления; - устранение отека нервных окончаний в месте сдавливания;
- восстановление нерва;
- восстановление ткани межпозвоночного диска.
Для снятия боли используют нестероидные препараты (описанные выше) и глюкокортикостероиды (преднизолон, дексаметазон). Лечение проводится с применением инъекций (вв, вм), таблеток, мазей или гелей, а в тяжелых случаях с выполнением внутрипозвоночной блокады.
Чтобы снять отек применяют диуретик дикарб, но мочегонные препараты пьют под контролем врача, чтобы не вызвать побочных эффектов в виде обезвоживания, дефицита калия, гипотонии. Для восстановления тканей нервных окончаний назначают актовегин, церебролизин, пертоксифиллин. Чтобы восстановить хрящевую ткань диска назначают хондропротекторы (хондроксин, хондроэтин).
Немедикаментозное лечение
Важно. Немедикаментозная терапия проводится в том случае, когда снят болевой синдром и нет показаний к срочному хирургическому вмешательству. К ней относятся физпроцедуры, лечебная гимнастика и диета. Физические процедуры не являются самостоятельным лечением грыж поясничного отдела, но способны улучшить состояние больного, продлить действие лекарственных препаратов.
Электрофорез – это введение анестетика (новокаин, лидокаин) посредством электрического поля. Он снижает дозу нестероидных препаратов и тем самым уменьшает их негативное влияние на ЖКТ.
 Массаж – важный этап в проведении лечения патологии, поскольку снижает мышечный спазм, уменьшает боль, улучшает кровообращение в пораженных тканях. Его можно сочетать с грязевыми аппликациями. Назначать такой комплекс должен только врач, поскольку грязи имеют свои противопоказания.
Массаж – важный этап в проведении лечения патологии, поскольку снижает мышечный спазм, уменьшает боль, улучшает кровообращение в пораженных тканях. Его можно сочетать с грязевыми аппликациями. Назначать такой комплекс должен только врач, поскольку грязи имеют свои противопоказания.
Иглоукалывание, выполненное специалистом, снимает болевой синдром, мышечный спазм и восстанавливает обменные процессы в нервных окончаниях.
ЛФК
Для создания мышечного корсета пациентам предлагается комплекс физических упражнений, подобранный для каждого клинического случая индивидуально. Такой комплекс направлен на укрепление мышц спины, устранение вывихов позвонков, способствующих росту грыжи. Систематическое выполнение упражнений улучшит кровообращение в позвоночнике, снимет мышечный спазм, улучшит обменные процессы в тканях.
Диетическое питание
Диета относится к не медикаментозному лечению и является важной частью проводимой терапии, поскольку включает в рацион питания продукты, улучшающие состояние костной ткани. Такая диета показана не только пациентам с пояснично-крестцовой грыжей, но и с болезнями суставов артритами и артрозами. В рационе питания должны присутствовать жиры растительного происхождения, белки, витаминный комплекс, микроэлементы, поэтому показаны такие продукты:
- овощи;
- фрукты;
- жирные сорта рыбы;
- крупы;
- цитрус;
- сухофрукты;
- телятина, морепродукты;
- орехи.
Нельзя употреблять много соли, сахара, а также:
-
 маргарин;
маргарин; - продукты питания, содержащие консерванты;
- консервы;
- копчености;
- алкоголь.
О принципах правильного питания расскажет пациенту диетолог. Он же и распишет диетическое питание, согласно конкретного случая.
Народные методы лечения
Очень важно. Лечение народным методами нужно проводить только после консультации со своим лечащим врачом. Следует отметить, что такая терапия не способна вылечить данную патологию, она может только на короткий срок снять болевой синдром и воспалительный процесс, а также применяется вместе с медикаментозным лечением. Некоторые рецепты народных целителей.
- Взять лист алоэ, помыть, разрезать вдоль и зафиксировать в виде компресса на пояснице (ставят на всю ночь). Это помогает уменьшить боль, если делать процедуру ежедневно.
- 200 г измельченного свежего корня окопника смешивают со стаканом меда, добавляют 50 мл сока алоэ. Эту смесь нужно пить по утрам до приема пищи по 2 ч.л. Держать средство нужно в холодильнике. Курс лечения 10 дней.
- Можно применить компресс с жиром барсука. 100 грамм жира тонко нарезать, положить на марлю и приложить к больному месту. Сверху кладут полиэтилен и укутывают шерстяным шарфом. Компресс держат сутки или полтора.
Такие рецепты можно применять не только при межпозвоночных грыжах, но и при болях в суставах.
Хирургическое вмешательство
Оперативное вмешательство проводят при неэффективности консервативного лечения. Цель его заключается в устранении давления на спинной мозг, а также снятии защемления нервных окончаний. Перед проведением операции больному назначаются диагностические исследования (КТ, МРТ). Очень важно. Только при наличии абсолютных показаний к оперативному вмешательству (полное передавливание грыжей спинного мозга, сдавливание грыжей пучка корешков «конского хвоста» с соответствующей симптоматикой), выполняют операцию. Есть несколько видов операционного вмешательства.
Дискэктомия — классическая операция, проводимая под общей анестезией. Суть вмешательства заключается в удалении деформированного межпозвонкового диска с последующим установлением на его место синтетического протеза.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ламинэктомия — частичное удаление межпозвоночного диска (наружная дужка). Такой вид операции применяется редко, поскольку не полностью снимает компрессию нервного корешка, в основном ее выполняют при стенозе канала позвоночника.
 Микрохирургическая микродискэктомия относится к малоинвазивным хирургическим вмешательствам. Операция проводится через минимальный кожный разрез под общей анестезией. Вводят специальные медицинские инструменты в полость межпозвоночного диска и производят уменьшение его ядра путем удаления части вещества.
Микрохирургическая микродискэктомия относится к малоинвазивным хирургическим вмешательствам. Операция проводится через минимальный кожный разрез под общей анестезией. Вводят специальные медицинские инструменты в полость межпозвоночного диска и производят уменьшение его ядра путем удаления части вещества.
Эндоскопическая микродискэктомия выполняется под местной анестезией при помощи эндоскопа. Это еще более щадящее хирургическое вмешательство, выполняющееся через прокол. Ход операции отображается на экране и это дает возможность хирургу точно выполнить манипуляцию и удалить грыжу, сохранив позвонок целым.
Лазерная вапоризация — это применение специального лазерного излучения для разрушения межпозвонкового диска. Под действием луча происходит выпаривание части диска, что снижает его внутреннее давление. Этот метод применяют в начальной стадии образования грыж. Возраст пациентов при этом 25-50 лет.
Лазерная реконструкция направлена на восстановление хрящевой ткани диска. Благодаря специальному лазерному облучению происходит регенерация тканей диска, и через пол года вновь образовавшиеся хрящевые клетки заполняют трещинки в диске.
Период восстановления после операции зависит от типа проводимого хирургического вмешательства, физического состояния больного, наличия сопутствующих болезней. Режим работы в послеоперационный период оговаривается с лечащим врачом
Для того чтобы предотвратить появление межпозвонковых грыж в пояснично-крестцовом отделе нужно систематически выполнять физические упражнения для поддержания мышц спины в тонусе. Не подвергать организм чрезмерным физическим нагрузкам. Помимо этого придерживаться правильного питания, следить за своим весом, чтобы не создавать дополнительную нагрузку на позвоночник и суставы, отказаться от вредных привычек. При появлении болей в пояснице обращаться к врачу и не проводить лечение самостоятельно. Соблюдения этих правил поможет сохранить легкость движений долгие годы.

Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу “Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе” и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Рентген пояснично-крестцового отдела позвоночника выполняется практически во всех поликлиниках страны. Среди различных диагностических процедур этот метод считается одним из самых простых и распространенных.

Для чего проводится данный вид исследования?
Рентген поясничного отдела позвоночника является востребованным методом в инструментальной диагностике. Пользуются им нейрохирурги, неврологи, хирурги, врачи при спортивных командах и другие специалисты. Данная рентгенография позволяет увидеть то, какие изменения происходят в тканях костей и суставов. Развивающиеся новообразования тоже будут видны. Различные изменения костей часто бывают в пограничной области между крестцом и поясницей, что отразится на рентгенограмме. Но такое исследование не позволит оценить, в каком состоянии находятся связки и мышцы.
Обычно данный рентген назначается в следующих случаях:
- после травм позвоночника, чтобы выявить все возможные последствия;
- при подозрении на межпозвонковые грыжи;
- при диагностике сколиоза;
- при наличии ряда болезней (ревматизм, артрит, артроз, остеохондроз);
- при подозрении на новообразования и возможные метастазы.

Исследование позволяет врачу диагностировать болезнь, показывает, на какой стадии находится недуг, помогает определиться со способом лечения.
Особых противопоказаний процедура не имеет. Нельзя проводить рентген беременным женщинам. Пациентам младше 14 лет он может быть сделан, но с большой осторожностью и строго по назначению доктора. Рентген не даст хороших результатов при проведении его пациентам с ожирением. Снимки будут нечеткими и не дадут врачу какой-либо информации.
Перед тем как идти на рентген, пациент должен подготовиться к процедуре.
Как проводится рентгенография?
В результате проведения данного вида рентгена врач получает снимки в 2 проекциях: боковой и прямой задней. Если необходимо, то проводится еще и косая проекция. Когда аппарат работает, пациенту надо оставаться в неподвижном состоянии, потому что малейшее изменение положения тела повлияет на четкость изображения.
 Задняя прямая проекция выполняется в положении лежа на спине, ноги сгибаются в коленях. Если у человека имеется изгиб позвоночного столба по направлению вперед, то для исследования он ложится на живот. Только в таком положении снимок покажет точную информацию.
Задняя прямая проекция выполняется в положении лежа на спине, ноги сгибаются в коленях. Если у человека имеется изгиб позвоночного столба по направлению вперед, то для исследования он ложится на живот. Только в таком положении снимок покажет точную информацию.
Чтобы получить боковую проекцию, пациенту необходимо лечь на бок с согнутыми ногами. Человеку, имеющему широкий таз, подкладывается специальный валик под грудную клетку сбоку. Для улучшения видимости врач может попросить пациента лечь на другой бок или встать.
Для рентгена в косой проекции необходимо лечь на спину. По указанию врача пациент поворачивается на бок под нужным углом. Положение больного фиксируется специальными валиками.
Рентгенолог начинает расшифровку результатов сразу после проведения процедуры. А заключение пациент показывает тому доктору, который направляет его на исследование.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Как часто можно проводить рентген, сможет сказать только рентгенолог. Зависит все от тяжести заболевания, от дозы облучения, полученной при рентгене. В настоящее время многие медицинские учреждения оснащены аппаратами, способными регулировать дозу облучения на конкретный сеанс. С их помощью можно проводить исследование чаще.
Бывает так, что больной находится в неподвижном состоянии. Для таких больных имеются выездные службы, которые могут провести процедуру в домашних условиях. Но они недешевые, и обычно снимок не дает информации хорошего качества.
Как подготовиться к процедуре?
Проведение рентгенографии шейного отдела позвоночника не требует специальной подготовки.
А перед диагностикой пояснично-крестцового отдела позвоночного столба человек должен соблюсти несколько условий.
Это нужно для того, чтобы снимки получились наиболее достоверными.

Подготовкой следует заняться за несколько дней до посещения рентген-кабинета. О том, как это сделать, расскажет врач, который дает направление на исследование. Эти меры не самые приятные, но они поспособствуют тому, чтобы рентгенограмма получилась четкой и информативной. В таком случае больному не придется во второй раз идти на процедуру.
Подготовка заключается в следующем:
- Пациенту за 3 дня до процедуры необходимо исключить из своего рациона еду, которая повышает уровень газообразования в ЖКТ. К таким продуктам относятся черный хлеб, блюда из картофеля, бобовые, капуста, молочные изделия. Если у человека наблюдается постоянное вздутие живота, то необходимо в эти дни принимать активированный уголь.
- В этот же период больному рекомендуется принимать настойку валерианового корня. Доза должна быть в пределах 20 капель по утрам, в обед и вечером.
- Непосредственно перед рентгеном не есть. Последний прием пищи должен быть накануне вечером не позднее 19 часов. В этот день нельзя пить жидкость. Курильщикам надо отказаться от табака.
Помимо этого, вечером накануне рентгена необходима очистительная клизма. Если такой возможности нет, то можно воспользоваться слабительным средством. Его надо принять тоже вечером. По возможности клизму можно сделать еще и в утренние часы в день проведения процедуры.
Возможно, у пациента возникнет вопрос о том, зачем нужны такие меры подготовки. Ответ очень прост. Если кишечник заполнен калом и газами, то четкий снимок сделать невозможно. А снимок плохого качества не поможет доктору поставить точный диагноз. Успокаивающие средства необходимы для того, чтобы больной не нервничал. Для проведения рентгена нужно спокойное состояние, чтобы человек не двигался. Необходимо получить качественный результат за одну процедуру. Иначе больному назначат повторное исследование, а это лишнее облучение.
Рентгенография не является единственно возможным способом диагностики позвоночника. В настоящее время используются и более современные методы: МРТ, миелография и др.
Источник
Сущность метода заключается в производстве рентгенограмм позвоночника преимущественно в боковой проекции в горизонтальном положении при максимальном сгибании и разгибании. В тех случаях когда технические возможности позволяют выполнить рентгенограммы с функциональными пробами стоя или сидя, их, безусловно, нужно предпочесть рентгенограммам, произведенным в горизонтальном положении.
Для полного рентгенологического исследования необходимо сделать три рентгенограммы позвоночника: одну — в задней проекции (лежа, сидя или стоя) и две в боковых проекциях в положении максимального сгибания и разгибания (лежа, сидя или стоя).
Подбор различных функциональных проб должен проводиться строго индивидуально в зависимости от клинических данных. Однако главным условием этого метода является обязательное сочетание проб во взаимопротивоположных направлениях, так как только в этом случае можно определить истинный объем движений в сегменте.
При ФРИ большое значение имеет не только специальное положение больного (укладка), но и выбор оптимального угла наклона рентгеновской трубки, совпадающего с радиусом кривизны исследуемого отдела или сегмента позвоночника. Это позволяет полностью устранить проекционные искажения на рентгенограммах или хотя бы свести их до минимума. Основные проекции и укладки, а также технические условия, установленные для стандартных рентгенограмм позвоночника в двух проекциях, сохраняют свое значение и для выполнения функциональных рентгенограмм, производство которых не требует сложных приемов и выполнимо в условиях любого рентгеновского кабинета.
Чаще всего функциональную рентгенографию применяют при исследовании подвижных — шейного и поясничного — отделов, а также грудопоясничного перехода. Грудной отдел позвоночника менее подвижен — его сегменты имеют небольшой диапазон движений и значительно реже подвергаются изучению с помощью этого метода. После интерпретации стандартных рентгенограмм и основываясь на данных объективного обследования больного, определяют сегменты позвоночника, изучение функции которых представляет особый интерес. Затем выбирают методику функционального исследования.
Для уменьшения лучевой нагрузки можно вместо стандартной рентгенограммы в боковой проекции в среднем положении больного выполнить рентгенограмму в положении одной из функциональных проб (сгибание или разгибание).
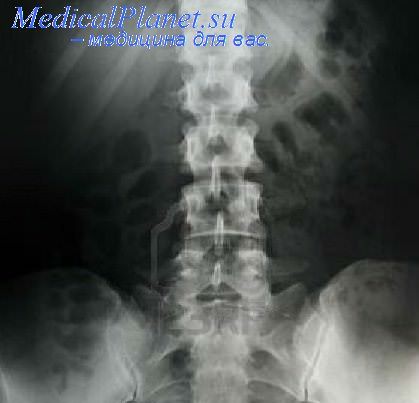
1. В горизонтальном положении больного: а) проба со сгибанием. Больной находится на боку. Голова лежит на согнутой в локтевом суставе руке и приближена к ногам (бедра приведены к животу);
б) проба с разгибанием. Больной стоит боком к вертикальной опоре в позе усиленного поясничного лордоза, суставе, подложена под голову, другая, обращенная к трубке, обхватывает голову и кистью удерживается за торцевой край стола.
При выполнении функциональных проб физиологическое провисание поясничного отдела позвоночника в сторону деки стола становится незначительным (это объясняется напряжением мышц туловища), поэтому угол наклона трубки в дистальном направлении надо доводить в среднем до 5°.
2. В положении больного сидя: а) проба со сгибанием. Больной сидит на табурете, боком к вертикальной опоре, прикасаясь к ней туловищем. Руки перекрещены и охватывают коленные суставы, локтевые суставы опираются на бедра. Туловище максимально наклонено вперед;
б) пробу с разгибанием выполняют в позе усиленного поясничного лордоза. Голова откинута назад, «грудь колесом».
3. В положении больного стоя: а) проба со сгибанием. Больной стоит боком к вертикальной опоре, прикасаясь к ней туловищем. Затем делает максимальный наклон туловища вперед. Руки опускает к полу. Коленные суставы фиксированы;
б) проба с разгибанием. Больной стоит боком к вертикальной опоре в позе усиленного поясничного лордоза. Голову откидывает назад. Кисти рук «сцеплены» на затылке.
Очень удобным и диагностически ценным приемом функционального исследования поясничного отдела является проба со сгибанием, выполненная с помощью латерографии в стационаре у больных с выраженным болевым синдромом.
Больной лежит на латерографической приставке на спине, боком к вертикальной опоре, прикасаясь к ней верхними отделами туловища и бедрами. Уровень L3 — L4 соответствует осевой линии опоры. Затем бедра максимально приводят к животу и поддерживают руками. Если больного привезли в рентгеновский кабинет на каталке, то нет необходимости перекладывать его на латерографическую приставку, в таких случаях каталку с больным устанавливают боком к вертикальной опоре.
— Читать далее «Функциональная латерография позвоночника. Латерография в задней проекции»
Оглавление темы «Рентгенография позвоночника»:
1. Контуры позвоночника на рентгенограмме. Физиологические изгибы позвоночника
2. Оценка межпозвоночных дисков. Нормальная высота межпозвоночных дисков
3. Связочный аппарат позвоночника. Биомеханика позвоночника
4. Дегенеративно-дистрофические изменения позвоночника. Рентгенография поясничного отдела позвоночника
5. Техника рентгенографии позвоночника. Укладка пациента для рентгенографии позвоночника
6. Боковая рентгенография позвоночника. Укладка для боковой рентгенографии позвоночника
7. Латерограммы позвоночника. Значение латерографии позвоночника
8. Функциональное рентгенологическое позвоночника. Функциональное исследование поясничного отдела позвоночника
9. Функциональная латерография позвоночника. Латерография в задней проекции
10. Методы миелографии и дискографии. Двигательный сегмент позвоночника
Источник
