Скованность шейного отдела позвоночника
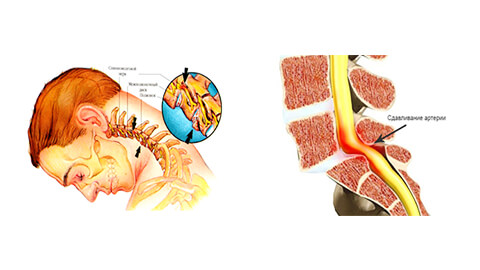
Большинство людей на сегодняшний день ведут преимущественно сидячий образ жизни, имеют гиподинамичную работу. Состояние скованности в шее для них хорошо известно, так как позвоночник не получает должного уровня нагрузок, находясь в неправильной позе. В результате позвонки смещаются, зажимаются мышцы, воспаляются нервы. Однако чувство, когда движения в шее ограничены, может появляться и по другим причинам, быть признаком некоторых заболеваний. В любом случае, такое состояние доставляет человеку явный дискомфорт, боль, он не может полноценно жить и работать.
Скованность шеи: почему проявляется
Скованность и ограниченность движений шеи может быть обусловлена повреждением или патологическими процессами разных структур этой части тела – позвонков, межпозвоночных дисков, нервов, мышц, кровеносных сосудов, нарушением кровообращения. В некоторых случаях, если у человека наблюдается интенсивная лимфоаденопатия шейных лимфоузлов, ему тоже может быть больно поворачивать голову и совершать другие движения шеи.
Боль может охватывать не только шею, но и отдавать в расположенные рядом части тела – голову, плечи, спину, челюсти, руки. По сути, боль и есть основная причина ограничения подвижности – человек мог бы двигать шеей, если бы его не останавливал интенсивный болевой синдром.
Проблемы с мышцами шеи
Одна из причин ограничения двигательной возможности – ригидность мышц шеи. Ригидность – это состояние, при котором мышечная ткань имеет повышенный тонус, и сопротивляется любым движениям. Больной чувствует боль при попытке двигаться и не может расслабить мышцы. Ригидность является характерным симптомом поражения нервной системы, и сама по себе не является болезнью – она только сопровождает другие заболевания, иногда очень опасные.
Ригидность может развиваться на фоне сидячего образа жизни, с однообразными нагрузками, когда человек много сидит, редко меняет позу, постоянно находится за компьютером или за рулём. В результате появляются спазмы и ноющие боли. В таком случае проблема решается восстановлением кровообращения посредством выполнения физических упражнений. Если же ригидность вызвана болезнью, такие меры не помогут.
Причины развития ригидности мышц:
- шейный остеохондроз: возникает как дегенеративный процесс в позвонках и межпозвоночных дисках, из-за чего у больного появляются нарушения иннервации, ригидность, боль в руках, головокружения, снижение остроты слуха и зрения;
- кривошея: врождённая или приобретённая патология строения шеи, провоцирующая ригидность и спазмы мышц;
- менингит, энцефалит, мозговые кровоизлияния: считаются основными причинами развития ригидности затылочных мышц, характеризуются воспалительным процессом и нарушением кровообращения. Симптоматика проявляется головной болью, вялостью, тошнотой, высокой температурой, сыпью, головокружением. Достоверное диагностирование происходит путём проверки симптома Брудзинского, когда больной не может свободно притянуть подбородок к грудине в положении лёжа;
- паркинсонизм: связан с возникающим напряжением различных групп мышц, в том числе, шеи, а также с дрожью в теле;
- растяжение и травмы мышц;
- внутричерепная гематома;
- инсульт.
Проблемы с мышцами шеи не ограничиваются ригидностью. Существует также связь между психологическим состоянием человека и его шеей. Известно, что в стрессовых ситуациях человек склонен интенсивно напрягать мышцы шеи и плечи, как бы вдавливая голову. Чем чаще случаются стрессы, тем чаще мышцы находятся в напряжённом состоянии и не сразу могут расслабиться после того, как стресс остался позади.
Депрессия, усталость, переутомление – причины, по которым голова может всё больше стремиться вниз, а за ней тянутся мышцы, находясь в состоянии спазма. Напряжение охватывает и всю верхнюю половину туловища. Вес головы составляет от 4 до 8 килограмм, а из костного скелета её на плечах удерживают только 7 позвонков, вся остальная нагрузка приходится на мышечный корсет, состоящий из 32 мышц. Их избыточная напряжённость негативно сказывается на работе нервных окончаний и кровеносных сосудов. У человека появляются морщины на лбу, отёчность и брыли на лице, отложения солей.
Болезни шейного отдела позвоночника: как появляется скованность
Движения шеей ограничены нередко из-за болезней позвоночника:
- грыжи и остеохондроз шейного отдела;
- спондилёза;
- артроза;
- цервикалгии;
- асимметрии шейной артерии.
Позвоночник в шейном отделе состоит из позвонков и хрящевых соединений (дисков) между ними. В результате воздействия неблагоприятных факторов они могут разрушаться, например, из-за ухудшения кровообращения хрящевой ткани, большой физической нагрузки, спазмов мышц.
Грыжи – патология, более свойственная людям старшего возраста. Симптоматика нечасто бывает яркой и характерной, в большинстве случаев боли возникают из-за мышц, но также многие проходят МРТ шейного отдела позвоночника и находят у себя грыжи.
Они формируются на фоне дегенеративных дистрофических процессов в шее, из-за чего межпозвоночные диски не получают нормального питания, высыхают, теряют эластичность. Постепенно их ткани выпячиваются из структуры позвоночного столба, со временем фиброзная оболочка разрывается, и сердцевина хряща выходит наружу, передавливая кровеносные сосуды и нервные окончания. Состояние обычно формируется при остеохондрозе, с сопутствующим ему хроническим напряжением мышц. Симптомы характеризуются сильной болью, которая переходит в плечевой пояс и верхние конечности. Больной чувствует онемение и покалывание ладоней, сильную ограниченность движений. По утрам, после сна ощущения особенно сильно проявляются.
Спондилёз – это патологический процесс, при котором края позвонков приобретают наросты из костной ткани и солевых отложений. Наросты способствуют деформации хрящей дисков. Формируются из-за дегенеративных дистрофических процессов в межпозвоночных хрящах. Происходит уменьшение высоты шейного диска, из-за которого края позвонков постепенно стираются друг о друга. Взамен стёртой ткани организм с избытком наращивает новую, деформируя хрящевую ткань. У больного наблюдаются спазмы мышц, скованность движений, сильные боли, иногда – асимметрия шейной артерии.
Шейный артроз представляет собой патологический процесс деформации фасеточных суставов шейного отдела, без воспалительной этиологии. Характеризуется сильными болями, которые локализуются не только в шее, но и в области плечевого отдела. Особенно сильно боль ощущается по утрам и перед сном вечером.
Цервикалгия – латинское название болевого синдрома, локализованного в шее. У человека резко появляется очень сильная боль, сопровождающаяся спазмом, из-за чего больной практически не может двигать всей верхней частью тела и верхними конечностями. Таким образом организм защищает нервы от возможного зажима. Спазм мышц необходим для недопущения дальнейшего воздействия на неё. Это не самостоятельное заболевание, а симптом таких патологий, как грыжа, спондилёз, остеохондроз.
Асимметрия шейной артерии подразумевает, что из двух артерий, по которым головной мозг получает кислород и питание, одна меньше диаметром. Это может быть врожденной особенностью либо возникать по причине пережатия шейным позвонком. В результате головной мозг испытывает кислородное голодание. Состояние сопровождается повышением артериального давления, шумом в ушах, потемнением в глазах, болью в шее и голове, скованностью шеи.
Кроме вышеперечисленных болезней, причиной скованности шеи может быть такое острое состояние, как смещение позвонка или его травма. Обычно происходит из-за резкого или интенсивного физического воздействия, в результате ослабления мышечного корсета, когда мышцы не могут удержать позвонки на месте.
Нервные ткани и клетки в шейном отделе являются частью нервной системы всего организмы. Любые изменения в шее (грыжи, смещения, артроз) могут приводить к поражению нервных корешков – они зажимаются, воспаляются, сдавливаются, причиняя человеку очень сильные болевые ощущения. Это уменьшает подвижность шеи.
Что делать, если чувствуется ограниченность движений в шейном отделе
Скованность шеи может иметь различный характер – иногда она является самостоятельным симптомом, который проявляется в результате сидячего образа жизни и недостаточности физических нагрузок. В других случаях это признак заболеваний и дегенеративных процессов, которые могут быть необратимыми.
Если ощущение беспокоит всё чаще, и к нему добавляются боли, спазмы, гипертонус мышц, обязательно нужно показаться доктору. В таких случаях может помочь ревматолог, невролог, ортопед, физиотерапевт. Эти узкие специалисты назначают необходимые диагностические мероприятия, определяют причину проблемы, назначают лечение, могут направить пациента к массажисту или мануальному терапевту.
Для определения причины скованности движений, доктор может направить больного на УЗИ-доплер сосудов шеи, МРТ и рентгенографию шейного отдела позвоночника.
Ограниченность движений в области шейного отдела в основном является симптомом развития в шее патологических деструктивных процессов. В первую очередь, проблема сигнализирует о том, что человек не уделяет должного внимания здоровью шеи, а физические нагрузки либо присутствуют в недостаточном количестве, либо их качество вредит состоянию организма. Не стоит терпеть скованность шеи – при первых проявлениях следует обратиться к доктору.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Дружикина Виктория Юрьевна
Специальность: терапевт, невролог.
Общий стаж: 5 лет.
Место работы: БУЗ ОО «Корсаковская ЦРБ».
Образование: Орловский государственный университет имени И.С. Тургенева.
2011 – диплом по специальности “Лечебное дело”, Орловский государственный университет
2014 – сертификат по специальности “Терапия”, Орловский государственный университет
2016 – диплом по специальности “Неврология”, Орловский государственный университет имени И.С. Тургенева
Заместитель главврача по оргметодработе в БУЗ ОО «Корсаковская ЦРБ»
Источник

Дата публикации: 15.03.2018
Дата проверки статьи: 09.12.2019
Скованность в шее — неврологический синдром, проявляющийся повышенным мышечным тонусом, болезненными спазмами. Подобное состояние возникает из-за повреждения мышц шеи вследствие травм, воспаления, физических перегрузок или как симптом заболеваний нервной системы, опорно-двигательного аппарата, сердца и сосудов. Чувство скованности возникает одновременно с болью в области шеи, ограничением движений головой, общим недомоганием, быстрой утомляемостью. Диагноз и лечение причин скованности мышц в шее требует консультации невролога, в некоторых случаях — осмотра травматологом, кардиологом, вертебрологом, онкологом, гастроэнтерологом.
Причины скованности в шее
Скованность шейных мышц — симптом широкого круга заболеваний внутренних органов и систем. Чаще ригидность в области шеи связывают с поражением отделов центральной и периферической нервной системы. К таким заболеваниям относят:
- шейный остеохондроз;
- позвоночно-спинномозговую травму;
- миофасциальный болевой синдром;
- аномалию Арнольда-Киари;
- синдром короткой шеи;
- доброкачественные и злокачественные опухоли;
- болезнь Паркинсона;
- ишемический инсульт;
- менингит;
- абсцесс головного мозга;
- энцефалит.
Симптомы скованности в шее характерны для заболеваний опорно-двигательного аппарата, как ювенильный ревматоидный артрит, искривление позвоночника, шейный спондилёз, шейный миозит. Ригидность в области шеи связана с наличием в организме хронических очагов инфекции, реже — метаболическими расстройствами, заболеваниями эндокринной системы, гормональными нарушениями.
К менее опасным причинам, почему возникает мышечный зажим в шеи, относят растяжение мышц и связок, физическое и психоэмоциональное переутомление, воспаление шейных мышц, неудобную позу для сна, старение организма.
На нарушение мышц шеи указывает мышечный спазм, болезненность при попытках к движению головой: круговые вращения затруднены, повороты и наклоны сопровождаются характерным хрустом. Боль в области шеи имеет свойство распространяться на плечо, предплечье, вниз к запястьям, в затылок. В зависимости от того, что спровоцировало ригидность шейного отдела позвоночника, и какие органы вовлечены в патологический процесс, чувство скованности дополняет ощущение тяжести в шеи и голове, отечность, припухлость.
На фоне нервных болезней, связанных с поражением головного мозга, человек жалуется на головную боль, головокружения, изменение походки, нарушение речи, снижение остроты слуха и зрения, психические расстройства. Заболевания периферической нервной системы характеризуются мышечной слабостью, скачками артериального давления, нарушением сердечного ритма, чрезмерной потливостью.
Методы диагностики
Диагностика причин скованности мышц шеи начинается с расспроса больного, изучения истории болезни. С помощью вопросов врач выясняет время появления чувства скованности, наличие других типичных признаков болезни, изменения их характера по мере развития патологического процесса. Уточняет информацию о ранее перенесенных заболеваниях, травмах, операциях, условиях труда и жизни, вредных привычках, которые могли спровоцировать подобное состояние. Далее проводит наружный осмотр тех мест, откуда исходит боль, в ходе которого оценивает мышечную силу, чувствительность кожи, натяжение корешков спинномозговых нервов.
Данные внешнего осмотра дополняют аппаратными методами диагностики, как:
- МРТ;
- компьютерная томография позвоночника;
- УЗИ внутренних органов;
- дуплексное сканирование сосудов;
- электроэнцефалография;
- реоэнцефалография;
- ультразвуковое исследование кровотока в сосудах.
С целью выявления воспаления, типа инфекционных возбудителей назначают общий анализ крови, мочи, бактериологический посев мочи, крови, кала, отделяемого из раны.
Специалисты клиник ЦМРТ, чтобы поставить правильный диагноз причин скованности в шеи, и определить дальнейший курс лечения используют следующие методы:
К какому врачу обратиться
Для первичного обследования запишитесь к терапевту. Врач подскажет, какие обследования пройти, и в зависимости от поставленного диагноза привлечёт к лечению невролога, ортопеда, травматолога или других профильных специалистов.
Лечение скованности в шее
Лечение комплексное, его цель — устранить причины скованности в шее, избавиться от боли, снять мышечное напряжение, увеличить подвижность в пораженной области, при невозможности вылечить болезнь — остановить ее прогрессирование, предотвратить появление новых рецидивов. В начале заболеваний шейного отдела позвоночника наиболее эффективно медикаментозное лечение с физиотерапевтическими процедурами. Из лекарств назначают: миорелаксанты, глюкокортикостероиды, анальгетики, антидепрессанты, витамины группы В, хондропротекторы, противосудорожные препараты, венотоники. Показаниями для операции выступает значительное сдавление позвоночной артерии, тяжелые состояния, невозможность достичь положительного результата консервативным способом.
В сети клиник ЦМРТ лечение ригидности в области шеи предполагает использование разных терапевтических методик, как:
Любое заболевание при отказе от лечения или неправильной выбранной тактике будет прогрессировать, и может вызвать новые проявления болезни, осложнения:
- в 25 % случаев в течение первых пяти лет болезнь Паркинсона приводит к инвалидности или гибели пациента;
- к неблагоприятным последствиям ишемического инсульта относят расстройства речи, неполный паралич, задержку психического развития, ухудшение зрения, снижение сухожильных рефлексов;
- после гнойного менингита часто сохраняются приступы эпилепсии, тугоухость, высокое внутричерепное давление.
Профилактика скованности в шее
Программа профилактики скованности в шеи комплексная, и включает следующие рекомендации:
- отказ от вредных привычек;
- активный образ жизни;
- сбалансирование питание;
- своевременное лечение хронических и острых инфекций, других системных заболеваний;
- контроль массы тела;
- дозированные физические нагрузки;
- курсы иммуностимулирующих препаратов;
- закаливание организма: водные процедуры, спорт.
Важно не допускать травм шеи и позвоночника, избегать сквозняков, переохлаждений, держать шею в тепле. Для сна подобрать ортопедическую подушку, матрац. Если работа требует длительного нахождения в положении сидя, каждый час выполнять упражнения для расслабления шейных мышц.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Шейный остеохондроз – это прогрессирующий дегенеративно-дистрофический процесс, который приводит к истощению, деформации и разрушению межпозвонковых дисков шейного отдела. Утрата амортизирующего хряща вызывает болезненные ощущения как за счет обнажения суставных поверхностей (спондилоартроз), так и за счет пережимания нервных корешков спинного мозга.
При отсутствии своевременного лечения возможно окостенение позвоночника с потерей его естественной гибкости, нарушение кровоснабжения головного мозга, ухудшение нервной проводимости в тех отделах организма, которые иннервируют корешки шейного отдела позвоночника.
Патология может развиваться как самостоятельно, так и в составе общего поражения позвоночника с охватом грудного, поясничного и крестцового отделов.
Общие сведения
Считается, что остеохондроз шейного отдела позвоночника встречается чаще, чем в других отделах. На самом деле это не так – дистрофические явления развиваются равномерно во всех точках максимальной нагрузки – в области основных изгибов позвоночного столба (чем ниже расположен отдел, тем большую нагрузку он несет). Однако симптомы шейного остеохондроза выражены сильнее, поэтому кажутся более частым явлением. Это связано с высокой подвижностью позвонков шеи, которые при этом держат голову, а также с особенностью расположения выходов корешков спинного мозга.
На заметку! Согласно статистике, заболевание поражает более 60% людей среднего и старшего возраста. Однако в последнее время наблюдается омоложение патологического процесса — патология встречается у молодежи и даже у подростков. Это связано с повальной компьютеризацией учебы и работы, а также снижением физической активности и ухудшением качества питания.
С учетом возрастной аудитории можно выделить 2 формы шейного остеохондроза – физиологическую и патологическую.
Физиологический процесс связан с естественным старением организма, когда симптомы заболевания – следствие постепенного износа межпозвонковых дисков. Процесс происходит под воздействием эндокринной системы и является следствием климактерических изменений. Разрушение хрящевых структур начинаются от центра межпозвоночного диска и сопровождается постепенной заменой хрящевой ткани фиброзной. Патология необратима, однако может быть компенсирована за счет специальных медикаментов.
Патологический процесс связан с аномальными деструктивными изменениями в организме – иммунными, дистрофическими, воспалительными, обменными. В первую очередь вовлекаются околохрящевые ткани – появляются отложения солей на костных структурах, воспаляются нервные корешки, возникает атрофия или гипертонус скелетной мускулатуры, что приводит к нарушению кровообращения в области головы-шеи-груди. При своевременной диагностике патология поддается лечению и заканчивается полным восстановлением здоровой функции органов и тканей.
Стадии шейного остеохондроза и их симптомы
Различают 4 основные стадии патологического процесса:
- 1-я стадия – выражается легким дискомфортом и перенапряжением мышц в больной области, хрящевые диски теряют свою стабильность;
- 2-я стадия – появляется локальная болезненность, особенно при движениях головой. Межпозвоночные диски деформируются, начинает разрушаться фиброзное кольцо, расстояние между позвонками сокращается;
- 3-я стадия – боль усиливается и становится постоянной, движения – ограниченными. Повороты головы могут провоцировать приступы головокружения, тошноту, нарушение кровоснабжения мозга приводит к общей вялости, быстрой утомляемости, нарушению концентрации внимания, хрящевая ткань истончается, позвонки смыкаются, фиброзное кольцо полностью разрушается с появлением риска межпозвонковой грыжи;
- 4-я стадия – болевой синдром полностью обездвиживает область шеи; кровообращение мозга нарушено и требует постоянной медикаментозной поддержки; позвонки начинают срастаться.
Шейный остеохондроз: признаки, симптомы, лечение патологии
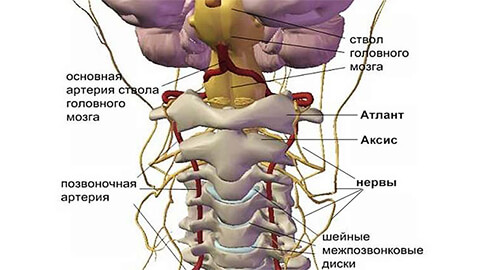
На первых стадиях остеохондроз протекает бессимптомно. По мере развития заболевания, отличительной особенностью становится наличие болезненных или дискомфортных ощущений в области головы, шеи и груди, реже – верхних конечностей.
Все возможные симптомы можно условно отнести к 4 типам синдромов: сердечный, позвоночный, корешковый (нервный) и синдром позвоночной артерии (с нарушением кровообращения).
Позвоночный синдром:
- хруст в шее при поворотах/наклонах головой;
- по мере прогресса заболевания возникают болезненность и затрудненность движения;
- морфологические нарушения структуры в теле позвонка и межпозвонковом пространстве (видны на рентгене).
Сердечный синдром:
- одышка, слабость;
- ощущение неполного вдоха, нехватки воздуха;
- спонтанные явления со стороны сердечно-сосудистой системы – стенокардия, загрудинные боли, жжение;
Корешковый синдром:
- онемение языка, плеч, пальцев рук, затылочной области;
- трудности с глотанием;
- неприятные ощущения в области между лопатками;
- головная боль в области затылка и лба.

Синдром позвоночной артерии:
- необоснованные скачки артериального давления;
- головокружение, вплоть до потери сознания;
- шум в ушах, ощущение ваты в голове;
- временная односторонняя слепота, «мушки» в глазах;
- периодические приступы тошноты, особенно при движении головой;
- головные боли – преимущественно в области затылка, а также мигрени;
- сонливость, снижение работоспособности, памяти, концентрации внимания, депрессия.
Внимание! Все указанные синдромы должны сочетаться между собой. Отсутствие симптомов одного из них может стать поводом к дифференциальной диагностике с другими группами заболеваний.
Причины шейного остеохондроза
Дистрофические явления в области шейного отдела позвоночника связаны с вертикальным расположением скелета и специфическим распределением статических и динамических нагрузок, которые во многом зависят от преобладающей позы и степени развития скелетной мускулатуры.
Основные причины:
- недостаток движения – то, что не развивается – деградирует: мышцы слабеют, ткани разрушаются;
- неправильные статичные позы – мышечные зажимы ведут к нарушению кровообращения с последующей дистрофией тканей;
- недостаток питания или несбалансированный рацион – организм должен получать все необходимое для строительства и обновления костных и хрящевых структур скелета, поддержания мышечного тонуса;
- ожирение, избыточная масса тела, ношение тяжестей – повышается нагрузка на структуры скелета;
- постоянное нервное напряжение и нервные стрессы;
- переохлаждения шейной области – «застудили», «надуло» – провоцирует скрытые воспалительные процессы;
- наличие аутоиммунных заболеваний с вовлечением хрящевой ткани приводит к ее преждевременному разрушению;
- эндокринные патологии сбивают минеральный обмен, снижают усвояемость кальция, кремния, фосфора и других элементов костно-хрящевой ткани;
- травмы шейной области;
- врожденные аномалии позвоночника и прилегающих мышц.
Диагностика
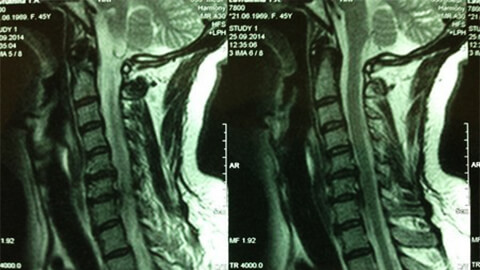
Постановку диагноза «остеохондроз шейного позвонка» затрудняют низкая специфичность симптомов и большое разнообразие их проявлений. В процессе обследования потребуется консультация невролога, хирурга, ортопеда, кардиолога.
Проводится физикальный осмотр у врача с опросом пациента. Основная диагностическая нагрузка лежит на инструментальных и лабораторных методах исследования.
Инструментальная диагностика:
- рентгенография шейного отдела; на начальной стадии процесса более информативной будет МРТ шейного отдела – она обеспечит качественную визуализацию твердых и мягких тканей – покажет состояние межпозвоночных дисков, наличие остеофитов, деформаций, повреждений нервных корешков и кровеносных сосудов; оценит состояние связок, мышц, костной ткани;
- УЗИ показывает динамическое состояние мягких тканей;
- допплерография сосудов шеи поможет оценить гемодинамику и степень повреждения кровеносных сосудов (в частности, состояние позвоночной артерии);
- контрастная миелография – поможет при подозрении на ущемление нервных отростков;
- ЭКГ и эхокардиографию сердца используют при дифференциальной диагностике кардиального синдрома с сердечно-сосудистыми заболеваниями.
Как лечить шейный остеохондроз
Комплекс лечебных мероприятий формируют с учетом стадии заболевания (острая, хроническая), степени повреждения и причин развития патологии. Используют консервативное лечение, оперативное вмешательство, смешанный подход.
Консервативное воздействие
Представляет собой постепенное восстановление или компенсацию повреждений на фоне симптоматического лечения. Включает медикаментозную терапию, физиопроцедуры, методы ЛФК и массажа.
Медикаментозное лечение:
- обезболивающие средства – преимущественно гели и мази местного воздействия; в тяжелых случаях – общие обезболивающие в виде таблеток;
- противовоспалительные препараты – НПВС, а также кортикостероиды (краткий курс по необходимости);
- лекарства для улучшения микроциркуляции и кровообращения в целом;
- хондропротекторы – средства для защиты и восстановления хрящевой ткани;
- миорелаксанты – для устранения мышечных зажимов и спазмов;
- витаминные и микроэлементные комплексы – необходимы для питания и поддержки тканей строительными элементами.
По мере ослабления острых симптомов подключают методы физиотерапии, ЛФК и самомассажа.
Лечебная гимнастика улучшает питание хрящевых и костных тканей.за счет восстановления кровоснабжения в поврежденном участке. Во избежание осложнений рекомендуется использовать метод изометрических движений, когда вместо реальных поворотов и наклонов головой, которые могут повредить, применяют их имитацию.
Внимание! Все действия следует выполнять только после диагностики и консультации с врачом.
Методика позволяет развить и укрепить атрофированные короткие мышцы шеи и стабилизировать положение шейного отдела позвоночника. Последовательность выполнения базовых упражнений:
- Ладонь правой руки уприте в боковую поверхность головы – в течение 10-ти секунд надавливайте ладонью на голову, одновременно напрягая мышцы головы и шеи для сопротивления – голова должна оставаться неподвижной.
- Опустите руку, максимально расслабляйте мышцы головы и шеи в течение 20-ти секунд.
- Повторите упражнение с левой рукой.
- Уприте обе руки ладонями в лоб – в течение 10-ти секунд надавливайте на лоб, словно пытаясь отклонить голову назад, одновременно напрягая мышцы шеи для сопротивления движению. Голова должна оставаться неподвижной.
- Опустите руки, максимально расслабляя мышцы аналогично предыдущему упражнению.
- Положите обе ладони в области над затылком. По аналогии выполняйте давящую нагрузку на мышцы шеи, пытаясь наклонить голову вперед – она все так же должна быть неподвижна.
- Опустите руки, расслабьте мышцы шеи и головы. Повторите комплекс упражнений 4-10 раз.
После укрепления коротких мышц шеи можно приступать к выполнению динамических упражнений.
На заметку! В качестве методики восстановления подвижности шейного отдела хорошо зарекомендовали себя плавание и водная гимнастика.
Самомассаж позволяет снизить интенсивность местных реакций и снять мышечные зажимы во время статической работы. Правила выполнения:
- область воздействия – затылок, задняя и боковые поверхности шеи;
- проводите процедуру в сидячем положении;
- движения следует выполнять по направлению от позвоночника;
- задействуйте только подушечки пальцев;
- избегайте давления на воспаленные участки;
- выполняйте движения плавно – резкие надавливания могут навредить.
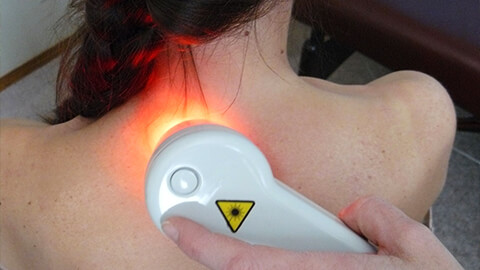
Физиопроцедуры характерны для стационарного лечения и санаторно-курортной реабилитации. Хорошо зарекомендовали себя:
- электрофорез – прогревает зону, улучшает микроциркуляцию, используется для более глубокого проникновения препаратов местного действия;
- магнитотерапия;
- амплипульс;
- УВЧ.
Хирургическое вмешательство показано при осложненных экструзиях, ущемлениях спинного мозга и некупируемых болевых синдромах.
Чем опасен шейный остеохондроз
Область шеи концентрирует плотное переплетение магистральных кровеносных сосудов, нервных отростков и динамичных структур костного скелета. В отсутствии лечения можно наблюдать серьезные патологические изменения:
- ослабление фиброзного кольца провоцирует вывихи и подвывихи в области наиболее подвижных позвонков;
- наличие остеофитов и спазмирование мышц приводит к ущемлению нервных корешков и кровеносных сосудов с формированием компрессионных синдромов;
- деструкция хрящевых дисков и сближение позвонков приводит к межпозвонковым грыжам с ущемлением нервной ткани.
За каждым этим явлением следует выраженная негативная реакция со стороны всего организма.
Возможные осложнения и последствия
В список наиболее распространенных осложнений шейного остеохондроза можно включить:
- вегетососудистую дистонию;
- гипертонию;
- кислородное голодание мозга и его структур;
- дистрофию глазной сетчатки с нарушением зрения;
- сбой в работе щитовидной железы;
- нарушение функций пищевода и трахеи – затрудненное глотание и дыхательные спазмы;
- некупируемый болевой синдром в области головы, шеи, груди, верхних конечностей;
- судороги и онемение лица, рук;
- нарушения работы гипоталамо-гипофизарной системы, которое тянет за собой сбой всей гормональной деятельности организма.
Профилактические меры
Самое эффективное лечение – предупреждение заболевания. В этом вам поможет профилактика. Достаточно выполнять несколько базовых рекомендаций:
- откорректируйте свою осанку,
- создайте удобное рабочее место;
- во время сидячей работы делайте перерывы на «физкультминутку»;
- включите в свой рацион питания продукты, богатые кальцием, магнием, фосфором, кремнием – рыбу, орехи, семена, бобовые культуры, молочные продукты, свежие овощи, фрукты; ограничьте потребление соли, сладкого, мучных и острых блюд;
- для сна и отдыха используйте ортопедические матрас и подушку;
- займитесь несиловым видом спорта – предпочтение лучше отдать плаванию.
Даже если вы не в состоянии учесть все требования, умеренные физические нагрузки, правильное питание и внимательное отношение к своей осанке способны значительно сократить риск развития патологии.
Источник
