Травма позвоночника кровоизлияние в мозг


Спинальное эпидуральное кровоизлияние — кровотечение в полость между внутренней поверхностью стенок позвоночного канала и дуральной оболочной спинного мозга с образованием эпидуральной гематомы. Клинически дебютирует с интенсивной корешковой боли, локализующейся соответственно уровню кровоизлияния, сменяющейся спинально-проводниковыми неврологическими расстройствами (парезами, гипестезией, тазовой дисфункцией). Диагностируется в основном по данным МРТ позвоночника. Лечение в большинстве случаев хирургическое — ламинэктомия и аспирация гематомы. Консервативная терапия сопровождает операцию или используется самостоятельно при наличии положительной динамики процесса.
Общие сведения
Спинальное эпидуральное кровоизлияние — отдельный вид гематомиелии (спинномозгового кровоизлияния), при котором излитие крови происходит в эпидуральное пространство — щель между твердой (дуральной) мозговой оболочкой и стенками позвоночного канала. Спинальное эпидуральное кровоизлияние, связанное с травмой позвоночника, называют травматическим. Остальные случаи относят к спонтанным кровоизлияниям. Распространенность травматических эпидуральных кровоизлияний не велика, они составляют не более 0,75% всех позвоночно-спинномозговых травм. В молодом возрасте, в связи с повышенной подвижностью позвоночника, такие кровоизлияния могут возникать при отсутствии костных повреждений. Причину спонтанного эпидурального кровоизлияния удается установить лишь в 10% случаев. Диагностику и лечение спинальных кровоизлияний проводят специалисты в области неврологии, травматологии и нейрохирургии.

Спинальное эпидуральное кровоизлияние
Причины спинального эпидурального кровоизлияния
Травматическое спинальное эпидуральное кровоизлияние может быть вызвано переломом позвоночника, переломовывихами и вывихами позвонков, родовой травмой, огнестрельными ранениями, ушибом позвоночника. В отдельных случаях оно имеет ятрогенный генез и выступает осложнением эпидуральной блокады, операций на позвоночнике, люмбальной пункции.
Спонтанное спинальное кровоизлияние бывает обусловлено нарушениями в свертывающей системе (например, при гемофилии, тромбоцитопении), антикоагулянтным лечением, варикозным расширением вен эпидурального пространства, артериальной гипертензией, аномалиями сосудов эпидурального пространства. К последним относятся аневризмы, артерио-венозные фистулы, кавернозные мальформации и венозные аномалии. Сосудистые мальформации считаются самой частой причиной развития эпидурального спинального кровотечения. Пусковыми факторами, вызывающими повреждение эпидуральных сосудов, могут выступать резко возникающая гипертензия в полых венах, резкий подъем внутрибрюшного или внутригрудного давления.
К факторам, лежащим в основе кровоизлияния, также относятся случаи сращения эпидуральных вен с надкостницей позвоночного канала. В такой ситуации при чрезмерной мобильности позвоночника и повышенной физической нагрузке, особенно у лиц с выраженным лордозом, происходит натяжение вен, обуславливающее их повреждение. Аналогичный механизм кровоизлияния может реализоваться при наличии спаек и воспалительных изменений структур позвоночника, в которые вовлекаются стенки сосудов. С другой стороны, чрезмерные нагрузки на позвоночник и большая мобильность, например, при занятиях экстремальным спортом, могут спровоцировать эпидуральное кровоизлияние даже при отсутствии каких-либо предрасполагающих сосудистых факторов.
Симптомы спинального эпидурального кровоизлияния
Спинальное эпидуральное кровоизлияние манифестирует резкой болью в том отделе позвоночника, где произошла сосудистая катастрофа. Боль сходна с болью при радикулите и обусловлена раздражением спинномозговых корешков изливающейся в эпидуральное пространство кровью. Через несколько часов (иногда — минут) боль стихает, на первый план выходят спинально-проводниковые расстройства. Возникает и прогрессирует мышечная слабость, достигающая ниже уровня поражения степени плегии. Наблюдается снижение мышечного тонуса, проводниковые сенсорные нарушения, симметричное снижение периостальных и сухожильных рефлексов. Расстройство тазовой функции характеризуется недержанием мочи.
Особенности клинической картины кровоизлияния зависят от его расположения. У пациентов после 40-летнего возраста в подавляющем большинстве случаев наблюдаются эпидуральные кровоизлияния в поясничном и крестцовом отделах, у лиц моложе 40 лет — в шейном и грудном. Преобладает дорзальная локализация образовавшихся эпидуральных гематом.
Диагностика спинального эпидурального кровоизлияния
При постановке предварительного диагноза учитывается внезапность возникновения симптомов, их связь в физической активностью, типичная этапность (вначале боль, а затем слабость и онемение конечностей), неврологическая картина. Однако установить диагноз эпидурального кровоизлияния только по клинической картине не представляется возможным. Необходимо проведение МРТ или КТ позвоночника. МРТ позвоночника является более информативным методом, поскольку позволяет визуализировать эпидуральную гематому и дифференцировать ее от других оболочечных кровоизлияний. Кроме того, МРТ позволяет определить степень сдавления спинного мозга и выявить признаки компрессионной миелопатии. Дополнительно может быть проведена КТ сосудов или магнитно-резонансная ангиография.
При отсутствии возможности нейровизуализации проводят люмбальную пункцию и контрастную миелографию. Для выявления сосудистых аномалий возможно применение ангиографии позвоночника, но в остром периоде спинального кровоизлияния это метод обычно не используется. Эпидуральное спинальное кровоизлияние необходимо дифференцировать от субдуральной спинальной гематомы и субарахноидального спинального кровоизлияния, а также от прочих поражений: ишемического спинального инсульта, острого миелита, спинального эпидурального абсцесса, спинальной формы рассеянного энцефаломиелита, опухолей спинного мозга и др.
Лечение спинального эпидурального кровоизлияния
Самостоятельное разрешение эпидуральной спинальной гематомы наблюдается редко, в связи с этим в большинстве случаев применяется хирургическое лечение. Операция позволяет быстро ликвидировать гематому и добиться декомпрессии спинного мозга. Доступ к гематоме осуществляется путем ламинэктомии. Удаление эпидуральной гематомы производится путем вакуумной аспирации. По мнению большинства нейрохирургов результат хирургического лечения во многом определяется своевременностью его проведения и степенью неврологических нарушений на момент операции.
Консервативное лечение осуществляется травматологом (при травматическом эпидуральном кровоизлиянии) или неврологом в случаях, когда пациент был доставлен в стационар в поздние сроки заболевания, и у него отмечается заметный регресс неврологического дефицита. Следует сказать, что регресс клинических симптомов и томографическое подтверждение рассасывания гематомы являются показаниями к консервативной терапии вне зависимости от сроков кровоизлияния. В тоже время, консервативные мероприятия сопровождают и дополняют оперативное лечение. Назначаются гемокоагулянты (аминокапроновая к-та, викасол), антигипоксанты и нейрометаболиты (витамины гр В, неостигмин, свинной церебральный гидрализат). При тазовых расстройствах проводят катетеризацию мочевого пузыря и профилактику урогенитальной инфекции.
Исход эпидурального спинального кровотечения определяется своевременностью удаления образовавшейся эпидуральной гематомы. Благоприятный прогноз возможен, если операция проведена до развития значительного неврологического дефицита, т. е. до возникновения в спинном мозге необратимых изменений, связанных с его сдавлением гематомой. В остальных случаях наблюдается стойкий остаточный неврологический дефицит в виде парезов, чувствительных нарушений, тазовых расстройств.
Источник
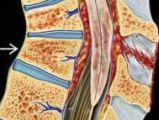
Ушиб спинного мозга – это травма, при которой наблюдается образование кровоизлияний, участков некроза и размягчения в веществе мозга с возникновением расстройств спинномозговых функций, сохраняющихся не менее 7 суток. Проявляется нарушениями чувствительности, движений, утратой контроля над функциями тазовых органов. Сразу после ушиба функции отсутствуют вследствие спинального шока, в последующем наблюдается их постепенное восстановление. Для постановки диагноза используются результаты осмотра, рентгенографии, КТ, МРТ, миелографии, спинномозговой пункции. Лечение – фиксация, медикаментозная терапия, профилактика осложнений.
Общие сведения
Ушиб спинного мозга (контузия спинного мозга) – наиболее распространенный тип повреждения, выявляющийся при закрытых и непроникающих позвоночно-спинномозговых травмах. Нередко сопровождается субарахноидальным кровоизлиянием. Симптомы обычно исчезают в течение 3-8 недель, при тяжелых ушибах или сочетаниях с другими повреждениями спинномозгового вещества может сохраняться существенный неврологический дефицит. Чаще страдают мужчины в возрасте до 30 лет. У детей изолированное повреждение диагностируется реже, но чаще, чем у взрослых, выявляется в составе политравмы, что усложняет лечение и утяжеляет прогноз.
Ушиб спинного мозга
Причины
Ушибы спинного мозга возникают вследствие высокоэнергетической травмы, наблюдаются при подвывихах и переломах позвонков со смещением, пролапсе межпозвонковых дисков. С учетом распространенности выделяют следующие причины контузии:
- автодорожная травма – 50%;
- спортивная травма и повреждения во время активного отдыха – 25%;
- производственная травма – 10%;
- криминальные происшествия – 10%;
- падения с высоты и природные катастрофы – 5%.
Значительная часть случаев травм на отдыхе приходится на повреждения шейного отдела позвоночника при нырянии на мелком месте. Более чем в 50% случаев ушибов наблюдается поражение шейного отдела. Данные относительно частоты контузий грудного и поясничного отделов разнятся.
Патогенез
Вследствие закрытой травмы клетки спинномозгового вещества разрушаются, либо возникают грубые нарушения местного обмена. Образуются участки размягчения, зоны некроза и кровоизлияния. Такие патологические изменения при ушибе могут быть как первичными, так и вторичными (развившимися в результате отека, нарушений кровоснабжения и циркуляции спинномозговой жидкости).
На фоне контузии возникает спинальный шок – запредельное торможение, сопровождающееся нарушением проводимости, утратой рефлекторной и произвольной сократимости мышц, контроля тазовых функций. Формируется картина тотального повреждения спинного мозга, которая в последующем постепенно исчезает. На участках некомпенсированного разрушения тканей отмечается неполное восстановление или отсутствие восстановления, что объясняет наличие остаточного неврологического дефицита.
Симптомы
При поступлении больного с ушибом спинного мозга и картиной спинального шока обнаруживается полное отсутствие произвольных движений, кожных и глубоких рефлексов. Чувствительность ниже уровня повреждения полностью утрачена. Контроль функций тазовых органов отсутствует, выявляются расстройства дефекации, задержка мочеиспускания или непроизвольное мочеиспускание, приапизм.
Артериальное давление понижено из-за нарушений со стороны вегетативной нервной системы, которые влекут за собой урежение ЧСС и депонирование крови в мышечной ткани нижних отделов тела. Характер неврологических нарушений определяется уровнем ушиба. При травме шейного отдела возникает тетраплегия или тетрапарез, шейно-грудного перехода – параплегия нижних конечностей и парапарез верхних, грудного отдела – нижняя параплегия.
В отдельных случаях функции спинного мозга утрачиваются не полностью. Иногда при травме выявляется не один, а несколько ушибов на различных уровнях. Существует также вариант развития событий, при котором из-за отека и нарушений кровообращения участки размягчения в спинном мозге образуются не сразу, а спустя несколько часов либо суток, что обуславливает нарастание неврологической симптоматики.
Время возврата функций, утрата которых была обусловлена функциональными, а не органическими расстройствами, колеблется от 7 дней до 2 месяцев, в среднем составляет 3 недели. Чувствительность и движения постепенно восстанавливаются. Продолжительный приапизм и отсутствие хотя бы небольшой положительной динамики в течение 2 суток после травмы считается неблагоприятным прогностическим признаком, свидетельствующим о необратимом характере поражения. Тяжесть ушиба определяют ретроспективно с учетом выраженности остаточных явлений.
Осложнения
В раннем периоде контузии наблюдаются типичные осложнения позвоночно-спинномозговой травмы. Выявляется парез кишечника. Существует вероятность развития восходящих инфекций мочевых путей, возникновения пневмоний. При высоком поражении отмечаются нарушения дыхания, возможен отек продолговатого мозга. Вследствие трофических нарушений на выступающих местах (седалищных буграх, задней поверхности пяточных костей, лопатках) быстро образуются пролежни. Неполное восстановление функций влечет за собой снижение или утрату трудоспособности в отдаленные сроки после травмы.
Диагностика
Диагностика ушибов спинного мозга осуществляется врачом-нейрохирургом. При постановке диагноза используются данные анамнеза (выяснение обстоятельств травмы), жалобы, результаты осмотра и дополнительных исследований. Целью обследования является определение уровня, характера и причины поражения, исключение сдавления спинного мозга, требующего оперативного лечения. Могут назначаться следующие диагностические процедуры:
- Неврологический осмотр. Неврологический статус оценивают по шкале ASIA/ISCSCI. В процессе обследования определяют болевую и тактильную чувствительность, мышечную силу, рефлексы в аногенитальной области.
- Рентгенологическое исследование. Рентгенография позвоночника выполняется в двух или трех проекциях для выявления подвывихов и нарушений целостности позвонков, уточнения типа перелома, обнаружения смещения отломков. Миелография проводится для выявления сдавления.
- КТ позвоночника. Производится в рамках углубленного обследования для оценки состояния твердых структур, локализации, характера и объема повреждений. При возможности осуществляется КТ-миелография.
- МРТ позвоночника. Назначается для уточнения результатов других визуализационных методик. Позволяет детально изучить состояние мягкотканных структур.
- Люмбальная пункция. В спинномозговой жидкости обнаруживается примесь крови. При проведении ликвородинамических проб могут выявляться нарушения проходимости субарахноидального пространства различной степени выраженности.
Лечение
Первая помощь
При подозрении на повреждение спинного мозга пострадавшего нельзя двигать и перекладывать до прибытия бригады СМП. Перекладывание выполняется с участием 3 или 4 человек. При контузии поясничного и грудного отдела пациента укладывают на жесткие носилки на спину или на живот. При поражении шейного отдела шею фиксируют специальным воротником. Осуществляют искусственное дыхание и инфузионную терапию, проводят коррекцию АД.
Консервативная терапия
В стационаре продолжают мероприятия, начатые на догоспитальном этапе. Проводят регуляцию функций сердца и дыхательной системы. При необходимости применяют ИВЛ. При отсутствии сдавления спинномозговых тканей хирургическое лечение не требуется. По показаниям выполняют одномоментное вправление или накладывают скелетное вытяжение. Схема лечения ушиба предусматривает решение следующих задач:
- Минимизация последствий нейротравмы. Метилпреднизолон назначается в первые часы в качестве средства, стимулирующего кровоснабжение и метаболизм спинномозговых тканей, усиливающего возбудимость нейронов и улучшающего проведение импульсов.
- Устранение отека мозга. Используются салуретики в комбинации с гипертоническим раствором натрия хлорида.
- Улучшение микроциркуляции. Пациентам вводят пентоксифиллин, осуществляют инфузии реополиглюкина.
- Повышение резистентности к гипоксии. Для повышения устойчивости нервной ткани к недостатку кислорода применяются реланиум, седуксен, дифенин, сульфат магния, антагонисты кальция.
- Восполнение ОЦК. Производится восполнение кровопотери, инфузии растворов для устранения гиповолемии, коррекции кислотно-щелочных нарушений.
- Профилактика урологических осложнений. Для предотвращения защелачивания мочи назначают ацетилсалициловую кислоту, для снижения риска развития инфекций – уроантисептики.
Пациентам с контузией спинного мозга вводят антибиотики, витаминные препараты. Выполняют катетеризацию мочевого пузыря. Проводят комплексную профилактику пролежней и пневмонии: осуществляют массаж грудной клетки, обтирают больных камфорным спиртом, меняют положение тела через каждые 2 часа, производят дыхательную гимнастику.
Прогноз и профилактика
Явления спинального шока постепенно исчезают на протяжении 2 или менее месяцев. Благоприятный прогноз отмечается при раннем восстановлении чувствительности и движений. При тяжелом ушибе полного восстановления не происходит. Нарушения функций, сохраняющиеся более полугода, с высокой вероятностью остаются до конца жизни. Профилактические мероприятия включают предотвращение дорожно-транспортных происшествий, соблюдение техники безопасности на производстве, при занятиях экстремальными видами спорта, в период активного отдыха.
Источник
Что это такое
Эпидуральная гематома спинного мозга представляет собой излияние крови в область, расположенную между твердой оболочкой спинного мозга и стенками позвоночного канала. Большое количество крови в эпидуральной полости сдавливает центральную часть спинного мозга и его корешки, вызывая неврологические расстройства.
Патология является разновидностью гепатомиелии и встречается довольно редко и требует быстрого лечения во избежание негативных последствий.
В основном гематома спинного мозга распространяется в шейном и грудном отделе у молодых людей и в пояснично-крестцовом отделе у пациентов старшего возраста.
Виды
Эпидуральная гематома спинного мозга бывает двух видов – травматическая, связанная с повреждением позвоночника и спонтанная, возникающая по иным причинам.
Травматический вид у молодых людей протекает без костных деформаций.
Причины возникновения
Эпидуральная гематома, вызванная травмой, развивается в ходе:
- перелома позвоночника,
- вывиха позвонков,
- ушиба позвоночного столба при падении или ударе,
- родовой травмы у новорожденных,
- огнестрельного ранения.
Намного реже излияние крови в эпидуральном пространстве развивается как осложнение после операции на позвоночнике, спинальной анестезии или люмбальной пункции.
Найти причину спонтанного спинального кровоизлияния сложнее. Как правило, оно обусловлено:
- нарушением процесса свертывания крови в ходе наследственного генеза, приема разжижающих кровь препаратов, последствий гемофилии,
- варикозным расширением вен, локализующихся эпидуральном пространстве,
- артериальной гипертензией полых вен,
- анатомически неправильным расположением сосудов в эпидуральном пространстве,
- аневризмой,
- венозными аномалиями,
- внезапным подъемом внутригрудного и внутрибрюшного давления,
- образованием разного размера сосудов, артерий и вен
Кровоизлияние образуется при гипермобильности и нестабильности позвоночника, спайках в структурах позвоночника, лордозе, экстремальной физической нагрузке. Вены в эпидуральном пространстве чрезмерно натягиваются, повреждаются, а кровь заполняет окружающие ткани.
Симптомы и признаки
 Патология развивается внезапно. На участке повреждения обостряется резкая боль из-за раздражения нервных корешков. Болевой синдром схож с болью при радикулите – острый, сильный, не позволяющий двигаться.
Патология развивается внезапно. На участке повреждения обостряется резкая боль из-за раздражения нервных корешков. Болевой синдром схож с болью при радикулите – острый, сильный, не позволяющий двигаться.
Через 3-6 часов усиливаются другие признаки эпидуральной спинной гематомы:
- слабость в мышцах и общее снижение мышечного тонуса,
- сенсорные нарушения – непроизвольные движения и тики, сниженная реакция на движения, онемение конечностей и других участков тела,
- неравномерные и несимметричные сухожильные рефлексы,
- изменение походки,
- недержание мочи и другие изменения функций внутренних органов.
Если сразу не оказать медицинскую помощь, развивается частичный или полный парез.
Какой врач лечит
Эпидуральную гематомы спинного мозга устраняет невролог вместе с травматологом и хирургом.
Диагностика
Подтвердить точный диагноз, основываясь на симптоматику, не удастся. Необходима инструментальная диагностика – КТ или МРТ, причем магнитная томография – более информативный метод. Томография отличает данный вид гематомы от других видов кровоизлияний (прежде всего, от субарахноидального излияния крови и субдуральной гематомы), помогает оценить силу сжатия спинного мозга, визуализирует симптомы миелопатии компрессионного типа, показывает границы кровоизлияния.
Если томографию сделать невозможно, то обследование заменяется люмбальной пункцией, дополненной контрастной миелографией.
По необходимости при подозрении на осложнения выполняют КТ сосудов или МР-ангиографию. Методы позволяют оценить скорость движения кровотока, выявить сосудистые аномалии.
Методы лечения
Основной способ устранения гематомы хирургический, поскольку эпидуральная гематома спинного мозга не может рассосаться самостоятельно. Осуществляется ламинэктомия, в ходе которой хирург сначала убирает дужку позвонка, затем устраняет гематому вакуумной аспирацией и послойно зашивает хирургическую рану. В результате этих действий сдавливание спинного мозга прекращается, а давление на центральную нервную систему исчезает.
Одной операции недостаточно, ведь требуется устранить причину патологии и предотвратить дальнейшее прогрессирование. Консервативная терапия назначается после операции, когда пациент переводится в палату, а на повторных снимках диагностируется уменьшение гематомы. Травматолог при эпидуральной гематоме травматического характера и невролог при спонтанной эпидуральной гематоме проводят лечение для устранения сопутствующей симптоматики и полного рассасывания гематомы.
Медикаментозная терапия предполагает прием:
- гемокоагулянтов,
- антигипоксантов,
- антихолиэстерзных средств,
- нейрометаболитов и витаминов группы В.
Если нарушена функция мочевого пузыря, выполняется катетеризация органа.
Результаты лечения
Благоприятный прогноз фиксируется при быстром обращении за медицинской помощью и своевременно выполненной операции, пока отсутствуют признаки неврологического дефицита.
Если в спинном мозге возникли необратимые последствия, спинной мозг сдавлен, то после лечения эпидуральной гематомы останутся нарушения чувствительности, парез конечностей, расстройства таза и мочеиспускания.
Реабилитация и восстановление образа жизни
 Восстановительный период после операции длится не менее двух месяцев. Невролог назначает мероприятия для нормализации двигательной функции, стабильного функционирования центральной нервной системы.
Восстановительный период после операции длится не менее двух месяцев. Невролог назначает мероприятия для нормализации двигательной функции, стабильного функционирования центральной нервной системы.
Под контролем инструктора больной выполняет физические упражнения, подобранные индивидуально, а также ходит на лечебный массаж.
Образ жизни при эпидуральной гематоме спинного мозга
В дальнейшем нужно дозировать нагрузку на позвоночник, не поднимать тяжести свыше двух килограмм, отказаться от спортивных тренировок.
Необходимо избегать приема препаратов, направленных на коррекцию свертываемости крови, чтобы предотвратить рецидив эпидурального кровоизлияния.
Источник
