Травмы позвоночника матери в родах
Для начала скажу, с каким «букетом» нездоровостей я подошла к свадьбе:
- Компрессионный перелом трех позвонков поясничного отдела (нервы не задеты) — сбила машина.
- Пара небольших переломов рук, ног.
- Сколиоз, зрение -3.
Ну, в общем-то, и все. Хотя кому-нибудь и это может показаться не такими уж и маленькими проблемами и серьезным препятствием для беременности. Однако у меня не было ни малейших сомнений — уж очень хотелось ребенка от любимого человека.
И действительно, с Божьей помощью беременность протекала замечательно, не считая легкого токсикоза и некоторых болей в спине (повышенной привередливости в отношении выбора спального места) на седьмом-восьмом месяце. Но кто с этим не сталкивался? Хотя сейчас я все же считаю упущением то, что практически не занималась спортом (в виде зарядки) и не ходила в бассейн. Так что никаких дополнительных процедур и посещений врачей (в связи с проблемами со спиной) в ходе беременности не было. Но самый важный вопрос и тревожащая неопределенность оставались — где рожать, как рожать и с кем? При этом очень хотелось обойтись без стимулирования, обезболивания и, тем более, кесарева. Но никто — ни травматологи, ни акушеры-гинекологи — не могли с уверенностью сказать, как будет вести себя спина в ходе родов. Таким образом, обдумав варианты родов и роддомов, я остановилась на том, что условия послеродовых палат (я не беру вариант с одним душем на этаж — это уж точно не обсуждалось) не особенно важны (в любом случае поскорее домой хочется). Гораздо более важно (особенно в моем случае), чтобы был знакомый доктор, еще до родов представляющий характер моей травмы.
Итак, мы остановились на 4 роддоме (благо живем относительно недалеко), где после хитрых поисков нашли замечательного врача — от дорогих послеродовых палат, предоставляемых по контракту, я отказалась, поскольку где бы не лежать, а домой все равно хочется, да и иметь соседку по палате вовсе не плохо (и поговорить можно, и приглядеть за ребенком пока ты в душе есть кому). О том, быть ли вместе с малышом в палате («совместное пребывание») тоже вопрос не стоял — если роды пройдут нормально, то, конечно, сразу вместе.
За пять дней до предполагаемой даты родов (срок по УЗИ) меня все-таки уговорили лечь на сохранение. Это, конечно, не самое приятное время препровождение, но при наличии хорошей книжки очень даже ничего. Зато с гарантией попадешь в нужный роддом, что немаловажно, если в округе многие роддома закрыты на мойку.
Накануне даты, определенной по УЗИ, «оно» наконец началось! Никаких особенно заметных «предвестников» и необычных перемен в последние перед родами дни (кроме, разве что, повышенной легкости, желания если уж не летать, то ходить вприпрыжку и неудержимого любопытства) я не заметила, хотя, может быть, просто «проспала».
В сам день родов (6 июля 2001 года) с утра у меня стал «ощущаться» низ живота (не то чтобы болело или потягивало — просто он стал ощущаться). После осмотра (чуть раньше 11 утра) доктор сказала, что шансы родиться в этот же день у нас есть — нужно только активно погулять. Я позвонила мужу, и мы по-честному отгуляли час. За это время начались более или менее регулярные (минут через 5), но практически безболезненные схватки. А может, это мне только так казалось — ведь я знала, что это еще «цветочки» и самое интересное еще впереди. Вернувшись в корпус и ожидая осмотра врача, у меня отошли воды, и после этого процесс стал развиваться более стремительно — я уже не могла с легкостью «прохаживать» схватки, не обращая на них внимания. В последующий час со мной не происходило ничего отличного от других — клизма, бритье, усиливающиеся схватки, сборы — и все нарастающее любопытство и желание встретиться. Только во время сборов на схватках никакие приемы типа «покрутить бедрами, облокотившись на локти на спинку кровати» и др. не помогали, спина ныла, хотелось только лежать. И вот я уже в родовом блоке. Стоять не стоится совсем — только лежу. У меня было всегда твердое желание обойтись без писка и обезболивания. Попискивать я начала практически сразу, а то как-то слишком тихо и одиноко. 🙂 Чуть позже я стала понимать людей, соглашающихся на обезболивание, и была близка к тому, чтоб об этом поговорить со своим доктором (правда, она задерживалась). Если так «хорошо» уже через часа 4 после начала схваток, то что же будет дальше (ведь на роды длительностью меньше 10-12 часов настроя не было никакого, поскольку я и сама родилась не слишком шустро).
Вот на этих мыслях я и ощутила желание тужиться. Час от часу не легче: ведь надежды что раскрытие полное через такой относительно небольшой промежуток времени у меня особенной не было. Но оказалось, что все нормально и масику пора появляться на свет. С врачом мы еще заранее договорились на вертикальные роды (по причине травмированного позвоночника). Но обсудить как это заранее толком так и не успели — так спешил мой масик выбраться наружу. Здесь оказалось, что я не могу сидеть на корточках на полной ступне (а именно это в данном случае понималось как вертикальные роды) — это на потугах-то. Да и страшно — уж слишком близко до пола. Потом мы еще немного что-то пообсуждали.
В итоге я рожала, стоя на коленках на кровати и глядя в окошко в соседний бокс :))). По причине столь оригинальной позы ребенка мне не положили на живот, а дали в руки — такого маленького, шустрого человечка (2900, 51 см). И здесь меня ждал еще один сюрприз — я была готова к тому, что новорожденные детки часто красненькие, сморщенные. А у меня в руках оказалась «фарфоровая куколка» с внимательным и пристальным взглядом. Вот так 6 июля (именно в этот день 4 года назад ее папа объяснился мне в любви) в 16:10 мы и встретились с Ксантиком! (и с 20-ти часов вечера уже не расставались). Во время осмотра на предмет разрывов и очень небольшой штопки мне ужасно хотелось встать и пройтись. Единственным неприятным ощущением на тот момент были иголочки в «отсиженной» ноге. И еще отмечу, что чем дольше перед и во время родов сохраняешь положительный психологический настрой, спокойствие, хорошее настроение, не паникуешь — тем лучше и безболезненнее все происходит. И это на самом деле так!
Меня перевели на некоторое время в соседний родблок (из-за переполненности роддома свободных мест в палатах не было), где через некоторое время уже разрешили походить. Конечно, первое, что я сделала, это померила талию обрывком найденного здесь же сантиметра — 70 с лишним см и ощущение пустоты в животе, из-за которого при ходьбе как-то странно заносило. Примерно в районе 8 часов вечера меня проводили в приемное отделение повидаться с приехавшими мужем и вновь испеченными бабушками. Мои поездки в лифте, странный вид, и главное шастанье по больнице через часов 5-6 после отправки в родблок несказанно удивили тетю-лифтершу. Наиболее неприятным ощущением (не знаю, правда, насколько оно связано с травмой позвоночника) были болевые ощущения в районе копчика и, как следствие, очень своеобразная походка. В послеродовой палате (а первую ночь в холле) — после 20 часов вечера 06 июля — я была уже постоянно с Ксюхом (кстати, дочка узнала, что ее зовут Ксения уже в первые минуты после появления на свет!). И это так приятно… Только несказанно хочется домой, к любимому человеку, только что ставшему папой. В последующие дни спина начала давать о себе знать — еще в роддоме, на третий день, Ксеньку стало тяжело поднимать — так что присутствие дома в первый месяц моей мамы было очень кстати! И еще — совершенно невозможным оказалось ношение мало-мальски плотно сидящих на талии джинсов и юбок — сразу основательно болела спина. Хотя чаще она не столько болела, сколько хотелось все бросить из рук и полежать на полу. Но мне повезло — Ксенька в первые месяцы была спокойной девочкой, не требовала постоянного пребывания на ручках. Да и дома очень часто был кто-либо из родственников или моих подружек (я из них первая мама и «поиграть в куклы» было интересно всем).
Таким образом, во время беременности и самих родов никаких существенных проблем из-за травмы позвоночника я не ощущала. Но вот потом, пребывание бабушек и папы дома существенно облегчило жизнь. Про боли в спине я практически забыла до начала Ксенькиного «периода прямохождения». Ходить с маленьким ребенком за обе ручки в слегка наклоненном состоянии оказалось для меня практически невозможным и вызывало заметные болевые ощущения. Посмотрим, как будет дальше.
В следующий раз я устроила близким веселую жизнь по причине за_меня_переживаний зимой. Когда Ксеньке было 6 месяцев, я попала в больницу с аппендицитом с перитонитом, но это уже другая история. Отмечу лишь тот факт, что и до и после этого (в «больничный» период мы, конечно, кушали смесь) Ксенька была «чистым» грудничком, пробовавшим только пюре из кабачков.
Стомчик, stomchik@mail.ru.
Источник
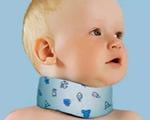
Родовая травма шейного отдела позвоночника – это механическое повреждение костных и мягкотканных структур, возникшее в процессе родов. Патология включает переломы, вывихи и подвывихи позвонков, кровоизлияния, разрывы связок, неврологические расстройства в результате сдавления и ишемии тканей. Чаще наблюдается при тазовом предлежании, осложненных родах, проведении акушерского пособия. Диагностируется на основании клинической симптоматики, результатов рентгенографии позвоночника и органов грудной клетки, КТ, МРТ, электронейромиографии, других исследований. Лечение – иммобилизация, медикаментозная терапия, физиотерапия, реабилитационные мероприятия.
Общие сведения
Родовая травма шейного отдела позвоночника – достаточно разнообразная по локализации повреждений, уровню тяжести и клинической симптоматике группа натальных травм. Данные о распространенности патологии разнятся, одни авторы указывают цифры 0,3-0,7%, другие полагают, что страдает от 6 до 8% новорожденных. Эта группа натальных повреждений составляет более 85% от общего количества родовых травм. В ряде случаев сопровождается тяжелыми нарушениями, которые становятся причиной инвалидности ребенка.

Родовая травма шейного отдела позвоночника
Причины
Причиной повреждений является травматическое воздействие естественных сил, направленных на изгнание плода из полости матки, либо усилия, направленные на извлечение ребенка в процессе оказания специализированной помощи. В качестве предрасполагающих факторов рассматривают:
- тазовое предлежание;
- несоответствие размера головки плода размерам таза матери;
- неправильное вставление головки;
- быстрые, стремительные или затяжные роды;
- стимуляцию родовой деятельности;
- недоношенность.
Обстоятельством, существенно увеличивающим риск развития родовых травм шеи, является проведение акушерских пособий, особенно – при неправильном выборе методики и наличии технических ошибок. При кесаревом сечении шейный отдел позвоночника иногда травмируют при попытке извлечь ребенка через слишком маленькое отверстие в матке.
Патогенез
Выделяют три типа воздействия на плод в момент родов: способствующие продвижению, препятствующие продвижению и амортизирующие (связанные с вращательным движением плода). Несоответствие или неверная направленность этих сил, а также дополнительное воздействие при проведении акушерских пособий приводят к возникновению типичных травм в результате излишнего сдавления, растягивания или скручивания шейного отдела позвоночника. Повреждение сосудов становится причиной сдавления или разрыва сосудов с развитием ишемии и кровоизлияний.
Классификация
По механизму воздействия различают 4 типа родовой травмы:
- Компрессионная. Обусловлена сдавлением шейного отдела, когда силы, препятствующие продвижению плода, существенно превышают изгоняющее воздействие матки. Включает компрессионные переломы, сдавления мягких тканей и нервных структур.
- Дистракционная. Провоцируется чрезмерными усилиями акушера при извлечении плода. Может возникать как при тазовом, так и при головном предлежании. В данную группу входят разрывы мягкотканных образований, отрывные переломы.
- Ротационная. Связана с препятствиями вращательным движениям, неправильным родовспоможением. Провоцирует развитие вывихов, подвывихов и переломовывихов.
- Комбинированная. Возникает при сочетании перечисленных выше механизмов. Отличается разнообразием травматических повреждений, высокой частотой сложных травм с одновременным поражением нескольких структур шейного отдела.
Среди вывихов и подвывихов первое место по частоте занимают подвывихи С1. Наиболее распространенными повреждениями костных структур являются переломы С6, С7 и Тh1. При большинстве травм выявляется ишемия, которая иногда ведет к поражениям передних рогов и даже инфарктам. Возможны эпидуральные, субдуральные, лептоменингеальные кровоизлияния.
Симптомы
В течении родовой травмы позвоночника выделяют 4 фазы. Острая фаза характеризуется преобладанием неврологических нарушений. В подостром периоде выраженность неврологических расстройств ослабевает, на первый план выходят соматические симптомы. В третьей фазе превалируют явления астении. В фазе завершения дети разделяются на две группы: с полным исчезновением симптоматики и с сохранением остаточных психоневрологических расстройств.
Сразу после родов обращает на себя внимание резкий плач при изменении тела, обусловленный болевым синдромом. Могут выявляться кровоизлияния в кожу, удлинение или укорочение шеи, отсутствие пота в пораженной зоне. При травме верхних сегментов шейного отдела позвоночника наблюдаются адинамия, вялость, снижение рефлексов и тонуса мышц, пониженные артериальное давление и температура тела. Возможны апноэ при изменении положения тела, недержание или задержка мочи.
До достижения трехмесячного возраста родовая травма проявляется нарушением положения головки ребенка, кривошеей, которая иногда достигает степени вынужденного положения головы. Попытки самостоятельно держать головку долго остаются безуспешными. Отмечаются несогласованные движения конечностей. Характерны расстройства сна, частые вскрикивания, нарушение положения пациента во сне (переразгибание и несимметричное положение туловища).
При осмотре на затылке малыша обнаруживается участок, лишенный волос. Возможны плоский затылок, ассиметричное строение лица и черепа, разный размер глазных щелей. Ягодичные складки также могут быть несимметричными. Мать ребенка предъявляет жалобы на трудности при кормлении из-за напряжения мышц, нарушений позы ребенка.
У детей в возрасте от 3 до 5 месяцев превалируют повышенное слюноотделение, вздутие живота, постоянные колики, проблемы с глотанием, частый крик при перевозке в коляске, неспособность одинаково хорошо переворачиваться в обе стороны. В последующем у пациентов обнаруживаются задержки психического и речевого развития, нарушения моторики. Дошкольники и школьники жалуются на частые головные боли.
Осложнения
Тяжелым осложнением родовой травмы спинного мозга и позвоночника являются парезы и параличи. При парезе диафрагмы наблюдается асфиксия, развитие тяжелой пневмонии, смещение органов средостения, возникновение сердечной недостаточности. У детей старшего возраста диагностируется синдром дефицита внимания. Возможна школьная неуспеваемость, сложности в ходе социальной адаптации.
Диагностика
Диагностику родовой травмы с повреждением шейного отдела позвоночного столба в первые дни жизни осуществляют неонатологи, в последующем – педиатры, детские неврологи и ортопеды. Определение характера патологии у новорожденных может вызывать существенные затруднения из-за преобладания общемозговой симптоматики и отсутствия специфичных признаков в остром периоде, вариабельности клинических проявлений в фазе восстановления.
Важнейшее значение в диагностике имеет определение Кисс-синдрома, который включает кривошею, частый крик, нарушения сна, нарушения симметричности лица, головы и туловища, сложности при кормлении и некоторые другие симптомы. Визуализационные методики играют вспомогательную роль. Назначаются:
- Рентгенография шейного отдела. Базовое обследование, которое позволяет обнаружить переломы, переломовывихи, вывихи, подвывихи, другие грубые повреждения твердых структур.
- КТ позвоночника. Дает возможность уточнить данные, полученные в ходе рентгенологического обследования, правильно определить тяжесть родовой травмы.
- МРТ позвоночника. Назначается для визуализации образований, которые не просматриваются на рентгенограммах: связок, хрящевых элементов, спинного мозга. Возможно проведение магнитно-резонансной ангиографии.
- Нейрофизиологические методы. Электронейромиография и другие методики применяются для оценки нервно-мышечной проводимости, состояния мышечной и нервной ткани.
Родовые травмы шеи дифференцируют с травмами головы, аномалиями развития. При выявлении кровоизлияний производится уточнение их генеза, поскольку данная патология далеко не всегда обусловлена повреждением шейного отдела в родах. Отличительным признаком наиболее распространенных эпидуральных и других, реже встречающихся кровоизлияний вследствие родовой травмы, является их ограниченный характер (в пределах 2-3 сегментов позвоночника).
Лечение
Лечение родовых травм шейного отдела консервативное, включает следующие мероприятия:
- Иммобилизация. Осуществляется с использованием воротника Шанца. Пациентам с подвывихами и вывихами накладывают кольцевидную мягкую повязку или вытяжение с использованием небольших грузов. Продолжительность фиксации составляет около 2 недель.
- Охранительный режим. Младенцам требуется специальный уход. Во время пеленания необходима поддержка шеи. Кормление до устранения болей и нормализации состояния производится из бутылочки либо через зонд.
- Обезболивание. Для уменьшения болей детям назначают анальгин, диазепам или седуксен. При интенсивном болевом синдроме эффективен фентанил либо тримеперидин.
- Нейротропные средства. Применяются, начиная с подострой фазы. Для нормализации функций нервной системы вводят пирацетам, для улучшения трофики – витамины группы В, для восстановления проводимости – прозерин.
- Физиотерапия. Используют лекарственный электрофорез, диадинамические токи, тепловые процедуры, электростимуляцию. В периоде восстановления рекомендованы иглорефлексотерапия, гидрокинезотерапия.
Дети с родовыми травмами находятся под постоянным наблюдением. По показаниям проводится повторное курсовое лечение, назначаются консультации психолога, дефектолога, других специалистов.
Прогноз
При своевременной диагностике, раннем начале лечения прогноз в большинстве случаев благоприятный. Полное восстановление наблюдается у 80% пациентов, у остальных сохраняются остаточные явления различной степени выраженности. При отсутствии лечения в отдаленном периоде возрастает частота синдрома дефицита внимания, трудностей в обучении, социальных проблем со сверстниками.
Профилактика
Превентивные меры включают тщательное обследование беременной, выбор тактики родовспоможения с учетом конкретной ситуации, тщательное соблюдение техники акушерских пособий. Своевременное выявление патологии и профилактика осложнений предполагают осмотры неонатолога, регулярное наблюдение у педиатра, проведение рекомендованных курсов лечения и восстановительных мероприятий.
Источник
