Вентральный отдел позвоночника это

Нарушение структурной целостности позвоночника в ходе травм или дегенеративно-деструктивных процессов приводит к нестабильности и обездвиживанию, сильному болевому синдрому и инвалидизации.


Одной из операций, применяющихся в нашей клинике, является фиксация вентральным способом с применением протезов межпозвоночных дисков или корпородеза.
Цель — восстановить опорную функцию позвоночника. В ходе оперативного вмешательства поврежденные структуры соединяются между собой с помощью костных или металлических конструкций. Чаще всего операция выполняется на шейном и поясничном отделах. Они являются наиболее уязвимыми из-за большого объема движений, нагрузки, анатомической предрасположенности и часто страдают под действием неблагоприятных внешних и внутренних факторов.
Основными показаниями к операции являются:
 Стеноз позвоночного канала
Стеноз позвоночного канала
 Спондилолистез и другие дегенеративные заболевания
Спондилолистез и другие дегенеративные заболевания
 Сколиоз и иные нарушения роста костного скелета
Сколиоз и иные нарушения роста костного скелета
 Травмы и переломы
Травмы и переломы
 Грыжи межпозвонковых дисков больших размеров
Грыжи межпозвонковых дисков больших размеров
Операцию предваряет полное медицинское обследование:
 Комплексный осмотр, лабораторное обследование
Комплексный осмотр, лабораторное обследование
 Функциональная диагностика ( ЭКГ, ЭХО-КГ, УЗДГ и др)
Функциональная диагностика ( ЭКГ, ЭХО-КГ, УЗДГ и др)
 МРТ, КТ.
МРТ, КТ.
 Рентгенография
Рентгенография
Фиксация позвоночника используется при быстром прогрессировании и тяжелом течении заболевания. Операция позволяет устранить деформацию, болевой синдром, укрепить позвоночный столб.

Для поясничного и шейного отдела операция имеет ряд несомненных преимуществ — происходит фиксация позвоночника в переднем , наиболее значимом опорном столбе. Позвоночный канал при этом остается интактным, что препятствует рубцовому процессу в нем.
При проведении операции в нашей многопрофильной клинике мы руководствуемся основным правилом: “Не навреди!” Оперативное лечение назначается при отсутствии противопоказаний. Выбор метода, объема и хода вмешательства определяется индивидуально. Оперируют врачи с 10 — 40-летним стажем. Поэтому частота послеоперационных осложнений сведена к 0,01%.
Для профилактики осложнений мы используем современную хирургическую оптику и интраопеционный нейрофизиологический мониторинг.
Реабилитация после вентральной фиксации длится 2-3 мес. Пациенты, по-статистике, хорошо переносят лечение. Боль, мучившая их годами, уходит. Появляется возможность вести нормальный образ жизни.
Учитывая инвазивность и объемы операции, в ближайшие 4-7 дней пациенту предстоит стационарное лечение. Вставать рекомендуется на 2-3 сутки. Если операция проводилась на поясничном отделе позвоночника, нужно соблюдать осторожность.
Запрещены резкие и высокоамплитудные движения тела (наклоны, повороты).
В среднем, понадобится до 2-х месяцев на реабилитацию. Трудоспособность восстанавливается в эти сроки. Если работа связана с тяжелыми физическими нагрузками, необходим перевод на легкий режим. Нужно помнить, чем меньше нагрузки подается на позвоночный столб, тем быстрее и качественней срастутся позвонки. Спорт и активная физическая работа запрещены на 6-12 мес.
Физическая нагрузка должна быть постепенной. Запрещены сгибания тела, ношение тяжестей в течение 3-х мес. после операции. Необходимо использовать рекомендованный лечащим врачом корсет, нужна послеоперационная диета.
В нашей многопрофильной клинике “Мирт” для пациентов работает специальное реабилитационное отделение. Опытные специалисты позаботятся о восстановлении утраченных функций. Отзывы вы можете почитать на сайте.
Подводя итоги, скажем, что операция не является препятствием для нормальной активной жизни. Можно выносить и родить ребенка, заниматься физкультурой, иногда даже спортом.
- Установка межостистого фиксатора — 25 000 руб.
Источник
 Строение позвоночника человека – именно с этого раздела начинают изучение нормальной анатомии студенты медицинского института. Наш сайт посвящен болезням позвоночника, а потому мы считаем своей прямой обязанностью осветить этот вопрос более подробно. Давайте узнаем, из каких отделов состоит позвоночный столб, что такое позвоночно-двигательный сегмент, чем отличаются позвонки поясничного и шейного отдела, и какие изменения в строении позвоночника считаются вариантами нормы?
Строение позвоночника человека – именно с этого раздела начинают изучение нормальной анатомии студенты медицинского института. Наш сайт посвящен болезням позвоночника, а потому мы считаем своей прямой обязанностью осветить этот вопрос более подробно. Давайте узнаем, из каких отделов состоит позвоночный столб, что такое позвоночно-двигательный сегмент, чем отличаются позвонки поясничного и шейного отдела, и какие изменения в строении позвоночника считаются вариантами нормы?
Позвоночник: строение отделов, нумерация позвонков
Начинаем изучать строение позвоночника человека, схема, размещенная на странице, поможет получить более четкое представление о предмете разговора. Вначале окинем взглядом всю картину целиком. Позвоночник состоит из костей (позвонков), между которыми находятся хрящевые «прокладки» (межпозвонковые диски). Количество позвонков варьирует от 32 до 34 (об этом ниже по тексту), а вот межпозвонковых дисков значительно меньше. Почему? Ответ на этот вопрос станет понятен после прочтения первой половины материала.
В позвоночнике принято выделять 5 отделов, причем выражение «принято выделять» мы употребили не случайно. Дело в том, что клиницисты нередко объединяют поясничный отдел с крестцовым, в то время как анатомы отдельно изучают строение поясничного отдела позвоночника человека, отдельно – крестец, и отдельно – копчик. В любом случае, с точки зрения нормальной анатомии позвоночник человека состоит из пяти отделов – шейного, грудного, поясничного, крестца и копчика.
При таком взгляде на строение позвоночника человека нумерация позвонков выглядит следующим образом: первые семь (считаем сверху вниз) формируют цервикальный, или шейный отдел. Во всем мире шейные позвонки принято обозначать латинской буквой «С» (vertebra cervicalis) с присвоением порядкового номера. Соответственно, верхний шейный позвонок обозначается как «С1», второй позвонок цервикального отдела – литерой «С» с индексом 2, а седьмой, граничащий с грудным отделом, аббревиатурой С7.
Мы подробно изучили строение шейного отдела позвоночника, так что дальнейшую логику нумерации и обозначения позвонков понять несложно. Грудной отдел формируют грудные позвонки (vertebra thoracica), которые обозначаются литерой «Т» или «Th» с присвоением порядкового номера. Позвонков в грудном отделе 12, а потому нумеруются они как Th1-Th12 (или Т1-Т12). Поясничные позвонки (vertebra lumbalis) обозначаются литерой «L» с присвоением порядкового номера от 1 до 5 (5 – количество поясничных позвонков в норме).
Совершенно иначе обстоят дела с крестцом и копчиком, и строение позвоночника человека в картинках наглядно это демонстрирует. Межпозвонковых дисков в крестце и копчике нет. Копчик – это рудиментарная кость, состоящая из 3-5 сросшихся намертво позвонков (отсюда варианты суммарного количества позвонков – 32-34). Крестцовые позвонки (vertebra sacralis) тоже полностью срастаются между собой в одну монолитную кость, а потому нумерация S1-S5, де-факто, теряет смысл. Однако в этом правиле встречаются исключения!
Известны случаи, когда 1-й крестцовый позвонок (S1) не срастается со вторым, а становится самостоятельной анатомической единицей. Этот свободный позвонок нередко называют 6-м поясничным, хотя на самом деле он является первым крестцовым. Такое строение пояснично-крестцового отдела позвоночника называется «люмбализацией», то есть увеличением протяженности люмбального, или поясничного, отдела.
Встречается и обратная ситуация. Пятый поясничный позвонок может «прирасти» к крестцу и стать «первым» крестцовым. В этом случае мы также констатируем изменение строения поясничного отдела позвоночника, которое называется «сакрализацией», иными словами, увеличением крестца. Важно понимать, что как люмбализация, так и сакрализация, является вариантом нормы, хотя и несет в себе определенную угрозу здоровью в виде повышения риска развития сколиоза.

Позвонки и межпозвонковые диски
Итак, теперь вы знаете, сколько позвонков в каждом отделе позвоночника, как они нумеруются, и какие возможны варианты строения пояснично-крестцового отдела. Пришло время перейти на следующий уровень, изучить строение позвонков и межпозвонковых дисков и ввести понятие позвоночно-двигательного сегмента.
Позвонок состоит из двух частей – тела (corpus vertebrae) и дуги (lamina vertebrae). Тела позвонков соединены между собой посредством хрящевых «прокладок», межпозвонковых дисков. Именно эти структуры (тело + диск) принимают на себя основную нагрузку при ходьбе и отвечают за амортизационные свойства позвоночного столба. Дуги позвонков выполняют иную функцию: они соединяются при помощи суставов и обеспечивают необходимый объем движений в позвоночнике.
Заметим, что строение шейного отдела позвоночника человека отличается от строения поясничного отдела. Поясничные позвонки характеризуются очень мощным телом, в то время тело шейного позвонка можно смело назвать миниатюрным, а вот дуги его выражены более чем значительно.
Объяснить такую особенность строения позвоночника просто: поясничный отдел «несет на себе» вес человеческого тела, а потому тела его позвонков (и межпозвонковые диски) должны быть максимально мощными. К шейным позвонкам природа предъявляет иные требования: их главная задача – максимальная подвижность, чтобы мы могли свободно вертеть головой!
Знание этих анатомических особенностей помогает понять, почему в шейном отделе дегенеративно-дистрофические процессы развиваются реже, чем в поясничном. Учитывая строение позвоночника человека, грыжа или остеохондроз скорее разовьется в поясничном отделе, в котором находятся мощные межпозвонковые диски, чем между миниатюрными телами шейных позвонков.
Нам осталось ввести понятие позвоночно-двигательный сегмент (ПДС). Что это такое, и зачем он нужен? Начнем с первой части вопроса. ПДС – это участок позвоночника, образованный двумя смежными позвонками и межпозвонковым диском между ними. Проще говоря: 2 позвонка + 1 диск = 1 ПДС!
Почему клиницисты ввели это понятие? Болезни позвоночника поражают не сами позвонки, а межпозвонковые диски, расположенные между ними, и чтобы обозначить локализацию патологического процесса, врачам приходится называть два позвонка, между которыми развивается остеохондроз или грыжа. Например, L4-L5 или L2-L3. Таким образом, понятие ПДС имеет огромное значение для практикующих вертебрологов, травматологов и мануальных терапевтов, и без него – никуда!
Эти базовые знания о строении позвоночника (фото) пригодятся каждому человеку, не только больному, но и здоровому. Помните, что самое эффективное лечение – это профилактика, а самое лучшее лекарство – адекватная двигательная активность!
Источник
Хирургическая анатомия переднего забрюшинного доступа к поясничному отделу позвоночника
Вмешательства на вентральных отделах поясничного отдела позвоночника в том или ином виде выполняются уже на протяжении не одного десятилетия. Еще в далеком 1906 году передний доступ к поясничному отделу позвоночника описал Muller, позднее этот доступ приобрел определенную популярность благодаря работам Hodgson, который рекомендовал его использовать для лечения туберкулеза позвоночника. В 1948 году Lane описал трансперитонеальный доступ, специально разработанный им для дискэктомии и вентрального спондилодеза поясничного отдела позвоночника.
Этот доступ, однако, сопровождался открытием брюшной полости и требовал мобилизации кишечника. Позднее Harmon описал модификацию этого доступа, которая предполагала доступ к позвоночнику через забрюшинное пространство без вскрытия брюшинного мешка.
Все возрастающее стремление добраться до передних элементов поясничного отдела позвоночника было связано с тем, что такой доступ дал бы возможность улучшить качество формирования костного блока и за счет применения вентральных межтеловых имплантов добиться более оптимального восстановления баланса позвоночника в сагиттальной плоскости. Классический забрюшинный доступ осуществляется через разрез в области брюшной стенки. Этот разрез может быть парамедианным, срединным или типа Пфаннештиля. Последний разрез считается наиболее благоприятным с косметической точки зрения, однако доступ при использовании этого разреза является достаточно ограниченным и поэтому он используется при изолированных вмешательствах только на уровне L5-S1.
В последние годы набирают популярность малоинвазивные методики вмешательств с использованием лапароскопических и мини-открытых доступов, однако такие методики являются технически более требовательными, кроме того они не лишены многих недостатков и во многом не обладают значимыми преимуществами по сравнению с традиционными открытыми вмешательствами. Поэтому на сегодняшний день точку в поиске максимально безопасного доступа к передним элементами поясничного отдела позвоночника пока ставить рано.
Современные методики вмешательств предполагают осуществление доступа к поясничным позвонкам через забрюшинное пространство и через большую поясничную мышцу. Эти доступы позволяют предотвратить развитие таких нередко наблюдаемых при использовании трансперитонеального доступа осложнений, как повреждение внутренних органов, крупных сосудов и мочеточников, а также эректильная дисфункция у мужчин. Кроме того, при ревизионных вмешательствах на верхних поясничных позвонках использование этих доступов позволяет обойти зону измененных вследствие предыдущего вмешательства тканей.
В статьях на сайте мы приводим описание нескольких забрюшинных доступов к поясничному отделу позвоночника и его переходным сегментам с использованием как открытых, так и малоинвазивных (MIS) методик.
Основой приводимых методик можно назвать четкое понимание классической анатомии интересующей нас области, однако и это еще не все. Для безопасного применения предлагаемых методик немаловажным моментом является анализ анатомических особенностей и возможных анатомических вариантов строения у конкретного пациента.
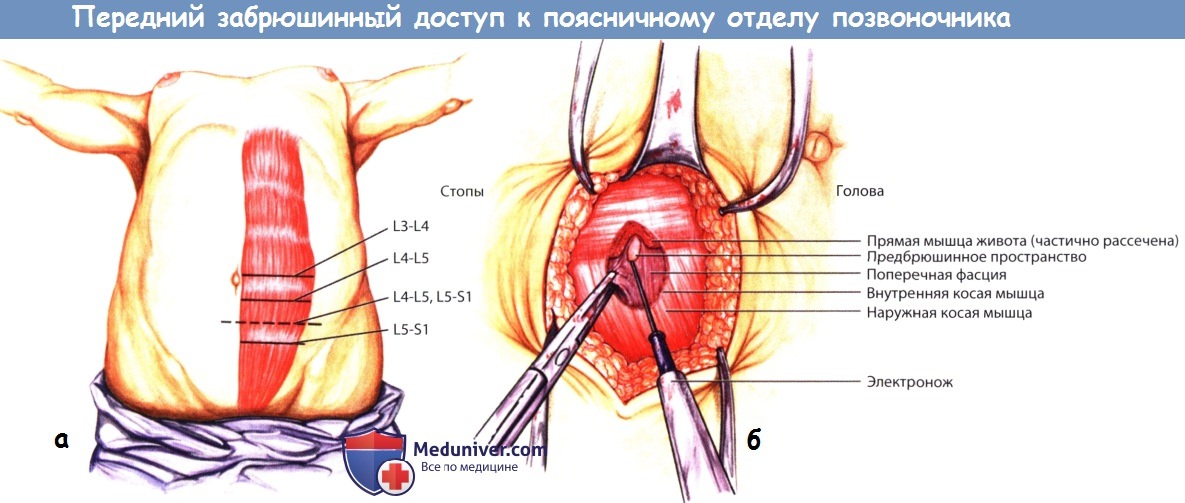
а — Проекция дисков поясничного отдела позвоночника относительно поверхностных ориентиров передней брюшной стенки.
б — Парамедианный доступ, демонстрирующий анатомию всех мышц передней брюшной стенки.
Классический открытый передний доступ осуществляется через переднюю брюшную стенку, которая состоит из кожи, подкожной клетчатки, фасции Скарпы, прямой мышцы живота, поперечной фасции и предбрюшинной клетчатки. Посредине между правой и левой прямыми мышцами живота находится фасциальное утолщение, называемое белой линией живота. Кнаружи от прямых мышц живота располагаются (если идти снаружи внутрь) наружная косая, внутренняя косая и поперечная мышца живота.
Пупок обычно располагается на уровне межпозвонкового диска L3-L4, диск L4-L5 чаще располагается на уровне гребней подвздошных костей. Доступ к уровням L4-L5 и L5-S1 обеспечивает разрез протяженностью от пупка до лонного симфиза. Вмешательство на вышележащих уровнях поясничного отдела позвоночника требует расширения доступа выше уровня пупка.
В глубине брюшной стенки непосредственно к внутренней ее поверхности прилежит брюшинный мешок, состоящий из брюшины и находящихся в ней внутренних органов. Кзади от брюшинного мешка располагаются забрюшинные органы. Аорта на уровне диска L4-5 обычно разделяется на правую и левую общие подвздошные артерии, бифуркация полой вены располагается на уровне тела L5 позвонка. Полая вена чаще всего располагается сзади и справа от аорты, на уровне тела L5 позвонка в общую подвздошную вену обычно впадает подвздошно-поясничная вена. Восходящая поясничная вена может ответвляться от системы подвздошно-поясничной вены либо может быть самостоятельным сосудом, берущим начало непосредственно от общей подвздошной вены. На передней поверхности нижнего поясничного позвонка и крестца располагаются срединные крестцовые сосуды. Поэтому так важен анализ индивидуальной анатомии пациента, призванный в каждой конкретной ситуации индивидуально оценить риск вмешательства, особенно при вмешательствах на уровне L4-5.
С обеих сторон от тел поясничных позвонков располагаются поясничные мышцы, вдоль передней поверхности которых лежат мочеточники, на уровне крестцово-подвздошных суставов последние пересекают общие подвздошные сосуды. Вдоль боковой поверхности тел поясничных позвонков непосредственно в области или вблизи наиболее медиальных участков поясничной мышцы располагается также симпатический ствол. Симпатический ствол нередко довольно прочно фиксирован очень плотной, похожей на фасцию соединительной тканью к межпозвонковым дискам на уровнях L2-3, L3-4 и L4-5, тогда как на поверхности покровных пластинок тел позвонков он располагается достаточно рыхло. Каудальный участок симпатического ствола имеет вертикальное направление и лежит под общими подвздошными артерией и веной. Повреждение симпатического ствола приводит к нарушению нормальной вазоконстрикции сосудов конечностей, что проявляется изменением температуры конечности на стороне повреждения: конечность становится более теплой на ощупь по сравнению с противоположной стороной. Медицинские сестры в таких случаях нередко сообщают, что одна из нижних конечностей пациента холодная.
На передней поверхности дистального отдела аорты и на уровне ее бифуркации в забрюшинном пространстве располагается верхнее подчревное сплетение, которое является продолжением аортального сплетения. Обычно оно в виде «сеточки» покрывает межпозвозвонковый диск L5-S1, однако может быть представлено одним единственным стволом или несколькими параллельно расположенными пучками. Обычно до своего разделения на правый и левый подчревные нервы сплетение располагается слева от срединной линии. Данное сплетение ответственно за сокращение внутреннего сфинктера мочевого пузыря во время нормального семяизвержения. Нарушение нормального сокращения этого сфинктера приводит к ретроградному забросу спермы в мочевой пузырь во время семяизвержения — осложнению, встречающемуся при вентральных вмешательствах на поясничном отделе позвоночника примерно в 20% случаев. Ретроградная эякуляция может стать причиной развития мужского бесплодия.
На передней поверхности тел первого и второго поясничных позвонков позади аорты и рядом с правой ножкой диафрагмы располагается лимфатическая цистерна — нижняя расширенная часть грудного лимфатического протока, которая собирает в себя лимфу от кишечника и из поясничных лимфатических стволов. При вентральных вмешательствах на верхнепоясничных и нижнегрудных позвонках существует риск повреждения этой цистерны. Повреждение лимфатической цистерны или грудного протока ниже уровня диафрагмы приводит к развитию хилоперитонеума, а выше уровня диафрагмы — хилоторакса. При развитии подобных осложнений лечение следует начинать с консервативных мероприятий, заключающихся в торакоцентезе и дренировании плевральной полости, создании функционального покоя для пищеварительной системы, назначении парентерального питания и диеты с ограниченным количеством жиров. При сохранении лимфореи может быть показано ревизионное вмешательство с целью перевязки протока.
Если повреждение обнаружено непосредственно во время первичной операции, то возможны перевязка протока или попытка его восстановления. При перевязке грудного лимфатического протока необходимо помнить, что это может привести к формированию лимфатического отека конечностей.
Боковой забрюшинный доступ к поясничному отделу позвоночника осуществляется через боковую стенку живота (т.е. через наружную и внутреннюю косые и поперечную мышцы живота), забрюшинную клетчатку и поясничную мышцу. Естественным препятствием для доступа к нижним поясничным позвонкам при этом является гребень подвздошной кости. При работе на передней поверхности поясничных мышц хирург должен помнить о расположенных здесь мочеточниках, а при мобилизации поясничных мышц не следует забывать о расположенных на боковой поверхности тел позвонков симпатических стволах.
При использовании прямого бокового доступа необходимо четко понимать особенности поясничного сплетения, стволы которого располагаются в толще поясничной мышцы. Это сплетение образовано передними ветвями L1-L4 корешков, которые в толще поясничной мышцы объединяются и дают начало подвздошно-подчревному (T12-L1), подвздошно-паховому (L1), бедренно-половому (L1-L2) нервам, латеральному кожному нерву бедра (L2-L3), запирательному (L2-L4) и бедренному (L2-L4) нервам. Все перечисленные нервы, за исключением бедренно-полового, до выхода из поясничной мышцы располагаются в задней части ее толщи. Бедренно-половой нерв проходит через толщу поясничной мышцы сзади наперед на уровне L3-L4, выходит на ее переднюю поверхность и далее следует вдоль нее. Повреждение стволов поясничного сплетения при мобилизации поясничной мышцы приводит к выраженным нарушениям чувствительности в паховой области и в области бедра и нарушению функции подвздошно-поясничной мышцы и четырехглавой мышцы бедра.
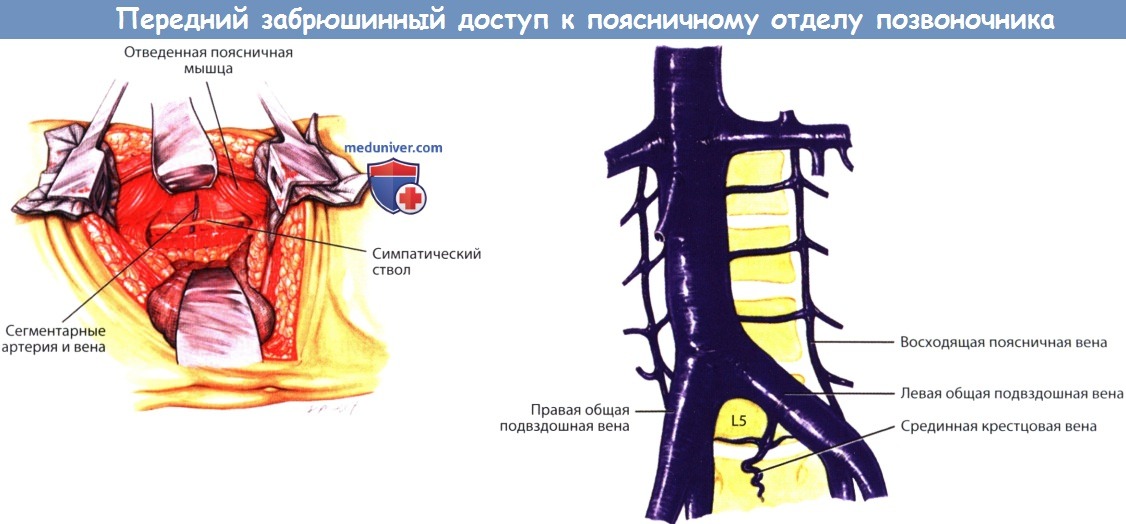
а — После отведения поясничной мышцы становится виден симпатический ствол, расположенный на боковой поверхности тел поясничных позвонков.
б — Анатомия венозной системы на уровне поясничного отдела позвоночника.
Бифуркация полой вены располагается на уровне тела L5.
Восходящая поясничная вена в данном случае с обеих сторон берет начало от общей подвздошной вены.
На уровне диска L5-S1 располагается срединная крестцовая вена. (Подвздошно-поясничная вена не показана).
— Также рекомендуем «Показания переднего забрюшинного доступа к поясничному отделу позвоночника»
Оглавление темы «Оперативные доступы к поясничному отделу позвоночника.»:
- Хирургическая анатомия переднего забрюшинного доступа к поясничному отделу позвоночника
- Показания переднего забрюшинного доступа к поясничному отделу позвоночника
- Варианты и техника переднего забрюшинного доступа к поясничному отделу позвоночника
- Хирургическая анатомия заднего и заднебокового доступа к поясничному отделу позвоночника
- Техника заднего и заднебокового доступа (Вильце) к поясничному отделу позвоночника
Источник
