Воспаление крестцового отдела позвоночника симптомы

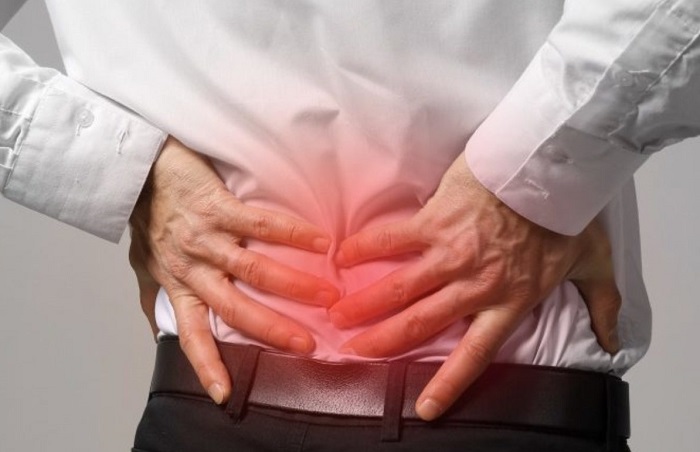
Периодически возникающая боль в крестцовом отделе позвоночника может свидетельствовать как о поражении его тканей, так и о заболеваниях полости малого таза или живота. Разобраться в потенциальных причинах возникновения неприятных ощущений вы сможете, если ознакомитесь с предлагаемой вашему вниманию статьей. Здесь рассказано про факторы риска, причины и заболевания. О том, как их правильно дифференцировать и к какому врачу обращаться за получением квалифицированной медицинской помощи.
Боль в крестцовом отделе позвоночника у женщин может быть обусловлена физиологическими и патологическими факторами. К первым относятся изменения в организме, происходящие во время беременности и родовой деятельности. В этот период происходит размягчение хрящевой ткани под влиянием избыточного количества женских половых гормонов. Происходит расширение тазового кольца. Могут возникать расхождения в сочленениях его костей. Огромная нагрузка оказывается на подвздошно-крестцовое сочленение. Происходит изменение осанки со сглаживанием поясничного физиологического изгиба позвоночника.
После разрешения от беременности многие негативные изменения могут оставаться. И это становится причиной развития многочисленных патологий опорно-двигательного аппарата в будущем. Пока же, на ранней стадии все они могут давать а характерный болевой синдром, который в значительной степени усиливается при менструации и последующие за ней несколько дней.
Боли в крестцовом отделе позвоночника у мужчин в основном связаны с повышенными физическими нагрузками и особенностями анатомического строения. У представителей сильного пола крестце сращивается в более раннем возрасте. При этом поясничный изгиб позвоночника не столь выражен, как у женщин. Соответственно и распределение амортизационной нагрузки происходит несколько иначе. Что неизменно сказывается негативным образом на состоянии хрящевых и костных тканей.
У представителей обоих полов боль в крестце может быть спровоцирована патологиями внутренних органов брюшной полости и малого таза. У мужчин среди причин лидирует аденома предстательной железы, простатит, стриктуры уретры и мочеточников. У женщин часто встречаются опущения матки и мочевого пузыря, миома, эндометриоз и т.д. Также высока вероятность развития опухоли толстого кишечника, которая оказывает давление на структуры позвоночного столба и спинного мозга.
Более подробно о потенциальных причинах развития болевого синдрома поговорим далее в статье. Пока же предлагаем узнать наиболее важные факты из анатомии и физиологии крестца. Начнем с того, что изначально этот отдел позвончого столба состоит из пяти отдельных тел позвонков. Между ними располагаются полноценные хрящевые диски. Стабильность положения позвонков обеспечивается продольными и поперечными связками. Внутри располагается спинномозговой канал. Примерно в возрасте 18 – 20 лет начинает дегенеративный процесс разрушения и атрофии межпозвоночных дисков, разделяющих крестцовые позвонки. В течение нескольких лет они полностью атрофируются и начинается процесс полного сращивания крестцовых позвонков в единую кость. Свой окончательный вид крестец приобретает к возрасту в 23 – 25 лет.
С поясничным отделом эта структура связана с помощью межпозвоночного диска L5-S1. Это условный центр тяжести человеческого тела и на него приходится максимальная нагрузка при совершении любых движений. С нижним отделом позвоночного столба, копчиком, крестец связан с помощью сустава. Он может подвергаться разрушению при воздействии патогенных факторов.
По боковым плоскостям крестца располагаются подвздошно-крестцовые суставы. Они обеспечивают крепление нижних конечностей к позвоночнику. На них тоже приходится большая амортизационная и механическая нагрузка при ходьбе, беге или нахождении в положении стоя.
Все эти структуры могут подвергаться разрушению и деформации. Именно это и дает в большинстве случаев выраженный болевой синдром.
Причины боли в крестцовом отделе позвоночника
Существуют разнообразные причины боли в крестцовом отделе позвоночника, которые включают в себя как заболевания, так и временные состояния. Например, после интенсивной физической нагрузки с задействованием мышц поясничной и ягодичной области происходит накопление в миоцитах молочной кислоты. Этот метаболит вызывает сильное воспаление и перенапряжение мышц. И это состояние может провоцировать появление достаточно сильной сковывающей боли в области крестца. Нужно ли его лечить? Не всегда. В большинстве случаев все проходит самостоятельно.
К другим патологическим состояниям можно отнести травмы. Это трещины и переломы костной ткани тел позвонков и их отростков, растяжения и разрывы связочного, мышечного и сухожильного волокна, вывих или подвывих крестцово-копчикового сочленения и т.д. При таких состояниях требуется экстренная помощь травматолога и последующая полноценная реабилитация под руководством вертебролога. В противном случае временное состояние может привести к развитию хронического заболевания, которое будет постепенно разрушать позвоночный столб и с течением времени может привести к инвалидности человека.
Потенциальные причины появления боли в крестцовом отделе позвоночника – это следующие заболевания:
- дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков в пояснично-крестцовом отделе (при защемлении корешковых нервов или при компрессии нервных сплетений боль может быть очень сильной);
- осложнения остеохондроза (например, протрузия межпозвоночных дисков, экструзия, выпадение грыжи или её секвестрование);
- смещение тел позвонков и межпозвоночных дисков с оказанием давления на твердые оболочки спинного мозга;
- искривление позвоночного столба или патологическое изменение осанки;
- стеноз спинномозгового канала;
- воспаление седалищного нерва, в том числе спровоцированное синдромом грушевидной мышцы;
- разрушение крестцово-копчикового сустава;
- деформирующий остеоартроз подвздошно-крестцовых суставов;
- травмы копчика и крестца;
- опухоли внутренних органов и мягких тканей около позвоночника.
Помимо этого потенциальными причинами могут быть тяжелый физический труд, неправильная организация места для работы и ночного отдыха, выбор неподходящей обуви для постоянной ходьбы или занятий спортом и т.д.
Перед началом лечения необходимо установить причину боли. Только прямое воздействие на заболевание или состояние помогает устранить болевой синдром. Лечить изолированно боль нельзя, поскольку это маскирует патологические изменения и сопутствует более быстрому развитию патологии.
Характер боли в крестцовом отделе позвоночника
Важно обращать внимание на характер боли в области крестцового отдела позвоночника, поскольку это может указывать на развитие того или иного заболевания. Разберем лишь самые распространенные проявления болевого синдрома у современных пациентов.
Острая боль в крестцовом отделе позвоночника, которая появляется внезапно после резких движений или подъема тяжестей, может свидетельствовать о разрушении межпозвоночного диска L5-S1. Это может быть экструзия (разрыв) или выпадение грыжи.
А постоянная боль в крестцовом отделе позвоночника ноющего или тянущего характера скорее говорит о том, что у пациента развивается деформирующий остеоартроз подвздошно-крестцовых сочленений. Это заболевание характеризуется крайне медленным течением. Помимо болевого синдрома присутствует небольшая скованность в утренние часы. Она проходит спустя несколько часов. При отходе ко сну может возникать ощущение, что некуда девать ноги, сложно их устроит комфортно в постели, появляется натянутость мышц ягодиц и верхней части бедра.
Сильные боли в крестцовом отделе позвоночника, возникающие после длительной ходьбы или перемены положения тела могут быть симптомом разрушения крестцово-копчикового сустава. Это тяжелая патология, которая постепенно приводит к затруднениям при акте дефекации. Пациент не может сидеть без боли, вынужден пользоваться специальными приспособлениями для облегчения своего состояния в положении сидя.
Резкая боль в крестцовом отделе позвоночника может быть признаком развития синдрома грушевидной мышцы. Отличительная особенность данного заболевания заключается в том, что болезненность появляться при попытке отвести ногу в сторону от тела в состоянии стоя. Любое движение в бок вызывает сильнейший прострел.
При остеохондрозе, не осложнённом протрузией и грыжей, боли носят тупой, периодический характер. Они возникают в основном после длительного статичного положения тела или непривычной физической нагрузки.
Лечение боли в крестцовом отделе позвоночника
Начинать лечение боли в крестцовом отделе позвоночника нужно с посещения врача вертебролога. Если накануне возникновения болевого синдрома было травматическое воздействие, то посетите обязательно травматолога.
Врач проводит первичный осмотр и собирает данные анамнеза. По результатам этой работы он сможет поставить предварительный диагноз. Затем разрабатывается индивидуальный план дополнительных обследований. Например, если у врача достаточно оснований полагать, что боли связаны с развитие болезни Бехтерева или системной красной волчанки, то он порекомендует сделать анализ крови на ревматические факторы. А если появляются предположения, что патология связана с нарушением обменных процессов в организме, то будет назначен биохимический анализ крови. По нему можно исключить подагру, сахарный диабет и множество других потенциально опасных состояний.
Обязательным является рентгенографический снимок в разных проекциях. Он позволяет выявлять патологии костных тканей. На снимках могут быть видны косвенные признаки развития остеохондроза и его осложнений, деформирующего остеоартроза, отложения солей и т.д. В сложных случаях поможет поставить диагноз МРТ обследование. Он позволяет визуализировать состояние хрящевых, связочных, сухожильных и мышечных тканей.
Отдельно лечение боли в крестцовом отделе позвоночника не проводится. Это бессмысленное и опасное занятие. Терапия проводится в отношении того заболевания, которое провоцирует появление боли.
Эффективнее всего проводить лечение подобных заболеваний с помощью методов мануальной терапии. Например, мануальное вытяжение позвоночного столба создает условия для полного восстановления хрящевой ткани, снимает компрессию с корешковых нервов и их ответвлений. Пациент после 2-3 сеанса чувствует полное устранение неприятных ощущений.
Остеопатия применяется для восстановления процессов микроциркуляции лимфы и крови в очагах поражения. Таким образом усиливается клеточное питание и ускоряется процесс регенерации поврежденных участков тканей.
Лечебная гимнастика и кинезиотерапия приводят в нормальное состояние работоспособность мышечного волокна, обеспечивают эластичность связочного и сухожильного аппарата.
Рекомендуем проходить лечение в специализированных клиниках мануальной терапии. Подыщите такую по месту жительства и обратитесь за помощью.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(6) чел. ответили полезен
Источник
Как снять воспаление седалищного нерва?

Компрессия корешков седалищного нерва (сдавление) приводит к воспалению в пояснично-крестцовом отделе позвоночника, сопровождающемуся болевыми симптомами. Это состояние называют «пояснично — крестцовый радикулит» (синоним: ишиас ).
Причины ишиаса достаточно разнообразны:
- Межпозвоночная грыжа. образующаяся в результате смещения поврежденных частей позвоночного диска;
- Смещение позвонков в поясничном или крестцовом отделе относительно друг друга;
- Перегрузки позвоночного столба при поднятии тяжестей или беременности;
- Костные выросты в области позвонков (остеофиты), которые травмируют корешок седалищного нерва при своем разрастании;
- Поражение участков седалищного нерва в результате интоксикации, вызванной инфекционными заболеваниями или поступлением в организм химических соединений, губительных для нервной ткани;
- Переохлаждение. дающее толчок тлеющим воспалительным процессам в области позвоночника;
- Опухоли в области крестцово – поясничного отдела, вызывающие сдавление нервных волокон в процессе увеличения размеров.
Симптомы воспаления седалищного нерва :
- Резкий приступ боли, стреляющей или напоминающий удар кинжала;
- Боли иррадиируют в область ягодиц, бедра, подколенной ямки, голени;
- Боль может принимать монотонный характер или приступообразный;
- Интенсивность боли различна, вплоть до невозможности находиться в положении стоя или совершать движения;
- Воспаление седалищного нерва характеризуется односторонним болевым синдромом;
- Ишиас может привести к нарушению чувствительности некоторых отделов нижней конечности и нарушению двигательных функций в поясничном отделе и/или конечности;
- Меняется осанка заболевшего, принимающего вынужденное положение с наклоном туловища вперед или чуть в сторону для снижения болевых симптомов;
- Нарушаются рефлексы: мышечные и кожные.
Воспалительный процесс в области седалищного нерва – сложное состояние и требует нескольких направлений в лечении.
При лечении воспаления седалищного нерва в первую очередь снимают болевой синдром нестероидными анальгетиками (Анальгин и комбинированные препараты: Темпалгин, Андипал, Седальгин, Пенталгин, Баралгин) с помощью инъекций или таблеток. В качестве обезболивающих средств также применяют нестероидные противовоспалительные средства (Диклофенак, Мовалис, Кетопрофен, Фастум-гель, Найз, Нимулид, Ибупрофен, Финалгель, Бутадион).
Препараты местного раздражающего действия отвлекают от болевых ощущений и притупляют боль. Для этого можно использовать мази на основе стручкового перца, камфоры (Капсикам, Эфкамон), терпентинного масла (Скипидарная мазь), мази на основе яда пчел или змей (Апизартрон, Випросал), хондропротекторы (Хондротина сульфат, Терафлекс).
В условиях стационара делают новокаиновые блокады для блокировки нервных импульсов, вызывающих болевые приступы.
После исчезновения болевого синдрома и воспаления можно проводить физиопроцедуры и массаж. Необходимо знать, что при позвоночных грыжах и смещении позвонков массаж может усугубить положение, поэтому перед его проведением следует проконсультироваться с врачом и на основании диагностики причин, вызвавших ишиас, принимать решение о необходимости массажа.
Физиопроцедуры при ишиасе тоже имеют ряд противопоказаний. Их не назначают при гнойничковых. вирусных и других поражениях кожи в поясничном отделе, новообразованиях и инфекциях.
В качестве физиолечения используют электрофорез, лазеротерапию, магнитотерапию, УВЧ. Для любителей нетрадиционных методов лечения подойдет иглорефлексотерапия. Но она имеет те же противопоказания, что и физиотерапия.

Профилактика воспаления седалищного нерва основана на лечебной гимнастике (упражнения подбираются индивидуально) и на смене малоподвижного образа жизни на активный. Частые пешие прогулки, пробежки, утренняя зарядка, плавание, игры (волейбол, баскетбол) помогут держать позвоночный столб в правильном положении, устранят скованность движений в суставах. Поднятия тяжестей при склонности к ишиасу стоит избегать, а при острой необходимости переносить тяжелые предметы необходимо пользоваться специальными поддерживающими поясницу бандажами, фиксаторами и корсетами.
Симптомы невралгии поясничного отдела
Многие люди независимо от возраста и пола сталкиваются с болью в пояснице, онемением ног, их покалыванием или чувством мурашек. На эти симптомы необходимо обращать внимание, потому что вызывающая их причина может быть серьёзной #8212; невралгия поясничного отдела.

Особенности опорно-двигательного аппарата человека
Позвоночник человека в течение жизни претерпевает огромные нагрузки. Длительная ходьба, бег, перенос тяжестей – это лишь их короткий перечень. Симптомы могут быть незаметны, поэтому пациент не всегда подозревает, что у него невралгия. Изменения в позвонках пояснично-крестцового отдела могут давать о себе знать в следующих случаях:
- после перенесения тяжёлых нош;
- после длительных физических нагрузок;
- у водителей, машинистов, в общем, людей, род занятий которых связан с постоянной вибрацией;
- работы, выполняемые в позе сидя или в согнутом положении;
- у женщин, предпочитающих обувь с высоким каблуком;
- при выполнении некоторых движений невозможно разогнуться и пошевелиться.
Ноющая и тянущая боль пояснично-крестцового отдела позвоночника, которая мучает и днём и ночью, мешает жить полноценной жизнью.
Как определить невралгию?
Невралгия – заболевание, которое причиняет острые и жгучие боли в результате защемления или сдавливания любого нерва в организме окружающими его тканями. Невралгия определяется по ряду признаков нарушения деятельности пояснично-крестцового отдела позвоночника. Симптомы заболевания нетрудно распознать:
- Часто невралгия поясничного отдела позвоночника начинается с мышечных спазмов, которые проявляются при сквозняках, неосторожных движениях телом, неудобном положении лёжа.
- Спазм мышц позвоночника и болевой синдром в пояснично-крестцовом отделе при переохлаждениях, стрессах, травмах спины.
- Ноющие и острые боли по ходу нерва, что вызывает затруднения при ходьбе, положении сидя и лёжа.
- Развивающийся отёк мышц.
- При болевом синдроме провоцируется рефлекторное мышечное сокращение, в результате чего нерв переносит ещё большее защемление.
- При чихании, кашле боль поясничного отдела усиливается.
- Покалывание, онемение и жжение по ходу всего нерва и его ответвлений.
- Вторичные признаки, такие как повышенное потоотделение, мышечная дрожь и покраснение.

Каковы предпосылки для развития невралгии?
Симптомы как сигнал к действию, что в организме существует проблема не только невралгия, но и более серьёзное заболевание. Если не устранить причину, может возникнуть рецидив. Работа органов таза и брюшной полости тесно связана с нормальным полноценным функционированием позвоночного столба и центрального нервной системы. Если лечить только невралгию, её симптомы, не устранится истинная причина. Корешки спинно-мозговых нервов призваны обеспечить иннервацию внутренних органов.
Причинами развития заболевания невралгия, как установлено в результате исследований, могут являться:
- Переохлаждение.
- Опухоль.
- Воспаление нерва.
- Грыжа межпозвонкового диска.
- Выпадение межпозвонкового диска.
- Нарушенное кровоснабжение.
- Запоры.
- Инфекции, например, грипп, туберкулёз.
- Нарушение осанки.
- Травмы (родовые в том числе).
- Артрит.
- Диабет.
Невралгия пояснично-крестцового отдела имеет скрытую опасность. В результате развития заболевания поражается седалищный нерв, и боль уже отдаёт и под лопатку и зону поясничного отдела позвоночника, и бедро и достичь ступней. Ввиду множества причин, по которым развивается невралгия, необходима диагностика. Лечение назначается соответствующее.

Последствия неправильного лечения
Осложнения, с которыми сталкиваются пациенты, воспаление межпозвонковых соединений. Симптомы могут быть похожи на симптомы герпеса и опоясывающего лишая, например, пузырьки с жидкостью на теле. Анализ крови покажет при этом изменение биохимического состава, зафиксируется повышение температуры тела. Но на некоторое время болезнь может притаиться, но отнюдь это не означает выздоровление. Рецидив вызовет ещё больший дискомфорт и ограничение в движениях пациента. Невралгия пояснично-крестцового отдела грозит опасным осложнением – неврит, заболевание, которое в запущенных формах может вызвать паралич.
Как диагностируется невралгия
Врач-невролог определяет заболевание по симптомам, назначает магнитно-резонансную томографию (МРТ), т. к. сложно определить размер и положение межпозвонковой грыжи, которая иногда может не дать болевой синдром. Это объясняется центральным расположением грыжи, когда нет защемления нерва. При смещении симптомы ярко выражены. Для установки правильного диагноза врач нередко настаивает на МРТ. При неправильном определении причины, которой спровоцирована невралгия пояснично-крестцового отдела, лечение пациента может дать негативные последствия.

Многолетняя практика в лечении невралгии пояснично-крестцового отдела позвоночника показала, что наиболее эффективен комплекс, включающий медикаментозный, физиотерапевтический курс и мануальную терапию, а также массажи. Лекарственные препараты назначают для системного и местного лечения. Лучше не игнорировать симптомы, указывающие на невралгию, потому что снять болевой синдром при сильном обострении тяжелее. Чем сложнее изменения в структурах столба позвоночника, доза принимаемых пациентом лекарственных препаратов увеличивается.
Для снятия болевого синдрома позвоночника применяются противовоспалительные нестероидные препараты, они же снимают отёчность. Их выбор в аптечной сети довольно велик. Наряду с положительным эффектом (снятия воспаления пояснично-крестцового отдела) такие препараты имеют ряд противопоказаний и побочных эффектов со стороны органов кроветворения, мочевыделительной системы и пищеварения.
Миорелаксанты – лекарственные препараты, расслабляющие скелетные мышцы позвоночника. В результате происходит высвобождение сжатых нервных волокон. Пациенту рекомендуют ограничить физические нагрузки позвоночника, чем уменьшается раздражение и нагрузка на корешок нерва. Категорически не разрешается делать согревающие компрессы на пояснично-крестцовый отдел в остром периоде заболевания, потому что это провоцирует отёк и затягивает время выздоровления.
Современная медицина располагает различными эффективными методами лечения:
- Акупунктура (рефлекторный метод).
- Мокса-терапия.
- Вакуумная терапия.
- Мануальная терапия.
- Витаминный комплекс, обновляющий обменные процессы в воспалённом нервном волокне.
Комплексное лечение подбирается и назначается каждому пациенту индивидуально.
Эффективное средство от болей в спине существует. Перейдите по ссылке и узнайте, что рекомендует доктор медицинских наук Сергей Михайлович Бубновский.
Пояснично-крестцовый радикулит
Пояснично-крестцовый радикулит – это воспаление или защемление корешков спинного мозга. Весьма распространенное заболевание для человека, перешагнувшего свой 40-летний рубеж. Но с каждым годом возрастной порог уменьшается и уже не редкость слышать жалобы молодых людей на боли в пояснице.
Чаще всего подвержены радикулиту профессиональные спортсмены и люди, занятые умственным трудом.
Причины развития воспаления
 Длительное время возникновения этого неприятного заболевания принято было считать инфекцию. Однако наблюдения врачей последних лет заставили изменить такую точку зрения.
Длительное время возникновения этого неприятного заболевания принято было считать инфекцию. Однако наблюдения врачей последних лет заставили изменить такую точку зрения.
На данный момент пояснично-крестцовый радикулит принято рассматривать как уже вторичное заболевание, обусловленное дегенеративным процессом межпозвонковых дисков, связочного аппарата и суставов позвоночника (грыжа диска, остеохондроз ).
Как ни грустно об этом говорить, но основная причина – это старение диска, возникающее после 30 лет. Чаще всего воспаления возникает в тех местах, которые максимально подвергались нагрузке в течение жизни.
Кроме того, толчком к воспалительному процессу может стать самая обычная простуда, грипп, ревматизм, туберкулез или давняя травма. Причем к травматическому фактору можно отнести и физическую нагрузку, связанную с поднятием тяжести и неосторожное резкое движение.
Посетив эту статью, узнаете больше о причинах боли в пояснице, а эта статья посвящена боли в пояснице справа и слева .
Симптомы проявления заболевания
Первые признаки начинающегося приступа радикулита в пояснично-крестцовом отделе обусловлены надрывом фиброзного кольца и повреждения капсул межпозвонковых суставов. При этом характер, возникающей боли бывает в виде прострелов и миозитов. Строение позвоночного столба таково, что максимальная нагрузка падает на нижнепоясничный отдел, поэтому и клиническая картина характера заболевания проявляется виде компрессии корешков в этом отделе.
Часто встречающимся симптомом радикулита является проявление боли, локализующейся в одной из сторон поясницы и отдающей в голень, ягодицу или стопу. При острых воспалениях неприятные ощущения носят непрекращающийся характер и усиливаются во время движения, кашля, чихания и дефекации. В особо тяжелых случаях болевые ощущения не дают возможности передвигаться самостоятельно, и требуется помощь, чтобы изменить положение тела в постели.
Типичная картина больного радикулитом – это возможность лежать только на здоровой стороне, при этом согнув ногу в колене, находящуюся сверху на другой конечности. Для того, чтобы поднять какой-то предмет с пола, ему необходимо присесть на корточки, при этом стараясь не делать резких движений спиной.
Методы лечения пояснично-крестцового радикулита
Многие задают вопрос: #171;Как лечить радикулит?#187;. Попробуем на его ответить, как с научной, так и с точки зрения народной медицины.
В лечении радикулита выделяют несколько этапов.
Первый этап называют медикаментозным, направление которого является ослабление болевого синдрома, активно используя различные лекарственные препараты. Для эффективного устранения неприятных ощущений, путем снятия воспаления и отека в пораженном участке позвоночника назначают нестероидные противовоспалительные препараты. Однако длительность приема препарата должно строго проходить под контролем врача, так как имеет негативное воздействие на желудочно-кишечный тракт.
Лечение радикулита быстрым не бывает никогда, и применение противовоспалительных препаратов снимает лишь болевой синдром. Отсутствие неприятных ощущений не признак выздоровления, а лишь видимый эффект облегчения от приема препаратов.
Следующим этапом лечения будет установления причины появления болей и соответствующее назначение. Поскольку заболевание может быть вызвано различными факторами, то и метод воздействия может кардинально отличаться – для кого-то это будет прием хондопротекторов длительное время, а кому-то будет достаточно витаминов группы В.
Комплексная программа лечения заболевания включает такие мероприятия:
- Лечебная физкультура.
- Мануальная терапия.
- Механический массаж, позволяющий вытянуть мышцы позвоночника.
- Фармакопунктура.
- Криотерапия.
Воздействуя такими методами, приводится в оптимальное состояние связочный аппарат спины и мышечный корсет. А также предупреждается дальнейшее развитие заболевания и способствует развитию подвижности суставов.
Кроме того, неплохими средствами для лечения являются различные разогревающие препараты. К ним можно отнести настойку горького перца, змеиные или пчелиные яды. Но опять, же полноценным лечением это не назовешь. Действие мази основано на прогревании воспаленного участка спины, что позволяет только улучшить кровообращение.
Нетрадиционные способы лечения
Народная медицина предлагает множество рецептов борьбы с радикулитом.
- Листья лопуха в свежем виде немного замочить в воде и обратной стороной приложить на больное место и утеплить.
- 1 ст. ложку корней сабельника залить кипятком и оставить на 30 минут на паровой бане. Настоять 12 часов и применять в виде растирания на пораженный участок.
- Растирание настойкой однолетнего перца. Два стручка однолетнего перца измельчается и заливается 300 мл спирта. Полученную смесь настаивать в темном месте около 2-х недель, при этом периодически ее взбалтывать, после чего пораженный участок растирают. Применение данного настоя улучшает состояние не только при радикулите, но и при ревматизме и даже параличе.
- Очень хороший эффект приносят лечебные ванны из горчицы, хрена обыкновенного, смеси морковного сока и шалфея лекарственного, овсяной соломы и сосновых побегов. Время процедуры варьируется от 10-20 минут, температура ванн колеблется в пределах 35º-37º в зависимости от состояния больного.
Также вне периода обострения показаны дозированные физические нагрузки и массаж. Упражнения лечебной гимнастики благотворно влияют на состояние всех функций опорно-двигательного аппарата. Но выполнять их нужно без глубоких наклонов, прыжков и поднятия тяжестей. Темп выполнения должен быть медленным, так как при резких движениях могут возникать неприятные ощущения и боли.
Не стоит полностью полагаться на такие нетрадиционные способы, так как полностью причину возникновения пояснично-крестцового радикулита они не устраняют. Если имеется грыжа или выпадение межпозвонкового диска без хирургического вмешательства не обойтись.
Источники: https://medicalfairway.ru/page_stat.php?ids=264n_word=%D0%BD%D0%B5%D1%80%D0%B2%D0%BD%D1%8B%D0%B5%20%D0%B2%D0%BE%D0%BB%D0%BE%D0%BA%D0%BD%D0%B0, https://etospina.ru/zabolevaniya/simptomy-nevralgii-poyasnichnogo-otdela.html, https://www.internet-medicina.ru/stati/revmaticheskie/poyasnichno-krestcovyj-radikulit.html
Комментариев пока нет!
Источник
