Возрастные боли в позвоночнике
Для цитирования. Балязин В.А., Балязина Е.В. Боль в спине у пожилых людей: особенности лечения // РМЖ. 2016. No 7. С. 439–441.
Старение организма — физиологический процесс, сопровождающийся запрограммированно возникающими в организме возрастными изменениями, характер которых наследственно детерминирован. Отсутствие физической активности является определяющим фактором в процессе старения организма. Согласно классификации ВОЗ, возраст человека делится на несколько периодов: возраст до 44 лет считается молодым, 45–59 – средним, 60–74 – пожилым, 75–89 – старческим, люди 90–100 лет и старше относятся к долгожителям.
Человек, появляясь на свет, состоит из воды на 90%, а умирая — всего лишь на 65%. С потерей воды организм начинает болеть и стареть. Одновременно с этим в органах и тканях начинает формироваться фиброз. Прогрессирующие дистрофические изменения в организме пожилого человека приводят к остеосклерозу, ограничивающему подвижность позвоночника. Изменяются физиологические изгибы позвоночника (шейный лордоз, грудной кифоз, поясничный лордоз) из-за возрастной потери эластичности межпозвонковых дисков и дугоотростчатых суставов. Снижается амортизационная функция позвоночного столба, что ведет к нарушению равномерного физиологического распределения нагрузки на позвоночник при поддержании вертикального положения тела в пространстве [1, 2]. Одним из основных признаков старения является потеря мышечной массы, что в свою очередь приводит к снижению мышечной силы, которая представляет собой важный индикатор качества жизни и функциональной независимости индивидуума.
В медицинских кругах бытует мнение, что причинами болей в спине являются преждевременное старение и изношенность межпозвонковых дисков, обозначенные широко распространенным в отечественной литературе термином «остеохондроз». Дистрофические изменения дисков и костной ткани позвонков рассматриваются как процесс физиологического старения, который при воздействии факторов риска может стать патологическим и обусловливать дорсалгию – болевой синдром (БС) в области туловища и конечностей невисцеральной этиологии [1, 3]. Болевые переживания у пожилых людей более продолжительные, чем у молодых пациентов. В связи со снижением пластичности центральных механизмов болевой чувствительности у пожилых пациентов наблюдаются повышение болевой чувствительности и более медленное ее восстановление.
Дорсалгия, как правило, обусловлена дегенеративными заболеваниями позвоночника и диагностируется в течение жизни у 80% населения планеты, а в пожилом возрасте ее испытывает почти каждый житель планеты [3, 4]. К тому же у больных этой возрастной группы она имеет склонность к затяжному течению с тенденцией к хронизации [1, 5]. Следует учитывать такие рентгенологически распознаваемые изменения, как остеопороз и остеохондроз. Если выявленные изменения, характерные для остеопороза, таят в себе угрозу патологических переломов, то изменения, характерные для остеохондроза, не всегда находятся в прямой зависимости от клинических проявлений болевого синдрома, а переоценка этих данных не способствует качественному лечению дорсалгии.
У подавляющего большинства больных пожилого возраста механическая причина боли является основной. Если у лиц молодого возраста эти изменения наблюдаются в основном в межпозвонковом диске с его дегенерацией и секвестрацией и образованием грыж, то у пожилых больных механическое воздействие на нервные структуры обусловлено в основном дегенеративным процессом в фасеточных суставах позвонков с вовлечением межпозвонкового диска, позвоночным стенозом. К механическим факторам следует отнести спондилолистез, дегенеративные изменения крестцово-подвздошного сочленения, миофасциальный синдром и фибромиалгию, а также врожденное укорочение конечности с вторичным сколиозом как в сочетании с плоскостопием, так и без него.
Однако неврологу всегда следует помнить о том, что боль в спине у лиц пожилого возраста может быть обусловлена и не механическими, обусловленными дегенеративным процессом в позвоночнике, причинами. К ним относятся: ретроверсия и опущение матки, воспалительные или опухолевые поражения органов малого таза, заболевания почек и мочевых путей, поджелудочной железы, аневризма аорты и др. Предположить перелом тела позвонка у пожилого человека с выявленным остеопорозом позволит указание в анамнезе на травму. Тщательного обследования требуют больные с указанием в анамнезе на перенесенные вмешательства по поводу онкологической патологии. О метастатическом характере процесса заставит подумать усиление интенсивности болей в ночное время, признаки соматического неблагополучия, подъемы температуры. В отличие от молодых пациентов у больных пожилого возраста связывать дорсалгию с дегенеративными изменениями позвоночника можно только после исключения онкологических, воспалительных заболеваний и остеопороза.
Алгоритм диагностики дорсалгии у пожилых людей должен учитывать особенности сочетанной патологии, присущей данному возрасту. Не менее важным является соматическое обследование пациента на предмет исключения патологии внутренних органов, сопровождающейся болями в соответствующих дерматомах. Следующим этапом является подтверждение дегенеративного процесса в самих позвонках, межпозвонковых дисках и, что особенно важно у пожилых больных, дугоотростчатых суставах (рис. 1, 2).


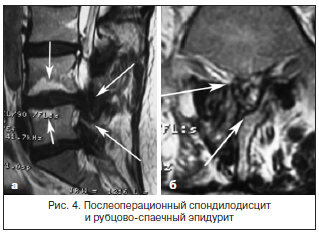
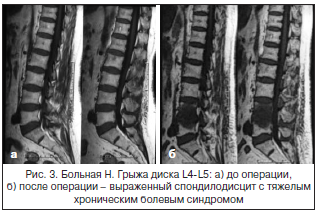
За последние 10 лет в нашей стране отмечается значительный рост количества хирургических вмешательств по поводу грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника. Так, в Ростовской области выполняется свыше 400 операций в год (10 на 100 тыс. населения). С ростом числа оперативных вмешательств возросло и количество пациентов, которым хирургическое пособие не принесло избавления от боли. Количество рецидивов болевого синдрома составляет от 15 до 50% [6, 7]. Основные причины хронизации боли в нижней части спины – это не только так называемые «неудачные операции», но и спондилодисциты, развивающиеся вследствие повреждения гиалинового хряща, нарастающий спондилолистез с сужением позвоночного канала и компрессия дурального мешка и корешковых воронок вследствие рубцово-спаечного эпидурита (рис. 3 и 4).

Рецидивы БС после операций, по сводным данным, составляют от 15 до 50%. Возникает вопрос о необходимости дальнейшей разработки более строгих критериев отбора больных для хирургического лечения и более эффективных методов консервативной терапии, при применении которой не возникает необратимых анатомических нарушений, развивающихся после оперативных вмешательств.
С целью подавления ноцицептивного компонента болей в нижней части спины в остром периоде широко и успешно применяются НПВП в сочетании с миорелаксантами в зависимости от выраженности мышечного спазма. В силу возрастных особенностей организма, предопределяющих разницу в фармакокинетике и фармакодинамике лекарственных средств, существуют различия в реакции пожилых и молодых лиц на одни и те же препараты. Следует учитывать особенности пожилого возраста, и прежде всего повышенную частоту побочных эффектов вследствие наличия частых сопутствующих заболеваний и риска лекарственного взаимодействия. Особая настороженность необходима при комбинации НПВС и ацетилсалициловой кислоты, которая часто применяется пожилыми для профилактики сердечно-сосудистых осложнений. Стремление устранить недостатки традиционных НПВС путем создания препаратов с более селективным действием, в частности селективных ингибиторов циклооксигеназы (ЦОГ) 2–го типа, хотя и уменьшило риск желудочно-кишечных осложнений, но не устранило его полностью. Риск поражения почек остается таким же, как и при применении неселективных ингибиторов ЦОГ.
Среди селективных ингибиторов ЦОГ-2 хорошо зарекомендовал себя нимесулид (Найз). Нимесулид ингибирует ЦОГ-2 и угнетает синтез простагландинов в очаге воспаления, ингибирует высвобождение фермента миелопероксидазы, а также угнетает образование свободных радикалов кислорода, не влияя на процессы фагоцитоза и хемотаксиса, угнетает образование фактора некроза опухоли и других медиаторов воспаления. Известно также, что у нимесулида один из самых благоприятных профилей желудочно-кишечной безопасности, однако при необходимости все же следует проводить гастроскопию и другие исследования для раннего выявления изъязвления слизистой, а также своевременно применять ингибиторы протонной помпы [7]. Нимесулид (Найз) обладает противовоспалительными, анальгезирующими и жаропонижающими свойствами. После приема внутрь нимесулид быстро всасывается в ЖКТ. Максимальная концентрация в плазме крови определяется через 2–3 ч. Связывание нимесулида с белками плазмы крови достигает 97,5%. Угнетающее влияние на ЦОГ-1 менее выражено (реже вызывает побочные эффекты, связанные с угнетением синтеза простагландинов в здоровых тканях). У больных с почечной недостаточностью (клиренс креатинина 1,8–4,8 л/ч или 30–80 мл/мин) и у лиц пожилого возраста фармакокинетический профиль нимесулида существенно не меняется. Снижению дозы НПВП способствует использование адъювантных препаратов (прегабалин, габапентин), что очень важно у лиц пожилого возраста [9]. Важным преимуществом Найза является наличие местной формы – препарата Найз гель.
Для усиления терапевтического эффекта и быстрого купирования воспалительного синдрома и БС важно использовать комплексный подход к лечению. Доказано, что совместное применение Найз таблеток с Найз гелем усиливает лечебный эффект и способствует быстрому купированию боли и воспаления [10]. Основа Найз геля – изопропиловый спирт, который позволяет действующему веществу быстро проникать глубоко в ткани, непосредственно к очагу воспаления. И уже через 15 мин Найз гель практически полностью всасывается с поверхности кожи и концентрируется в месте воспаления.
В комплексной терапии болей в спине с успехом применяются витамины группы В, по показаниям – антидепрессанты и транквилизаторы, физиотерапия, массаж, мануальная терапия, иглорефлексотерапия. Стойкий БС и неврологические нарушения являются показанием к хирургическому лечению [3].
Особого внимания требуют пациенты со спинальным стенозом. Консервативное лечение поясничного стеноза проводится при наличии минимально выраженной неврологической симптоматики, а также при тяжелой соматической патологии. Рекомендуются упражнения, связанные с флексией в поясничном отделе позвоночника (велоэргометр, ходьба по бегущей дорожке с наклоном вперед). Целесообразны назначение венотонических препаратов, эпидуральное введение анестетиков и глюкокортикостероидов [3].
Хирургическое вмешательство показано при неэффективности консервативной терапии и нарастающем неврологическом дефиците. При центральном стенозе основу хирургической тактики составляют ламинэктомия и удаление желтой связки [3]. С целью профилактики рецидива боли в отдаленном послеоперационном периоде нами разработан способ интраоперационной профилактики формирования рубцово-спаечного эпидурита, защищенный патентом № 2294169 (зарегистрирован 27 февраля 2007 г., авторы: Балязин В.А., Балязина Е.В., Балязин И.В.).
Таким образом, лечение боли в спине у пожилых требует обязательного уточнения этиологии и патогенеза заболевания, а также учета сопутствующей патологии, в т. ч. и принимаемых пациентом в связи с ней лекарственных препаратов, c целью исключения полипрагмазии, а также токсического эффекта нерациональной комбинации лекарственных средств.
Источник
Содержание статьи
- Характеристика болевого синдрома
- Причины появления
- Заболевания позвоночника
- Патологии внутренних органов
- Диагностика
- Лечение
- Профилактика
Более 90% взрослого населения развитых стран периодически испытывают боль в позвоночнике. Причиной патологической реакции могут стать заболевания спины, но иногда появление болевого симптома связано с нарушением работы внутренних органов. В этом случае решающую роль играет постановка точного диагноза. Дифференцировать заболевание может только врач, сделать это без медицинского обследования невозможно. Лечебная схема назначается по итогам диагностики и включает купирование боли и терапию основной патологии.

Характеристика болевого синдрома
Боль в позвоночнике не является нормой и относится к разряду патологических синдромов. Она беспокоит пациентов независимо от возраста и пола. Болевой синдром может возникнуть в любой части позвоночника, но чаще встречается в самых активных отделах – поясничном и шейном. Нижняя часть спины подвергается колоссальным нагрузкам, поэтому область поясницы страдает в первую очередь.
Боль может носить различный характер и отличаться по длительности. Кратковременная болевая реакция чаще является физиологической. Это острый болевой синдром, который хорошо купируется обезболивающими препаратами. Такой вид боли не представляет угрозу для здоровья человека и через несколько дней проходит самостоятельно.
Острый болевой синдром, который сопровождается повышением температуры тела, развивается при инфекционных или воспалительных состояниях. Если признаки интоксикации отсутствуют, возможно, это начало развития патологии опорно-двигательного аппарата. При постоянной боли можно утверждать о хроническом течении болезни.
По характеру болевой синдром бывает:
- пронзительный;
- острый;
- тянущий;
- ноющий;
- тупой;
- пульсирующий.
Боль может быть точечной или распространенной, иррадиирующей из других частей тела. Насторожить должны:
- ночной болевой синдром, который появляется в покое;
- хронические болевые ощущения, интенсивность которых не зависит от перемены положения тела;
- опасным состоянием является нарушение акта мочеиспускания и дефекации, когда человек не ощущает позывы сходить в туалет.
Иногда сильная боль в грудном отделе позвоночника возникает на фоне одышки, сопровождается чувством сдавливания за грудиной и отдает в левую конечность, лопатку, ключицу. Такая клиническая картина может указывать на развитие жизнеугрожающего состояния, при котором медлить с вызовом «скорой помощи» нельзя.
Причины появления
Возникновение болевой реакции происходит под воздействием патологических и физиологических факторов.
У здорового человека боль в позвоночнике может появиться по следующим причинам:
- резкое движение (поворот, наклон) – происходит перерастяжение мышечной ткани, что влечет раздражение болевых рецепторов;
- интенсивная нагрузка – выполнение непривычных движений или физических упражнений с высокой интенсивностью приводит к окислительным реакциям в мышцах и образованию молочной кислоты;
- травмы позвоночника (перелом, ушиб, подвывих позвонков), растяжения мышц, связок является причиной резкой боли, которая появляется в момент травмирования и усиливается по мере возникновения отека.
Боль во время длительного стояния и при ходьбе может провоцировать избыточный вес. У людей с ожирением нередко болит спина в нижней ее части. Это объясняется повышенной нагрузкой, которые оказывают лишние килограммы на поясничный отдел.
Заболевания позвоночника
Основой осевого скелета человека является позвоночный столб. Он состоит из подвижно соединенных позвонков, между которыми находятся межпозвонковые диски. С возрастом или под влиянием причинных факторов хрящевая ткань дисков разрыхляется и деформируется. Такие изменения называются дегенеративно-дистрофическими. В результате развивается остеохондроз. Причиной боли в позвоночнике становятся осложнения деструктивной болезни – межпозвонковая грыжа и остеофиты (наросты на позвонках). Образования оказывают компрессионное воздействие на спинномозговые корешки.
Болью проявляются и другие болезни позвоночника:
- Болезнь Бехтерева (анкилозирующий спондилоартрит) – хроническое заболевание, поражающее поясничный отдел позвоночника. Характеризуется болью в позвоночнике, которая появляется при длительном нахождении в горизонтальном положении, чаще всего в ночное время.
- Спондилолистез – смещение вышележащего позвонка по отношению к расположенному ниже. Болевой импульс при этом заболевании распространяется на нижние конечности, что особенно ощущается после физической нагрузки.
- Радикулопатия (корешковый синдром) – это комплекс болевых и неврологических симптомов, возникающий при сдавливании спинномозговых корешков. Боль проявляется в виде приступов люмбаго.
- Артроз фасеточных суставов – дегенеративно-дистрофическая патология, поражающая мелкие суставы, соединяющие позвонки. Заболевание проявляется умеренной болью, которая становится выраженной, если присоединяется синовит (воспаление синовиальной сумки).
- Стеноз позвоночника – это сужение позвоночного канала, которое проявляется болью в позвоночнике, которая проходит в положении сидя, перемежающейся хромотой.
- Гемангиома – доброкачественная опухоль больших размеров, которая вызывает болезненность и жжение после нагрузки или во время сна. Локализация боли зависит от расположения разрастания.
- Рак позвоночника – первичное или вторичное злокачественное новообразование сопровождается тянущей болью, которое при динамическом развитии болезни становится выраженным. Боль в позвоночнике присутствует постоянно, интенсивность его не меняется при смене положения тела, а также при приеме анальгетиков.
Искривление позвоночника (сколиоз, патологический лордоз кифоз) приводит к болевым ощущениям при сильной деформации.

Патологии внутренних органов
Спинномозговые корешки, выходящие из отверстий, иннервируют все части тела человека, включая внутренние органы. Поэтому боль в позвоночнике может быть следствием развития патологического процесса в отдаленном очаге.
Распространенными причинами болезненности в области позвоночника является поражение желудочно-кишечного тракта:
- гастрит и язва желудка и 12-перстной кишки;
- холецистит – воспаление стенок желчного пузыря;
- желчнокаменная болезнь – появления камней в желчном пузыре;
- энтероколит – воспаление тонкого и толстого кишечника.
При заболеваниях ЖКТ боль возникает в области желудка или правого подреберья и распространяется на поясничный отдел позвоночника.
Тянущие боли в нижней части позвоночника свидетельствуют о воспалении органов мочевыделительной системы:
- пиелонефрит – воспаление почечных лоханок;
- цистит – поражение мочевого пузыря;
- простатит у мужчин – воспалительное поражение предстательной железы;
- аднексит – заболевание матки и придатков у женщин;
- почечнокаменная болезнь – острая боль в пояснице появляется при движении камней (почечная колика);
- киста яичника – доброкачественная опухоль у женщин.
Во время беременности боли в поясничном отделе сопровождают увеличение нагрузки на позвоночник за счет быстро растущего плода на последних месяцах беременности, а также повышенной выработкой женских половых гормонов (прогестерона и эстрогена).
Боль в позвоночнике может указывать на поражение:
- дыхательной системы – плеврит, пневмония;
- сердца и сосудов – инфаркт миокарда, стенокардия;
- нервной системы – межреберная невралгия проявляется болью в грудном отделе.
Нередко причиной болевого синдрома в позвоночнике, распространяющегося на всю правую половину спины, является вегетативная дисфункция. Это заболевание сопровождается частой сменой настроения, бессонницей, учащением сердцебиения, приступами бронхоспазма.
Диагностика
Для постановки правильного диагноза требуется проведение дифференциальных диагностических мероприятий. Лечит боль в позвоночнике ортопед или вертебролог. Дополнительно может понадобиться консультация:
- травматолога;
- гастроэнтеролога;
- гинеколога;
- уролога;
- кардиолога;
- пульмонолога;
- онколога.
В тяжелых случаях позвоночник смотрит нейрохирург, если есть необходимость хирургического вмешательства. Обследование начинается с визуального осмотра и сбора анамнеза с выявлением жалоб, длительности течения патологии. В зависимости от клинической картины назначаются лабораторные и аппаратные методы исследования:
- общий анализ крови и мочи;
- электрокардиограмма;
- рентгенография;
- магнитно-резонансная томография.
При подозрении на поражение внутренних органов назначают ультразвуковое обследование.

Лечение
Терапевтическая тактика подбирается с учетом основного заболевания. Устранение причины боли является первостепенным в лечении неприятного симптома.
Чтобы облегчить состояние, проводится лекарственная терапия для купирования боли в позвоночнике:
- НПВС для снятия болевого синдрома и воспаления – Кеторолак, Диклофенак, Кетопрофен;
- миорелаксанты для устранения мышечного спазма – Мидокалм, Сирдалуд;
- витамины группы В, чтобы улучшить иннервацию пораженного участка – Мильгамма, Нейромультивит.
Для усиления терапевтического эффекта миорелаксанты назначаются в комплексе с витаминами группы В. Для снятия острого приступа проводят местные блокады с Новокаином, Лидокаином.
В рамках восстановительной терапии проводят сеансы массажа для улучшения кровообращения и питания тканей, восстановления тонуса мышечной ткани. Во время стойкой ремиссии показаны физиотерапевтические процедуры:
- лекарственный электрофорез;
- магнитотерапия;
- лечение ультразвуковыми волнами;
- грязевые ванны;
- парафиновые аппликации.
При заболеваниях позвоночника избавиться от боли поможет мануальная терапия, проведенная квалифицированным специалистом. Чтобы восстановить функциональность позвоночника укрепить мышечный корсет подбирают комплекс лечебной гимнастики.
Профилактика
Боль в позвоночнике – опасный симптом, который сможет значительно ухудшить качество жизни человека. Уменьшить риск его появления поможет соблюдение правил здорового образа жизни:
- правильно питаться;
- вести активный образ жизни;
- избегать тяжелых физических нагрузок и травм;
- своевременно лечить хронические заболевания;
- носить профилактические ортопедические стельки и корсет.
При появлении первых симптомов, указывающих на начинающееся заболевание, медлить с визитом к врачу нельзя. Ранняя диагностика увеличивает шансы на быстрое выздоровление.
Источник
