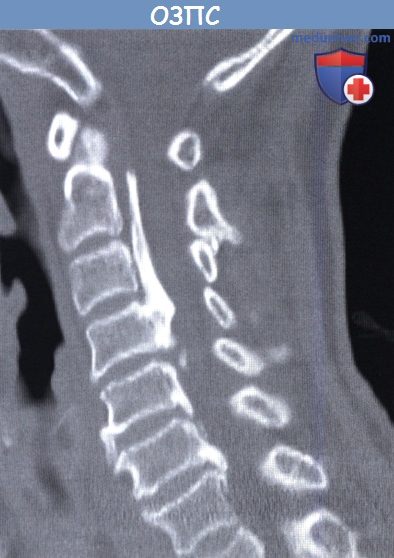
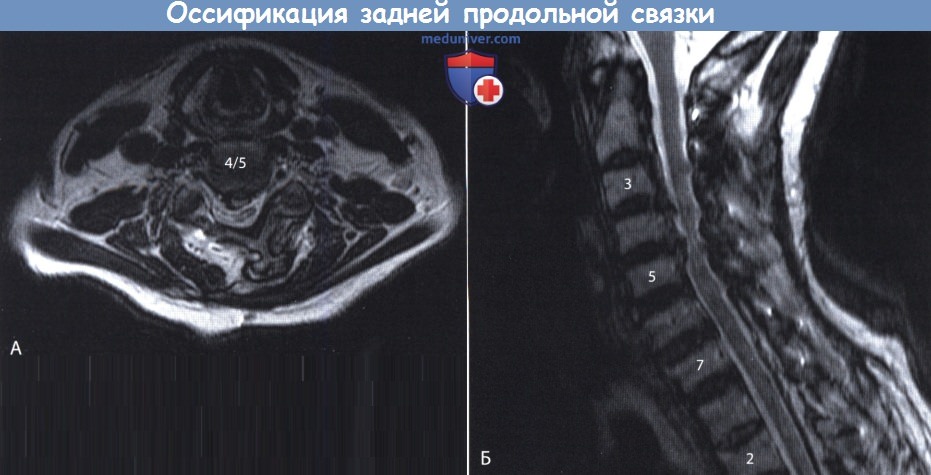
Задняя продольная связка позвоночника неравномерно утолщена

Главной составляющей осевого скелета человека является позвоночник, основные функции которого – опорная, движение туловища и головы, а также защита спинного мозга от повреждений. Двигательная активность позвоночника происходит с помощью суставов, находящихся между позвонками и связками, которые обеспечивают надежное крепление их между собой и гибкость позвоночника, защиту от травм.

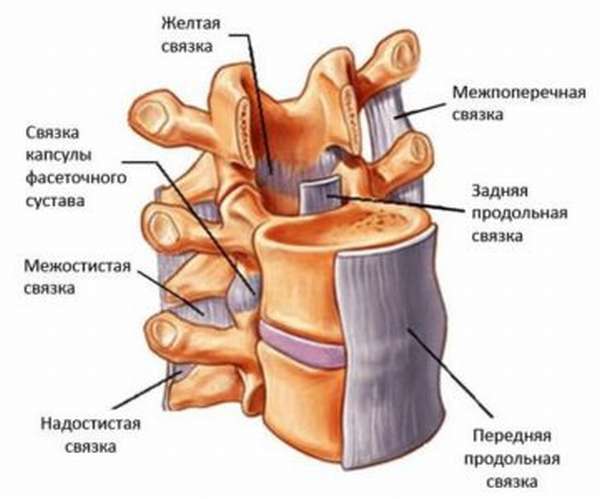
Связочный аппарат составляют два типа связок – длинные и короткие. Длинные связки подразделяются на переднюю и заднюю продольную, надостистую и выйную, а короткие на желтую, межостистые, межпоперечные.
- Передняя продольная связка располагается по длине позвонка и обладает способностью преодолевать любую нагрузку.
- Задняя продольная скрепляет задние участки позвонков.
- Надостистая связка необходима для соединения остистых отростков.
- Выйная связка представлена эластичной пластиной и способствует поддержке головы.
- Межостистые связки – это тонкие пластины, заполняющие пустоты меж остистыми частями.
- Межпоперечные связки расположены в области поясницы и служат для соединения поперечных частей позвонков.
- Желтые связки находятся во всех отделах позвоночника, внутри позвонков и соединяют две соседние дуги, расположенные выше и ниже позвонка.
В большей степени функциональность позвоночного столба выполняют передние и задние продольные связки.
Особенности патологии связочного аппарата
Связки тел позвонков соединяются между собой тканью. Они подвержены различным видам воспалительных процессов и заболеваниям, вызванным чрезмерными нагрузками, нарушением обменных процессов, а также с травмами. Различают следующие виды заболеваний:
- Растяжение. Это травма, которая часто диагностируется у людей, ведущих активный образ жизни, у спортсменов, а также у людей пожилого возраста. Она происходит при чрезмерной нагрузке, сила которой превышает допустимую. Связки могут повреждаться как в поясничной зоне, так и по всем позвоночным отделам.
- Лигаментоз позвоночника. Представляет собой воспалительные изменения в мелких суставных частях позвоночника. Данный процесс начинается с воспалительной трансформации в связочном аппарате и заканчивается его окостенением.
- Гипертрофия желтой связки – это заболевание связочного аппарата, при котором возникают изменения в позвоночном канале. Патология ухудшает течение осложнений и способствует проявлению остеохондроза в тяжелой степени. Связки охватывают позвоночный канал с задней и боковой части, их изменение приводит к сдавливанию спинного мозга, что влечет за собой тяжелые осложнения.
Строение и функции позвоночника
Анатомия и функционирование позвоночника непосредственно связано с работоспособностью всего организма в целом. Обеспечивать движение и всегда удерживать его в вертикальном положении позволяют позвонки. Связки позвоночника, межпозвоночные диски и суставы служат для соединения позвонков между собой. Как известно, позвонок состоит из тела, дуги, двух ножек, межостистых, двух межпоперечных и четырех суставных пучков этой связки.
При изменении в межпозвоночных дисках и суставах, приводящем к патологической подвижности позвонков, связочный аппарат пытается удержать привычную двигательную активность с повышенной силой. В результате данного процесса происходит гипертрофия.
Таким образом, пространство позвоночного канала уменьшается, происходит сдавливание спинного мозга и его отростков, что в результате приводит к патологическим изменениям в позвоночном отделе.
Заболевания связочного аппарата
Соединительная ткань составляет связки позвоночного столба, из-за этого они подвержены воспалительным процессам и различным заболеваниям. Но наиболее часто связки, локализованные на протяжении позвоночника, страдают от чрезмерных физических нагрузок, травмирования различной степени тяжести, нарушения обмена полезных веществ.
К наиболее распространенным болезням связочного аппарата можно отнести следующие:
- Растяжение – этой патологии подвержены люди всех возрастов. Такой вид травмирования может произойти в любом позвоночном отделе.
- Гипертрофия или утолщение желтой связки – при этой патологии желтые связки увеличиваются и становятся значительно толще. Это может происходить вследствие частых растяжений и, как правило, локализовано в поясничном и грудном позвоночных отделах по всей поверхности поперечного отростка позвонка. Реже гипертрофии подвергается шейный отдел позвоночника.
- Обызвествление связочного аппарата – в соединительной ткани откладываются кальцинаты, патологию еще называют кальцификацией связочного аппарата.
Клинические симптомы
Гипертрофия желтой связки не вызывает никаких негативных симптомов. Но если у человека узкий спинной канал, утолщение может привести к сдавливанию спинного мозга и, как следствие, возникают затруднения при движениях руками или ногами, а также нарушается чувствительность и телесные рефлексы.

В случаях развития осложнений могут возникать патологические изменения в позвоночнике, такие как протрузия, грыжа, выпадение межпозвоночных дисков, ущемление нервных окончаний. Эти патологии характеризуются острой болью, которая может иррадиировать в конечности или ягодичные мышцы. Также проявляются такие признаки, как онемение конечностей и нарушение их функциональности, проблемы с поворотами тела. Выраженность симптомов напрямую зависит от степени сдавливания спинного мозга, то есть от величины утолщения связочного аппарата.
Причины поражения связочного аппарата
Гипертрофия желтых связок позвоночника, как правило, бывает вызвана патологическими изменениями на фоне продолжительных деструктивно-дегенеративных процессов.

К этой патологии приводят такие заболевания, как:
- спондилоартроз,
- остеохондроз,
- травматические поражения.
При остеохондрозе со временем наступает нарушение стабильности позвонков из-за поражения межпозвоночных дисков. Позвонки становятся патологически подвижными, начинается их смещение относительно друг друга, это приводит к гипертрофии связок, главной задачей которых является компенсация возникших нарушений.
Через некоторое время изменения приобретают такую выраженность, что вызывают нарушение функционирования организма. Увеличивается фиксация позвонков, вследствие чего снижается эластичность связочного аппарата, что влечет за собой ущемление нервов и сдавливание спинного мозга. Симптомы, характерные для сдавливания, возникают при появлении грыжи, вызванной увеличением желтых связок.
Растяжение
Это одна из основных причин воспалительной реакции в связочном аппарате, которая сопровождается выраженной болезненностью. Возникает при небольших травмах спины и регулярных или чрезмерных физических нагрузках. Также спровоцировать растяжение могут различные нарушения осанки, например ожирение или остеохондроз.
Гипертрофия
Желтая связка подвергается гипертрофии по причине различных провоцирующих факторов, таких как травмы, воспаления и растяжения. В некоторых случаях утолщение может быстро прогрессировать. Причина этого пока не обнаружена, однако ученые выяснили, что пусковым механизмом этого процесса является продолжительное напряжение связочного аппарата, что приводит к сложным биохимическим патологиям.
Обызвествление
Обызвествление считается результатом дегенеративно-дистрофического процесса в связочных тканях и нарушенного обмена веществ. Кальцификация и гипертрофия связочного аппарата приводит к таким осложнениям, как сужение канала позвоночника.
Как лечить заболевание
Если в связочном аппарате в области спины обнаружены патологические изменения, следует срочно приступать к лечению. Если во время диагностики было обнаружено, что задняя продольная связка уплотнена, или появляется риск гипертрофии других видов связок, методика лечения будет напрямую зависеть от выраженности и обширности деструктивных изменений.
При легкой степени сдавливания назначается курс приема медикаментов, обладающих обезболивающим, противовоспалительным и сосудистым эффектом. Чтобы устранить сильную боль, врач может назначить физиотерапевтические процедуры.
В тяжелых случаях гипертрофии показано хирургическое вмешательство, во время которого проводится полное удаление продольной или желтой связки. Эта операция называется декомпрессионная ламинэктомия. В любом случае лечение должен назначать врач после проведения диагностических процедур и точной постановки диагноза. Самолечение категорически запрещено и может привести к инвалидности.
Источник
Оссификация задней продольной связки позвоночника (ОЗПС, OPLL) — причины, классификация, клиника, диагностикаОссификация задней продольной связки позвоночника (ОЗПС или OPLL) может проявиться как миелопатия, радикулопатия или миелорадикулопатия. Кальцификация и утолщение задней продольной связки (ЗПС) при этом заболевании приводит к уменьшению просвета позвоночного канала и, как следствие, может вызвать компрессию невральных компонентов. После первого сообщения в 1838 году ОЗПС была выделена в самостоятельную нозологическую единицу только в 1960 году. Последние достижения в техническом развитии лучевой визуализации, в частности КТ и МРТ, значительно упростили диагностику этого заболевания. За последние двадцать лет было разработано несколько хирургических способов лечения. В статьях на сайте будут описаны патогенез болезни, особенности хирургического лечения и исходы. а) Частота встречаемости оссификации задней продольной связки позвоночника (ОЗПС). Наиболее часто, с частотой 1,9-4,3%, это заболевание встречается у представителей азиатской расы. В других этнических группах этот процент ниже. Например среди североамериканцев это показатель составляет 0,01-1,7%. Несмотря на низкую встречаемость, среди страдающих миелопатией шейного отдела оссификация задней продольной связки позвоночника (ОЗПС) выявляется в 20-25% случаев в США и 27% случаев в Японии. ОЗПП в два раза чаще встречается у мужчин старше 50 лет. Типичная локализация оссификации задней продольной связки позвоночника (ОЗПС) — шейный отдел позвоночника (70-95%); оставшаяся доля распределена между грудным и поясничным отделом, при этом сегменты С4-С6, Т4-Т7 и L1-L2 страдают чаще всего. б) Патофизиология. Хотя точные причины оссификации задней продольной связки позвоночника (ОЗПС) остаются невыясненными, очевидно, что основную роль в развитии этого заболевания играет наследственная предрасположенность. Изучение этой закономерности привело к тому, что в 25% случаев была показана родственная связь первой степени между заболевшими. Недавно в работах проведенных in vivo и in vitro был определен ген, отвечающий за передачу предрасположенности к этому состоянию. Это подтверждает мнение о том, что оссификация задней продольной связки позвоночника (ОЗПС) возможно имеет многофакторную природу наследования. Обнаружена также клиническая взаимосвязь между ОЗПС и другими расстройствами — распространенным идиопатическим гиперостозом, анкилозирующим спондилитом, ожирением, диабетом, акромегалией и гиперпатиреоидизмом. Несмотря на то, что оссификация задней продольной связки позвоночника (ОЗПС) имеет мультифакторную природу, несколько генов недавно были обозначены как ключевые звенья патогенеза этого заболевания. Один из них — COL11А2. Он кодирует а-2 цепь коллагена XI типа. Многие авторы также указывают на четкую взаимосвязь между полиморфизмом мононуклеотидов и склонностью к развитию ОЗПС. Фактор роста опухоли β (ФРО β) тоже имеет взаимосвязь с ОЗПС, так как известна его роль в регуляции размножения мезенхимальных клеток. Некоторыми учеными показана связь между оссификацией задней продольной связки позвоночника (ОЗПС) и специфическим полиморфизмом, как с помощью рентгенографии, так и по клиническим данным. Другим потенциальным тригером считается нуклеотидпирофосфатаза (известная, как ингибитор кальцификации), с помощью которой было показано развитие спонтанной ОЗПС у лабораторных мышей. И хотя хирургическая тактика продолжает играть ведущую роль в лечении, углубление знаний о генетической связи с ОЗПС позволяет надеяться на то, что в конечном счете лечение на уровне гена может оказаться профилактическим. В классификации Hirabayashi выделяют четыре типа оссификации задней продольной связки позвоночника (ОЗПС): В Японии процентное соотношение этих типов составило 39%, 27%, 29%, и 7,5% соответственно. в) Клиника оссификации задней продольной связки позвоночника (ОЗПС). Хотя представленные варианты во многом зависели от уровня и степени поражения, миелопатия, радикулопатия и боль в шее наиболее частые симптомы ОЗПС. Эпштейн, анализируя данные, полученные при обследовании 120 человек (из которых 51 были ее собственными пациентами), доложила, что 84% страдали миелопатией, которая была вызвана тяжелой неврологической дисфункцией Ranawat За и 36 степени. Радикулопатия с нарушением чувствительности наблюдалась в 47% случаев, а боль в шее в 43%. Эти симптомы присутствовали в среднем 13,3 месяца во время обследования. Большинство пациентов с оссификацией задней продольной связки позвоночника (ОЗПС) (70-85%) отмечали постепенное начало симптоматики. Другие (15-30%) обратились с резко развившимся неврологическим дефицитом, зачастую после незначительной травмы шеи. В исследованиях Matsanuga 207 пациентов с миелопатией было показано, что 37% из них отмечали ухудшение в течение последующих 10 лет, а у 170 пациентов, изначально не имеющих миелопатии, только в 16% она развилась за тот же срок. В некоторых сообщениях прослеживается обратная корреляция между продолжительностью заболевания и восстановлением. г) Рентгенологическая картина. До появления КТ диагноз оссификации задней продольной связки позвоночника (ОЗПС) основывался на данных рентгенографии позвоночника в боковой проекции. Этот вид исследования остается важнейшим в определении стабильности у пациентов с ОЗПС и нестабильностью более чем 3,5 мм подвывиха, 20° угловой деформации или разницей в 2 мм между остистыми отростками. КТ с реконструкцией в сагиттальной плоскости представляет собой эффективный инструмент дифференциальной диагностики оссификации задней продольной связки позвоночника (ОЗПС). С помощью КТ также можно определить диаметр позвоночного канала и поперечный размер спинного мозга, то есть факторы, определяющие показания к операции. КТ в предоперационном периоде позволяет понять объем внедрения ОЗПС в твердую оболочку спинного мозга или ее перфорации и классифицировать пациентов по объему утечки ликвора в послеоперационном периоде. В дополнение к КТ миелография позволяет более детально обследовать уровень сдавления невральных компонентов. Выполнние МРТ необходимо у пациентов с ОЗПС для оценки продолжительности компрессии и выявления отека спинного мозга, который хорошо определяется в Т2-режиме и имеет непосредственную связь с исходом заболевания. Уплотненная связка обычно визуализируется как площадка с сигналом низкой интенсивности, как в режиме Т1, так и Т2. МРТ в положении флексии и экстензии позволяет определить изменения в просвете позвоночного канала и выявить признаки компрессии спинного мозга.
— Также рекомендуем «Техника операции при оссификации задней продольной связки позвоночника (ОЗПС, OPLL)» Оглавление темы «Оссификация задней продольной связки позвоночника (ОЗПС, OPLL).»:
|
Источник
Строение и функции связочного аппарата позвоночника
Подвижность позвоночного столба обеспечивается межпозвонковыми суставами и связочным аппаратом. В то же время последний обеспечивает фиксацию и стабильность позвоночных сегментов. Связки позвоночника представлены:
- передней продольной;
- задней продольной;
- желтой (соединяет дуги позвонков);
- надостистыми;
- межостистыми;
- межпоперечными.
Более сильному воздействию подвергаются первые три связки позвоночника, поэтому они чаще подвержены заболеваниям.
Что такое гипертрофия желтой связки?
Гипертрофия желтой связки — это состояние, при котором в желтой связке происходят дегенеративные или воспалительные изменения, что, в результате, приводит к ее заметному утолщению, которое можно увидеть на снимках МРТ. Гипертрофию желтой связки также называют утолщением желтой связки. В большинстве случаев, это состояние не является причиной боли в спине, но в некоторых специфических ситуациях гипертрофия желтой связки может вызывать симптомы у пациентов, чаще всего тогда, когда она сочетается со стенозом (сужением) позвоночного канала.
Гипертрофические процессы в желтой, передней продольной и задней связках развиваются по многим причинам. Это и предшествующие травмы спины, растяжение, воспалительный процесс, возникший после повреждения или переохлаждения.
Иногда утолщение очень быстро прогрессирует. Причины этого явления недостаточно изучены, но считается, что пусковым фактором является длительное напряжение связок, вызывающее сложные биохимические нарушения.
При частичном разрушении межпозвонковых суставов и позвонков также развивается патологическая гипертрофия желтой, передней и задней продольных связок. Это защитная реакция организма на возникшую нестабильность в определенных сегментах позвоночного столба. Утолщенные связки берут на себя роль опорного каркаса.
Диагностика и лечение заболеваний соединительной ткани позвоночника
Связки позвоночного столба состоят из соединительной ткани, а, значит, их может поразить как банальное воспаление, так и сложное аутоиммунное заболевание. Но все же чаще эти болезни связаны с избыточными физическими нагрузками, травмами, нарушением обмена веществ. Чаще всего встречаются такие патологии:
- Растяжение связок. С ним сталкиваются и пожилые люди, и молодые, часто дети. Растяжение может наблюдаться во всех отделах позвоночника.
- Гипертрофия или утолщение желтых связок — это патологический процесс, при котором они значительно увеличиваются в объеме. Гипертрофия может развиваться в ответ на частые растяжения и наиболее часто поражает поясничный и грудной отделы позвоночника. А шейный отдел поражается реже.
- Обызвествление связочного аппарата спины — откладывание кальцинатов в толще соединительной ткани. Этот процесс еще носит название кальцификации связок.
Что делать если возникла патология желтых связок? Первое действие – записаться на прием к хирургу или травматологу. Кроме внешнего осмотра, изучения жалоб и анамнеза, доктор назначит диагностические процедуры:
- рентгенографию для определения состояния костной ткани и суставов позвоночника;
- компьютерную томографию, которая показывает изменения в связочной и других мягких тканях на самых ранних стадиях;
- анализы крови и мочи для выявления воспалительного процесса и иммунограмму исключения аутоиммунных причин поражения (ревматоидного, псориатического артрита);
- МРТ и УЗИ позвоночника – назначаются не всегда, показывают состояние мягких тканей.
Для лечения воспаления и гипертрофии связок назначают комплекс мер, включающий прием медикаментозных средства, гимнастику или полный покой (при травмах или запущенном воспалении), массаж, акупунктуру и физиопроцедуры.
Из препаратов используются:
- обезболивающие и противовоспалительные средства (Диклофенак, Мелоксикам, Кетопрофен);
- при сильных болях новокаиновые блокады или инъекции глюкокортикостероидов (Дексаметазон, Гидрокортизон);
- миорелаксанты для снятия мышечного напряжения и улучшения кровотока (Трентал, Мидокалм);
- витамины группы B (Комбилипен) и другие.
Оперативное вмешательство показано при протрузии или выпадении межпозвоночного диска, разросшихся остеофитах, перекрывающих межпозвоночные отверстия.
Клинические симптомы
В случае растяжения основным симптомом станет боль в области спины, которая чаще бывает резкой и интенсивной. Она развивается сразу или постепенно, в течение некоторого времени после травмы.
Локализация боли зависит от того отдела (сегментов), в котором произошло растяжение. Болевой синдром может сопровождаться выраженным мышечным спазмом, что лишь добавит неприятных ощущений.
Но при сформированном позвоночном стенозе симптомы и жалобы пациентов будут разнообразными — нарушение чувствительности, затруднение при движениях, изменение рефлексов.
Если узкий позвоночный канал сочетается с патологией дисков (межпозвонковые грыжи, выпячивание, выпадение диска), то происходит их ущемление. Это будет проявлятся в виде сильной боли, отдающей в ногу, ягодицу или руку, ощущением ползания мурашек, онемением и покалыванием кожи, нарушением движений.
В случае растяжения основным симптомом станет боль в области спины, которая чаще бывает резкой и интенсивной. Она развивается сразу или постепенно, в течение некоторого времени после травмы.
Локализация боли зависит от того отдела (сегментов), в котором произошло растяжение. Болевой синдром может сопровождаться выраженным мышечным спазмом, что лишь добавит неприятных ощущений.
Утолщение и обызвествление связочного аппарата спины сами по себе не вызовут клинических проявлений.
Но при сформированном позвоночном стенозе симптомы и жалобы пациентов будут разнообразными — нарушение чувствительности, затруднение при движениях, изменение рефлексов.
Если узкий позвоночный канал сочетается с патологией дисков (межпозвонковые грыжи, выпячивание, выпадение диска), то происходит их ущемление. Это будет проявлятся в виде сильной боли, отдающей в ногу, ягодицу или руку, ощущением ползания мурашек, онемением и покалыванием кожи, нарушением движений.
Механизмы формирования спинального стеноза
При изолированной (без обызвествления) гипертрофии желтой, передней и задней продольной связок происходит увеличение их объема, которое частично заполняет изнутри позвоночный канал. Просвет его сужается — развивается спинальный стеноз. Такой вид стеноза относится к приобретенным заболеваниям и часто встречается в пожилом возрасте.
Следующим этапом утолщения связки становится ее обызвествление, что усугубляет степень тяжести заболевания и ухудшает его прогноз.
Источник