Интрадуральное объемное образование позвоночника
Интрамедуллярные опухоли спинного мозга — спинальные новообразования, возникающие в спинномозговом веществе. Наиболее часто это глиомы, реже — сосудистые опухоли, крайне редко — липомы, тератомы, дермоид, холестеатомы, шванномы и др. Проявляются болевым синдромом, сенсорными нарушениями, парезами, тазовой дисфункцией. Наиболее точно интрамедуллярные опухоли диагностируются по данным МРТ и ангиографии спинного мозга, а также результатам исследования тканей новообразования. Лечение хирургическое: по возможности выполняется радикальное удаление опухоли с последующей комплексной реабилитационной терапией.
Общие сведения
Интрамедуллярные опухоли спинного мозга достаточно редки, по различным данным они занимают от 2,5 до 8% всех опухолей ЦНС и не более 18-20% спинальных опухолей. Интрамедуллярные (внутримозговые) спинальные опухоли растут из вещества спинного мозга. При этом они могут располагаться исключительно в пределах спинного мозга, не выходя за его пиальную оболочку, формировать на поверхности мозга экзофитное выпячивание или значительно разрастаться, заполняя своей массой субдуральное пространство. Наиболее часто внутримозговые новообразования наблюдаются в шейных сегментах спинного мозга. Около 70% внутримозговых спинальных опухолей составляют глиомы — новообразования из глиальных мозговых клеток. Среди них наиболее распространены астроцитомы и эпендимомы. Первые наблюдаются преимущественно в детском возрасте, вторые — у лиц среднего возраста и старше.
Попытки удаления интрамедуллярных опухолей предпринимались с 1911 г. Однако они не имели успеха и еще в 70-х гг. прошлого века нейрохирурги при обнаружении в ходе операции внутримозгового характера опухоли предпочитали оставлять ее неудаленной, а лишь рассекать дуральную оболочку для декомпрессии спинномозгового канала. Применение в нейрохирургической практике микрохирургической техники, ультразвукового аспиратора, операционного лазера, точного планирования операции при помощи МРТ значительно увеличило возможности удаления интрамедуллярных опухолей и дало надежду многим пациентам. Дальнейшее усовершенствование операционных методик и реабилитационного послеоперационного лечения является сегодня насущной проблемой для специалистов в области нейрохирургии и неврологии.

Интрамедуллярные опухоли спинного мозга
Классификация интрамедуллярных опухолей
В зависимости от типа среди интрамедуллярных спинальных новообразований выделяют глиомы (астроцитомы, эпендимомы, олигодендроглиомы, олигоастроцитомы), сосудистые опухоли (гемангиобластомы, каверномы), липомы, невриномы, дермоидные опухоли, тератомы, холестеатомы, лимфомы, шванномы. По распространенности сосудистые опухоли занимают второе место после глиом, их доля среди всех внутримозговых спинальных опухолей составляет около 15%. Остальные виды новообразований встречаются значительно реже. По локализации классифицируют медуллоцервикальные, шейные, шейно-грудные, грудные, поясничные новообразования и опухоли эпиконуса и конуса. Интрамедуллярные опухоли спинного мозга могут быть метастатическими, что имеет место при раке молочной железы, раке легкого, почечно-клеточном раке, меланоме и пр.
С нейрохирургической точки зрения важное значение имеет классификация опухолей по типу их роста на диффузные и фокальные. Диффузно (инфильтративно) растущие новообразования не дают четкого разграничения со спинномозговыми тканями, их распространенность варьирует от поражения одного сегмента до нарушения структуры всего спинного мозга. Диффузный рост типичен для астроцитом, глиобластом, олигодендроглиом, некоторых эпендимом. Фокально растущие опухоли могут охватывать от 1 до 7 спинальных сегментов, но они четко разграничены с тканями спинного мозга, что благоприятствует их радикальному удалению. Фокальным ростом отличаются эпендимомы, гемангиобластомы, кавернозные ангиомы, липомы, тератомы, невриномы.
В хирургической практике применяется также классификация итрамедуллярных опухолей на экзо- и эндофитные. Экзофитные новообразования распространяются за пределы пиальной оболочки и продолжают расти на поверхности спинного мозга. К таким опухолям относятся гемангиобластомы, липомы, дермоиды, тератомы. Эндофитные образования растут внутри спинного мозга, не выходя за его пиальную оболочку. Эндофитными являются эпендимомы, астроцитомы, метастатические опухоли.
Симптомы интрамедуллярных опухолей
Внутримозговые спинальные опухоли зачастую характеризуются относительно медленным развитием клинической картины с существованием длительного периода слабо выраженных проявлений. По некоторым данным, время от появления первых симптомов до обращения пациента к нейрохирургам варьирует от 3 мес. до 11 лет, но в среднем составляет 4,5 года. Типичным симптомом дебюта опухоли выступает боль вдоль позвоночника в области расположения новообразования. Она носит протопатический характер — длительная ноющая и тупая боль, точную локализацию которой пациенты затрудняются указать. Отличительной особенностью боли является ее появление в горизонтальном положении и ночью, в то время как боли связанные, например, с остеохондрозом позвоночника, напротив, в положении лежа уменьшаются и проходят. Подобный болевой синдром отмечается примерно в 70% случаев.
У 10% пациентов боль имеет радикулярный характер — острые пекущие или жгучие «прострелы», идущие в нисходящем направлении по ходу иннервации 1-2 спинальных корешков. Редко интрамедуллярные опухоли манифестируют возникновением дизестезий — сенсорных расстройств в виде холода/жара в 1 или нескольких конечностях. Обычно клиника внутримозговых спинальных новообразований включает локализующиеся соответственно уровню поражения нарушения поверхностных видов чувствительности (чувство боли и температуры) при сохранности глубоких (тактильные ощущения и позиционная чувствительность). В ряде случаев первичным симптомом выступает слабость в ногах, которая сопровождается повышением мышечного тонуса и атрофией мышц. При поражении шейных и грудных спинальных сегментов пирамидные проявления (спастика, гиперрефлексия, патологические стопные знаки) могут наблюдаться довольно рано.
Клиника интрамедуллярных опухолей варьирует в соответствии с их местоположением по длиннику спинного мозга. Так, медуллоцервикальные новообразования сопровождаются церебральной симптоматикой: признаками внутричерепной гипертензии, атаксией, зрительными нарушениями. Опухоли шейных сегментов зачастую дебютируют затылочными болями с последующим присоединением пареза и гипестезии в одной руке. Нижний парапарез возникает по прошествии нескольких месяцев или даже лет, а тазовая дисфункция — только на поздних стадиях. Интрамедуллярные опухоли грудной локализации часто манифестируют появлением легкого сколиоза. Затем возникают боли и тоническое напряжение паравертебральных мышц, дискомфорт при движениях. Сенсорные расстройства мало характерны, среди них преобладают парестезии и дисестезии. Тазовые нарушения относятся к поздним проявлениям. Интрамедуллярные опухоли эпиконуса/конуса отличаются ранним возникновением тазовой дисфункции и нарушениями чувствительности аногенитальной зоны.
Диагностика интрамедуллярных опухолей
Эпендимомы и астроцитомы, достигшие крупных размеров, могут давать фиксируемое при фронтальной рентгенографии позвоночника расширение позвоночного канала, однако наличие этого рентген-признака позволяет лишь заподозрить опухоль. Исследование цереброспинальной жидкости дает неврологу возможность исключить воспалительные поражения спинного мозга (миелит) и гематомиелию. В пользу опухолевого процесса свидетельствует наличие белково-клеточной диссоциации и выраженного гиперальмубиноза. Опухолевые клетки в ликворе являются довольно редкой находкой. Объективизация неврологических изменений и динамическое наблюдение за ними выполняется методами электронейромиографии и исследованием вызванных потенциалов.
Ранее диагностика спинальных новообразований осуществлялась при помощи миелографии. В настоящее время на смену ей пришли томографические методы нейровизуализации. Использование КТ позвоночника позволяет дифференцировать интрамедуллярные опухоли спинного мозга с его кистами, гематомиелией и сирингомиелией; диагностировать сдавление спинного мозга. Но наиболее информативным способом диагностики спинальных опухолей на сегодняшний день выступает МРТ позвоночника.
МРТ позволяет предположить тип опухоли, определить ее диффузный или фокальный характер, установить точную локализацию и распространенность. Все эти данные необходимы не только с диагностической точки зрения, но и для адекватного планирования хирургического лечения. Т1-режим более информативен в отношении кистозных и солидных составляющих новообразования, Т2-режим — в отношении кист и визуализации цереброспинальной жидкости. Применение контраста значительно облегчает дифференцировку опухоли от окружающих ее отечных тканей.
Диагностика сосудистых интрамедуллярных новообразований требует проведения спинальной ангиографии. Сегодня методом выбора является КТ сосудов или МРТ-ангиография. С целью предоперационного определения питающих и дренирующих опухоль сосудов предпочтительнее применение последней. Окончательная верификация интрамедуллярной опухоли возможна лишь по результатам гистологического исследования ее тканей, забор которых обычно осуществляется интраоперационно.
Лечение интрамедуллярных опухолей
Эффективность лучевой терапии в отношении интрамедуллярных опухолей находится под вопросом, поскольку влечет за собой радиационное поражение спинного мозга, более чувствительного к излучению, чем церебральные ткани. В связи с этим, несмотря на все сложности проведения операции, хирургический метод является основным. Объем удаления интрамедуллярной опухоли диктуется ее типом, характером роста, местоположением и распространенностью.
Доступом к опухоли является ламинэктомия. При эндофитных опухолях производят миелотомию — вскрытие спинного мозга, при экзофитных новообразованиях удаление начинают с их экзофитной составляющей, постепенно углубляясь в спинной мозг. На первом этапе удаления сосудистых опухолей выполняют коагуляцию питающих их сосудов. После как можно более радикального микрохирургического иссечения тканей опухоли с помощью интраоперационной ультрасонографии осуществляется поиск остатков опухоли и очагов ее дополнительного роста. Операционное вмешательство заканчивается ушиванием дуральной мозговой оболочки, созданием корпородеза и фиксацией позвоночника пластинами и винтами. Удаление гемангиобластом возможно при помощи эмболизации их сосудов.
Фокальные интрамедуллярные опухоли спинного мозга могут быть удалены наиболее радикально, диффузные — лишь частично. Однако многие нейрохирурги отмечают положительный эффект операции и при диффузных новообразованиях. Основная проблема послеоперационного периода — это отек мозговых тканей, в связи с которым после операции отмечается усугубление неврологической симптоматики, а при медуллоцервикальной локализации опухоли возникает риск дислокационного синдрома с вклинением головного мозга в затылочное отверстие и гибелью пациента.
В большинстве случаев постоперационные неврологические изменения регрессируют в период от 1 до 2 недель. При глубоком неврологическом дефиците это время увеличивается. В ряде случаев образовавшийся в результате операции дополнительный неврологический дефицит имеет стойкий характер. Поскольку глубина постоперационных неврологических изменений прямо коррелирует с имеющимся до операции неврологическим дефицитом, многие хирурги рекомендуют раннее проведение хирургического лечения.
Прогноз интрамедуллярных опухолей
Прогноз внутримозговых спинальных новообразований неоднозначен и определяется характеристикой и параметрами роста опухоли. Основное осложнение в отдаленном периоде после радикального хирургического лечения — это продолженный рост и рецидив опухоли. Относительно благоприятный прогноз имеют эпендимомы. Есть данные об отсутствии рецидивов спустя 10 лет от момента операции. Астроцитомы дают меньше возможности для радикального удаления, у половины пациентов они рецидивируют в течение 5 лет после хирургического вмешательства. Неблагоприятный прогноз имеют тератомы, поскольку они склонны к малигнизации и способны давать системные метастазы. Прогноз метастатических интрамедуллярных опухолей зависит от первичного очага, но в целом не внушает особых надежд.
Степень восстановления неврологического дефицита при успешно проведенной операции во многом зависит от тяжести симптоматики до начала хирургического лечения, а также от качества реабилитационной терапии. Известны неоднократные случаи, когда своевременно прооперированные по поводу эпендимомы пациенты возвращались к своей обычной трудовой деятельности.
Источник
Экстрадуральные опухоли спинного мозга
В клинической практике у врача невропатолога или нейрохирурга чаще встречаются экстрадуральные опухоли спинного мозга. Экстрадуральные опухоли спинного мозга — это метастазы опухолей органов, расположенных рядом с позвоночником. Особенно часто наблюдают метастазы из предстательной и молочной желез и легких, а также лимфомы и плазмоцитарные дискразии. Развитие метастатической эпидуральной компрессии спинного мозга описано практически при всех формах злокачественных опухолей человека. Первым симптомом эпидуральной (экстрадуральной) компрессии спинного мозга обычно служит жалоба пациента на локальную боль в спине. Боль в спине может усиливаться в положении лежа и вынуждая больного просыпаться из-за ней по ночам. Болям в спине часто сопутствуют отдающие (иррадиирующие) корешковые боли, которые усиливаются при кашле, чиханье или напряжении. Часто боли в спине и локальная болезненность при пальпации за много недель предшествуют другим симптомам эпидурального (экстрадурального) сдавления спинного мозга.
Неврологические симптомы у пациента при эпидуральном (экстрадуральном) сдавлении спинного мозга обычно развивается в течение нескольких дней или недель. Первым проявлением синдрома сдавления спинного мозга служит прогрессирующая слабость в конечностях. Слабость в конечностях может в конце нести все признаки поперечной миелопатии с парапарезом и уровнем расстройств чувствительности.
Экстрадуральная опухоль, оттесняющая спинной мозг кзади.
При обычной рентгенографии позвоночника можно обнаружить разрушение либо компрессионный перелом тела позвонка на уровне, соответствующем синдрому поражения спинного мозга. Сцинтиграфия костной ткани еще более информативна. Наиболее показательна компрессия спинного мозга при обследовании спинного мозга на КТ, МРТ и миелографии (с контрастированием). Участок горизонтального симметричного расширения и сдавления спинного мозга, компримированный экстрамедуллярным патологическим образованием, заметен по границам блокады субарахноидального пространства (ликворный блок). При ликворном блоке у пациента выявляются также изменения со стороны соседних позвонков.
Лечебная тактика при экстрамедуллярном сдавлении спинного мозга опухолью может быть консервативной и оперативной. В нейрохирургическом стационаре пациенту с экстрамедуллярной компрессией спинного мозга опухолью может быть произведена операция ламинэктомия. Суть операции ламинэктомии заключается в расширении костного окна на участке компрессии спинного мозга опухолевыми массами. При консервативном методе лечения больных с экстрамедуллярным сдавление спинного мозга применяют большие дозы кортикостероидов в сочетании фракционной лучевой терапией. Исход такого метода лечения будет зависеть от типа опухоли и ее чувствительности к лучевой терапии. После момента введения кортикостероидов в течение двух суток выраженность слабость мышц ног (парапареза) у больных часто уменьшается. При некоторых неполных ранних синдромах поперечного поражения спинного мозга может быть целесообразно нейрохирургическое лечение. В любом случае требуется индивидуальный анализ тактики лечения с учетом радиочувствительности опухоли, локализации других метастазов и общего состояния больного. Не зависимо от выбранной лечебной тактики (оперативное лечение, лучевая терапия), она должна быть применена больному быстро. При подозрении на сдавление спинного мозга (спинальная компрессия) пациенту назначают кортикостероиды.
Спинальные метастазы формируются при распространении раковой опухоли на позвоночный столб с током крови из очагов их первичного возникновения.
Интрадуральные экстрамедуллярные опухоли спинного мозга
Интрадуральные экстрамедуллярные опухоли спинного мозга по скорости роста уступают экстрадуральным опухолям. Интрадуральные экстрамедуллярные опухоли гораздо реже сдавливают спинной мозг. Среди интрадуральных экстрамедуллярных опухолей спинного мозга чаще встречаются менингиомы и нейрофибромы. Такие опухоли спинного мозга как гемангиоперицитома или другие оболочечные опухоли в клинической практике наблюдаются у пациентов редки.
В начале поражения спинного мозга интрадуральной экстрамедуллярной опухолью у больных возникают корешковые расстройства чувствительности и синдром асимметричных неврологических нарушений. При компьютерной томографии спинного мозга (КТ) и миелографии выявляется типичная картина смещения (дислокации) спинного мозга в сторону от опухоли, находящейся в субарахноидальном пространстве спинного мозга.
Интрадуральная экстрамедуллярная опухоль, оттесняющая спинной мозг в сторону.
Незначительное увеличение содержания белка в спинномозговой жидкости (СМЖ, ликворе) выявляется у пациентов при онкологических компрессионных миелопатиях всех типов. В случае формирования ликворного блока субарахноидального пространства спинного мозга концентрация белка в спинномозговой жидкости (СМЖ, ликворе) возрастает до 1000-10000 мг/л. Это обусловлено задержкой ликвородинамики из каудального мешка в субарахноидальное пространство полости черепа, где происходит его обратное физиологическое всасывание (резорбция спинномозговой жидкости, ликвора).
В нормальном ликворе взрослого человека практически отсутствуют клеточные элементы. Их количество в спинномозговой жидкости (СМЖ, ликворе) при интрадуральных экстрамедуллярных опухолях спинного будет небольшим или нулевым. Следует учитывать, что цитологическое исследование спинномозговой жидкости (СМЖ, ликвора) не позволяет выявить опухолевые клетки. Содержание глюкозы в ликворе пациента так же может быть в пределах нормы, если опухоль не сопровождается распространенным карциноматозным менингитом оболочек спинного мозга.
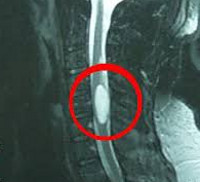
Интрадуральная интрамедуллярная опухоль, располагающаяся в центре спинного мозга.
Эпидуральный абсцесс спинного мозга
Лечение эпидурального абсцесса спинного мозга у пациентов не вызывает затруднений. Эпидуральный абсцесс важно вовремя диагностировать в начале возникновения заболевания, не спутав его с опухолевым поражением спинного мозга. К возникновению эпидурального абсцесса спинного мозга предрасполагают следующие заболевания:
- фурункулез затылочной области волосистой части головы
- бактериемия (сепсис, «заражение крови»)
- небольшие травмы спины
Эпидуральный абсцесс спинного мозга может развиться как осложнение после операции на структурах позвоночника (при грыжах межпозвонковых дисков, вертебропластике и т.д.) или люмбальной пункции. Причиной образования эпидурального абсцесса, который по мере увеличения в размере сдавливает спинной мозг, служит остеомиелит позвоночника. Очаг остеомиелита позвоночника может быть небольшим и не выявляться на обычных рентгенограммах. Для точной диагностики остеомиелита у больного необходимо проведение мультиспиральной компьютерной томографии позвоночника (МСКТ, КТ).
При эпидуральном абсцессе спинного мозга у пациента в течение нескольких дней или недель отмечается:
- повышение температуры неясного характера
- несильные боли в спине
- локальная болезненность при пальпации
- корешковая боль (появляется позднее)
Увеличиваясь в размере, эпидуральный абсцесс сдавливает спинной мозг. Такая нарастающая экстрамедуллярная компрессия спинного мозга вызывает неврологический синдром его поперечного поражения, иногда с полным перерывом. В случае нарастания клиники сдавления спинного мозга при эпидуральном абсцессе необходима его срочная декомпрессия посредством операции ламинэктомии и дренирования полости гнойника. В послеоперационном периоде больному с эпидуральным абсцессом спинного мозга необходимо назначение антибиотиков, подобранных на основании чувствительности бактериального посева. Как и при любом инфекционном процессе неполное дренирование полости гнойника часто приводит к развитию хронического гранулематозного и фиброзного процесса. Применение антибиотиков в этом случае не устранит у пациента сдавливающее воздействие на спинной мозг. Сдавливающие спинной мозг затёчные абсцессы при туберкулезе на данный момент в развитых странах встречаются редко.

Спинальное эпидуральное кровоизлияние и гематомиелия
В случае кровоизлияния в спинной мозг (гематомиелия) в субарахноидальное и эпидуральное пространство у больного за несколько минут или часов может развиться клиническая картина острой поперечной миелопатии. Кровоизлияния в спинной мозг (гематомиелия) сопровождается сильными болями в спине. Источником кровоизлияния при гематомиелии может быть:
- артериовенозная мальформация (АВМ, ангиома, гемангиома) спинного мозга
- кровоизлияние в опухоль
- антикоагулянтная терапия варфарином при тромбозах венозных синусов головного мозга
- спонтанное кровоизлияния в спинной мозг (возникает у больных чаще всего)
Эпидуральные кровоизлияния спинного мозга могут развиться в результате:
- незначительных травмы позвоночника
- люмбальной пункции
- антикоагулянтной терапии варфарином
- вторично на фоне заболеваний крови
Жалобе пациентов на боль в спине и корешковой боли при кровоизлияния в спинной мозг (гематомиелии) нередко предшествует возникновению слабости на несколько минут или часов. Слабость и боль может быть значительно выраженной, вынуждая пациентов при движении принимать анталгические положения. Эпидуральная гематома на уровне поясничных сегментов спинного мозга сопровождается утратой коленных и ахилловых рефлексов, тогда как при ретроперитонеальных гематомах обычно выпадают только коленные рефлексы.
Экстрадуральная гематома на МРТ позвоночника, возникшая у пациента после операции по удалению гемангиомы.
При диагностике спинального кровоизлияния у пациента на миелографии определяется объемный процесс. Компьютерная томография позвоночника (КТ) данную гематому иногда не обнаруживают, поскольку сгусток крови не удается отличить от расположенной рядом костной ткани.
Гематомы спинного мозга могут образовываться в результате спонтанных кровотечений. Сгустки крови могут обусловливаться такими же факторами, что и эпидуральные кровоизлияния, давая в субдуральном и субарахноидальном пространствах особенно выраженный болевой синдром. При эпидуральном кровоизлиянии спинномозговая жидкость (СМЖ, ликвор), как правило, чистая или содержит малое число эритроцитов. При субарахноидальном кровоизлиянии ликвор сначала кровянистый, а позднее приобретает выраженный желто-коричневый оттенок (ксантохромия) из-за присутствия в ней пигментов крови. Кроме того, в ликворе могут выявляться плеоцитоз и снижение концентрации глюкозы. Это создает ложную картину, схожую с бактериальным менингитом.
Интраспинальная (интрамедуллярная) гематома может быть вызвано спонтанным разрывом внутренней сосудистой мальформации, такой, как телеангиэктазия в сером веществе. Чаще оно является результатом травмы. Если кровотечение началось в центральной области, оно обычно распространяется вверх и вниз вдоль оси спинного мозга на несколько сегментов и обозначается как гематомиелия. Клинически развивается острый синдром, который может очень напоминать хронический синдром, характерный для сирингомиелии.
Спинальное эпидуральное кровотечение встречается редко. Обычно оно обусловлено не травмой, а разрывом сосудистой мальформации, чаще всего мелкососудистой гемангиомы (АВМ, ангиома) в эпидуральном пространстве или рядом с ним в костях позвоночника. При рентгенографии выявляются вертикальные трабекулы в губчатом веществе кости позвоночника, характерные для ангиомы. Кровь не всегда собирается в области ангиомы. Гематома обычно развивается над дорсальной частью среднегрудного отдела спинного мозга. Она может вызвать острую корешковую боль на уровне кровотечения. Затем развивается синдром поперечной миелопатии с парестезиями, сменяющимися чувствительными выпадениями. Двигательный парез начинается в пальцах и стопах и поднимается до уровня компрессии спинного мозга. В таких случаях показана немедленная консультация нейрохирурга.
Острая грыжа (экструзия) межпозвонкового диска
Грыжи (экструзии) межпозвонкового дисков в поясничном и шейном отделе позвоночника — довольно распространенная патология у современного человека. Экструзии межпозвонковых дисков грудного отдела позвоночника реже служат причиной сдавления (компрессии спинного) мозга. Обычно грыжи дисков, способные вызвать сдавление спинного мозга и миелопатию, на грудном уровне развиваются после травмы позвоночника.
Разрушение шейных межпозвонковых дисков (экструзии, грыжи) с сопутствующим остеоартрозом межпозвонковых суставов и гипертрофией задней продольной и жёлтой связки (шейный спондилёз) вызывает хроническую миелопатию на шейном уровне спинного мозга у пожилых пациентов.
Другие нетипичные компрессионные поражения спинного мозга
У больных при длительном лечении различных заболеваний при помощи гормонов коры надпочечников (глюкокортикоидов) или первичным синдромом Кушинга прослеживается тенденция к усиленному разрастанию эпидуральной жировой ткани. Подобное увеличение объёма эпидуральной жировой клетчатки может сдавливать у пациента грудной отдел спинного мозга. При некоторых заболеваниях крови сдавление спинного мозга вызывают очаги экстрамедуллярного кровоизлияния.
К редким заболеваниям, приводящим к сдавлению спинного мозга у пациентов, относятся:
- подвергающиеся эрозии аневризмы аорты
- эхинококковые и другие паразитарные кисты
- туберкулёзные гуммы
- лимфоматозно-гранулематозные процессы
- мукополисахаридозы
Воспалительные заболевания межпозвонковых суставов проявляются в двух клинических формах:
- компрессия поясничного отдела спинного мозга или конского хвоста в результате болезни Бехтерева (анкилозирующий спондилит)
- сдавление шейных сегментов спинного мозга при разрушении шейных апофизарных или атлантоаксиальных суставов при ревматоидном артрите
Осложнения от поражении суставов при ревматоидном артрите, вызывающие воздействие на спинной мозг, часто пропускаются врачами. Передний подвывих тел шейных позвонков или атланта относительно второго шейного позвонка (C2) способен привести к значительному повреждению спинного мозга вплоть до летального исхода в случае компрессии после небольшой травмы (хлыстовая травма шеи, шейно-затылочный синдром). В более лёгком случае у больного может развиться хроническая компрессионная миелопатия, сходной с таковой при шейном спондилёзе. Отделение зубовидного отростка от C2 может вызывать сужение (стеноз) верхней части позвоночного канала с компрессией соединения продолговатого и спинного мозга, особенно в положении сгибания шеи с наклоном головы вперёд.
Источник
