Как лечат связочный аппарат позвоночника

Растяжение поясницы – это распространенный вид травмы у молодых людей, ведущих активных образ жизни. Подобное негативное воздействие может быть сопряжено с занятиями спортом, бытовыми и производственными травмами, тяжелым физическим трудом. В статье рассказано о том, как можно избежать растяжения связок и мышц, что делать при обнаружении подобной проблемы и с помощью каких эффективных и безопасных способов можно осуществлять лечение.
Растяжение спины в пояснице опасно не только временной утратой трудоспособности. Дело в том, что после микроскопических разрывов в толще мышечного волокна образуются рубцовые деформации. Они отрицательно сказываются на сократительной способности мускулатуры. Эти патологические дегенеративные изменения приводят к нарушению процессов микроциркуляции крови и лимфатической жидкости. Результатом становится ухудшение интенсивности диффузного питания хрящевых тканей межпозвоночных дисков. При отсутствии правильно проведённого лечения и реабилитации после растяжения поясницы у пациентов в течение ограниченного времени (2-3 года) развивается остеохондроз, осложненный межпозвоночной грыжей.
Примерно 30 % пациентов страдают от многократных повторных растяжений. Они случаются даже при минимальной физической нагрузке. Этос вязано с тем, что сухожильная и связочная ткань не располагают собственными ресурсами для полноценной регенерации. На месте микроскопического разрыва образуется соединительная рубцовая ткань. Она не обладает той же эластичностью, функциональностью и выносливостью, что и сухожилие или связка. Поэтому даже при минимальном повторном травмирующем воздействии происходит повторный разрыв волокна с увеличением площади раневой поверхности.
Соответственно, рубцовая деформация после каждой повторной травмы только увеличивается. Постепенно у пациента происходит тотальная дегенерация участка связки, сухожилия или мышцы. Это приводит к полному разрыву и необходимости прибегать для восстановления своей работоспособности к хирургической операции по пластике.
Вы можете избежать любых осложнений после подобной травмы спины в области поясницы. Для этого необходимо прежде всего как можно быстрее обратиться на прием к травматологу. Чем раньше вы попадает к врачу после перенесённой травмы, тем выше шансы на успешное восстановление. Травматолог назначит рентгенографический снимок, с помощью которого исключит перелом тела позвонка, трещину его отростков, смещение и т.д.
После проведенного первичного лечения у травматолога необходим курс полноценной реабилитации. Он направлен на восстановление естественной структуры поврежденной ткани. Проходить реабилитацию после травмы следует в специализированной клинике мануальной терапии по месту жительства.
Причины растяжения мышц и связок поясницы
Травмирующее воздействие может пройти бесследно. Но только в том случае, если опорно-двигательный аппарат человеческого тела подготовлен к экстремальным физическим нагрузкам.
Как это не прискорбно, но примерно 90 % случаев растяжения мышц, связок и сухожилий – это результат ведения малоподвижного образа жизни с преимущественно сидячим видом труда. Если человек не уделяет внимания развитию своего мышечного каркаса тела, то происходит дегенерация. Возможна частичная дистрофия и даже атрофия мышечной ткани. В этой ситуации тело не готово даже к минимальным физическим нагрузкам. Естественно, что любое падение или подъем тяжестей может привести к тому, что произойдет растяжение мышц или связок в области поясницы.
Чтобы понять потенциальные причины растяжения тканей, предлагаем узнать про некоторые физиологические и анатомические особенности опорно-двигательного аппарата человеческого тела:
- подвижность туловища и тазовой области обеспечивается строением позвоночного столба – он состоит из отдельных тел позвонков, связанных между собой суставами;
- стабильность положения тел позвонков обеспечивается связочным аппаратом, включающим в себя продольные (длинные) и поперечные (короткие) связки;
- вдоль позвоночного столба располагаются паравертебральные мышцы (они обеспечивают поддержку в вертикальном положении и дают диффузное питание хрящевым тканям межпозвоночных дисков);
- мышечный каркас спины и поясницы обеспечивает не только возможность наклонов, поворотов и скручиваний, он также участвует в прямохождении;
- каждая мышца покрыта плотной оболочкой – фасцией, переходящей в сухожилие;
- с помощью сухожилий мышца крепится к костной ткани;
- связки и сухожилия не обладают собственной капиллярной сетью сосудов, поэтому они могут получать питание только при обмене с окружающими тканями и это становится причиной их низкой регенерационной способности.
Основные причины растяжения мышц поясницы – это их слабая работоспособность. Если на мышечный каркас спины и поясницы не оказывается достаточная и регулярная физическая нагрузка, то начинаются дегенеративные дистрофические процессы. Уменьшается объем миоцитов, ухудшается процесс кровоснабжения. Истончаются волокна. Происходит ухудшение процесса передачи нервного импульса.
Предрасполагающими факторами для растяжения мышц и связок поясницы могут стать:
- ведение малоподвижного образа жизни с преимущественно сидячим видом профессиональной деятельности;
- избыточная масса тела, особенно возникшая на фоне нарушения обменных процессов и замедления метаболизма в организме человека;
- тяжелый физический труд, сопряженный с необходимостью подъема и переноса тяжестей;
- травматическое воздействие (падение, ушиб, удар тупым предметом, участие в ДТП и т.д.);
- дегенеративные дистрофические изменения в межпозвоночных дисках (остеохондроз и его осложнения в виде протрузии и межпозвоночной грыжи);
- нестабильность положения тел позвонков и их периодическое смещение по типу ретролистеза и антелистеза;
- искривление позвоночного столба (грудной сколиоз) и изменение осанки;
- синдром короткой нижней конечности, в том числе на фоне развития деформирующего остеоартроза коленного, голеностопного или тазобедренного сустава;
- неправильный выбор обуви для ходьбы и занятий спортом.
Повторное растяжение связок поясницы практически всегда связано с образованием грубой рубцовой ткани в их толще. Если проводить своевременную полноценную реабилитацию, то подобного рецидива можно избежать.
Клинические симптомы растяжения поясницы
Первые симптомы растяжения поясницы не заметить вам не удастся. Это сильнейшая боль, которая носит острый, пронизывающий характер. Любое движение доставляет массу неприятных ощущений. Если растяжение затронуло определённую группу мышц, то боль будет усиливаться при её задействовании. Например, можно поворачивать туловище, но попытка наклонить в бок принесет обострение боли.
Постепенно симптомы растяжения поясницы становятся менее острыми. Без лечения боль и скованность полностью пройдут спустя 5-7 дней. Но это не будет говорить о том, что вы полностью выздоровели. Это говорит о том, что в месте микроскопического разрыва образовалась рубцовая ткань и прошел воспалительный отек мягких тканей.
Клинические симптомы растяжения мышц поясницы более серьезные и включают в себя:
- острую боль, которая сковывает движения;
- выраженный пролиферативный отек, спряженный с воспалительной реакцией;
- гиперемия наружных кожных покровов;
- резкая болезненность при попытке пропальпировать пораженную мышцу;
- гипертонус мышечного волокна, невозможность его расслабить;
- поражение нервного волокна, которое проявляется в виде парестезии, онемения, снижения мышечной силы и т.д.
Боль в пояснице при растяжении присутствует всегда до момента рассасывания гематомы и образования рубцовой ткани. Попытке двигаться вызывает усиление болевого синдрома. При появлении этого клинического признака необходимо предпринять некоторые меры чтобы обезопасить себя от полного разрыва мышцы, сухожилия или связки.
Что делать при растяжении поясницы
Первое, что делать при растяжении поясницы – отказаться от любой дальнейшей физической нагрузки. Необходимо лечь на ровную жесткую поверхность. Если боль не начнет стихать без применения фармакологических препаратов спустя 30 – 40 минут, срочно вызовите бригаду скорой помощи. Отличить самостоятельно растяжение мягких тканей от трещины остистого отростка или компрессионного перелома тела позвонка очень сложно.
Если боль в покое становится меньше по интенсивности, то все равно необходимо в ближайшее время посетить врача травматолога. Доктор с помощью рентгенографического снимка исключит вероятность перелома, трещины костной ткани, подвывиха или смещения тела позвонка.
После травмы в области поясницы нельзя принимать обезболивающие препараты. Для оказания первой медицинской помощи необходимо обеспечить полный физический покой. К месту болезненности приложить холод. Таким образом снизите риск скопления капиллярной крови и уменьшите процесс последующего пролиферативного воспаления.
Лечение растяжения поясницы
Все лечение растяжения поясницы можно условно разделить на три этапа. Первый начинается сразу же после перенесенной травмы. Включает в себя полный физический покой, холод в первые 2 часа и прогревания спустя сутки. Также для обезболивания (только после приема у врача травматолога!) можно применять нестероидные противовоспалительные мази наружно. Они уменьшают отечность и воспаление.
Второй этап – ранний восстановительный. Он начинается спустя 5-7 дней после травмы. Именно в это время активно образуется рубцовая ткань. Важно не допустить рубцовой деформации связки, мышцы или сухожилия. Активно применяется физиотерапия, остеопатия, массаж и лечебная гимнастика.
Третий этап лечения растяжения мышц поясницы – реабилитация. Курс разрабатывается индивидуально для каждого пациента с учетом особенностей состояния его здоровья. Основная задача реабилитации после растяжения мышц, связок и сухожилий поясницы – восстановить их физиологическую структуру и работоспособность. Также врач должен полностью исключить вероятность повторной травмы. Для этого обязательно собирается анамнез и выявляются потенциальные причины. Если это недостаточная работоспособность мышечного каркаса спины и поясницы, то разрабатывается специальный курс лечебной гимнастики. Если есть искривление позвоночго столба, то проводится коррекция с помощью остеопатии и кинезиотерапии.
Перед тем, как лечить растяжение поясницы, рекомендуем подыскать клинику мануальной терапии по месту жительства. Очень важно проходить реабилитацию под руководством со стороны опытного доктора.
Немаловажную роль в лечении посттравматических рубцовых деформаций играет изменение образа жизни. Если привыкли по многу часов проводить за просмотром телевидения или работой за компьютером, то нужно постараться внести в свой распорядок дня время для ежедневных пеших прогулок на свежем воздухе. Также имеет значение рацион питания. Если он в массе своей состоит из углеводов и рафинированных продуктов, то организм может испытывать дефицит в коллагене и белке. А это основной строительный материал для хрящей, связок, сухожилий и мышц. При дефиците этих веществ в рационе питания мышечная, связочная и сухожильная ткань оказывается уязвима для растяжений и разрывов.
Также для профилактики травматического поражения мягких тканей поясницы следует отказаться от вредных привычек. Наиболее отрицательно на состояние мышц, связок и сухожилий влияют курение и употребление алкогольных напитков. Это влечет за собой сужение просвета кровеносных сосудов. Происходит ухудшение процессов микроциркуляции крови и лимфатической жидкости.
Проводите комплексное лечение растяжения поясницы под контролем врача вертебролога или ортопеда. Это позволит вам избежать негативных последствий.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(5) чел. ответили полезен
Источник
Содержание статьи
Среди дорсопатий чаще всего встречается остеохондроз, спондилолистез, болезнь Бехтерева, искривления позвоночного столба и врожденные пороки развития. Общими проявлениями для данных патологий являются болевой синдром в области позвоночного столба, а также расстройства двигательной и чувствительной функций. Диагностический комплекс включает неврологический осмотр, ЭМГ, КТ и МРТ. Лечение основано на применении противовоспалительных, обезболивающих и спазмолитических средств.
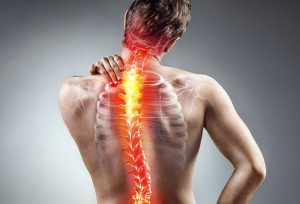
Что такое дорсопатия?
Под термином дорсопатия подразумевается целый ряд патологий костной и мышечной систем, а также соединительной ткани. Отличительной особенностью данных болезней является обязательное поражение позвоночного столба с наличием болевого синдрома и функциональных расстройств.
Заболевания позвоночного столба занимают 3-е место по случаям нетрудоспособности среди всех болезней тела человека. Так, по данным Всемирной организации здравоохранения более 5% населения планеты страдает различными недугами позвоночника, что составляет около 400 миллионов людей по всему миру.
Болезни позвоночного столба, провоцирующие неврологические расстройства, были объединены в группу так называемых дорсопатий. Данные заболевания значительно ухудшают качество жизни пациентов и нередко приводят к инвалидизации больных, что придает проблеме социальную значимость.
Течение у данной группы заболеваний при дорсопатиях, как правило, хроническое с периодическими обострениями. При этом в патологический процесс нередко вовлекаются различные структуры позвоночного столба: межпозвонковый диск, связочный и мышечный аппараты, а также дугоотростчатые суставы. Основу клиники дорсопатии составляет болевой синдром, однако при сопутствующем поражении спинномозговых корешков (или самого спинного мозга) может присоединяться неврологическая симптоматика.
Классификация
Согласно МКБ дорсопатии подразделяются на:
- Патологии, связанные с деформацией позвоночного столба, разрушением межпозвоночных дисков и соскальзыванием позвонков;
- Спондилопатии – ряд болезней, провоцируемых нарушением «питания» позвоночного столба (так называемые дистрофические расстройства) вследствие гормонального дисбаланса, воспалений и пр.;
- Дорсалгии – поражения нервных корешков и сплетений, проявляющиеся болью в спине. В зависимости от уровня возникновения болевого синдрома выделяют: цервик-, торак- и люмбалгию – появление болей в шее, груди и пояснице соответственно.
Наиболее распространенными дорсопатиями на сегодняшний день являются остеохондроз, спондилолистез, болезнь Бехтерева, искривления позвоночного столба (сколиоз, кифоз) и врожденные пороки развития (люмбализация, сакрализация).
Почему возникает?
Основными причинами развития дорсопатий являются:
- Генетическая предрасположенность или врожденные дефекты дорсопатий;
- Естественное старение организма с соответствующими возрастными изменениями;
- Избыточная масса тела и нерациональное питание с дефицитом витаминов и микроэлементов;
- Гормональные и обменные нарушения (диабет, подагра), инфекционные поражения (туберкулез, гонорея), а также интоксикации промышленными и прочими веществами (включая никотин и алкоголь);
- Травматизация позвоночного столба (ушибы, подвывихи и др.);
- Деформации, а также повышенная подвижность (нестабильность) позвоночника;
- Ортопедические патологии (косолапость, плоскостопие, вальгусные, варусные и прочие искривления);
- Повышенные нагрузки на позвоночный столб при чрезмерной физической активности, подъеме тяжестей или длительном пребывании в неудобных позах;
- Сидячий образ жизни или внезапное прекращение профессиональной спортивной деятельности.
Дорсопатиям также способствует проживание в неблагоприятных природных условиях – холодный и влажный климат, провоцирующий частые переохлаждения.
Стоит отметить, что по данным ряда исследований процент больных дорсопатией значительно выше среди людей, постоянно испытывающих эмоциональные потрясения и стрессы.

Симптоматика
Проявления дорсопатий зависят от их непосредственного вида. Однако общими являются:
- болевой синдром при дорсопатии из-за повреждения межпозвонкового диска, связочного аппарата, суставных сумок, менискоидов («амортизаторов» позвоночных суставов) или мышечного напряжения;
- неврологические расстройства из-за перераздражения, а также непосредственного сдавления нервных корешков (или самого спинного мозга).
Остеохондроз
Данная патология включает разрушения суставного хряща, наблюдающиеся в любом сочленении организма. Однако чаще всего недуг поражает межпозвонковые диски при дорсопатии.
В зависимости от уровня поражения возможна следующая симптоматика:
- Шейный отдел – прострельные или хронические боли во время дорсопатий, распространяющиеся на затылок, плечи и руки. При ущемлении позвонковой артерии (кровоснабжающей мозг) возникают расстройства зрения, слуха и равновесия, частые обморочные состояния. Также наблюдаются приступообразные атаки с головокружением, тошнотой, рвотой и нарушением речи, напоминающие инсульт;
- Грудной сегмент – болевой синдром варьируется от жгущего до ноющего, при этом боль при дорсопатиях часто имитирует патологии внутренних органов (сердца, легких, желудка), что значительно затрудняет диагностику;
- Поясница – боли зачастую резкие, возникают на фоне подъема тяжестей, распространяются на нижние конечности и крестец. При защемлении конечного отдела спинного мозга (конского хвоста) болевой синдром локализуется на внутренней поверхности бедер и в области промежности. Также появляется несдержание мочи, кала и половая дисфункция.
Стоит отметить, что боль при дорсопатиях зачастую сопровождается мышечным спазмом, из-за чего подвижность пораженного отдела позвоночника значительно ограничивается.
Спондилолистез
Патология заключается в соскальзывании позвонка кпереди или кзади по отношению к нижележащему. Как правило, пациентов беспокоят боли в пояснице и крестцово-копчиковом отделе. При этом болевой синдром нередко распространяется на нижние конечности.
Таз больных отклоняется, усиливаются грудной и поясничный изгибы позвоночника. Ягодичные мышцы истощаются, также наблюдается относительное удлинение конечностей за счет визуального укорочения туловища.
В запущенных стадиях появляются неврологические расстройства дорсопатии: парестезии («ложные ощущения» в виде жжения или покалывания), а также потеря кожной чувствительности и двигательной активности. У отдельных больных может возникать синдром конского хвоста, сопровождающийся нарушением функций тазовых органов.
Болезнь Бехтерева
Недуг развивается системно с преимущественным поражение места сочленения костей таза с крестцом. Обычно «стартовыми» симптомами являются боли в крестцовой области, а также скованность, возникающая после ночного сна или продолжительного отдыха.
С прогрессированием недуга болезненность дорсопатии распространяется на весь позвоночный столб. При осмотре спины наблюдается ее значительное округление (сутулость), а при ощупывании – напряжение мышечного каркаса.
На поздних стадиях происходит полное обездвиживание (анкилоз) суставов позвоночного столба, из-за чего человек «застывает» в сгорбленном состоянии, а его рост уменьшается. В отдельных случаях патологические изменения могут возникать в суставах верхних и нижних конечностей, а также в оболочках глаз и сердца.
Искривления позвоночного столба
Деформации позвоночника включают кифоз («горб»), лордоз (изгиб кпереди) и сколиоз (боковое искривление). Кифоз и лордоз в норме наблюдаются в грудном/крестцовом, а также шейном/поясничном отделах. Однако сколиоз – это всегда патологическое состояние.
Кифозная осанка представляет собой выраженную сутулость, плечи сведены вперед, а грудная клетка сжата. Лордоз проявляется выпячиванием живота и ягодиц, а также сглаживанием груди. При сколиозе у пациентов отмечается различный уровень плеч и крыльев таза, тогда как при осмотре позвоночного столба наблюдается его S-образное искривление.
Больных беспокоят ноющие боли в спине, что связано с неадекватным распределением нагрузки на деформированный позвоночник. С возрастом у таких пациентов увеличивается вероятность возникновения остеохондроза и межпозвонковой грыжи.
Врожденные пороки развития дорсопатий:
- Люмбализация – это аномалия, связанная с образование дополнительного поясничного позвонка. Обычно проявляется патология в юности с возникновением острых болей после подъема тяжестей и прочей физической активности. Со временем болевой синдром становится хроническим, распространяется на ягодицы и нижние конечности.Иногда в процесс вовлекается седалищный нерв с развитием его воспаления – ишиаса. В таком случае у пациентов возникают жгущие боли на задней поверхности бедер. В этой же зоне исчезает кожная чувствительность, а сила мышц значительно ослабевает.
- Сакрализация – это противоположное люмбализации состояние, связанное с уменьшением количества поясничных позвонков. Чаще всего течение недуга бессимптомное или в виде незначительно дискомфорта. Однако в некоторых случаях пациентов могут беспокоить боли в области поясницы и крестца, распространяющиеся на нижние конечности. Как правило, болезненность исчезает в положении лежа и обостряется при физической нагрузке. Стоит отметить, что поражения седалищного нерва (в отличие от люмбализации) возникают редко.
Диагностика
Диагностический поиск при дорсопатиях включает:
- Опрос с определением жалоб на боль, а также нарушения двигательных и чувствительных функций. При этом уточняется связь симптомов с физической нагрузкой, малой подвижностью, подъемом тяжестей или переразгибанием позвоночника;
- Осмотр, в ходе которого определяется специфическая поза, искривление позвоночного столба или напротив сглаживание его изгибов. Также оцениваются двигательные возможности позвоночника, корешковые пробы и сухожильные рефлексы;
- Электромиографию для уточнения уровня дорсопатии поражения нервных корешков и сплетений;
- КТ или МРТ с целью определения позвонковых патологий или грыжевого выпячивания.

Лечение дорсопатий
Тактика медицинской помощи заключается в избавлении от болевого синдрома, а также восстановлении чувствительных и двигательных расстройств.
Немедикаментозные методы
Пациентам рекомендуется сохранять физическую активность для предотвращения слабости мышечного каркаса и обездвиживания позвоночного столба. В каждом конкретном случае разрабатывается комплекс лечебной физкультуры, направленный на сохранение и повышение объема движений в позвоночнике.
Больным при дорсопатии также рекомендуется кинезиотейпирование – метод подвижной фиксации позвоночника с помощью специальных клейких лент из хлопка. Подобные «пластыри» оказывают обезболивающее и стабилизирующее действие, нормализуя при этом мышечный тонус. Носят тейп-ленты круглосуточно в течение 5-ти дней, после чего заменяют.
Медикаменты
При острой боли пациентам назначают нестероидные противовоспалительные препараты (Лорноксикам, Диклофенак, Кеторолак) или ненаркотические анальгетики (Флупиртин). Для купирования нестерпимого болевого синдрома используют наркотические вещества – опиоиды (Трамадол и Фентанил).
В целях снижения тонуса мышц при их выраженном спазме в схему лечения дорсопатий вводят миорелаксанты (Толперизон, Циклобензаприн). Для улучшения периферического кровообращения пациентам назначают вазодилятаторы, способствующие расширению сосудов (Петоксифиллин).
При нарушениях двигательных и чувствительных функций применяют игибиторы холинэстеразы, улучшающие передачу «сигнала» с нервного волокна на мышечное (Галантамин). С этой же целью применяют витамины В1, В6 и В12 – Тиамин, Пиридоксин и Цианкобаламин.
Обычно лечение дорсопатии проводится амбулаторно с плановой госпитализацией каждые 6 месяцев. Об эффективности терапии свидетельствует снижение болевого синдрома; увеличение двигательных, чувствительных и рефлекторных функций; а также восстановление трудоспособности.
Хирургические методы
Как правило, при дорсопатиях оперативное лечение не используют. Однако при сдавлениях спинного мозга грыжевым выпячиванием может проводиться удаление диска и его замена на искусственный имплантат. В случае прогрессирующего спондилолистеза используют реконструктивные операции с целью фиксации нестабильных позвонков – спондилодез.
При упорном болевом синдроме у пациентов с диагнозом люмбализации или сакрализации проводят иссечение отростков поясничного позвонка с последующей фиксацией костным или искусственным трансплантатом.
Профилактика
Основой профилактики дорсопатий является:
- Наблюдение за состоянием пациентов с аномалиями развития позвоночного столба или рожденных в семьях с подобными заболеваниями;
- Нормализация массы тела и рационализация питание с целью повышения витаминного и микроэлементного состава пищи;
- Восстановление гормональных и обменных нарушений (диабета, подагры), лечение инфекционных поражений (туберкулеза, гонореи), а также интоксикаций промышленными и прочими веществами (включая никотин и алкоголь);
- Предупреждение травматизации позвоночного столба (ушибов, подвывихов и др.);
- Коррекция деформаций, а также повышенной подвижности (гипермобильности) позвоночника;
- Лечение ортопедических патологий (косолапости, плоскостопия, вальгусных, варусных и прочих искривлений);
- Снижение нагрузки на позвоночный столб за счет уменьшения физической активности, избегания подъема тяжестей или длительного пребывания в неудобных статичных позах;
- Отказ от сидячего образа жизни или внезапного прекращения профессиональной спортивной деятельности.
Пациентам рекомендуется избегать неблагоприятных природных условий (холодного и влажного климата, способствующего частым переохлаждения), а также эмоциональных нагрузок и стрессов.
Помните, дорсопатии – это целый комплекс болезней, поражающих позвоночный столб. При отсутствии адекватного лечения качество жизни пациентов значительно ухудшается: они теряют трудоспособность и возможность самообслуживания, становясь инвалидами.
Источник
