Какой наркоз лучше общий или в позвоночник
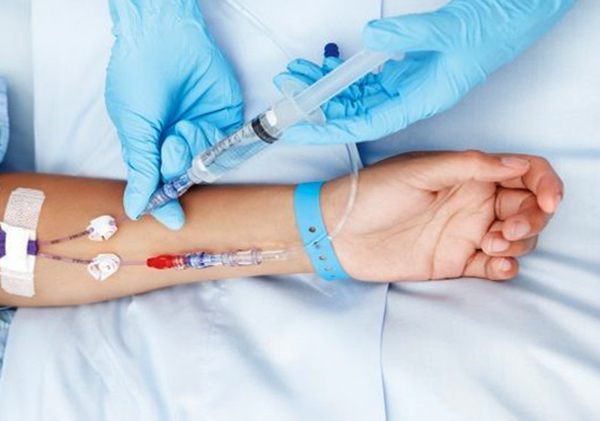
Нередко в жизни людей происходят ситуации, когда им предстоят болезненные медицинские вмешательства. В таких случаях мысль об анестезии приходит в голову одной из первых. Способы обезболивания бывают разные – от местной анестезии до общего наркоза. Решение о целесообразности того или иного метода принимает врач, однако пациент имеет право знать, чем один вид обезболивания отличается от другого.
Спинальная анестезия
Методика этого вида обезболивания заключается в следующем: врач проводит пункцию подпаутинного пространства и вводит в спинномозговую жидкость раствор анестетика. Далее посредством блокады нервов происходит полная потеря чувствительности нижней части тела и живота. Данная процедура назначается в следующих случаях:
- Плановое кесарево сечение.
- Операции на органах малого таза у женщин (например, удаление кисты яичника).
- Операции при патологиях предстательной железы.
- Удаление паховой рыжи.
- Болезненные процедуры обследования суставов нижних конечностей.
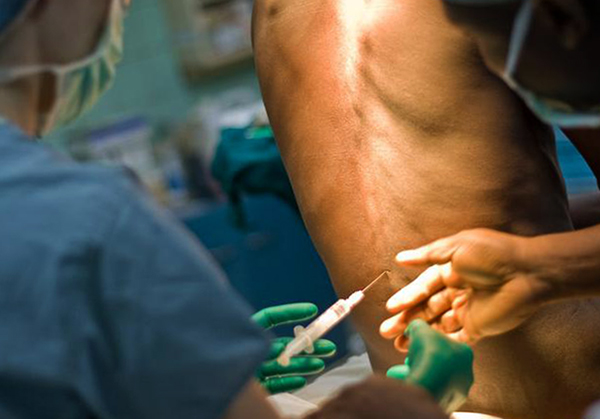
Данный вид обезболивания считается одним из самых безопасных, однако, как любое медицинское вмешательство, имеет противопоказания. В каких случаях спинальная анестезия противопоказана?
- Воспалительные процессы в области проведения пункции.
- Нарушение свертываемости крови.
- Повышенное внутричерепное давление.
- Патологии сердечно-сосудистой системы.
- Пороки развития позвоночника.
Сама процедура протекает следующим образом:
- Пациенту необходимо лечь на бок с согнутыми в коленях ногами.
- Далее врач должен выбрать правильное место для инъекции. Для этого он осмотрит и прощупает костные выступы.
- После соблюдения гигиенической обработки рук врач наденет перчатки и обеззаразит место введения иглы антисептиком. Область укола обкладывается стерильными марлевыми салфетками.
- Для того, чтобы процедура ввода иглы для анестезии была максимально безболезненной, в место введения врач сделает укол местного анестетика. И уже затем будет введена игла для спинальной блокады, через которую в организм поступит лекарственный препарат.
- Перед введением анестетика в субарахноидальное пространство доктор должен убедиться в правильном расположении иглы. Показателями этого являются ощущение «провала» при продвижении иглы и вытекающий из канюли шприца ликвор. Только убедившись в правильности своих действий, врач может продолжить работу с пациентом.
- Также для предотвращения развития осложнений во время действия анестезии будет проводиться наблюдение за сердечной деятельностью пациента и за уровнем его артериального давления.
Для спинальной анестезии также характерно осложнение в виде головной боли, хотя риск его развития достаточно низкий.
Общий наркоз
Данный вид обезболивания является самым сильным и действенным методом. Суть этой процедуры заключается в искусственном угнетении центральной нервной системы, отключении рефлексов и расслаблении мышц. Назначается этот вид анестезии в тех случаях, когда необходимо полное отключение сознания пациента.
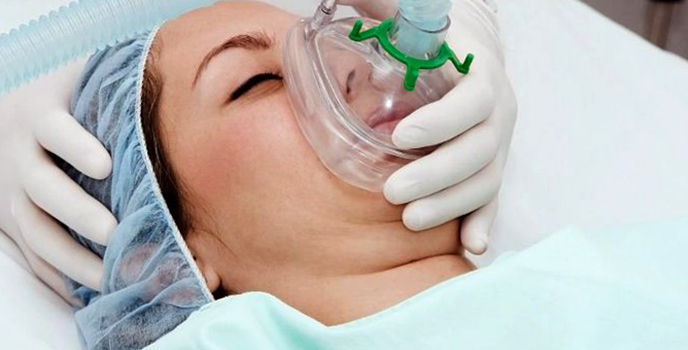
Общий наркоз бывает нескольких видов, наиболее распространенные – ингаляционный и внутривенный. Т. к. данная процедура требует серьезного подхода со стороны медперсонала, к ней имеется ряд противопоказаний:
- Гормонозависимые заболевания.
- Сбой сердечного ритма.
- Тяжелые патологии внутренних органов в стадии декомпенсации.
- Острый период инфаркта миокарда.
- Бронхиальная астма, протекающая в тяжелой форме.
- Наркотическое и алкогольное опьянение.
- Прием пищи перед операцией.

В чем заключается процедура общего наркоза?
- Перед началом операции врач-анестезиолог подберет лекарственный препарат для наркоза и выберет тип его введения.
- Далее к пациенту подключают аппаратуру, которая будет осуществлять мониторинг состояния организма.
- На протяжении всей операции и времени действия наркоза анестезиолог обязан контролировать эффективность анестезии, частоту пульса, работу сердца, содержание кислорода в крови.
- Т. к. общий наркоз вызывает расслабление дыхательной мускулатуры, к пациенту будет подключен аппарат искусственной вентиляции легких.
Какие осложнения может спровоцировать общий наркоз?
- Отек головного мозга, как следствие накопления углекислого газа.
- Скачки артериального давления.
- Ларингоспазм и бронхоспазм.
- Отек легких.
- Инфаркт миокарда и остановка сердца.
- Тромбоэмболия.
- Аллергические реакции.
- Частая икота.
Общие черты спинальной анестезии и общего наркоза
Данные методы обезболивания имеют одну общую цель – обеспечение безболезненности операции. Также роднит данные виды обезболивания необходимость контроля состояния пациента, а также возможный риск определенных осложнений.
Основные отличия
Данные методы обезболивания разнятся относительно друг друга. Зачастую их отличия являются предопределяющим фактором для выбора способа анестезии. В чем же заключается разница между спинальным и общим наркозом?
- Общий наркоз в отличие от спинальной анестезии позволяет проводить длительные операции, т. к. имеет продолжительный период действия.
- При общей анестезии сознание пациента отключено полностью, он не слышит и не осознает происходящее. Во время же действия спинальной анестезии пациент находится все время в сознании, может разговаривать.
- Общий наркоз требует большего внимания со стороны медперсонала, т. к. имеет более серьезные осложнения.
- Спинальная анестезия обладает меньшим токсическим воздействием на организм.
- Одним из рисков общей анестезии является пробуждение во время операции, что само по себе очень неприятно. При спинальном обезболивании этого произойти не может, т. к. пациент не спит.
- Провести процедуру общего наркоза гораздо легче в сравнении со спинальной блокадой.
Что же выбрать?
Обе процедуры имеют свои плюсы и минусы. Так какой вид наркоза предпочтительнее?
Спинальная анестезия рекомендована при операциях, не требующих долгих временных затрат. Также данный вид обезболивания является предпочтительным при проведении кесарева сечения, т. к. он не оказывает токсического действия на плод, и позволяет матери сразу же установить контакт с ребенком.
Общий наркоз рекомендован в случае серьезных операций, когда требуется максимальное расслабление мышц пациента. Также этот вид анестезии позволяет проводить экстренные операции в экстремальных ситуациях.
Конечно, выбор вида наркоза зависит от врача. Пациенту следует внимательно прислушиваться к рекомендациям специалиста, т. к. только он может объективно оценить ситуацию и принять верное решение.
Источник
Анонимный вопрос · 7 декабря 2018
15,6 K
Анестезиолог-реаниматолог, врач высшей категории, стаж работы более 35 лет…
Нельзя однозначно дать ответ на Ваш вопрос. Всё зависит от возраста, здоровья, продолжительности, объёма и сложности операции. Окончательно вид наркоза выбирает анестезиолог совместно с хирургом после осмотра пациента, пожелания пациента также могут быть учтены. Если операция сложная и продолжительная — предпочтительнее общий наркоз (он подразумевает полное отключение сознания пациента). Если анестезиолог владеет спинальной анестезией, (это именно анестезия, понятия «спинной наркоз» нет, и у пациента нет противопоказания к данному виду обезболивания (травмы позвоночника, особенности строения позвоночника например, могут быть противопоказаниями), тогда предпочтение отдается спинальной анестезии. Пациент в данном случае находится в сознании, но ничего не чувствует.
Чем отличается ингаляционный наркоз (через маску) от неингаляционного (внутривенный), и какой безопаснее?
Всякий наркоз состоит как минимум, из двух компонентов: анестезии, то есть лишения сознания, и анальгезии, то есть выключения болевых ощущений. При операциях, требующих расслабления мышц, добавляется ещё третий «кит» — миорелаксация, но тогда больной переводится на управляемое дыхание.
Ингаляционные анестетики не обладают анальгезирующим эффектом и самостоятельно могут быть использованы только на очень коротких и малоболезненных операциях. Поэтому, в основном, применяется либо внутривенный наркоз, либо сочетание его с ингаляционным. Подача анестетика только через маску у взрослых практикуется крайне редко и применяется в основном у детей для ввода в наркоз. Взрослым наркотические газы подаются через интубационную трубку, введённую в трахею (после в/в индукции в наркоз), или через ларингеальную маску (такое приспособление, похожее на интубационную трубку, но не вводимое в трахею).
Всё современные препараты для наркоза, как внутривенные, так и ингаляционные относительно безопасны, за редчайшими исключениями. Когда-то, во дни моей бурной молодости, действительно использовались довольно тяжёлые для организма ингаляционные анестетики: эфир, фторотан. Но и тогда основной вред они причиняли не больным, в силу кратковременности применения, а самим анестезиологам, в силу негерметичности контуров советских аппаратов и длительного нахождения анестезиолога у головы больного.
Кроме того, хочу заметить, что при многих операциях есть возможность заменить наркоз, то есть общую анестезию, регионарной анестезией. Это спинальная, перидуральная анестезия, блокады крупных нервов. Этим также занимаются анестезиологи. Такая анестезия комфортнее и безопаснее для организма, так как проходит с сохранением спонтанного дыхания, но и она имеет свои опасности.
Прочитать ещё 1 ответ
Под каким наркозом удаляют аппендицит?
Анестезиолог-реаниматолог, врач высшей категории, стаж работы более 35 лет…
Добрый день! Вид обезболивания подбирается индивидуально — всё зависит от возраста, здоровья пациента, от продолжительности и объема операции. однако, как правило, при удалении аппендицита используется общий многокомпонентный наркоз (чаще всего) или эпидуральная (спинальная) анестезия. Подробно об этих видах обезболивания можно почитать на моём блоге vnarkoze.ru
Правда ли, что общий наркоз сокращает жизнь на пять лет?
Scrum Master, преподаватель английского в анамнезе
Неправда. Это убеждение идет чуть ли не с времен использования хлороформа в качестве анестетика, когда шанс отправиться к праотцам и правда был немаленький, а средства для наркоза распадались в организме и могли нести очень долговременный токсический эффект. Современные синтетические миорелаксанты практически не изменяются внутри тела и выводятся самостоятельно. Их большое количество, и каждый из них, естественно, имеет свои ограничения в использовании и потенциальные последствия. Однако они ничем не отличаются от побочек других лекарственных средств, и анестезиолог на то и нужен, чтобы подобрать оптимальный способ наркоза.
Со старыми средствами для наркоза и правда был шанс поглупеть или сократить себе жизнь на десяток-другой лет, но это было чуть ли не 70 лет назад. С тех пор наука шагнула очень далеко вперед. Отдельно хочется сказать, что такие медицинские страшилки чрезвычайно живучи. Люди до сих пор считают, что от антидепрессантов можно стать овощем, например, хотя фармакология достигла впечатляющих успехов в этой области.
Прочитать ещё 2 ответа
Как перебороть страх перед операцией?
Смотря какая операция. Удаление зуба или желудка — большая разница. Если будет наркоз, то хоть бойся, хоть не бойся — в процессе операции уже неважно. Если местная анестезия, могут дать какой-нибудь транквилизатор. Не советую просто «загнать» страх куда подальше — он никуда не денется и может вылезти в неподходящий момент. Куда лучше рационально осмыслить свои переживания.
В общем и целом, у любой операции есть свои положительные моменты и риски. Если первое перевешивает второе, то операция рекомендуется к проведению.
А вообще, если вопрос к вам лично относится, то напишите, что за операция планируется и я смогу рассказать подробнее.
При удалении зуба для обезболивания только обезболивающий укол используют?
Чаще всего делают местное обезболивание. Оно заключается во введении в десну анестетика, который блокирует передачу нервных импульсов от тканей в оперируемой области в центральную нервную систему.
При наличии у больного аллергии на препараты или повышенного страха перед стоматологическим лечением местная анестезия не подходит. Для безболезненного хирургического лечения делают седацию закисью азота или наркоз. Общее обезболивание вводит пациента в глубокий сон, отключает рефлексы. После пробуждения он не помнит об операции, не возникает психологической травмы.
Есть препараты, которые вводят в вену, например, Дексдор. Он полностью отключает сознание на определенный промежуток времени. Длительность анестезии корректируется дозировкой медикамента. Несколько часов после применения пациент чувствует легкое головокружение, желание спать.
Самое качественное и безопасное общее обезболивание — ингаляционный наркоз препаратом Севоран. Дозировку легко контролировать, снижать или повышать подачу лекарства во время хирургического вмешательства. По этой причине побочные эффекты развиваются гораздо реже и после процедуры человек чувствует себя хорошо.
Седация закисью азота вводит пациента в поверхностный сон. Он расслабляется от сковывающего напряжения, находится в полудреме, при этом рефлексы сохраняются. Человек не реагирует на действия врача, но может выполнять простые действия и отвечать на вопросы. Процедура абсолютна безопасна и не имеет ограничений по количеству применения. Дополнительно в десну вводят местный анестетик.
Источник
«АиФ. Здоровье» № 38. Нарушение суточных ритмов приводит к раку и диабету 20/09/2012
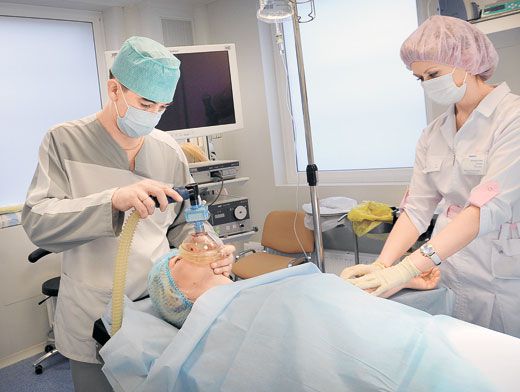
Фото Эдуарда Кудрявицкого
Какие из них более предпочтительны, а какие не самые удачные?
Наш эксперт – врач-анестезиолог Дмитрий Агапов.
Какой из многих?
Для каждого возраста и для каждой операции наркоз подбирается индивидуально. Выбор зависит и от физического состояния пациента, от сопутствующих проблем с его здоровьем и, конечно, от квалификации, опыта и мастерства анестезиолога. Ведь даже для одной и той же операции у разных больных может применяться разный наркоз.
Многие виды анестезии, например, пероральная (через рот) и ректальная (через задний проход с помощью клизмы), сегодня практически не используются. Постепенно уходит в прошлое и внутримышечный наркоз, поскольку его действием почти невозможно управлять, да и препараты, используемые при таком способе обезболивания, не совсем безвредны.
Теряем сознание, но не бдительность
За 15–30 минут до операции пациентам делают внутримышечный укол препаратов, успокаивающих и облегчающих погружение в наркоз, и стабилизирующих ритм сердца.
При малотравматичных и быстрых вмешательствах, а также при некоторых видах диагностики обычно применяется ингаляционный наркоз, который минимально влияет на внутренние органы и обеспечивает контролируемый эффект. Часто такая анестезия используется у маленьких детей. В этом случае ребенок через маску вдыхает обезболивающую ингаляционную смесь и спокойно засыпает.
Однако если ребенку предстоит длительная и тяжелая операция, то в этом случае требуется «большой» наркоз, при котором препараты обычно подаются в организм как через дыхательные пути, так и через вены. При проведении внутривенной анестезии, которая в Европе (и у нас) применяется гораздо чаще, чем, например, в Америке, где больше распространен ингаляционный наркоз, могут применяться лекарства различных групп. Среди них – и наркотические анальгетики, и мышечные релаксанты, и снотворные, и местные анестетики, и т. д. Больному во время операции проводится искусственная вентиляция легких (ИВЛ).
Широко распространена, особенно в детской травматологии, регионарная анестезия, когда местный анестетик вводится в область нерва, обеспечивая полное обезболивание конечности, кисти или стопы и т. д. А сознание у больного отключается малыми дозами гипнотических препаратов.
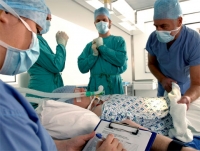
При проведении эпидуральной анестезии обезболивающее вводится в пространство перед твердой оболочкой спинного мозга не непосредственно перед вмешательством, а постепенно, в течение нескольких суток до операции. При этом больной может как оставаться в сознании, так и дремать под действием лекарств.
Спинальная анестезия подразумевает введение анестетика непосредственно в спинномозговой канал. Человек отключается, боли не чувствует, мышцы его расслаблены. Но такая анестезия трудно управляема и мало где применяется.
Анестезия при сохраненном сознании применяется при некоторых, особых случаях, чаще всего в нейрохирургии, когда необходимо сохранять сознание больного и общаться с ним во время операции.
Смотрите также:
- Боль как рукой сняло. Стоит ли опасаться местной анестезии? →
- 10 мифов о наркозе: чего стоит и не стоит бояться →
- Под наркозом: что нужно знать об анестезии →
Оставить
комментарий (0)
Также вам может быть интересно
Источник
Современная медицина проводит операции и болезненные процедуры под анестезией. Вид наркоза зависит от сложности и длительности хирургического вмешательства. Общий наркоз и спинномозговая анестезия проходят под контролем врача-анестезиолога.
Спинальная анестезия — это способ, позволяющий временно отключить чувствительность некоторых нервов. Методика технически проста, включает в себя стойкий обезболивающий эффект, имеет низкий процент осложнений, устраняет послеоперационную боль.
Что такое спинальный наркоз и в чем его преимущества перед общим
Рассмотрим, зачем проводится наркоз в спинной мозг и что это такое. Спинальный наркоз — наркоз в позвоночник при операции. Это частый метод обезболивания в нижней части туловища. Лекарство вводят через специальную иглу в область поясничного отдела позвоночного столба близко к нерву. Анестезиолог проходит иглой через позвоночник, межпозвоночные связки, эпидуральный отдел и оболочку спинного мозга и вводит анестетик.
Пациент испытывает только дискомфорт, так как место пункции ранее обезболивают. После больной чувствует онемение с нижних конечностей до пояса. Болевые сигналы блокируются, происходит расслабление мышц, пациент теряет меньше крови.
Какой наркоз лучше во время операции — общий или спинной — решает врач. Техника спинномозговой анестезии сложная и небезопасная, но вероятность опасных последствий меньше, чем при общем наркозе. Выбор методики зависит от ситуации и наличия противопоказаний. Спинальная анестезия безопаснее и дешевле, человек легче переносит период реабилитации после наркоза.
Преимущества и недостатки метода
Спинальная анестезия имеет преимущества перед другими методами:
- мгновенный болеутоляющий эффект при меньшей дозировке анестетиков,
- уменьшение количества теряемой крови,
- риск развития тромбообразования ниже,
- применима при хронических и острых легочных заболеваниях, помогает избежать удушья,
- подходит для обезболивания во время родов, кесарева сечения, при этом медикаменты не поступают в организм ребенка,
- снижает мышечный тонус тонкого кишечника при операции на этом участке,
- расслабляет гладкую мускулатуру стенок сосудов, поэтому подходит для пациентов с сердечной недостаточностью,
- нет ограничений по приему напитков и пищи в послеоперационный период,
- пациент в сознании, общается с анестезиологом и хирургом до, в течение хирургического вмешательства и сразу после операции,
- быстрое восстановление самочувствия, отсутствие слабости,
К недостаткам спинальной анестезии относят:
- тошноту, рвоту, судороги,
- головную боль, боли в спине,
- неврологические осложнения,
- гематомы, спинномозговой абсцесс,
- аллергию.
Отличия от эпидуральной и общей анестезии
Современная медицина использует два основных вида наркоза:
- Общий. Больного переводят в искусственный сон. Сознание и болевая чувствительность отключены во всем теле.
- Эпидуральный. Отключается чувствительность только на определенном участке тела, непосредственно в области операции, человек находится в сознании.
Спинальный наркоз — одна из разновидностей эпидуральной анестезии. Такое обезболивание медицина использует при родах и кесаревом сечении, при этом роженица находится в сознании. Спинальную и эпидуральную анестезии проводят в одном месте, но они имеют различия.
Чем отличается эпидуральный наркоз от спинального:
- Одинаковый набор для пункции, но игла для спинномозговой анестезии более тонкая.
- Доза анестетика для спинальной анестезии меньше, чем для эпидуральной. Анестетик вводят ниже уровня спинного мозга в область, содержащую ликвор (спинномозговую жидкость). Практически мгновенно после введения препарата развивается чувство онемения ниже укола.
Главные отличия спинальной анестезии от общего наркоза: меньше требований к проведению, меньше осложнений, быстрое восстановление самочувствия — человек передвигается самостоятельно уже в первые сутки после процедуры. Пациенты, перенесшие общий наркоз, первые сутки нуждаются в длительном сне, у них часто развивается тошнота, депрессия, забывчивость, апатия.
Показания
Спинномозговую анестезию используют в гинекологической, урологической сфере, в операциях, затрагивающих область промежности, половых органов, ног.
Справка. Метод не используют в операциях по ампутациям, потому что это негативно отражается на психике пациента. При таких операциях хирург выбирает общий наркоз.
Спинальную анестезию делают в следующих ситуациях:
- хирургическое вмешательство в органах, располагающихся в нижней части туловища,
- проведение операций в гинекологии и урологии,
- оперирование нижних конечностей (варикоз),
- операции на промежности,
- блокирование боли во время родов, кесарева сечения,
- наличие противопоказаний у пациента к другим способам обезболивания.
С учётом достоинств и недостатков для операции КС наиболее предпочтителен люмбальный наркоз. Спинная анестезия рекомендуется в случае психологической неподготовленности женщины к родам, рождения крупного ребенка, преждевременных родов, стимуляции слабой родовой деятельности. Общий наркоз врач выбирает при наличии противопоказаний к спинальной анестезии.
Противопоказания
Анестезия, как любое вмешательство, подразумевает ввод в организм веществ, которые в некоторых случаях ухудшают состояние пациента, вызывают неприятные последствия во время операции и после наркоза.
Выделяют противопоказания эпидурального наркоза:
- недавняя кровопотеря, обезвоживание,
- низкая свертываемость крови,
- пороки сердца, нарушение сердечного ритма,
- в родах — отклонения в развитии у ребенка или гипоксия плода,
- проблемы с позвоночником,
- неврологические или психологические расстройства.
К абсолютным противопоказаниям относятся:
- категорический отказ пациента о процедуры,
- отсутствие условий для реанимации, плохое освещение,
- аллергия на анестетики,
- повышенное внутричерепное давление,
- кожные инфекционные процессы на месте укола: сепсис, герпес, менингит.
Подготовка
Врач обсуждает с пациентом, как проводится спинальная анестезия, до начала операции. Пациенту необходимо сообщить врачу-анестезиологу о хронических заболеваниях, перенесенных операциях, аллергических реакциях. Эта информация необходима для предупреждения возможных осложнений во время анестезии.
Перед операцией необходимо подготовиться:
- за 6-8 часов до операции запрещается кушать, пить и курить,
- перед операцией удалить съемные зубные протезы, контактные линзы,
- исключить косметику и не красить ногти,
- снять ювелирные украшения и парики.
Важно! Соблюдение правил необходимо, чтобы снизить риск развития осложнений.
Как делают спинальную анестезию
Проведение спинальной анестезии проходит почти безболезненно и занимает 10–15 минут. Врач выполняет процедуру, подсказывает пациенту, как занять правильное положение — лежа или сидя. Для быстрого и безопасного выполнения наркоза врач просит не двигаться и не менять положение тела во время процедуры. Затем после обработки места инъекции специальным дезинфицирующим раствором делает обезболивающий укол с анестетиком специальной тонкой иглой в месте пункции — между вторым и пятым позвонками.
В завершение иглу извлекают, место введения закрывают стерильной повязкой. После выполнения спинальной анестезии пациент ощущает легкое покалывание в ногах, тяжесть, чувство разливающегося тепла. Ощущение боли пропадает в оперируемой области при прикосновении острыми предметами.
Препараты для спинномозговой анестезии
В современной медицине анестезиологи используют местные анестетики:
- «,Лидокаин», совместно с «,Фентанилом»,. Подходит для недолгих операций от 30 до 45 минут.
- «,Прокаин», с «,Фентанилом», 5% раствор. Препарат короткого срока действия.
- «,Бупивакаин»,. Срок действия блокады —, до часа. Допустимо использовать в большей дозе.
- «,Наропин»,. Применим при длительных операциях. Если делать 0,75% раствором — от 3 до 5 часов действия, 1% — 4-6 часов.
- Адъюванты: «,Адреналин», — удлиняет время анестезии, «,Фентанил», — усиливает эффект обезболивания.
Справка. Иногда в качестве добавки врачи применяют «,Морфин», или «,Клофелин»,.
Возможные последствия
Эпидуральный наркоз вредит организму меньше, чем общий. Значение имеет квалификация врача, делающего анестезию. Эффект обезболивания и осложнения спинального наркоза зависят от правильности проведения пункции.
Немаловажную роль имеет заболевание, которое устраняют хирургическим методом. Необходимо обратить внимание на тяжесть и стадию заболевания, общее состояние здоровья пациента, образ жизни до операции. Перед процедурой узнайте у своего доктора, какие последствия спинномозговой анестезии после операции могут проявиться у вас.
Побочные действия спинномозгового наркоза:
- тошнота и головная боль в первые сутки после операции, боль в горле,
- после наркоза болит спина, поясница, мышцы,
- артериальное давление понижено, головокружение,
- незначительная боль в месте пункции несколько дней,
- проблемы с мочеиспусканием у мужчин,
- неврологические нарушения — покалывания на определенных участках кожи, кожные покровы частично теряют чувствительность, слабость мышц ног, спутанность сознания, дрожь,
- аллергия, зуд.
Заключение
Любая анестезия – сложная процедура. Спинальный и эпидуральный наркоз используют при отсутствии противопоказаний к применению. Этот метод обезболивания часто применяют при родах и кесаревом сечении, что исключает риск воздействия препарата на младенца, снижает риск осложнений для матери и ребенка.
Хирургическое вмешательство, в процессе которого врач контролирует общее состояние пациента, поддерживает его дыхательные функции и наблюдает за кровообращением, все же может иметь последствия. Многие пациенты боятся спинного наркоза. Однако осложнения после спинной анестезии встречаются редко, проходят быстро и не требуют специального лечения.
Источник
