Катетер в позвоночник обезболивающий
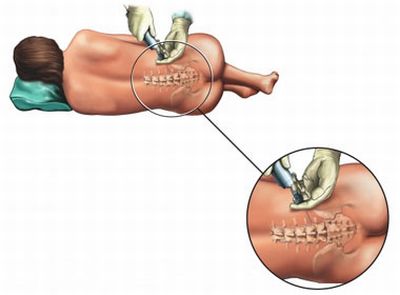
Эпидуральная анестезия – один из основных методов регионарного обезболивания, которые используют онкологи Юсуповской больницы. Катетеризация эпидурального пространства выполняется профессорами и врачами высшей категории. Они обладают достаточными знаниями и опытом, чтобы точно выполнить данную непростую процедуру.
В Юсуповской больнице созданы все условия для лечения пациентов с онкологическими заболеваниями. Врачи клиники онкологии работают только в поле доказательной медицины. Онкологи применяют лечебные подходы и протоколы ведущих стран мира, включая стандарты ASCO и NCCN. Все сложные случаи онкологических заболеваний обсуждаются на заседании экспертного совета, где врачи принимают коллегиальное решение о выборе схемы обезболивания и тактике дальнейшего лечения пациента.
Эпидуральная анестезия
Эпидуральную анестезию вводят в эпидуральное пространство на том уровне межостистого промежутка смежных позвонков, который позволяет блокировать проводимость сегментарных нервов спинного мозга, иннервирующих зону операционного поля. Введенный раствор обычно распространяется в эпидуральном пространстве как в сторону головы, так и в сторону таза, проникая через межпозвонковые отверстия и в паравертебральное пространство.
Установка эпидурального катетера выполняется в Юсуповской больнице с соблюдением правил асептики и антисептики. При двухкамерной системе обезболивания у онкологических больных после радикальных операций с целью расширения зоны анестезии производят установку двух катетеров в эпидуральном пространстве. При этом один или оба катетера устанавливают в грудном отделе. Существует риск повреждения спинного мозга во время процедуры.
Для обеспечения направленно локализованного эпидурального обезболивания концы катетеров в эпидуральном пространстве ориентируют в краниальном направлении. Их располагают на расстоянии 4-5 см друг от друга. После этого синхронно вводят через них растворы анестетика и индифферентного раствора. Для обезболивания вышележащих сегментов спинного мозга анестетик вводят в эпидуральное пространство через катетер, конец которого расположен выше. Через катетер с нижерасположенным концом вводят индифферентный раствор. Для обезболивания нижележащего отдела меняют уровни введения растворов. Эпидуральная порт-система предназначена для введения обезболивающих препаратов в эпидуральное или спинальное пространство.
Эпидуральную анестезию онкологи используют для обезболивания во время выполнения радикальных операций и в послеоперационном периоде. В набор для эпидуральной анестезии входит:
- игла Туохи (эпидуральная игла);
- катетер эпидуральный;
- шприц низкого сопротивления;
- бактериальный фильтр;
- коннектор (переходник).
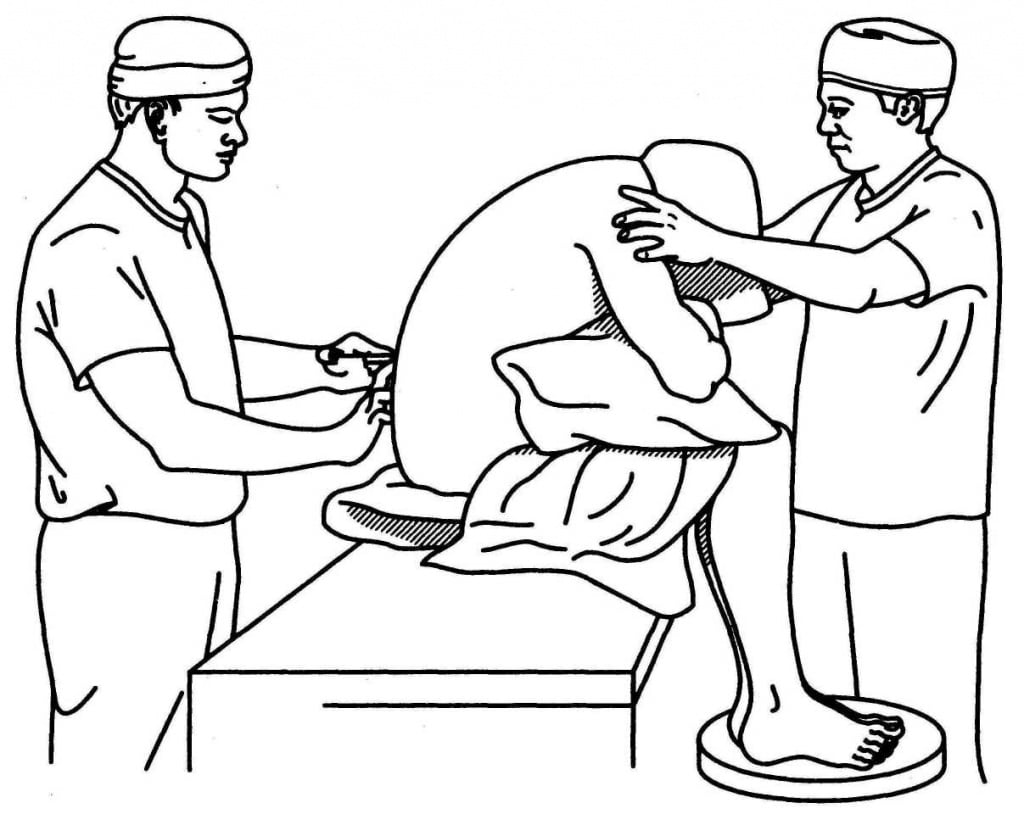
Манипуляцию выполняет врач- анестезиолог с медицинской сестрой. Перед началом проведения процедуры она выкладывает набор для эпидуральной анестезии в стерильный лоток. Пациент находится в положение сидя. Некоторым онкобольным удобней лежать на боку с согнутыми к груди ногами. Для того чтобы врачу было удобнее было нащупать нужные ориентиры и попасть иглой в необходимую область, пациента просят выгнуть спину дугой. Анестезиолог рекомендует пациенту не совершать никаких движений во время постановки эпидурального катетера.
Место установки эпидурального катетера выбирают от расположения области операции. Это может быть поясничный, нижний грудной или верхний грудной отдел позвоночника. Анестезиолог прощупывает место, куда будет вводиться игла. Медицинская сестра обкладывает место инъекции стерильным материалом (пелёнкой, простыней, одноразовым фартуком), оставляя небольшое окошко в области позвоночника. Его затем обрабатывают раствором антисептика.
Место введения эпидурального катетера обкалывают местным анестетиком. У пациента в это время возникает чувство распирания или жжения в зоне укола. Оно вскоре проходит. Затем врач-анестезиолог начинает «поиск» нужного пространства посредством иглы Туохи и шприца низкого давления. Он устанавливает у эпидуральное пространство катетер. Оптимальная глубина проведения катетера при катетеризации эпидурального пространства составляет 3-5 см. После установки катетера иглу извлекают. К нему подсоединяют переходник, через который шприцом вводят необходимый препарат. Фиксатор эпидурального катетера позволяет надёжно прикрепить его к коже. Через 15-25 минут наступает обезболивание.
Показания и противопоказания к эпидуральной анестезии
Эпидуральный катетер устанавливают с целью выполнения анестезии при наличии следующих показаний:
- оперативные вмешательства на грудной и брюшной полости, нижних конечностях;
- комплексная терапия онкологических заболеваний;
- лечение хронических и затяжных болей у онкобольных;
- обезболивание родов.
Врачи Юсуповской больницы не выполняют процедуру при наличии абсолютных противопоказаний:
- отказ пациента;
- заболевания кожи спины с выраженными гнойничковыми образованиями в месте укола;
- аллергическая реакция на местный анестетик;
- нарушение свёртывающей функции крови;
- выраженная деформация позвоночника;
- обезвоживание, кровопотеря;
- нарушение сердечной проводимости.
При наличии относительных противопоказаний (аномалии развития и лёгкой деформации позвоночника, психиатрических заболеваниях, лечение антикоагулянтами и дезагрегантами) врачи отделения реанимации и анестезиологии устанавливают эпидуральный катетер в том случае, если польза от него будет выше, чем риски развития осложнений.
Осложнения постановки эпидурального катетера
Неотъемлемыми потенциальными осложнениями всех хирургических вмешательств являются кровотечения и инфекции. Кровотечение в кармане для помпы может привести к формированию гематомы вокруг эпидуральной порт системы, часто требующей хирургического дренирования. Кровотечение вдоль подкожного туннеля может вызвать выраженный кровоподтёк в этом участке. Кровотечение в эпидуральное пространство приводит к сдавлению спинномозговых нервов.
Признаки инфицирования обычно появляются в течение 10-14 дней после имплантации. Катетерные инфекции могут распространяться, вовлекая в патологический процесс спинной мозг. Это иногда приводит к формированию эпидурального абсцесса или менингита. Постоянные эпидуральные катетеры без подкожных портов дают наибольшее количество инфекционных осложнений в течение первых недель после установки. Если систему оставляют более чем на 6-8 недель, риск инфицирования возрастает во много раз.
Для того чтобы избежать повреждения спинного мозга во время установки эпидурального катетера, врачи Юсуповской больницы проводят процедуру под рентгенологическим контролем. Иногда катетер неправильно устанавливают в субдуральный отдел или эпидуральное пространство. В обоих случаях не происходит свободного вытекания спинномозговой жидкости, что свидетельствует о неправильной локализации кончика катетера. Редко после установки эпидуральной порт системы происходит расхождение краёв раны и смещение помпы. Для того чтобы минимизировать риск расхождения швов, врачи Юсуповской больницы точно определяют размер кармана, достаточный для предотвращения натяжения линии шва во время закрытия раны.
Смещение помпы может произойти в том случае, когда врач пренебрёг удерживающими швами во время установки помпы. Для минимизации риска смещения помпы врачи отделения реанимации и интенсивной терапии накладывают 2 или больше швов через петли на помпе и плотно прикрепляют их к абдоминальной фасции.
После переустановки помпы под кожей может скапливаться жидкость и формироваться серома. В этом случае хирурги выполняют чрескожное дренирование. Много месяцев спустя после установления помпы может произойти подкожное скопление спинномозговой жидкости (развиться псевдоменингоцеле). Врачи вначале наблюдают за пациентом, а если скопление жидкости становится крупным или болезненным, выполняют нейрохирургическое вмешательство на спинномозговом катетере и накладывают кисетный шов вокруг катетера для исключения спинномозговой жидкости.
Анестезиологи не допускают погрешностей при катетеризации эпидурального пространства и проводят профилактику осложнений. Получить консультацию специалиста можно, позвонив в любое время суток по телефону Юсуповской больницы, где врачи индивидуально подходят к выбору метода обезболивания онкологических больных.
Источник
Эпидуральная анестезия — сегодня самый частый способ медикаментозного обезболивания родов. Кто-то от нее в полном восторге, ведь при ее использовании роды проходят практически безболезненно. А кто-то считает подобное обезболивание вмешательством в естественный процесс родов. Я расскажу о том, как выполняется эпидуральная анестезия, о ее плюсах и минусах.
При эпидуральной анестезии врач вводит обезболивающий препарат в пространство между оболочками спинного мозга на уровне поясницы. При этом блокируются нервные корешки, отвечающие за болевую чувствительность, и женщина во время схваток не чувствует боли, хотя сами схватки она все-таки ощущает. Во время эпидуральной анестезии роженица находится в сознании и может общаться с врачом и близкими; получается, что процесс родов идет практически так, как если бы женщина рожала без анестезии, вот только боль не чувствуется.
Выполняют эпидуральную анестезию с началом болезненных схваток, но только до начала потуг. Обычно время анестезии рассчитывают так, чтобы к моменту начала потуг действие препарата прекратилось. Но в некоторых ситуациях нужно «выключить» и потуги, например, при каких-то пороках сердца или близорукости высокой степени с изменениями на глазном дне. Тогда эпидуральную анестезию продолжают и во втором, потужном периоде родов.
Как это происходит
Делает эпидуральную анестезию врач-анестезиолог, но не любой, а только тот, кто хорошо владеет техникой данного обезболивания.
Техника выполнения эпидуральной анестезии:
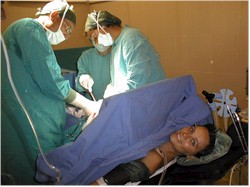
- Женщина сидит или ложится на бок. Кожу спины обрабатывают антисептиком, затем анестезиолог выполняет местную анестезию кожи в месте пункции. После этого врач вводит специальную иглу в эпидуральное пространство позвоночника, немного не доходя до спинального пространства. Через иглу вводится эпидуральный катетер (тонкая гибкая трубочка). Иногда катетер может коснуться нерва — в такой ситуации появляется простреливающее ощущение в ноге. Затем анестезиолог извлекает иглу, а катетер прикрепляет к спине роженицы. Через катетер в организм женщины поступает обезболивающее вещество. Катетер позволяет добавлять его по мере усиления болевых ощущений.
- Обезболивание обычно начинается через 10–20 минут (иногда наступает и раньше) после введения лекарства и может быть продолжено до конца родов, идеально — до начала потужного периода.
- Обычно при проведении анальгезии нельзя вставать с кровати и лежать на спине. Однако есть разновидность эпидуральной анальгезии, при которой можно сидеть и ходить. Этот вид анальгезии имеет название «мобильная эпидуральная анестезия».
- Во время кесарева сечения эпидуральная анестезия выполняется так же, как и при естественных родах. Только вводится определенное количество лекарства, чтобы вызвать чувство онемения в брюшной полости, достаточное для хирургической операции.
- После родов катетер извлекают, место укола заклеивают, а женщине предлагают еще несколько часов находиться в положении лежа во избежание возможных осложнений.
Что чувствует женщина при эпидуральной анестезии
Через несколько минут после введения препарата появляется чувство слабости в ногах, а затем — онемение в ногах и нижней части тела, ощущение тепла. Схватки становятся безболезненными и ощущаются роженицей лишь как давление внизу, на прямую кишку. Ко второму периоду родов введение обезболивающего препарата прекращают, и роженица тужится самостоятельно. Если в родах возникают разрывы или разрезы, просто вводят добавочную порцию анестетика и под действием эпидуральной анестезии накладывают швы.
Препарат действует около двух часов после окончания анестезии. В это время вероятно затруднение некоторых движений, могут подрагивать руки. Но спустя несколько часов все приходит в норму. Иногда после родов и извлечения катетера мама чувствует озноб, но он не обязательно является следствием анестезии. Озноб может развиться сам по себе из-за колоссального выброса адреналина в кровь в процессе родов. В любом случае, если знобит, помогает обычное согревание.
Плюсы и минусы эпидуральной анестезии
Плюсы ЭА:
- Эпидуральная анестезия позволяет сократить период раскрытия шейки матки и способствует плавному продвижению ребенка по родовому каналу.
- Полное отсутствие боли при ясном сознании женщины.
- Эпидуральная анестезия позволяет отдохнуть и сохранить силы во время наиболее продолжительной части родов — при открытии шейки матки.
- Незначительное проникновение анестетика в кровь ребенка в концентрации, не оказывающей существенного отрицательного влияния на его состояние.
- Эпидуральную анестезию можно сделать тем женщинам, которым противопоказан ингаляционный наркоз.
- При введении обезболивающего средства в эпидуральное пространство снижается артериальное давление, что хорошо для рожениц с гипертонией.
Минусы ЭА:
- Хотя при эпидуральном обезболивании сокращается период раскрытия шейки, период изгнания плода удлиняется. В потужном периоде в результате снижения активности матки продолжительность родов часто увеличивается, что в свою очередь увеличивает количество разрывов и акушерских пособий.
- Если женщина — гипотоник, то есть ее артериальное давление меньше 100 мм рт. ст., эпидуральная анестезия ей может быть противопоказана.
- Не получится использовать этот вид анестезии при некоторых деформациях позвоночника, сепсисе, нарушении свертываемости крови, кровотечении или воспалительных процессах в области предполагаемого прокола.
- Как и любая медицинская манипуляция, при которой вводятся лекарственные препараты, эпидуральная анестезия может вызвать ряд побочных эффектов и осложнений.
Как сделать выбор
Если речь идет об оперативном родоразрешении (кесаревом сечении) — то здесь все понятно: без обезболивания не обойтись. Нужно ли прибегать к медикаментозному обезболиванию естественных родов — это женщина должна решить самостоятельно. А выбор сделать непросто. С одной стороны, есть риск (хотя и небольшой) побочных эффектов. Кроме того, может нарушиться естественный ход родов (введение лекарств иногда тормозит или ослабляет родовую деятельность). С другой стороны, порог болевой чувствительности у всех разный. И в результате сильной и длительной боли у некоторых рожениц может повыситься артериальное давление, участиться пульс, возникнуть слабость родовой деятельности. Это вредно как для мамы, так и для ребенка. И в такой ситуации лучше обезболить роды.
Заранее узнать, какими будут схватки и как их будет переносить женщина, невозможно. Для того чтобы было легче сформировать свое мнение об эпидуральной анестезии, роженице надо слушать только себя и не обращать внимания на всевозможные страшилки о болезненных родах или о неудачной эпидуральной анестезии. Ведь каждые роды индивидуальны, и то, что было у других женщин, может не произойти именно с вами.
Источник
В современной медицине существует достаточно много новых технологий в различных областях. Вот и такие виды обезболивания, как спинальная и эпидуральная анестезия, также достаточно новы, но все увереннее приобретают популярность в акушерстве и гинекологии. Оба этих способа очень схожи, однако имеются и существенные различия. Стоит рассмотреть каждый из этих вид анестезии отдельно.
Немного анатомии
Лучшим местом для прокола считаются промежутки между 2 и 3 или 3 и 4 поясничными позвонками. Анестезиолог вводит иглу через связки остистых отростков этих позвонков до проникновения в эпидуральную или субарахноидальную полость, в зависимости от производимой анестезии. Выбор поясничной области для проведения прокола неслучаен. Именно поясничный отдел позвоночника отвечает за иннервацию области живота и малого таза.
Спинальная анестезия
 Разновидность анестезии, при которой анестезирующий препарат вводится через пункционную иглу на уровне поясницы в пространство, окружающее непосредственно спинной мозг и называемое субарахноидальным. Заполнено оно спинномозговой жидкостью. Прокол кожи и всех последующих тканей производится методом люмбальной пункции. После введения необходимого количества анестетика в жидкость, которой окружен спинной мозг, игла извлекается. Далее препарат оказывает анестезирующее воздействие на ближайший участок спинного мозга, в результате чего развивается его блокада и происходит потеря чувствительности всех органов, нервы которых связаны с этим участком.
Разновидность анестезии, при которой анестезирующий препарат вводится через пункционную иглу на уровне поясницы в пространство, окружающее непосредственно спинной мозг и называемое субарахноидальным. Заполнено оно спинномозговой жидкостью. Прокол кожи и всех последующих тканей производится методом люмбальной пункции. После введения необходимого количества анестетика в жидкость, которой окружен спинной мозг, игла извлекается. Далее препарат оказывает анестезирующее воздействие на ближайший участок спинного мозга, в результате чего развивается его блокада и происходит потеря чувствительности всех органов, нервы которых связаны с этим участком.
Наступление полного обезболивания при спинальной анестезии происходит в течение 5-10 минут, поэтому эта технология может использоваться при экстренных операциях. Однако и при плановых кесаревых сечениях и других операционных вмешательствах предпочтителен именно этот вид анестезии.
Примерно в 0,5-1% случаев не происходит потеря болевой чувствительности после введения препарата, что является, конечно же, препятствием к проведению операции. В таких случаях женщину чаще всего переводят на общий наркоз.
Эпидуральная анестезия
Представляет собой метод регионарной анестезии, при котором анестетик посредством иглы и специального катетера вводится во внутреннее пространство позвоночника, называемое эпидуральным и заполненное жировой тканью. Это пространство находится перед субарахноидальным, соответственно, глубина введения иглы меньше, чем при спинальной анестезии. Впоследствии игла извлекается, а катетер остается и в дальнейшем при необходимости через него можно дополнительно вводить анестетик, что позволяет использовать эпидуральную анестезию во время операций, длящихся более двух часов.
В эпидуральном пространстве анестетик воздействует на конечные участки нервов, вызывая их блокаду и невозможность проведения болевых импульсов и не затрагивая при этом спинной мозг. В гинекологии прокол для эпидуральной анестезии делается в области поясницы. В связи с тем, что время ожидания полного обезболивания составляет в среднем 20-30 минут, эта анестезия не подходит для использования при экстренных случаях.
Если происходит так, что анестетик не оказывает нужного эффекта и чувствительность полностью или частично сохраняется, что может возникнуть примерно в 5% случаев, то эта проблема решается довольно просто – пациентке еще раз вводят необходимую дозу препарата через катетер в спине.
В последнее время все чаще эпидуральная анестезия проводится роженицам при естественных родах, так как при отсутствии негативного влияния на мозг и сознание женщины этот способ оказывает отличный эффект на её эмоциональное состояние, избавляя от мучительной родовой боли, а нервная система ребенка при этом не страдает как при общем наркозе.
Основные сходства
Основные сходства спинальной и эпидуральной анестезии состоят в следующем:
- Во время процедуры женщина находится в положении сидя или на боку.
- Во время прокола испытываются похожие ощущения.
- В обоих случаях блокируются болевые ощущения и расслабляются мышцы.
- Имеются идентичные противопоказания.
Главные различия
Несмотря на кажущуюся схожесть этих двух видов анестезии, имеются весьма заметные различия, среди которых можно перечислить следующее:
-
 Различаются полости в позвоночнике для введения анестетика – это может быть или субарахноидальное или эпидуральное пространство.
Различаются полости в позвоночнике для введения анестетика – это может быть или субарахноидальное или эпидуральное пространство. - Анестетик воздействует разными путями – в одном случае происходит блокада спинного мозга, в другом — блокируются конечные участки нервов.
- Иглы для прокола отличаются по толщине.
- Имеется разница в быстроте исчезновения болевой и тактильной чувствительности после введения препарата.
- Зафиксирован немного разный процент риска развития осложнений.
Побочные эффекты и возможные осложнения
Очень редко, но осложнения все же случаются. Согласно статистике, это происходит менее чем в 0,05% случаев, и в процентном соотношении эпидуральная анестезия является более опасной в этом смысле. Несмотря на то, что чаще всего осложнения проходят через некоторое время без последствий, их все же стоит перечислить:
- Образование гематомы в эпидуральном пространстве.
- Резкое снижение артериального давления и, как следствие, возникновение слабости и тошноты сразу после введения препарата.
- Послеоперационные головные боли различной силы, вызванные вытеканием цереброспинальной жидкости в эпидуральную область.
- Развитие полного спинного блока при введении большой дозы анестетика в субарахноидальное пространство, что может вызвать проблемы с дыханием и сердцем.
- Попадание используемых препаратов в кровяное русло и возникновение спазмов в головном мозге, вплоть до судорог и нарушений сердечной деятельности.
- Инфицирование эпидурального пространства.
- Боль в спине.
Стоит отметить тот факт, что прокол обычно производится на уровне третьего поясничного позвонка, а спинной мозг заканчивается на уровне второго, так что вероятность его повреждения при этом крайне мала. Немаловажно и то, что большая часть возникших осложнений при своевременном обнаружении и адекватном лечении проходит в течение нескольких дней, реже недель, и совсем редко может потребоваться несколько месяцев.
Источник
