Костная мозоль на позвоночнике лечение

Есть большое число заболеваний, о которых многие даже не подозревают, пока они их не коснутся. Например, такая проблема, как костная мозоль, знакома далеко не всем. А тем временем – это очень серьезно. Что делать, если этот недуг появился?

Что за болячка – костная мозоль?
Костная мозоль отличается от кожной. Точнее, даже, ничего общего между ними нет. Возникнуть она может, как последствие перелома, если кости срослись неправильно. Бывает, что шишки на ногах возникают после переломов, а это и может оказаться костная мозоль.
В этой болячке нет ничего такого уж страшного. Она возникает перед тем, как кость должна срастись. Опять же, страшного ничего нет только в том случае, если начать лечение, когда она находится на начальном этапе. Иначе, будут серьезные осложнения, вплоть до невозможности двигать больной костью.
Когда травмируется кость, то происходит сильное кровоизлияние в мягких тканях. В результате этого развивается обширный отек конечностей. Из-за отека могут появиться пузыри, наполненные кровью. Через несколько дней, когда начинает уменьшаться отек и кровянистые пузыри пропадают, обломки костей начинают срастаться. В этот момент и появляется костная мозоль.
Типы костной мозоли
Различают четыре типа костной мозоли:
- Периостальный тип — мозоль возникает снаружи поломанной кости. Она может быстро зажить, так как происходит отличное снабжение кровью.
- Еще один тип – интермедиальная мозоль. Она может появиться между обломками сломанных костей. Между ними образуется пространство, которое заполняется сетью сосудов. Такой процесс тоже влияет на то, что мозоль может в скором времени пропасть.
- Эндостальный тип – подобная мозоль появляется в клетках костного мозга.
- Последний тип – параоссальная мозоль. Это самый нехороший тип, потому что при нем заживление сломанной кости идет очень медленно. Мозоль появляется из мягких тканей, расположенных рядом с переломом.
Как справиться с костной мозолью?
Как уже было сказано выше, костную мозоль следует лечить, как только она появилась, иначе процесс заживления может затянуться надолго. Как же ее вылечить?
Обычно мозоль удаляют всегда. Это возможно с помощью хирургического вмешательства. Хотя врачи не всегда соглашаются на проведение такой операции, потому что могут возникнуть осложнения во время процедуры, ведь есть вероятность повреждения кости.
Можно, также, прибегнуть к физиотерапии, используя магнитотерапию или электрофорез. Врачи считают, что эти процедуры очень эффективны в борьбе с таким недугом. Процесс заживления сломанных костей ускоряется, благодаря такому методу. Главное, чтобы, во время избавления от мозоли, не было физических нагрузок, а также, следует исключить перегрев или, наоборот, переохлаждение.
Сломанные кости у каждого человека срастаются разное количество времени. Влияет на это тип повреждения, а также, то, чем перелом был вызван. Так, при огнестрельном ранении, регенерация происходит значительно дольше.
Как диагностировать недуг?
Образование костной мозоли можно обнаружить, сделав рентген. Так как образование происходит не сразу, а постепенно, то следует сохранять все рентгеновские снимки, чтобы следить за процессом. Мозоль, ведь, образуется для того, чтобы восстановить целостность кости.
Лечение проводят определенные врачи, занимающиеся травмами. Они сразу поставят вам диагноз и определят, когда была травмирована кость – недавно или уже много времени прошло. Наличие костной мозоли доказывает, что травму человек получил давно.
Профилактика образования костных мозолей
Как вы уже поняли, на лечение костной мозоли требуется значительное количество времени. Поэтому, лучше предотвратить заболевание, чем заниматься его лечением.
Даже, если у вас простой ушиб и, особенно, трещины, пусть небольшие, обязательно обращайтесь к специалистам.
Выполняйте все, что вам будет рекомендовать врач, особенно, если вам скажут наложить шину или гипс. Обязательно следует зафиксировать больное место.
Непременно займитесь корректировкой патологий, возникших во время срастания костей.
Если перелом открытый, то следует проводить антибактериальную профилактику.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Записаться на бесплатный прием
Читайте так же
ОТЗЫВЫ О НАС
Огромное спасибо Халили Рамазану Нусретовичу .Сразу поставил диагноз и начал лечение не откладывая. За пару приемов я вылечила все ,что болело. Очень грамотный врач. Профессионал своего дела. Хочу чтобы вся семья лечилась у него. Читать дальше
Кристина
Хочу поблагодарить за успешное лечение Торопцева Д.А. Я лечил у него поясничную грыжу. Грыжа была огромной – 13 мм. Даже ходить не мог – такие сильные были боли. Первый курс прошел, сделал повторное МРТ. Результатам, если честно, не поверил – грыжа уменьшилась на 5 мм, то есть стала уже 8 мм…. Читать дальше
Анатолий
После операции на позвоночник в грудном отделе не могла ходить так же были проблемы в поясничном и шейном отделе позвоночника….был целый букет проблем…благодаря врачам в клинике им.Михаила Анатольевича Бобыря я снова иогу полноценно жить и участвовать в жизни детей и внуков . Очень благодарна… Читать дальше
Анелия
Прекрасный врач Иксанов Руслан очень помог мне при обращении с сильными болями в шейном отделе, головных болях и головокружении! С первого же приема боли прошли. Очень грамотный подход к пациенту, прекрасная диагностика и последующее лечение. Очень благодарна и буду рекомендовать этого врача… Читать дальше
Алла Дашевская
Врачи клиники Бобыря
стаж работы от 10 лет
Источник
- Причины появления остеофитов
- Возможная локализация образований
- Позвоночник
- Стопа
- Суставы
- Характерные симптомы
- Диагностика
- Методы лечения
- 1. Медикаментозная терапия
- 2. Физиотерапия
- 3. Массаж и лечебная физкультура
- 4. Оперативное лечение
- Особенности лечения остеофитов различной локализации
Остеофиты – патологические наросты на кости, имеющие аналогичное ей строение. Они не являются самостоятельным заболеванием, а возникают как компенсаторная реакция организма на нарушение целостности костной ткани или надкостницы. Могут иметь разную форму (шипообразную, коническую и др.) и размер; достигнув определенных «габаритов» – они останавливаются в росте.
Их развитие происходит бессимптомно. Сами по себе эти наросты не представляют опасности для жизни, но, по мере прогрессирования основного заболевания ухудшают качество жизни пациента, травмируют соседние ткани, причиняя боль или неудобства. Иногда костные наросты обнаруживают лишь при рентгенологическом исследовании. Если их образовалось очень много – это состояние называется остеофитоз.
Лечение остеофитов чаще всего сведено к обезболиванию; его проводят параллельно с терапией по основному заболеванию. Когда костное образование вызывает постоянную боль и приводит к снижению работоспособности (например, при пяточной шпоре), прибегают к хирургическому вмешательству; но в ряде случаев оно лишь временно улучшает самочувствие больного, так как нарост может образоваться снова, причем в больших размерах.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Удалить костные разрастания можно только хирургическим путем (однако они могут появиться снова). Поэтому представленное ниже консервативное лечение – симптоматическое (помогает справиться лишь с симптомами, не влияя на сами остеофиты и их рост).
Данной патологией занимаются ортопед или артролог.
Далее из статьи вы узнаете, почему и в каких местах чаще всего образуются эти патологические наросты, какие методы диагностики применяют для их обнаружения и какие методы лечения используют.
Причины появления остеофитов
Остеофиты образуются при различных повреждениях костной ткани:
Ученые считают, что эволюционно образование наростов на кости возникло для того, чтобы предотвратить ткань от дальнейшего разрушения.
Локализация костных образований
Чаще всего костные наросты образуются в следующих местах:
- позвоночник,
- стопа,
- плечевой сустав,
- коленный сустав,
- тазобедренный сустав.
Позвоночник
Патология, при которой появляются остеофиты на позвонках – называется спондилез. Наросты возникают или непосредственно на теле позвонка, или на его отростках. На начальной стадии развития болезни и роста – остеофиты обычно не вызывают неприятных ощущений. Разрастаясь, особенно в значительном количестве, костные наросты могут приводить к сдавлению нервных корешков, вызывая боль.
Также костные образования часто травмируют находящиеся рядом связки. Постоянное раздражение тканей связок может привести к нарушению в них обмена веществ, к отложению солей и дальнейшему окостенению.
Стопа
В области стопы остеофиты обычно находятся на пяточной кости или в районе межфалангового сустава большого пальца.
Наиболее частая причина образования костных выростов в этих местах – продолжительная чрезмерная нагрузка, приводящая к микротравматизации надкостницы. Костное образование на пятке также называют пяточной шпорой; она имеет специфическую заостренную форму.
Суставы
Образование остеофитов в суставах может быть спровоцировано артрозом. В этом случае они появляются в крупных и в мелких суставах (например, кистевом), способны разрастаться в большом количестве, имеют разную форму и сосредоточены, в основном, на краевой зоне костей.
Характерные симптомы
Симптоматика остеофитов зависит от их месторасположения. В процессе роста они не причиняют каких-либо неудобств, но при значительных размерах и в большом количестве – вызывают боль. Ниже представлены симптомы заболевания в зависимости от места локализации костных образований:
(если таблица видна не полностью – листайте ее вправо)
Диагностика
Наличие костных выростов можно диагностировать с помощью рентгена и МРТ. Рентгеновские снимки достаточно информативны при данной патологии. Однако если нужно получить дополнительную информацию о состоянии мягких тканей, суставной полости или о других структурах – используют магнитно-резонансную томографию.
Форма остеофитов специфична для места их локализации.
(если таблица видна не полностью – листайте ее вправо)
Методы лечения
Лечение остеофитов может включать:
1. Медикаментозная терапия
Убрать образовавшиеся остеофиты лекарственными средствами невозможно. Применение медикаментов направлено на устранение болевого синдрома и воспаления (в случае его наличия). Медикаментозная терапия остеофитов никак не зависит от их месторасположения. Наружно на пораженную область наносят гель или мазь. Чаще всего применяют НПВП (нестероидные противовоспалительные препараты):
2. Физиотерапия
Физиотерапевтическое лечение, также как и медикаментозное, не приводит к полному исчезновению остеофитов. И оно тоже одинаково для всех типов костных выростов, независимо от их локализации. Наибольшим эффектом такое лечение обладает на раннем этапе болезни.
Единственное особое условие состоит в том, что, если остеофиты находятся на позвоночнике – ударно-волновую терапию не применяют.
Ниже в таблице представлены основные физиотерапевтические методы, которые используют в лечении остеофитов.
(если таблица видна не полностью – листайте ее вправо)
3. Массаж и лечебная физкультура
Кроме перечисленных выше методов лечения, применяют массаж и лечебную физкультуру. Длительность, количество и техника проведения занятий и сеансов назначает лечащим врачом в зависимости от стадии развития заболевания, локализации остеофитов и физического состояния пациента. Массаж и ЛФК помогают устранить застойные явления в мышцах, улучшить кровообращение и обмен веществ.
4. Оперативное лечение
К операции прибегают, когда консервативная терапия оказывается неэффективной, боль не проходит, и человек теряет трудоспособность. Методика удаления остеофитов зависит от их расположения:
(если таблица видна не полностью – листайте ее вправо)
Особенности лечения остеофитов различной локализации
Кроме общих (рассмотренных выше) методов лечения, существуют и специфические, которые зависят от того, где именно находятся остеофиты. Так, при расположении образования на стопе рекомендуют значительно снизить нагрузку путем ношения специального ортопедического приспособления – ортеза. Он фиксирует стопу в одном положении, что позволяет тканям восстановиться после повреждения остеофитом. Кроме ортеза, показано использование специального пластыря, который поддерживает сустав и связки в физиологически нормальном состоянии.
При лечении остеофитов суставов используют хондропротекторы (препараты для восстановления хрящевой ткани суставов), которые останавливают их рост. Кроме того, параллельное лечение остеоартроза помогает предотвратить появление новых образований.
При обнаружении у себя остеофитов как можно раньше обратитесь к врачу для постановки точного диагноза. И, поскольку остеофиты являются не самостоятельным заболеванием, а лишь следствием других – обязательно лечите основную патологию, которая их спровоцировала.
- Отчего хрустят суставы? Что делать?
- Препараты хондропротекторы для лечения суставов
- Правильные упражнения при сколиозе, пять правил лечебной физкультуры
- Полная характеристика остеопороза костей: симптомы, лечение, последствия болезни
- Эффективное лечение остеопороза средствами народной медицины
- Образование шишек и наростов на пятке сзади
- Причины образования, чем опасно
- Симптомы
- Диагностика
- Методы лечения
- Медикаментозная терапия
- Физиотерапия
- Народные методы
Виды шишек
По природе образования выделяют несколько видов шишек:
- Кожистая мозоль. Покупка дискомфортной обуви является причиной роста кожного уплотнения на пятке.
- Мягкие шишки. Мягкотканые образования могут появляться вследствие варикозного расширения вен или по причине выпирания жировой ткани.
- Деформация Хаглунда. В результате сдавливания сухожилия развивается воспаление и увеличение размеров пятки.
- Пяточная шпора. Говорит о развитии в организме патологии. Формируется в виде костного нароста.
Причины образования, чем опасно
В основном наросты на пятке возникают по причине неравномерного распределения массы тела на стопу. Спровоцировать ее может ношение неудобной обуви. Чтобы стопа правильно выполняла все свои функции, необходимо задействовать все ее отделы. В случае если обувь имеет очень высокий каблук или, наоборот, подошва плоская основная нагрузка приходится на пятку, что приводит к ее деформации.
К причинным факторам образования выпуклости можно отнести:
Наследственность также влияет на физиологическое строение пятки. Патология проявляет себя еще с раннего возраста в виде западания задней части пятки внутрь, либо появления на ступне высокого свода.
Образование наростов не следует оставлять без внимания, так как даже обычная шпора может спровоцировать развитие бурсита. Также игнорирование проблемы может привести к разрыву сухожилия.
Симптомы
На начальном этапе развития шишки не приносят особого дискомфорта и никак себя не проявляют. По мере развития из-за факторов, провоцирующих их рост, появляется раздражение и боль.
К внешним симптомам относится покраснение, выпирание образовавшегося уплотнения, отек и жжение. Внутренние симптомы сопровождаются следующими процессами:
- Развитие воспаления, проявляющееся в покраснении, начавшемся отеке и болевом ощущении.
- Ороговение кожных покровов, пятка меняет цвет.
- Появление натоптышей и мозолей.
- При надавливании или ходьбе ощущается сильная боль.
Диагностика
Первым делом при возникшей проблеме проводится пальпация, однако с ее помощью нельзя установить точный диагноз. Поэтому перед началом терапии необходимо провести соответствующую диагностику. Первоначально проводят рентгенографическое исследование, помогающее определить наличие костного новообразования. Если оно отсутствует дополнительно назначается МРТ, помогающее определить природу нароста на ступне. Также помогает определить наличие скопившейся жидкости в слизистой сумки.
Методы лечения
Зачастую главной причиной появления бугорков на пятке является усиленная нагрузка из-за неудобной обуви. Иногда для устранения проблемы рекомендуется использование ортопедических стелек. Для снятия отека можно прикладывать лед.
В остальных случаях методы лечения определяет специалист исходя из выявленной патологии и возраста пациента. В основном назначаются следующие процедуры:
- Массаж.
- Лечебная физкультура.
- Физиотерапия.
- Обезболивающие мази.
- Оперативное вмешательство.
Если причиной шишки стали старые мозоли или измененные клетки эпидермиса, то поможет регулярное использование увлажняющих кремов и распаривающих ванночек.
Медикаментозная терапия
Если появившийся нарост на задней части пятки сопровождается отечностью и воспалением, то в данной ситуации помогут нестероидные средства с противовоспалительным эффектом. Мазь необходимо наносить 2 раза в день тонким слоем на больную область.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…Антибактериальные средства назначаются в случае инфицирования кожных покровов.
Физиотерапия
На начальном этапе роста шишки данный метод может полностью устранить проблему. В запущенном процессе поможет только комплексное лечение.
Физиотерапия эффективна за счет стимуляции кровообращения в пораженной области. Также восстанавливаются обменные процессы, облегчается болевой симптом.
Народные методы
Многие прибегают к самостоятельному лечению в домашних условиях. Однако такие методы полностью проблему не решат. В качестве вспомогательного лечения могут оказать определенный эффект. В основном домашнее лечение подразумевает использование примочек и компрессов. Для их приготовления используются отваренный картофель, мед, яйца, овсяная мука. Иногда разбавляют в йоде таблетки Аспирина.
Источник
Процесс восстановления костной ткани — сложный комплекс трансформаций, включающий уникальное явление — превращение мягких структур в конгломерат, по прочности сравнимый с чугуном. Это превращение, известное как костная мозоль, после перелома позволяет кости и дальше выполнять свою функцию.
Что такое костная мозоль?
 Это один из этапов заживления кости после переломов, своеобразный итог процесса регенерации. Упрощенно представляет собой мультиклеточный многотканевой костный регенерат (совокупность клеток и тканей на разной стадии развития), формирующийся в месте перелома, окружающий его снаружи и проникающий вглубь. Основная функция костной мозоли — фиксация отломков в относительно неподвижном положении, создание и поддержание в участке повреждения условий для функционирования клеточных элементов.
Это один из этапов заживления кости после переломов, своеобразный итог процесса регенерации. Упрощенно представляет собой мультиклеточный многотканевой костный регенерат (совокупность клеток и тканей на разной стадии развития), формирующийся в месте перелома, окружающий его снаружи и проникающий вглубь. Основная функция костной мозоли — фиксация отломков в относительно неподвижном положении, создание и поддержание в участке повреждения условий для функционирования клеточных элементов.
Термин «костная мозоль» подразумевает образование в месте нарушения целостности кости некоторой структуры, в последствии трансформирующейся в костную ткань.
При благоприятных условиях в очаге повреждения формируется небольшой по объему регенерат, быстро превращающийся в кость. Такое заживление называется первичным. В отличие от него вторичное заживление подразумевает заживление с образованием в первичном регенерате волокнистой и хрящевой ткани. Именно это образование принято считать костной мозолью. Далее, хрящ, формирующийся в костной мозоли замещается губчатой, а потом компактной костной тканью. Так восстанавливается кость в большинстве случаев.
Как появляется костная мозоль?
Формирование костной мозоли проходит в несколько стадий.
Первая стадия. В зоне перелома создаются условия, стимулирующие пролиферацию (разрастание клеток): гематома из-за излившейся в очаг крови, застойные и отечные явления из-за расширения сосудов и выпота жидкости в межклеточное пространство. Обнаруживается фибрин. В гематому мигрируют клеточные элементы — фибробласты, эндотелиоциты, лейкоциты, моноциты. На 3-5 сутки видны признаки некроза поврежденных участков тканей.
Вторая стадия. Начинается практически одновременно в первой, но явно различима в конце 2-х суток. Характеризуется образованием грануляционной ткани, содержащей плюрипотентные клетки — клетки, способные видоизменяться в процессе «взросления» и превращаться практически в любые типы клеток организма. В зоне перелома плюрипотентные клетки считаются основным источником как хрящевой так и костной ткани. На этом этапе в очаге уже видны компоненты различных тканей — хрящеваой, костной, фибробластической, остеобластической, мезенхимальной. Длится стадия около 2-х недель, но уже к 7-м суткам в области перелома наблюдается отчетливая манжетка вокруг костных отломков.
На третьей стадии формируются сосуды кости и происходит минерализация костного регенерата. Длится от 2-х недель до 3-х месяцев.
Четвертая стадия — образование молодой костной ткани за счет выработки ее компонентов остеобластами. Длительность от 4-х месяцев до года.

Этапы формирования костной мозоли

Классическая костная мозоль. Слева-направо:
А — перелом;
В — начало формирования мозоли;
С — сформированная манжетка вокруг перелома.
Сама костная мозоль состоит из 3-х слоев:
эндостальной
интрамедиарной
периостальной.
Эндостальный и периостальный слои выполняют, преимущественно, фиксирующую роль, удерживая отломки в относительной неподвижности. Периостальный также обеспечивает трофику очага повреждения и отвечает за формирование сосудов. Интермедиарный слой возникает между двумя предыдущими, когда они уже сформировались и фиксируют фрагменты кости.
Все три слоя не отдельные виды мозоли. Это слои любой костной мозоли, независимо от ее расположения. Исключение составляют случаи первичного заживления, когда между хорошо зафиксированными отломками созданы идеальные условия для сращения — отсутствуют мертвые ткани, сохранена надкостница и сосуды, минимально изливается кровь, расстояние между отломками не превышает 1-1,5 мм, нет их компрессии. В таких случаях восстановление проходит с образованием только интермедиарной костной мозоли.
Если костная мозоль не сформировалась?
Формирование костной мозоли достаточно деликатный процесс, на который могут повлиять негативно многие факторы. То, каким образом будет регенерировать кость зависит от:
отсутствия/наличия повреждений кожных покровов и соответственно проникновения микроорганизмов в участок перелома;
полного восстановления анатомии поврежденного участка;
максимального обездвиживания фрагментов кости;
полноценного кровеобеспечения зоны перелома;
своевременности обеспечения дозированных нагрузок на поврежденный сегмент.
Если все условия соблюдены кость срастается первичным заживлением. Если же не обеспечены адекватные для заживления условия, могут развиваться осложнения:
замедленная консолидация перелома;
несросшийся перелом;
ложный сустав.
Все эти нарушения возникают, по сути, из-за неправильного образования костной мозоли.
Самыми частыми причинами при этом являются:
некачественная репозиция отломков;
неоднократные попытки устранить смещение отломков;
слишком короткий период иммобилизации или перерывы в ношении фиксирующих приспособлений;
необоснованные неоднократные смены методов лечения;
неправильно подобранные физические упражнения или несвоевременное их назначение;
чрезмерное растяжение осколков на скелетном вытяжении либо большое расстояние между ними после репозиции;
повреждение магистральных сосудов или нервов;
излишнее удаление мелких отломков при остеосинтезе;
нестабильный остеосинтез;
слишком раннее удаление металлических фиксирующих конструкций;
нагноение в месте перелома;
Среди механизмов по которым вместо полноценной костной мозоли возникают несросшиеся переломы, ложные суставы и замедленная консолидация в центре стоит замедленная трансформация грануляционной и хрящевой ткани в кость.
Замедленная консолидация
Под микроскопом на образцах не замечено нарушений их структуры — наблюдается всего лишь замедленное превращение хрящевой мозоли в костную, а на первичной мозоли отмечается недостаточная минерализация. Если негативные факторы продолжают действовать замедленная консолидация превращается в несросшийся перелом.
Несросшийся перелом
При морфологическом исследовании между костями находят прослойку фиброзной или хрящевой ткани. Отломки окружены отдельными собственными подобиями мозоли.
Ложный сустав
Диагностируют когда фрагменты костей после длительного периода неадекватного лечения или его отсутствия приобрели рентгенологически признаки сформированных самостоятельных единиц, между которыми присутствует прослойка хрящевой ткани. Края излома в ложных суставах округлены, имеют собственную кортикальную пластинку, к которой примыкает хрящ. Продолжительное существование условно подвижных частей кости приводит к возникновению между ними в хряще синовиоцитов (клеток, в норме находящихся в суставных сумках истинных суставов), которые начинают продуцировать синовиальную жидкость, придавая тем самым патологическому сочленению признаки сустава.
Что делать если мозоль не формируется?
Костная мозоль не требует лечения, поскольку считается промежуточным этапом между переломом и восстановлением. Однако, в ряде случаев даже после завершенного сращения кости остается утолщение в месте перелома. Если локализация его имеет эстетическую значимость (располагается на лице, например) или функциональную (сдавливает корешки межпозвоночных нервов при переломах позвонков), проводят коррекцию такого периостального очага.
При замедленной консолидации необходимо обеспечить качественную иммобилизацию участка перелома, чтобы костная мозоль из хрящевой стадии могла трансформироваться в кость.
При несросшемся переломе, особенно если присутствует дефект костной ткани показано хирургическое лечение. Отсутствующий участок кости восполняют ауто- или аллотрансплантантатом и фиксируют до заживления.
При ложном суставе показано оперативное вмешательство с целью удаления костной мозоли и грануляционной ткани с последующим правильным сопоставлением отломков и качественной иммобилизацией. Часто приходится в таких случаях использовать аппарат Иллизарова.
Особую сложность составляют последствия переломов костей кисти — запястных, пястных и пальцев. Выраженная сухожильная и мышечная тяга, небольшой размер костей и их совместное движение делают репозицию и фиксацию отломков особенно затруднительными. Под «совместным движением» имеется ввиду зависимость в кисти между движением всех костей ее составляющих. Переломы пальцев вообще практически всегда сопровождаются разрывами сосудов и связок. Все это препятствует полноценному образованию костной мозоли. Показана иммобилизация металлическими конструкциями.

Костная мозоль при переломе пальцев.
Слева — состояние после перелома с формированием костной мозоли. Справа — итог лечения.
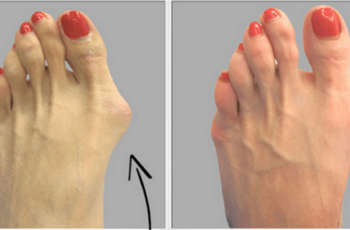
Распространенную патологию — вальгусную деформацию стопы — в широких массах часто называют костной мозолью. На самом деле суть патологии заключается в деформации сустава между большим пальцем ноги и плюсневой костью к нему примыкающей. Из-за постоянного воспаления в этой области постепенно развивается периостальная реакция — пролиферация кости под надкостницей. В результате к деформации присоединяется еще и огрубевшая надкостница с костным наростом под ней. По своей морфологии вальгусная деформация не считается костной мозолью.
Физиотерапия и костная мозоль
Физиотерапия при переломах способствует предотвращению образования контрактур, спаек, нарушения функции в дальнейшем. Среди широкого спектра физиотерапевтических методов наибольшее значение при переломах имеет лечебная физкультура. На стадии костной мозоли, когда существует уверенная фиксация отломков, упражнения с дозированной нагрузкой ускоряют трансформацию костной мозоли в молодую костную ткань, способствуют ориентации костных балок соответственно направлению нагрузки, чем упрочняют структуру кости.
Различные прогревания, электрофорез, массаж и тому подобные процедуры также могут оказаться полезными, но их влияние необходимо контролировать. Так, например, широко рекомендуемое УВЧ, не имеет смысла применять в заключительной фазе лечения, а непосредственно после перелома оно может спровоцировать увеличение гематомы. В период же иммобилизации гипсовой повязкой УВЧ не проникает в достаточной мере в ткани. Это же касается электрофореза и магнитотерапии.
Источник
