Нет дуги в позвоночнике

Содержание:
Спондилолиз — это аномалия позвоночника, при которой отсутствует костное сращение тела позвонка и его дужек. Чаще всего спондилолиз наблюдается в пятом поясничном позвонке — l5, но при этом причины его появления могут быть разными. В диагностике эта болезнь достаточно сложна, поскольку она практически не проявляет себя, а различные симптомы появляются только тогда, когда болезнь уже «запущена». Дополнительная сложность в том, что спондилолиз часто становится причиной развития спондилолистеза, потому он больше интересен не как самостоятельное заболевание, а именно в плане опасности его перехода в другое, гораздо более серьезное заболевание.
Конечно, данная болезнь не является единственной возможной причиной развития спондилолистеза, но именно такая форма (перешедшая из спондилолиза) называется «истинным спондилолистезом». Также причиной смещения позвонка могут быть травмы и различные заболевания позвоночника дегенеративно-дистрофического характера.

Виды заболевания
Встречается односторонний (несращение одной дужки) с одной или другой стороны, а также двухсторонний спондилолиз. У молодежи до 20 лет это заболевание наблюдается одинаково независимо от пола пациента, а вот среди старших пациентов значительно больше мужчин. Вообще же выделяют три вида этого заболевания:
- врожденный;
- приобретенный;
- смешанный.
Врожденный спондилолиз обычно развивается из-за неслияния двух ядер окостенения, которые и должны были сформировать отсутствующую половину дуги. Приобретенный же обычно развивается под влиянием внешних факторов. Это могут быть излишние физические нагрузки, которые на фоне дисплазии позвонков или при нарушении питания костной ткани, которые и приводят к перелому дуги и т. д. Также это может быть просто последствие травмы. Смешанный вид этого заболевания предполагает сочетание врожденного и приобретенного вида.
Каковы симптомы спондилолиза?
Как мы уже говорили, явных и хорошо заметных симптомов у этого заболевания нет. Иногда его выявляют случайно при обследовании, но гораздо чаще — при развитии спондилолистеза. Но в качестве симптомов этого заболевания выделяют такие признаки:
- появление периодических умеренных болей, которые локализуются в области поясницы. Обычно они появляются после нагрузок — продолжительной ходьбы, долгого сидения в вынужденной неестественной позе, резких вставания, физических нагрузках и т. д. Следует отметить, что это достаточно «общий» симптом, который появляется при многих заболеваниях позвоночника;

- чувство скованности движения в области поясницы;
- смещение одного из позвонков в области поясницы вперед по отношению к соседним позвонкам. По сути — это уже проявление спондилолистеза, который требует серьезного обследования и немедленного лечения.
Можно отметить, что симптомы этого заболевания достаточно «общие», что и приводит к сложностям в диагностике этого заболевания. При обследовании врач обращает внимание на некоторые дополнительные симптомы. Так, в процессе пальпации обнаруживается болезненность остистого отростка, а также врач может отметить увеличение поясничного лордоза и нестандартное положение крестца. Но при этом даже рентгенография не всегда позволяет обнаружить проблему — в этом случае нужно достаточно специфическое положение тела при исследовании (¾ проекции). Уточнить диагноз в такой ситуации позволяет компьютерная томография.
Как лечат данное заболевание?
Единственным методом лечения, который позволяет в полной мере избавиться от данной проблемы, является хирургическая операция. Но поскольку данное заболевание не проявляет себя никакими симптомами, то даже при обнаружении такой болезни большинство пациентов категорически против оперативного вмешательства и стараются найти менее радикальные методы лечения. Впрочем, при двухсторонней форме этого заболевания все равно необходима операция (костно-пластическая фиксация крестцового и нижнепоясничного отделов позвоночника), поскольку слишком велик риск развития спондилолистеза. Главной же задачей консервативных методов лечения является укрепление мышечного корсета (в данном случае — мышц спины и брюшного пресса), благодаря чему уменьшается риск развития нестабильности позвонков. Это достигается с помощью специальной лечебной гимнастики и специальных физиотерапевтических процедур. Одной из серьезных проблем также является отсутствие симптомов, поскольку «ничего не болит» — пациент не относится к процессу лечения серьезно и со временем просто забывает о необходимости такой профилактики.
Главной же задачей консервативных методов лечения является укрепление мышечного корсета (в данном случае — мышц спины и брюшного пресса), благодаря чему уменьшается риск развития нестабильности позвонков. Это достигается с помощью специальной лечебной гимнастики и специальных физиотерапевтических процедур. Одной из серьезных проблем также является отсутствие симптомов, поскольку «ничего не болит» — пациент не относится к процессу лечения серьезно и со временем просто забывает о необходимости такой профилактики.
Если развивается острый болевой синдром (что, впрочем, случается очень редко), то возможно применение корсетов и использование медикаментозных методов лечения. Но в этом случае чаще речь идет о спондилолистезе, при котором проводится гораздо более серьезное лечение.
Источник
Незаращение дужек позвонков нельзя назвать редким диагнозом в медицине. Особенно это касается первой степени заболевания. Патология способна приводить как к быстрой смерти пациента, так и к тому, что в течение долгого времени можно вообще не замечать ее проявлений. Поэтому важно иметь представление о том, что такое незаращение дужек, как это лечить и какие методы профилактики существуют.
Что такое незаращение дужек позвонков
Название заболевания полностью отражает его суть. При данной патологии происходит незаращение тела позвонка с его дужками, что ведет к формированию щели, через которую наружу выходят различные части спинного мозга. От степени выхода данной структуры зависят симптоматика заболевания и его прогноз.
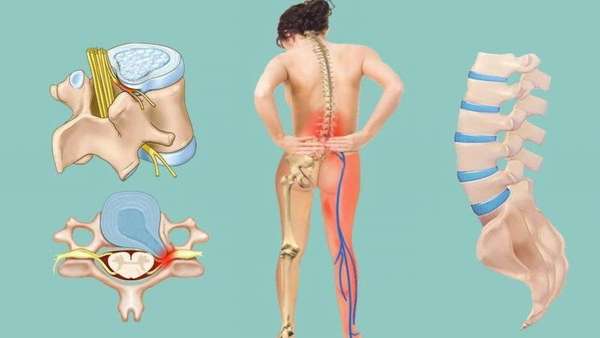
Классификация незаращений
Выделяется 5 степеней данного патологического состояния.
Первая носит название spina bifida и представляет собой самое легкое проявление незаращения. Иногда ее также называют скрытым расщеплением дужек, поскольку спинномозговых грыж не формируется, но, несмотря на это, тело позвонка и дужки соединяются между собой хрящевой тканью.
Другие степени заболевания выглядят следующим образом:
- При 2 степени дужки также не зарастают, но происходит формирование щели, через которую снаружи формируется грыжа, состоящая из самой оболочки спинного мозга и его жидкости.
- На 3 стадии дужки расщепляются и в грыжевом выпячивании присутствует сам мозг, можно также рассмотреть нервные окончания в мешке.
- 4 степень характеризуется незаращением дужек, при котором ликвор накапливается в центральном спинномозговом канале. Клиническое течение очень тяжелое.
- Пятая, степень имеет в основе полное незаращение позвоночного столба, при котором происходит обнажение спинного мозга снаружи. Такие пациенты нежизнеспособны и практически сразу погибают.
Важно! Наличие полного незаращения дужки первого крестцового позвонка и пятого поясничного у детей в возрасте до 10 лет патологией не считается. Речь идет о разновидности spina bifida, которая постепенно проходит, костные структуры срастаются, и все приходит в норму.
Причины
Необходимо знать, что такое незаращение дужки L5 (и других) позвонка и от чего это появляется. Причины возникновения неполного сращения до конца не выяснены.
Предполагается, что появление данного заболевания связано с генетическими мутациями в организме, которые происходят в результате воздействия неблагоприятных факторов внешней среды – физических, химических, биологических.
Вследствие мутаций происходит процесс формирования костной ткани, что приводит к недостаточному сращению тела и дужек позвонков. Они соединяются между собой не костной тканью, а хрящевой. Это грозит их расщеплением, что приводит к выходу спинного мозга наружу. Данные патологические механизмы имеют различную степень выраженности и клиническую симптоматику. Подробнее об этом – ниже.
Симптомы
Спектр клинических проявлений данного заболевания очень широк. Нередко патология обнаруживается у взрослых людей, но при этом имеются ее разновидности, при которых младенец сразу же погибает.
Spina bifida проявляется наличием углубления с повышенным ростом волос в зоне незаращения. Также можно выявить пигментное пятно в этой области.
При 2 степени (или менингоцеле) имеется наружное выпячивание. Клинически патология проявляется слабостью в нижних конечностях, сниженным мышечным тонусом и в некоторых случаях нарушением функции тазовых органов.
Как принимать препарат Мидокалм?
Узнайте, какие есть препараты с кальцием.
Незаращение 3 степени (миеломенингоцеле) характеризуется выраженным нижним парапарезом, гидроцефалией, нарушением функции органов таза и не только. Оперативное вмешательство не позволяет полностью избавиться от симптоматики.
Самые тяжело протекающие стадии заболевания – 4 (миелоцистоцеле) и 5 (рахишизис). При 4 степени наблюдаются нарушение функции тазовых органов в виде недержания мочи и кала, паралич и недоразвитие нижних конечностей, а также нарастающая гидроцефалия. Такие пациенты быстро погибают. При 5 стадии заболевания сразу же происходит развитие гнойного менингита и смерть больного.
Что касается взрослых пациентов, то у них быстрее, чем у людей без данной аномалии, возникают дегенеративные процессы в позвоночнике. Изначально это проявляется повышенной утомляемостью, чувством дискомфорта в зоне поражения. Может наблюдаться появление деформаций позвоночного столба в виде сколиоза различной степени.
По мере прогрессирования заболевания к указанной симптоматике присоединяется болевой синдром в области поясницы, с периодическими прострелами в нижние конечности. Пациенты могут предъявлять жалобы на онемение и слабость в ногах (вплоть до парезов и параличей). При обследовании больных можно обнаружить снижение или отсутствие коленных и ахилловых рефлексов.
В особо тяжелых ситуациях может происходить нарушение функции тазовых органов в виде недержания мочи и кала. При значительно выраженных сколиотических деформациях наблюдается нарушение дыхательной и сердечно-сосудистой функций организма.
Диагностика
Аномалию можно диагностировать в период беременности во время проведения ультразвуковой диагностики. Выявление патологии на данной стадии имеет важное значение, поскольку позволяет поставить вопрос о проведении пренатального оперативного вмешательства.
Оно позволяет устранить дефект в период вынашивания, тем самым сохранив жизнь и здоровье ребенка. Подобная тактика характерна для зарубежных стран. Что касается отечественной медицины, то практикуют родоразрешение путем кесарева сечения, после которого проводят операцию по устранению незаращения.
Важно! Дефекты можно выявить путем проведения анализа крови беременной женщины на уровень альфа-фетопротеина либо при проведении амниоцентеза, который позволяет исследовать спинномозговую жидкость плода.
После родоразрешения можно обнаружить наличие неврологического дефицита в виде парезов и параличей, недержания мочи и каловых масс. При 2, 3, 4 и 5 степенях имеется так называемая спинномозговая грыжа.
Поскольку имеется несколько стадий незаращения дужек позвонков, то они далеко не всегда проявляются в детском периоде. Симптомы патологии могут начинать беспокоить пациентов во взрослом возрасте, обычно до 30-35 лет.
В таких ситуациях требуется внимательный неврологический осмотр с проведением следующих исследований: рентгенография, электронейромиография, пункция спинномозговой жидкости. Наиболее полную картину дает компьютерная или магнитно-резонансная томография, на основе результатов которой определяют тактику лечения пациента.
Лечение
При диагностировании данного дефекта в период беременности рекомендовано кесарево сечение, поскольку родоразрешение через половые пути не представляется возможным.
После производят хирургическое закрытие дефекта с последующим восстановлением функций нижних конечностей, мочевого пузыря и кишечника. Как уже указывалось, помочь это может только при 2 и 3 стадиях заболевания (при 3 не полностью, остаточные симптомы будут сопровождать человека всю жизнь).
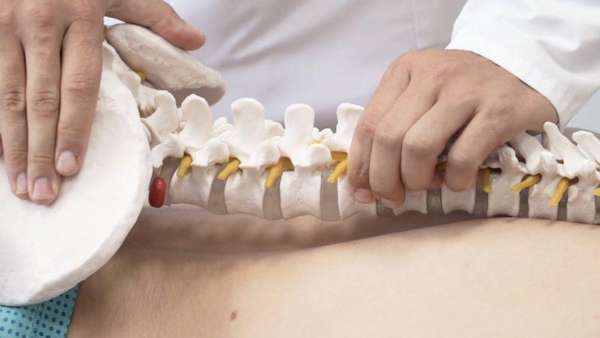
При лечении незаращения дужки позвонка S1 и других позвонков важно не допустить инфицирования мочевых путей. С этой целью в период лечения проводят промывание этой зоны растворами антисептиков (подойдет «Фурацилин»).
В дальнейшем необходимо укреплять мышцы спины, чтобы удерживать позвоночник в правильном положении. Таким пациентам подойдет занятие плаванием, также рекомендована лечебная физкультура, массаж, физиопроцедуры. Тактика терапии всегда индивидуальна.
Что касается лекарственных средств, то используются препараты, улучшающие передачу нервного импульса («Прозерин», «Ипидакрин») и кровоток («Трентал»), витамины группы В («Нейромед форте», «Неуробекс»). При болевом синдроме рекомендуется принимать средства из группы НПВС («Декскетопрофен», «Мелоксикам»).
Узнайте, какими лекарствами лечить остеохондроз.
Что такое никотиновая кислота?
Профилактика
Что касается профилактики, то необходим прием фолиевой кислоты в период вынашивания ребенка. Большое значение это имеет на ранних сроках, во время которых происходит формирование нервной трубки. Также важно вести здоровый образ жизни, выполнять все рекомендации врача, пройти медико-генетическое консультирование.
Заключение
Каждой женщине, планирующей беременность, следует знать, что такое незаращение задних дужек крестцовых (и других) позвонков. Необходимо иметь представление о том, как заболевание возникает, как проявляется и методы лечения.
Особое внимание стоит уделить профилактике и планированию беременности, ведь это является главным аспектом рождения здорового ребенка.
Источник
Незаращение дужек позвонков (оно же — расщепление позвоночника, на латыни — spina bifida) — врожденное заболевание, характеризующееся дефектом костной ткани в позвонке(-ах), приводящее к спинномозговым грыжам. От дужек позвонков отходят отростки, к которым, в свою очередь, крепятся околопозвоночные мышцы (длинные и короткие мышцы спины). Если дужек хоть в одном позвонке какого-либо отдела нет, значит, возникает нестабильность позвоночника, что приводит к двигательным нарушениям.
Классификация незаращений дужек позвонков
По костному дефекту:
- Полное незаращение — отсутствие (сильное укорочение или значительная деформация) дужек у позвонков. Вследствие этого спинномозговой канал остается незакрытым (негерметичным).
- Частичное — происходит лишь недоразвитие дужек в какой-либо степени.
Примечание: Чаще такая патология встречается в шейном или крестцовом отделе (особенно в C1 и S1) позвоночника.
В зависимости от тяжести и вовлеченности анатомических структур spina bifida делится на 3 группы:
- скрытое расщепление — возникает при частичном недоразвитии дужек позвонков и характеризуется только костным дефектом. Зачастую такая форма никак себя не проявляет, и человек узнает о патологии только после случайно сделанной рентгенограммы пояснично-крестцовой области или шейного отдела.
- менингоцеле — в «дырку», образованную негерметичностью дужек, начинают «вылезать» кзади оболочки спинного мозга. Получается мешок (грыжа). Это становится видно невооруженным глазом. В образованный карман из оболочек затекает спинномозговая жидкость. Степень наполнения ликвором определяет размер грыжи.
Важно: Данная форма спинномозговой грыжи успешно лечится на ранних стадиях хирургическим путем.
- менингомиелоцеле — самая тяжелая форма. В костном дефекте и за пределами спинномозгового канала оказываются не только оболочки спинного мозга, но и сам спинной мозг и нервные корешки. Это сопровождается тяжелыми неврологическими нарушениями.

Три варианта spina bifida
Причины возникновения
Незаращение дуг позвонков и сопутствующие им спинномозговые грыжи — врожденная патология, возникающая из-за дефекта развития нервной трубки в эмбриональном периоде.

Аномалия Киммерли — наличие «лишнего» костного кольца в структуре атланта — первого шейного позвонка. С данной патологией успешно борются специалисты посредством различных методов консервативного и оперативного лечения.
![]() 10345
10345 ![]() 0
0
Теорий такого нарушения эмбриогенеза позвоночного столба несколько:
- недостаток фолиевой кислоты в рационе при беременности;
- воздействие ионизирующего излучения;
- внутриутробные инфекции.
В дополнение рекомендуем:
Симптомы незаращения
При скрытой форме spina bifida долго может не быть никаких проявлений, лишь боли при отклонении туловища назад. Это объясняется тем, что под действием силы тяжести мозговые оболочки и сам спинной мозг с корешками частично выходят за пределы костного дефекта. Происходит неполное защемление.
Менингоцеле и менингомиелоцеле проявляются у ребенка сразу после рождения и характеризуются специфическим внешним проявлением — грыжевой мешок (выпячивание) в пояснично-крестцовой области, обычно округлый, красновато-лилового оттенка, мягко-эластической консистенции. Такая грыжа может быть больших размеров, а иногда даже не покрыта кожей. В таком случае требуется немедленная хирургическая операция с целью предотвращения инфекционных осложнений.
Примечание: Явные спинномозговые грыжи в 80% случаев происходят из-за незаращения дужек крестцовых позвонков, в частности — незаращения дужки позвонка S1.
Проявления менингомиелоцеле
- боли имеют две составляющие: 1 — корешковый синдром, очаговая неврологическая симптоматика в зависимости от того, какой корешок вышел за пределы костного каркаса (боли по ходу нерва); 2 — от повышенного давления в грыже из-за скопления ликвора;
- двигательные нарушения (невозможность ходить или держать голову);
- мышечная слабость;
- нарушения дефекации и мочеиспускания;
- если грыжа располагается в шейном отделе позвоночника — нарушение кровоснабжения мозга вследствие зажатия позвоночных артерий, что приводит к гипоксии с последующими дефектами развития ткани головного мозга.
Важно: Если вовремя и в нужном объеме помощь специалиста не будет оказана, то человек может остаться инвалидом на всю жизнь из-за дистрофических изменений нервных волокон в грыжевом мешке.

Менингоцеле и менингомиелоцеле
Диагностика
Основные методы выявления — визуальный осмотр, рентгенография и МРТ.

На рентгенограмме шеи четко видно отсутствие дужек у первого шейного позвонка
Лечение
При скрытой форме особого лечения не требуется. Стоит только укреплять мышцы лечебной физкультурой.
При спинномозговой грыже нужно хирургическое вмешательство с последующим комплексом реабилитационных мероприятий.
Источник
(SPINA BIFIDA ANTERIOR ET POSTERIOR)
Синостоз ядер окостенения в дуге позвонка у основания остистого отростка наступает к трем годам, однако в пояснично-крестцовом отделе этот процесс может длиться до 12 лет. Неполное закрытие крестцового канала может быть частичным (SI) и реже тотальным (рис. 248).
Причины: пороки развития медуллярной трубки и мезобласта или позвоночника в позднем периоде развития плода. Генез неясен.
Рис. 248. Spina bifida posterior L5-S1, спондилолиз L5 справа
При spina bifida aperta через дефект позвоночного канала выпячивается грыжа с оболочками спинного мозга (meningocele) или спинной мозг (myelocele). В этом случае больные нуждаются в пластической операции — ликвидации грыжевого выпячивания.
При spina bifida occulta (без развития спинномозговой грыжи) у больных могут появляться боли по типу пояснично-крестцового радикулита.
Лечение обычно симптоматическое. Физиотерапевтические процедуры (диадинамотерапия, парафиновые аппликации), паравертебральные блокады, массаж мышц. При упорном болевом синдроме показано удаление нависающего сверху остистого отростка.
Рахишизис — одновременное незаращение тела и дужки поясничного позвонка (рис. 249). Эта аномалия довольно часто ведет к развитию сколиоза. Лечение неоперативное, симптоматическое.
Рис. 249. Гипертрихоз в пояснично-крестцовом отделе позвонончника при рахишизисе LIV- LV
СПОНДИЛОЛИЗ
При задержке развития заднего отдела позвоночника, когда имеет место несращение дуги позвонка в межсуставной области или в области ножки дуги, возникает спондилолиз (рис. 250, а). Этот дефект дуги может быть заполнен или соединительной, или хрящевой тканью и может быть как односторонним, так и двусторонним.
Рис. 250. Рентгенограммы пояснично-крестцового отдела позвоночника при спондилолизе L5 (а) и спондилолистезе L5 (б), в — схема оценки степени выраженности спондилолистеза (1-4)
Причины. По этиологии спондилолиз может быть врожденным, приобретенным и смешанным. В первом случае он возникает при неслиянии двух ядер окостенения, из которых образуется данная половина дуги, во втором — при трофических и статических изменениях в этом отделе дуги под действием постоянных микротравм или вследствие особенностей анатомического строения.
Признаки. Больного беспокоят периодические умеренные боли в поясничной области при длительном сидении в вынужденной позе, резком вставании, длительной ходьбе, реже при наклонах туловища. При осмотре выявляется напряжение длинных мышц спины на этом участке, увеличение поясничного лордоза.
Поколачивание по остистым отросткам при наклоне туловища вперед вызывает боль в области измененного позвонка.
Для уточнения диагноза необходимо рентгенологическое обследование пояснично-крестцового отдела позвоночника в двух стандартных и в косой проекции. Косая проекция позволяет выявить щель в области перешейка дужки поясничного позвонка.
Распознавание спондилолиза невозможно ранее 6-8 лет, т. е. до слияния ядер окостенения в дужках позвонков.
Лечение спондилолиза, особенно двустороннего, с угрозой развития спондилолистеза, должно быть оперативным, как при спондилолистезе, путем костно-пластической фиксации нижнепоясничного и крестцового отделов позвоночника.
Профилактика заключается в устранении предвестников спондилолиза — гиперлордоза и горизонтального положения крестца, которые выходят за пределы физиологических границ. Она состоит в укреплении мышц живота и спины путем корригирующей гимнастики, массажа, плавания для ликвидации и коррекции этих элементов. Рекомендуется ношение реклинирующего ортопедического корсета.
СПОНДИЛОЛИСТЕЗ
Спондилолистез — длительный патологический процесс в позвоночнике, проявляющийся в соскальзывании чаще всего тела LV относительно тела SI (рис. 250, б, в).
Причины. Предрасполагающими факторами к спондилолистезу являются спондилолиз, горизонтальное положение крестца и травма позвоночника. Спондилолистез как следствие спондилолиза наблюдается в 67 % случаев, преимущественно у мужчин, занимающихся тяжелым физическим трудом. Чаще страдает поясничный отдел, очень редко — шейный.
В этиологии спондилолистеза основную роль играет двусторонний спондилолиз, однако причиной могут служить недоразвитие суставных отростков, их отсутствие, дегенеративно-дистрофические изменения в дугоотростчатых суставах, а также дегенерация суставного диска.
Признаки. В клинической картине на первом месте стоит болевой синдром в поясничной или пояснично-крестцовой области, чаще усиливающийся при длительном сидении, стоянии или ходьбе.
При осмотре и пальпации определяются углубление под выступающим остистым отростком, чаще Ц, рефлекторное напряжение длинных мышц спины (т. erector spinae), горизонтальное положение крестца, компенсаторное образование кифоза выше места увеличенного гиперлордоза (симптом Турнера), укорочение поясничного отдела позвоночника в результате соскальзывания поясничного позвонка кпереди и книзу; некоторое выпячивание грудной клетки и живота, образование кожных складок по обеим сторонам позвоночника в поясничной области в результате «оседания» туловища, ограничение наклона туловища кпереди. В результате раздражения корешков спинного мозга выявляется положительный симптом Бабинского или перекрестный симптом Ласега.
Походка у таких больных своеобразная — по типу походки канатоходца, когда при ходьбе нижние конечности согнуты в тазобедренных и коленных суставах, а стопы устанавливаются на одной линии с небольшим скрещиванием.
Ведущим исследованием в постановке диагноза является рентгенологическое (в двух стандартных и в косой проекции с добавлением функциональных рентгенограмм при наклонах туловища и экспозиции в боковой проекции). На рентгенограмме в прямой проекции высота сместившегося позвонка уменьшается и он проецируется на верхний отдел крестца в виде дуги («шапка жандарма»), выявляется также сужение межпозвоночной щели. На рентгенограмме в боковой проекции в области дуги позвонка видна щель. В косой проекции виден положительный симптом Рохлина- излом прямой вертикальной линии, проведенной через суставные щели дугоотростчатых суставов в результате смещения позвонка с суставными отростками кпереди (рис. 251).
Рис. 251. Схема с рентгенограммы поясничного отдела, произведенной в 3/4. Элементы мелких суставов: 1 — верхний суставной отросток; 2 — нижний суставной отросток; 3 — суставная щель; 4 — поперечный отросток на снимаемой стороне; 5 — проекция корня дужки
В боковой проекции определяется положительный синдром «воробьиного хвоста» (Турнера), когда выявляются черепицеобразное сползание остистого отростка измененного позвонка на остистый отросток расположенного выше позвонка (рис. 252) и положительный синдром Мерсера — увеличение продольного размера патологически измененного позвонка (от переднего контура тела до верхушки остистого отростка) по сравнению с вышерасположенным позвонком.
Рис. 252. Спондилолистез
Рис. 253. Репозиция при свежем спондилолистезе: а — одномоментная; б – постепенная
Клиническая картина спондилолистеза многообразна и зависит от типа заболевания, его степени и периода.
По этиологическому признаку различают:
1) затяжной спондилолистез на почве дисплазии и дистрофических изменений в дугах позвонков;
2) острый спондилолистез — под действием травмы (перелом или переломовывих).
В зависимости от направления смещения позвонка спондилолистез может быть передним (истинным), задним (ложным), латеральным (также ложным, возникающим в результате неоднократных травм).
Выделяют (по X. Мейердингу) спондилолистез I степени — смещение тела позвонка на 1/4,II степени —на l/2,III степени —на 3/4 и IV степени — на всю поверхность тела позвонка (см. рис. 250, в).
Развитие спондилолистеза может проходить без осложнений и с осложнениями — резкими болями, корешковым синдромом, ишиалгиями, парезами.
Лечение спондилолистеза находится в прямой зависимости от раннего его распознавания. Неоперативное лечение обычно проводят в период обследования и динамического наблюдения за характером течения заболевания. Оно состоит в ограничении стояния, ходьбы, ношения тяжести и наклонов туловища. В течение дня обязательный отдых — лежание на жесткой постели, лучше с согнутыми под прямым углом ногами в тазобедренных и коленных суставах. Обязательно ношение поддерживающего бандажа или мягкого корсета. Необходимы занятия ЛФК, плаванием и проведение массажа для укрепления мышц спины и живота.
Рис. 254. Костно-пластические операции при спондилолистезе (схемы): а — задний спондилодез по X. Мейердингу; б — задний спондилодез по Босворту; в — передний спондилодез по В. Д. Чаклину; г — передний спондилодез по Я. Л. Цивьяну; д — передний спондилодез по А. А. Коржу
При болях назначают физиотерапевтические процедуры: диадинамические токи, электрофорез новокаина, ультразвук, парафиновые аппликации, грязелечение и др. Назначают инъекции анальгина, реопирина, витаминов группы В, бальнеолечение (курорты Сочи, Нальчика, Пятигорска и т. д.).
Оперативное лечение показано при упорных болях и нарастании неврологических симптомов с прогрессированием смещения тела позвонка. В предоперационном периоде, особенно при свежем спондилолистезе травматической этиологии, показана одномоментная или постепенная репозиция (рис. 253).
Оперативное лечение заключается в выполнении заднего или переднего спондилодеза (рис. 254).
Пребывание больного после операции на функциональной кровати, обязательно с проведением ЛФК. Постельный режим — до 2 мес. Затем накладывают гипсовый корсет и больного выписывают домой. Носить корсет необходимо не менее года с последующим обязательным ношением жесткого съемного шинно-кожаного корсета.
Сроки ношения корсета индивидуальны и зависят от степени перестройки трансплантатов, удержания позвоночника в правильном положении и характера трудовой деятельности.
Источник

