Рентгенограммы при остеомиелите позвоночника
Остеомиелит — гнойное воспаление костных структур. Подтверждение диагноза осуществляется при помощи рентгенологической диагностики. Впоследствии методика используется для визуализации динамики процесса, эффективности и результативности терапии.
Остеомиелит на рентгене трудно обнаружить на начальных стадиях, необходим тщательный подбор степени излучения, на поздних этапах болезни лизис тканей и появление воспалительного инфильтрата не оставляет сомнений в правильности диагноза.
Как при помощи рентгена обнаружить заболевание на ранней стадии
 Остеомиелит на снимке
Остеомиелит на снимке
Начальные проявления острого остеомиелита на рентгеновских снимках обнаруживаются к концу первой недели развития патологии, подтвердить диагноз можно на 8-15 сутки попадания инфекции. Это связано с патогенезом заболевания.
 Остеомиелит пяточной кости
Остеомиелит пяточной кости
Развитие патологии может быть как после травматизации кости, так и в результате гематогенного распространения инфекции.
Если при переломе кости диагностика не составляет труда, то гематогенный остеомиелит трудно заподозрить.
Чаще острый гематогенный остеомиелит встречается у детей, так как в детском возрасте костный мозг представлен красным ростком, его кровоснабжение лучше за счёт большого количества анастомозов, во взрослом он замещается жёлтым костным мозгом — жировой тканью.
 Остеомиелит нижней челюсти
Остеомиелит нижней челюсти
Патогенез развития острой патологии связан с септическим инфекционным поражением, когда с током крови инфекция попадает в полость кости и начинается воспаление костного мозга.
Чем больше коллатералей, тем большая вероятность инфицирования. После попадания бактериального эмбола должно пройти время, необходимое на реакцию организма и воздействие патогенных факторов на ткани кости.
На начальных стадиях диагноз остеомиелит выставляется по рентгенологическим признакам:
- увеличение мягкотканого компонента в объёме над местом поражения: в норме подкожная клетчатка на снимке выглядит как однородное просветление, при воспалении — она отекает, становится по плотности соизмерима с мышечными структурами, контуры размываются;
- при воспалении в метафизе трубчатой кости размывается рисунок трабекул, контур коркового слоя, иногда он может исчезать;
- периостальная реакция наблюдается при эпифизарном остеомиелите в диафизах и эпифизах трубчатых костей — происходит отслоение коркового слоя, в просвете могут наблюдаться воспалительные инфильтраты (участки затемнения, в которых происходит иммунный ответ: отёк, лимфоцитарная инфильтрация, гнойное расплавление тканей) на рентгенограмме это выглядит как симптом утолщения кости;
- костномозговой канал размывается, его обнаружение возможно только при томографическом исследовании на ранних стадиях.
 Пункция коленного сустава
Пункция коленного сустава
Чаще патология формируется в области функциональных участков костей, суставных поверхностях. В таком случае информативным для подтверждения диагноза становится пункция сустава. После процедуры для контроля эффективности проводят повторное исследование.
Методика проведения рентгенографии
 При подозрении на остеомиелит требуется подобрать оптимальную дозу облучения рентгеновского луча. Чем выше жёсткость лучей, тем более контрастный снимок и лучше видны воспалительные участки.
При подозрении на остеомиелит требуется подобрать оптимальную дозу облучения рентгеновского луча. Чем выше жёсткость лучей, тем более контрастный снимок и лучше видны воспалительные участки.
Хроническое течение патологии требует обязательного исследования. Это необходимо для уточнения степени повреждения и контроля динамики развития процесса, так как исследование расширяет область обзора и помогает врачу полностью представить объём поражения.
При появлении секвестров и свищей применяется метод прямого увеличения рентгенограммы или фистулография — исследование с внутривенным контрастированием.
Диагностика помогает точно определить объём деструктивного повреждения кости, мягких тканей, позволяет травматологу подобрать оптимальный способ оперативного вмешательства.
При хроническом течении гематогенного остеомиелита методика малоинформативная, так как плотные очаги склероза затрудняют визуализацию. В таком случае требуется фистула томографическое исследование.
Проявление заболевания на рентгенограммах
Признаки остеомиелита на рентгенограммах зависят от течения патологии. При остром и хроническом процессе рентгенолог видит различную рентген-картину, динамическое наблюдение позволяет проследить хронизацию заболевания.
Острое течение патологии
При остром течении рентгенолог видит следующие симптомы:
- воспалительную реакцию мягкотканых структур в области патологического очага в виде утолщения тканей над ней, размытости слоёв подкожно-жировой клетчатки и мышечных структур;
- периостальная реакция по бахромчатому типу или в виде широкой неравномерной тени, результат обезыствления костной ткани;
- деструкция кости — явный симптом, при котором под воздействием инфекционного фактора и собственных иммунных клеток происходит разрушение клеток. На снимке видны очаги просветлений (тёмные пятна на снимке) разной формы и размера с нечёткими размытыми контурами в кортикальном слое, губчатом веществе. Кость теряет свою рентгенологическую плотность, становится прозрачной;
- исчезновение костномозгового канала, явный признак острого гематогенного остеомиелита в детском возрасте.
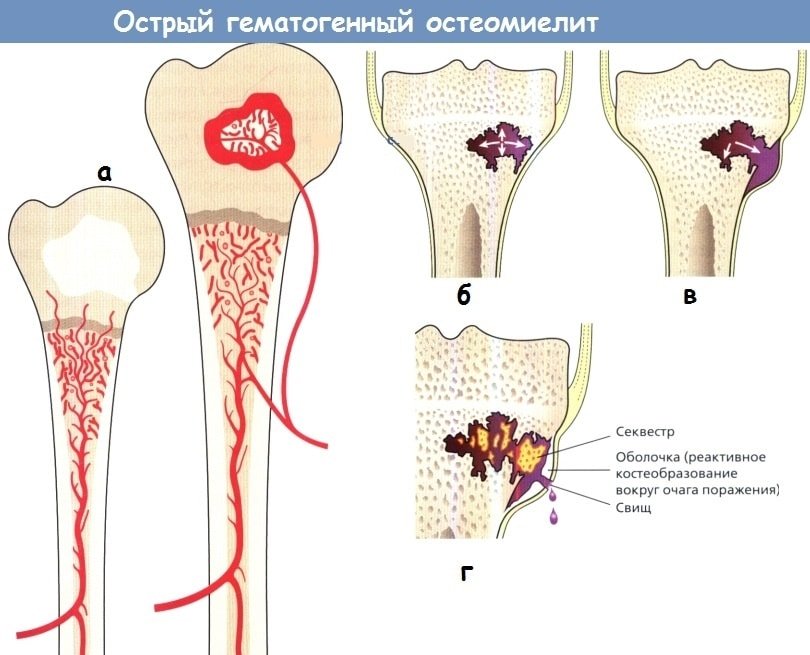
Хроническое течение
При хроническом гематогенном остеомиелите кортикальный слой значительно утолщается в сравнении с начальными снимками, надкостница наоборот — истончается.
Появляются участки склероза — замещение функциональной костной ткани соединительной. Чаще на снимках обнаруживаются области деструкции с ободком склероза, такая картина увеличивает риск возникновения патологических переломов, так как кость становится более хрупкой, нарушаются её амортизационные функции.
Происходит формирование секвестров — на рентгене выглядят как плотная тень, окружённая соединительнотканным венчиком (секвестральная капсула). Этот участок лишён костной структуры. Секвестрация может привести к укорочению костей.
Чем раньше начнётся диагностика и лечение остеомиелита, тем большая вероятность благополучного исхода.
Переход в хроническую стадию увеличивает риск развития патологических переломов, формирования ложных суставов, некроза кости и инвалидизации.
Видео
Источник
Когда назначают обследование?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Для начала следует разглядеть главные признаки того, что у вас развивается приобретенный остеомиелит или же острый остеомиелит. Сходу упомянем, что его можно поделить на три категории:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Инфекционный. Отданная форма считается более небезопасной, ведь недуг полностью развивается всего за два дня. За это время признаки заболевания равномерно наращивается, но сначала они традиционно практически неприметны, потому в большая части ситуаций они просто игнорируются.
- Токсический. Таковой форме течения болезни типично то, что у пациентов сходу начинает падать артериальное давление, время от времени они чувствуют боли в области сердечки и даже теряют сознание. Как нетрудно додуматься, помогать человеку без помощи других не стоит, принципиально очень стремительно доставить его к доктору.
- Травматический. Таковая разновидность постоянно сопровождается резкими симптомами, фактически сходу увеличивается температура и начинает мощно болеть голова. Ежели не доставить человека к доктору, то, быстрее всего, наступит инфецирование крови.
Направите внимание! Докторы отмечают, что время от времени остеомиелит на исходных шагах протекает совсем без симптомов, это чрезвычайно небезопасно, ведь в большая части схожих ситуаций исцеления и диагностики не наблюдается, потому заболевание время от времени сходу перебегает в генерализованную форму, а время от времени даже в приобретенную стадию. Пристально смотрите за своим здоровьем и за проявлениями организма!
Вот главные общие симптомы, которые возникают почаще всего при локальном течение болезни (направленность рентгенографии не имеет особенного значения):
- лишнее увеличение температуры тела при отсутствии явных обстоятельств (вплоть до 38,5 градуса);
- возникновение на теле некоторых припухлостей, возникающих лишь в области пораженного участка;
- болевые чувства или даже ломота, что постоянно сопровождается распиранием;
- повышение температуры кожи в пораженной зоне, а также существенное её покраснение;
- образование абсцессов;
- неувязки, связанные с некими движениями, а конкретно — их ограниченность и возникновение болевых чувств;
- неизменные выделения гноя, происходящие прямо через кожу.
А вот главные признаки, встречающиеся при генерализованной форме остеомиелита позвоночника, бедренной кости, зубов или чего-либо ещё:
- увеличение температуры тела до небезопасного состояния (до 40 градусов);
- постепенное усиление боли, которая становится неизменной;
- бледнота кожи, при этом в большая части ситуаций это наблюдается по всему кожному покрову;
- разные поражения неврологического нрава, к примеру, абсурд или судороги, пореже наступает утрата сознания;
- интоксикация организма, выражающаяся в страшном самочувствии;
- неувязки, связанные с работой почек;
- одышка, лишнее потоотделение и озноб.
Предпосылки появления и развития
Появление инфекционных болезней опорно-двигательного аппарата (ОПА) могут спровоцировать определенные причины, возможность патологии возрастает с возрастом. Более нередко она встречается опосля 45-50 лет. Это разъясняется тем, что организм в этом возрасте ослаблен иными заболеваниями.
При спондилите зараза может просочиться к позвоночнику различными методами. Происходит разрушение позвонков вследствие травм, при этом зараза попадает в межпозвоночные диски, трещины в костной ткани. Зараза может просочиться через сосуды, которые питают тела позвонков.
Наиболее 50% вариантов патологии начинается с поясничного отдела, первыми мучаются позвонки поясницы, находящиеся рядом с выделительной системой. Из мочевыводящих путей зараза просачивается через предстательное венозное сплетение.
Патологии сердечно-сосудистой системы и мягеньких тканей тоже могут быть источником поражения. Бактерии могут просочиться через кровь из воспаленного внутреннего уха, воспаленного зуба, из фурункулеза. Остеомиелит позвоночника возникает из-за распространения заразы в итоге пневмонии, простатита, сальмонеллеза, кори, скарлатины.
Не гематогенный остеомиелит может появиться опосля операции на позвоночнике из-за ослабленного иммунитета, повреждения костных и мягеньких тканей. Зараза (многозначный термин) может попасть в позвоночник через имплантаты, биотехнологические протезы, вокруг которых кровообращение идет чрезвычайно интенсивно, активное образование костных тканей (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей).
Время (форма протекания физических и психических процессов, условие возможности изменения) от времени зараза может проявиться из-за нестерильного оборудования: шприцев, венозных катетеров. В фактор риска попадают люди с наркотической зависимостью, злоупотребляющие алкоголем и курением.
Обобщая вышеупомянутое, можно огласить, что предпосылки развития (это тип движения и изменения в природе и обществе, связанный с переходом от одного качества, состояния к другому, от старого к новому) болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) в последующем.
1. Привести к остеомиелиту позвоночника может инфекционное поражение локтевого, коленного и остальных суставов. Положение очага заразы не играет роли, ведь зараза передается средством кровотока, или гематогенным методом.
2 Инфекционный очаг может служить источником инфецирования костной ткани позвоночника. Ангина, кариес, фурункулез, флегмона в области хоть какого сустава, делают риск передачи инфекционного возбудителя.
3. Травмы. Риск развития остеомиелита увеличивается из-за огнестрельного ранения, глубочайших переломов, операции на позвоночнике.
4. Инфекционные болезни. Поражение тканей происходит из-за туберкулеза костей, сифилиса крайней стадии. Соответствующи множественные поражения костей: тазобедренного, коленного суставов.
Предпосылки
Остеомиелит позвоночника может поразить позвоночник человека по нескольким причинам. Одна из основных – пожилые года. И множество остальных моментов, делающих человечье тело слабее – травматические действия, различные болезни и патологические процессы. Все это увеличивает возможность того, что остеомиелит (гнойно-некротический процесс, развивающийся в кости и костном мозге, а также в окружающих их мягких тканях, вызываемый патогенными (производящими гной) бактериями или микобактериями) поразит позвоночник (несущий элемент скелета позвоночных животных (в том числе, скелета человека)) пациента.
Толчком к болезни традиционно служит проникновение заразы в мягенькие ткани через кровь и механические повреждения тел позвонков и хрящей меж ними. Чем старше человек, тем выше возможность, что его настигнет остеомиелит. Традиционно пациенты старше пятидесяти лет. В наиболее чем половине ситуаций процесс сначала затрагивает лишь поясницу, а позже распространяется. Возбудитель попадает из мочевых отток через вены.
Кардиологические неувязки могут стать еще одним фактором риска. Зараза время от времени просачивается через обыденные гнойники, нездоровые зубы или воспаление ушей. Огромное количество бактериальных инфецирований может привести к развитию болезни. Опосля травматических действий или хирургического вмешательства, через протезы возбудитель может попасть в тела позвонков. Время от времени это происходит по причине внедрения нестерильных приспособлений – шприцов и катетеров. Потому иной предпосылкой становится наркомания.
Показания к назначению
Прием бактерицидных средств для исцеления остеомиелита является неотклонимой мерой. Главным возбудителем этого болезни выступают бактерии таковых родов:
- синегнойная палочка;
- образующие споры;
- стафилококки;
- клебсиелла;
- легионелла;
- стрептококки.
Более нередко встречается стафилококковое или стрептококковое инфицирование.
Привести к появлению остеомиелита могут очаги приобретенных зараз в организме, потому при исцеленье и для профилактики этой патологии нужно избавиться от хоть какой вероятной персистенции (сохранении жезнеспособности) бактерии. Традиционно патоген развивается в миндалинах, кариозных зубах и т. п. Вызвать развитие патологии могут нередкие травмы кости или занесение заразы при нехороший санации раны в итоге хирургического вмешательства. Потому для профилактики постоянно используются бактерицидные продукты. Развитие патологического процесса может убыстрить ослабление иммунитета на фоне персистенции вируса, как и вредные привычки нездорового. Почаще всего остеомиелит возникает в ноге, а конкретно в голени. Время от времени в итоге травм развивается остеомиелит челюсти.
Возвратиться к оглавлению
Источник
Во время развития остеомиелита рентгенологическое исследование выполняется для того, чтобы установить окончательный диагноз, а также уточнить распространенность патологического процесса и проконтролировать динамику заболевания.
Остеомиелит на рентгеновском снимке
На снимке, выполненном на начальных стадиях заболевания, нельзя локализовать межмышечные и фасциальные перегородки, которые видны в норме у здоровых людей. При патологическом процессе исчезает грань между мышечной структурой и подкожной клетчаткой, также увеличивается насыщенность и объем мягкотканных структур.
Рентгенологическое обследование на начальных стадиях
Первые признаки патологии в костной структуре при гематогенном остеомиелите можно выявить на рентгене уже на шестой день течения болезни.
Для того чтобы диагностировать остеомиелит, обычно используется полипроекционный рентген. В случае, если остеопороз в очаге остеомиелита массивный и перешел на вторую или третью стадию, — используется рентген с жестким излучением.
Выбор жесткости рентгеновских лучей определяется течением, фазой и темпом развития остеомиелита. Например, острый гематогенный остеомиелит уже на начальных стадиях заболевания виден на рентгеновских снимках. Характеризуется уплотнением и потерей резких границ глубоких слоев мышечной структуры, которые окутывают кость на уровне первичного очага остеомиелита, это свидетельствует о наличии очагов воспалительного процесса.
Клиническая картина остеомиелита
Общими симптомами всех форм остеомиелита являются:
- выраженная общая слабость;
- потливость;
- лихорадка;
- распирающая боль в области очага инфекции;
- местные изменения на коже (она горячая на ощупь, гиперемирована, имеется легкая припухлость, которая постепенно увеличивается; в случае формирования абсцесса – область его резко болезненна при пальпации; на последних стадиях болезни формируется свищ с гнойным отделяемым);
- мышечная контрактура в близлежащих суставах.
Помимо общих черт заболевания каждая клиническая форма остеомиелита имеет свои особенности течения, которые представлены ниже.
Острый гематогенный остеомиелит
Наиболее частая форма заболевания в мирное время. Подавляющее число заболевших составляют дети. Поражаются преимущественно длинные трубчатые кости – до 85 %: бедренная (до 40 % случаев), большеберцовая (до 32 %) и плечевая (до 10 %).
Острый огнестрельный остеомиелит
Особенностью данной формы болезни является то, что изолированный первичный очаг в костном мозге не образуется, а воспаление сразу распространяется на всю толщу кости. Глубокая открытая инфицированная рана способствует попаданию гноеродной флоры в костные отломки.
Хронический вторичный остеомиелит
Развивается при отсутствии адекватного лечения острого процесса (как гематогенного, так и посттравматического) через 3–12 недель с момента его начала. Диагностируется при наличии следующих признаков:
- имеется гнойный свищ;
- имеются костные секвестры (полости);
- процесс непрерывно рецидивирует.
В случае перехода воспалительного процесса из острого в хронический самочувствие больного значительно улучшается, боль становится менее выраженной. В области очага инфекции формируются свищи, из которых выделяется гной.
Время от времени свищи закрываются, потом процесс повторяется заново. Рецидив хронического остеомиелита клинически напоминает дебют острой формы заболевания, однако явления интоксикации и болевой синдром выражены не столь ярко.
Первично-хронические формы остеомиелита
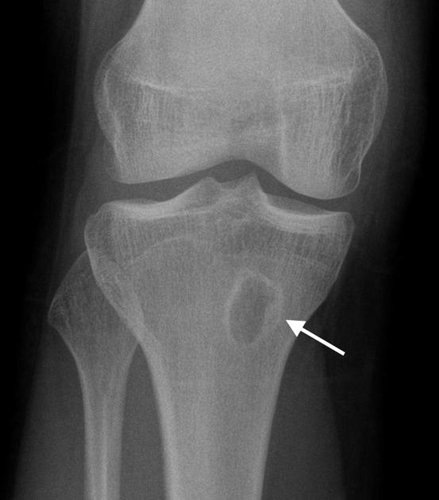
- Абсцесс Броди. Представляет собой ограниченный участок некроза губчатого вещества кости. Диагностируется рентгенологически – абсцесс в толще костной ткани.
- Альбуминозный остеомиелит Оллье. В очаге инфекции накапливается белковая жидкость. Симптоматика болезни выражена слабо, секвестрация – редко и медленно.
- Склерозирующий остеомиелит Гарре. Клинически – вялое течение. Межмышечная флегмона и свищи не формируются. На рентгенограмме – участки склероза и очаги деструкции костной ткани.
Особенности обследования
Рентген-диагностика остеомиелита является ключевым методом, но в случае если инфильтрационные воспалительные процессы затронули мягкие ткани, а именно мышцы, сухожилия или жировую структуру, рентген не является информативным. Тем не менее, медицинская литература описывает случаи, когда воспалительный процесс в мягких тканях диагностировался при помощи рентгена с пониженной жесткостью лучей.
Хронический рецидивирующий остеомиелит
Также необходимо помнить, что диагностика хронического остеомиелита должна включать в себя не только рентген, но и томографию для составления более полной клинической картины. Особенно рекомендуется томография в случае поражения крупных костей и суставов в области таза или позвоночника.
Когда специалист составляет клиническую картину, огромное значение имеет присутствие ключевых признаков остеомиелита на снимке, а именно:
- остеонекроз;
- секвестры.
Для того чтобы определить признаки их наличия используя рентген, необходимо обладать колоссальным опытом. Зачастую для этого используется повторный рентген или применение томографа.
Осложнения остеомиелита
Осложнениями острого остеомиелита являются:
- сепсис;
- распространение флегмоны на близлежащие ткани.
Нередки случаи осложнений хронического остеомиелита, основными из которых являются:
- формирование анкилозов суставов;
- деформации пораженных костей;
- малигнизация (перерождение тканей в раковые) стенок ходов свищей;
- образование дефектов кости, ложных суставов, патологических переломов;
- амилоидоз внутренних органов (сердца, печени, почек) – при длительном течении болезни.
Проявления заболевания на снимках
Абсцесс Броди
На начальных стадиях остеомиелит на рентген-снимке имеет следующие признаки:
- Кость отчётливо утолщена в местах развития воспалительного процесса.
- На рентгенограмме заметны секвестры — очаги, в которых наблюдается некроз кости или мышечной структуры. Они выглядят на рентген-снимке как темные круги на кости, или светлые на мягких тканях, имеющие неправильную форму.
- На рентгенограмме при остеомиелите невозможно обнаружить костномозговой канал.
Современный рентген позволяет использовать метод прямого увеличения рентгеновского изображения. Данный метод позволяет анализировать мелкие очаги некроза и полости, в которых локализуется хроническое воспаление. Однако, когда воспалительный процесс зашел слишком далеко и образовался выраженный склероз кости, а также появились внутрикостные регенераты, рентген не дает пространственного представления о костной структуре и внутрикостных каналах. В подобных случаях пациенту назначается фистулотомография.
Видно ли остеомиелит на рентгене и как именно?
Метод рентгенографии применяется для диагностики любого пораженного участка костной системы. В зависимости от формы остеомиелит выглядит на рентгене по-разному. Каждая стадия имеет характерные признаки.
Для подробного исследования патологических очагов в мягких тканях процедура не подходит. Для этой цели используется магнитно-резонансная томография.
Рентгенологические признаки остеомиелита на разных стадиях
При наличии заболевания воспаление затрагивает мягкотканые структуры вокруг пораженной кости. Возникает отек мышечной ткани, подкожной жировой клетчатки. На рентгенограмме просматриваются размытые контуры между этими структурами. Плотность клетчатки увеличивается.
В наружном слое кости визуализируются высветленные участки, что говорит о снижении плотности ткани. Во многих случаях они располагаются в метафизах, диафизах трубчатых костей. Наблюдаются секвестры — окруженные живой тканью некротические области, которые на рентгене выглядят как темные круги неправильной формы.
Для описания рентгеновского снимка важно тщательное его изучение. Выявление секвестров, являющихся решающим признаком наличия патологии, требует опыта специалиста. В некоторых случаях необходимо повторное изучение рентгеновских изображений, выполнение томографии.
На ранних стадиях острого течения
Рентгенологические признаки на ранней стадии острой формы проявляются примерно через 6 дней после начала заболевания. На изображениях наблюдается утолщение костей в месте локализации патологического очага. Присутствуют некротические участки. Костномозговой канал не просматривается или виден плохо.
При своевременной диагностике, соответствующей терапии удается приостановить разрушительные процессы. Во многих случаях заболевание переходит в хроническую стадию.
Хронический
Такая форма патологии подразделяется на первично-хронический и вторично-хронический типы.
Выделяют 3 формы первично-хронического остеомиелита:
- Альбуминозный остеомиелит Олье. На рентгеновском изображении изменения в большинстве случаев присутствуют в метадиафизарном отделе кости бедра. Утолщается кортикальный слой, отмечаются области деструкции ткани.
- Костный абсцесс Броди. При этом типе основным рентгеновским признаком остеомиелита является присутствие в метафизарном отделе кости одиночного участка деструкции, имеющего округлую форму и ровные очертания. Наблюдаются склеротические изменения костной ткани.
- Склерозирующий остеомиелит Гарре. Поражается одна кость. На рентгенограмме она выглядит утолщенной, имеет четкие очертания. Отмечаются утолщение, склеротические изменения кортикального слоя. Просматривается сужение или заполнение склеротической массой костномозгового канала. Некротические участки, свищи возникают в редких случаях. Области деструкции можно точно определить только при помощи МРТ, КТ.
Вторично-хронический тип патологии возникает как следствие острой стадии болезни.
Отмечается уплотнение кортикального слоя, утолщение костной ткани, существенное истончение надкостницы. На снимках преобладают остеосклеротические изменения. Присутствуют секвестры, имеющие более плотную тень, чем окружающие структуры. Однако обнаружить их на рентгенограмме сложно.
Для получения достоверной информации важным фактором является правильный выбор проекции. В противном случае на изображении будет невозможно рассмотреть изменения.
Важно отметить, что для постановки точного диагноза при хроническом остеомиелите результатов стандартной рентгенографии может быть недостаточно. Во многих случаях для изучения крупных костей, тазовой области, позвоночника требуется томографическое исследование. По этой причине дополнительно применяются МРТ, КТ. Эти методики исследования позволяют выявить осложнения, отличить остеомиелит от других заболеваний.
Показания к диагностике
В тяжелых случаях остеомиелит может привести к септическому шоку и смерти поэтому очень важна своевременная диагностика.
Проводить рентгенографию необходимо при возникновении подозрения на распространение инфекции в костях, на что могут указывать следующие симптомы:
- ухудшение общего состояния;
- повышение температуры тела до высоких цифр;
- боль в области поражения;
- отек и покраснение кожи;
- невозможность выполнять движения;
- расширение поверхностных вен, которые видно через кожу.
Течение и прогноз
Прогноз острого остеомиелита определяется формой заболевания, возрастом и общим состоянием здоровья больного, своевременностью диагностики и адекватностью назначенного лечения.
Прогноз хронического остеомиелита также зависит от возраста и состояния здоровья больного, кроме того, имеет значение тяжесть поражения и радикальность оперативного лечения заболевания.
Прогноз застарелых форм остеомиелита неблагоприятный, поскольку разрушенные, дистрофически измененные ткани восстановлению не подлежат. Однако применение аппарата Илизарова помогает восстановить длину и функцию конечности.
- Ранняя диагностика необходима для предупреждения хронизации процесса.
